Introdução
Os inibidores da bomba de protões (IBP) têm como função inibir a secreção de ácido pelas células parietais do estômago, por inibição irreversível da enzima H+/K+ - ATPase responsável pelo transporte ativo de protões até ao lúmen gastrointestinal.1,2
Desde a sua entrada no mercado em 1989, os IBP tornaram-se um dos grupos de fármacos mais utilizados a nível mundial, gerando um consumo anual superior a 11 bilhões de dólares.3,4De acordo com o relatório do Infarmed de Janeiro a Abril 2020, os modificadores da secreção gástrica foram a sexta classe terapêutica mais utilizada, predominando na população adulta. A sua eficácia e tolerabilidade há muito acreditadas, a aparente ausência de reações adversas graves e o facto de não estarem sujeitos a receita médica, bem como o seu baixo custo, contribuíram para o seu consumo excessivo e crescente.1,5,6
Os critérios de utilização de IBP7estão bem definidos na Tabela 1.
| Tratamento da úlcera duodenal e da úlcera gástrica |
| Tratamento da esofagite de refluxo |
| Doença do refluxo gastroesofágico sintomática |
| Erradicação do Helicobacter pylori |
| Estadios graves de doença do refluxo gastroesofágico (esofagite erosiva, esófago de Barrett) |
| Síndrome de Zollinger-Ellison |
A profilaxia da toxicidade gastroduodenal induzida por anti-inflamatórios não esteróides (AINEs) está indicada em doentes de risco acrescido.7 As indicações profiláticas do uso de IBP centram-se em doentes sob AINEs por tempo prolongado ou em doses elevadas que apresentem 1 ou mais fatores de risco para hemorragia (Tabela 2).
Tabela 2: Fatores de risco com indicação profilática para uso de inibidores da bomba de protões
| Antecedente de úlcera péptica, hemorragia gastrointestinal ou perfuração gastroduodenal |
| Uso simultâneo de anticoagulantes orais, corticoesteróides ou outro AINE |
| Mais de 65 anos |
| Hipertensão arterial |
| Diabetes mellitus |
| Doença cardiovascular |
| Doença hepática grave |
| Tratamento concomitante com um antiagregante plaquetar |
| Doença renal |
Nas diretrizes do American College of Gastroenterology (ACG),8,9os pacientes sob AINEs foram classificados de acordo com o grau de risco de toxicidade gastroduodenal (alto, moderado ou baixo) na presença e junção de determinados fatores de risco: história de úlcera não complicada, idade superior a 65 anos, terapia com AINEs em alta dose e uso concomitante de aspirina (incluindo glucocorticoides ou anticoagulantes) (Tabela 3).
Tabela 3: Risco de toxicidade gastroduodenal
| Alto risco: história de úlcera complicada ou ≥ 3 fatores de risco |
| Moderado risco: presença de 1 ou 2 fatores de risco |
| Baixo risco: nenhum dos 4 fatores de risco |
Os objetivos deste estudo foram identificar e caraterizar as indicações de tratamento e profiláticas de uso de IBP, analisar as caraterísticas demográficas dos doentes, bem como a frequência relativa do uso inadequado.
Material e Métodos
Estudo retrospetivo, observacional do tipo transversal. Recorrendo aos programas informáticos Sclínico, Registo de Saúde Eletrónico (RSE) e Prescrição Eletrónica de Medica-mentos (PEM), foram consultados todos os processos clínicos dos doentes internados no Serviço de Medicina Interna de um Hospital Distrital Universitário, com idade superior ou igual a 18 anos, no período de junho a outubro de 2020 inclusive, e cuja medicação habitual incluía um IBP, tendo sido excluídos os restantes doentes. No caso de existirem várias admissões para um mesmo doente, foram contabilizados todos os in-ternamentos. De salientar, que o Serviço de Medicina onde foi realizado este estudo é constituído por duas enfermarias, com uma lotação de 34 e 31 camas, respetivamente.
Foram examinadas as indicações formais e profiláticas para a utilização dos IBP nos registos clínicos de cada doente (Tabelas 1 e 2 supra-apresentadas).7 Foi recolhida a idade e género dos doentes admitidos nas enfermarias e avaliado o tempo de prescrição: < 3 meses, 3 - 6 meses, 6 - 12 meses, 1 - 2 anos, 2 - 3 anos e > 3 anos.
Relativamente à persistência de sintomatologia na doença do refluxo gastroesofágico (DRGE), foi analisado o processo clínico de cada doente quanto à presença de pirose, refluxo gastroesofágico, síndrome postural (em decúbito dorsal) ou em anteflexão e agravamento dos sintomas em pós-prandial.
Foram ainda consultados os resultados das endoscopias digestivas altas (EDAs) efetuadas ao longo dos anos.
A análise estatística foi realizada através do programa IBM SPSS Statistics Subscription® version 25.0, sendo essencialmente descritiva.
Resultados
Estiveram internados 567 doentes no Serviço de Medicina Interna, tendo sido consultados todos os processos no período de 5 meses, verificando-se que 305 doentes faziam diariamente IBP.
CARATERÍSTICAS DOS PACIENTES:
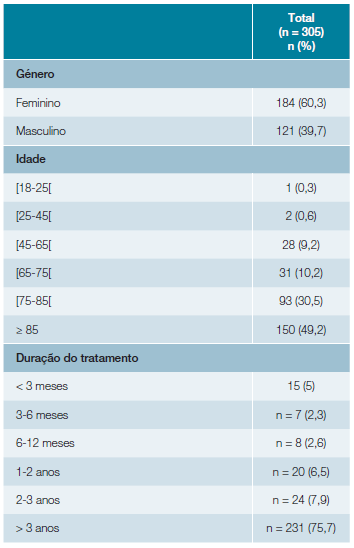
Dos 305 utilizadores de IBP, 39,7% (n = 121) eram do género masculino e 60,3% (n = 184) do género feminino, sendo que a proporção de mulheres versus homens foi de 1,5. Objetivou-se ainda que 49,2% (n = 150) dos doentes apresentavam uma idade superior ou igual a 85 anos (Tabela 4).
TEMPO DE PRESCRIÇÃO DOS INIBIDORES DA BOMBA DE PROTÕES:
Relativamente ao tempo de prescrição dos IBP, constatou-se que 75,7% (n = 231) faziam IBP há mais de 3 anos (Tabela 4).
INDICAÇÕES FORMAIS DE USO DE IBP:
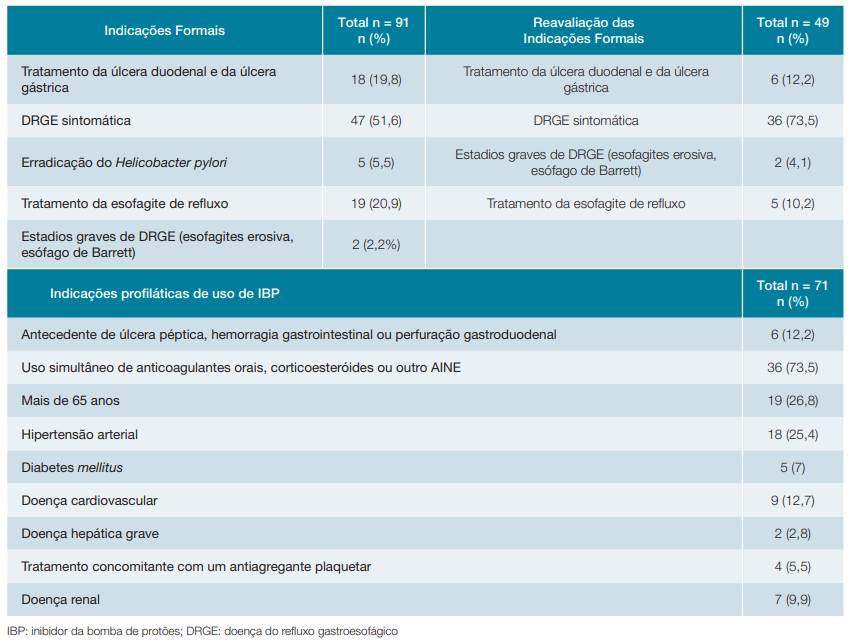
A primeira abordagem dos processos clínicos dos pacientes, baseada nos antecedentes pessoais e medicação habitual, serviu para avaliar as indicações de tratamento. Contabilizaram-se no total 91 indicações formais de uso, sendo que 51,6% (n = 47) apresentava DRGE sintomática e 20,9% (n = 19) esofagite de refluxo. De ressalvar, no entanto, que apenas 25,2% (n = 77/ n total = 305) doentes tinham indicação para tratamento, visto que 14,3% (n = 12) dos doentes apresentavam simultaneamente 2 critérios e 1,3% (n = 1) possuía 3. (Tabela 5)
INDICAÇÕES PROFILÁTICAS DE USO DE IBP:
Verificou-se que 23 doentes apresentavam indicação profilática de uso, sendo que dos fatores de risco encontrados para o uso de IBP, o mais frequente foi idade superior a 65 anos (26,8%; n = 19), seguido pela presença de hipertensão arterial (25,4%; n = 18) (Tabela 5).
USO INAPROPRIADO DE IBP:
Após reavaliação do processo de cada doente, incidindo na sintomatologia persistente, tempo de prescrição e EDA realizadas, verificou-se que apenas 49 doentes (63,6%) dos 77 inicialmente contabilizados, mantinham indicação formal de toma de forma prolongada (com apenas 1 critério identificado) (Tabela 5).
PERSISTÊNCIA DA SINTOMATOLOGIA DA DRGE:
Apurou-se que 10,2% dos doentes (n = 31) apresentavam sintomas associados à DRGE: pirose (32,8%), ardor retroesternal/ refluxo (34,5%), e agravamento dos sintomas em pós-prandial (27,2%), em decúbito dorsal ou em anteflexão (5,5%). Dos restantes, 51,8% (n = 158) eram assintomáticos e 38% (n = 116) tinham demência, pelo que não foi possível averiguar a existência ou persistência de sintomas nessa tranche de doentes.
RISCO DE TOXICIDADE GASTRODUODENAL:
De acordo com as diretrizes do American College of Gastroenterology, 8,7% (n = 2) dos doentes foram considerados de alto risco e 91,3% (n = 21) de risco moderado, evidenciando-se 69,6% (n = 16) doentes com 3 ou mais fatores de risco para hemorragia.
Discussão
De acordo com os objetivos traçados neste estudo, foi objetivado que 49 (16,1%) doentes mantinha indicação de tratamento após reavaliação, somado aos 23 (7,5%) com critérios profiláticos que se encontravam cronicamente sob IBP. Em suma, 233 (76,4%) doentes dos 305 consumidores de IBP, não tinham critérios para o consumo.
Apesar de várias diretrizes e muitos relatórios publicados destacando a importância do uso adequado de IBP e potenciais desvantagens associadas à prescrição inapropriada, o uso de IBP permaneceu na prática clínica.10 Na literatura, vários estudos corroboram os resultados aqui expostos. Giannini et al11 relataram que os IBP eram inadequadamente prescritos em cerca de 40% dos pacientes em ambulatório, já Thomas et al12 estimaram um uso inapropriado em 68,8% dos pacientes estudados. O estudo de Liu et al, demonstrou que 50% das prescrições de IBP eram inadequadas.10
Schnoll-Sussman et al relataram que os IBP são frequentemente prescritos de forma excessiva, por vezes em doses superiores às recomendadas, e por períodos mais longos do que o indicado, sendo particularmente visível em doentes tratados empiricamente apenas com base na clínica.13
A população abrangida no estudo é definida como idosa, visto 89,8% (n = 274) dos doentes terem uma idade superior ou igual a 65 anos, com uma média de idade de 84 anos (mínimo de 21 e máximo de 104 anos). Foi descrito num estudo anterior que a proporção da população sob IBP aumenta com a idade, tendo sido prescritos em menos de 10% dos doentes com menos de 40 anos, enquanto aumenta para aproximadamente 30% nos mais de 80 anos.14,15
Tendo em conta que vários estudos revelaram que os IBP não são medicamentos de “risco 0”, é por isso essencial analisar a relação benefício/ risco caso a caso antes de os prescrever e descontinuá-los sempre que o seu uso não estiver recomendado. Vários estudos analisaram a exposição a longo prazo dos IBP e revelaram a existência de reações adversas medicamentosas (com mais ou menos evidência), entre as quais se destacaram: alterações na absorção com défice vitamínico e iónico, o risco de infeção e risco de toxicidade renal, entre outros.
Nos doentes com IBP prescritos a longo prazo, existe um risco significativo de hipersecreção ácida após interrupção abrupta dos mesmos. Nos casos em que vinham sendo prescritos por mais de 8 semanas e que seja considerado desnecessário a sua manutenção, deve ser feito o desmame gradual. Caso a terapia com IBP seja inferior a 8 semanas, poderão ser descontinuados sem efeito rebound expectável.16,17
Algumas mudanças no estilo de vida são recomendadas e devem ser privilegiadas, nomeadamente: perda ponderal e elevação da cabeceira da cama de 15-20 cm por forma a reduzir o refluxo; não usar almofadas adicionais pois aumenta a pressão gástrica e agrava o refluxo ácido; evitar alimentos precipitantes de sintomas (cafeína, chocolate, álcool, hortelã-pimenta e alimentos gordurosos) que causem relaxamento da porção inferior do esfíncter esofágico; incentivar a cessação tabágica visto que o tabaco provoca redução da pressão na parte distal do esfíncter esofágico e tosse, causando episódios de RGE.18
De ressalvar, no entanto, neste estudo, que 7,8% (n = 6/ n total = 77) dos doentes carecem de reavaliação endoscópica após introdução do IBP, não sendo possível categorizá-los. Visto tratar-se de um estudo retrospetivo, não foi possível aceder à totalidade da informação necessária em 5,2% dos doentes (n = 4), pelo facto dos doentes já terem falecido no momento da colheita de dados, não sendo possível reavaliar a necessidade de manutenção dos critérios formais.
Conclusão
Os IBP mantêm-se há décadas entre os medicamentos mais prescritos na nossa prática clínica. Após a realização deste estudo, os resultados demonstram a existência do elevado número de doentes sob terapêutica com IBP de forma inapropriada, carecendo de uma reavaliação mais rigorosa da sua prescrição.
Declaração de Contribuição / Contributorship Statement:
C. Jorge, C. Tuna, P. Carlos, S. Ferreira, R. Gonçalves - Recolha de dados e Redação do artigo.