Introdução
A Organização Mundial de Saúde (OMS) define mortalidade materna como a morte que ocorre durante a gravidez ou no prazo de 42 dias após o parto, devido ao agravamento da gravidez ou da sua gestão (excluindo causas acidentais ou incidentais), independentemente da duração e localização da gravidez1.
Em Portugal, a taxa de mortalidade materna tem vindo a aumentar nos últimos anos e em 2019 foi atingido um valor de 12,7 por cada 100 000 nascimentos2. Apesar de vários autores sugerirem o uso da taxa de mortalidade como um indicador qualitativo dos cuidados de saúde3), (4), (5, existem outros fatores independentes que influenciam este aumento, como a idade materna avançada (superior a 35 anos) e doenças graves subjacentes, cada vez mais prevalentes em mulheres que engravidam6), (7.
No mesmo sentido, a taxa de admissão de parturientes nos cuidados intensivos também é um indicador comummente usado para avaliar tanto a qualidade de um serviço multidisciplinar, como para identificar e quantificar as causas mais prevalentes de mortalidade materna e os fatores de risco associados8.
Assim, propõe-se investigar a probabilidade de internamento nos Cuidados intensivos na população obstétrica admitida deste Centro Hospitalar de apoio universitário, através da identificação e caracterização dos casos admitidos no período compreendido entre 2013 e 2020. Para além disso, propõe-se documentar quais os motivos mais frequentes de admissão e identificar eventuais fatores de risco. Por fim, através da comparação dos resultados obtidos com os descritos na literatura, pretende-se perceber qual o paradigma em que nos encontramos.
Material e métodos
Estudo descritivo e retrospetivo da população obstétrica e respetivos motivos de admissão na Unidade de Cuidados Intensivos (UCI) no hospital dos autores, entre os anos de 2013 e 2020.
Este projeto foi aprovado pela comissão de ética do hospital (número: 02/23/11/2020).
O SPSS v26.0 foi o software utilizado para análise estatística.
A população estudada incluiu mulheres grávidas e puérperas cuja transferência para a UCI se deveu a qualquer causa relacionada ou agravada pela gravidez ou por medidas tomadas em relação à mesma.
O processo clínico foi consultado para cada transferência.
Foram estudadas as seguintes variáveis: características maternas (idade, peso prévio à gravidez, aumento ponderal durante a gravidez, antecedentes pessoais e obstétricos), idade gestacional, tipo de parto e aspetos relacionados com o recém-nascido (índice de apgar, peso ao nascimento e maus desfechos neonatais).
Resultados
No período de estudo foram registadas 41 admissões na UCI, com proveniência do Serviço de Obstetrícia. Durante o mesmo período houve um total de 14688 partos, o que corresponde a uma incidência de admissões na UCI pela população obstétrica de 2,8 por 1000 partos.
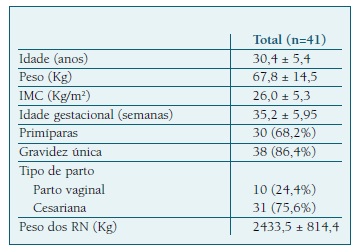
Das características maternas analisadas a idade média foi de 30,4 anos e o índice de massa corporal de 26,0 kg/m2, valor que se enquadra no excesso ponderal. A idade gestacional média foi de 36,3 semanas, sendo que as idades mínima e máxima foram 21 e 41 semanas, respetivamente. No Quadro I, encontram-se descritas as características demográficas, obstétricas e perinatais.
Foram realizadas 31 cesarianas, 6 partos eutócicos e 4 partos instrumentados (3 com ventosa e um com fórceps). O peso médio ao nascimento foi de 2433,5 gramas, com pesos mínimo e máximo de 1015 e 4150g, respetivamente. O índice de Apgar ao 5.o minuto foi <7 em 5 recém-nascidos, dos quais em quatro o parto foi por cesariana e um por via vaginal.
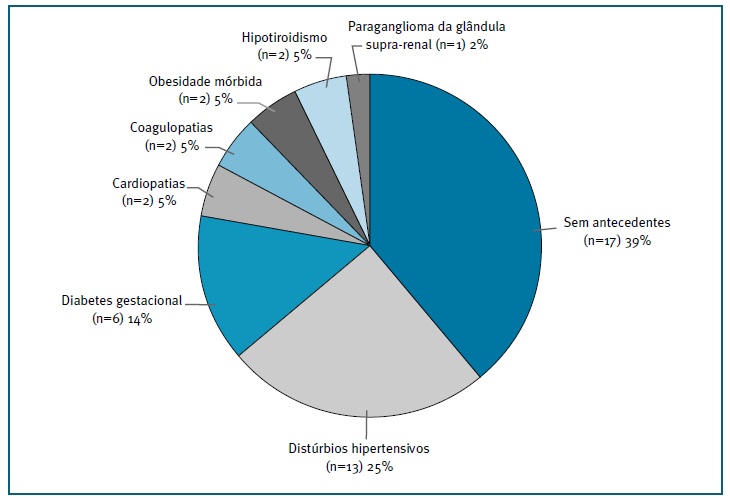
Quanto aos antecedentes pessoais (Figura 1), 17 não tinham quaisquer antecedentes de relevo, 11 apresentavam distúrbios hipertensivos (8 com hipertensão gestacional e 3 com hipertensão crónica, duas das quais associadas a diabetes gestacional); 4 diabetes gestacional; duas com patologia cardíaca (prolapso da válvula mitral; Síndrome de Wolff-Parkinson-White); duas coagulopatias (trombofilia; purpura trombocitopénica trombótica adquirida); duas apresentavam obesidade mórbida; duas hipotiroidismo e uma paraganglioma da glândula supra-renal. Quanto aos antecedentes obstétricos, 30 eram nulíparas e apenas 5 tinham antecedentes de cesariana anterior.
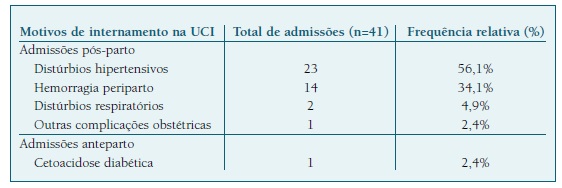
Das 41 admissões na UCI (Quadro II), 40 decorreram no período pós-parto e apenas uma durante a gravidez, sendo esta última devido a cetoacidose diabética numa grávida com 6 semanas de gestação.
Quanto aos diagnósticos que motivaram internamento no pós-parto, 23 foram admitidas por distúrbios hipertensivos (13 com Síndrome HELLP, 7 com pré-eclâmpsia com critérios de gravidade e 3 com eclâmpsia); 14 por hemorragia peri e pós-parto (1 descolamento prematuro da placenta normalmente inserida e 13 casos de hemorragia pós-parto) incluindo dois casos de síndrome HELLP sobreposto; duas por distúrbios respiratórios (uma com Acute respiratory distress syndrome e outra com pneumonia) e uma por hipertermia maligna após administração de misoprostol.
O risco de morbilidade à admissão foi avaliado pelo índice SOFA (Sequential Organ Failure Assessment), cuja pontuação mínima é 1 e a máxima 13, com pontuação média de 3,9. Quanto aos desfechos adversos, houve uma morte perinatal e duas mortes maternas, o que corresponde a uma incidência de mortalidade materna de 0.14 por 1000 partos. Em ambos os casos, a causa de morte foi falência multiorgânica desencadeada por hemólise maciça em contexto de coagulopatia intravascular disseminada, uma devido a síndrome de politransfusão, após hemorragia pós-parto e outra devido a patologia pré-existente, purpura trombocitopénica trombótica adquirida.
Afere-se assim que a incidência de admissões na UCI da população obstétrica foi de 2,8 por 1000 partos e que a mortalidade materna foi de 0,14 por 1000 partos.
Discussão
A taxa de admissão na UCI foi de 2,8 por 1000 partos. Estes valores encontram-se dentro do intervalo referido noutros artigos realizados em países desenvolvidos8). (9), (10. De facto, é de salientar que a taxa de admissão global da população obstétrica na UCI não tem variado, apresentando taxas constantes de 1-10 por 1000 partos. (8
A maioria das admissões ocorreram no período pós-parto (97,6%), sendo os motivos mais comuns os distúrbios hipertensivos (56,1%) e a hemorragia pós-parto (31,7%). Estes resultados corroboram as taxas apresentadas por outros artigos3), (5), (8), (10), (11.
A taxa de mortalidade materna foi de 0,14 por 1000 partos, com uma incidência de 4,9% nas grávidas/puérperas admitidas na UCI. Resultados semelhantes foram obtidos em estudos realizados noutros países desenvolvidos, que apresentam uma incidência a rondar os 4%3), (8), (12.
A prevalência de mulheres nulíparas (73,2%) foi superior à de multíparas, tal como noutros artigos3), (8. Contudo, não existem ainda estudos que avaliem de forma consistente a relação entre paridade e o risco de admissão em UCI5.
As alterações fisiológicas que decorrem ao longo da gravidez (cardíacas, respiratórias e urinárias) podem resultar em complicações graves com desfechos adversos5, nomeadamente na presença de comorbilidades pré-existentes. No entanto, 41,5% das grávidas/puérperas admitidas não apresentavam quaisquer antecedentes de relevo, tendo os eventos catastróficos ocorrido de forma inesperada.
A idade materna média foi de 30,4 anos, valor que se enquadra na média de idade materna em Portugal13. A idade mínima e máxima foram 20 e 42 anos, respetivamente. Estes resultados corroboram com o paragrafo anterior, uma vez que não obtivemos uma média de idades mais avançada, nem picos extremos de idade materna.
Obteve-se uma média de índice de massa corporal de 26,0 kg/m2 (excesso de peso), para o cálculo da qual foi considerado o peso anterior à gravidez e uma média de aumento ponderal durante a gravidez de 11,6 kg. De facto, é referida em inúmeras publicações a associação entre o excesso de peso e maior risco de diabetes gestacional, pré-eclâmpsia e morbilidade perinatal14), (15), (16.
A escala de morbilidade na Unidade dos Cuidados Intensivos escolhida foi o SOFA (Sequential Organ Failure Assessment), visto que é aquela que melhor prediz os desfechos adversos e a mortalidade materna4), (8), (17. A pontuação média obtida foi de 3,9, valor preditor de uma taxa de mortalidade baixa (<1%)4.
Quanto às limitações deste estudo, há a referir que os dados foram apenas obtidos retrospetivamente através da consulta de processos eletrónicos ou físicos, estando por isso limitado à informação registada e a duração do período de estudo, de 7 anos, que poderia eventualmente ser alargado.
Conclusões
Este estudo cumpriu o seu objetivo, identificou as grávidas/puérperas que necessitaram de internamento na UCI, comparou os seus resultados com outros estudos, e concluiu que estes não foram dispares dos previamente documentados.
Os motivos mais frequentes de admissão na UCI foram os distúrbios hipertensivos e a hemorragia pós-parto. A prevalência, da população estudada, sem antecedentes pessoais foi de 41,5%, o que representa a imprevisibilidade dos eventos catastróficos na Sala de Partos.
A mortalidade materna nas mulheres admitidas na UCI foi de 4,9%, taxa que não difere significativamente da descrita na literatura.
Para futura investigação, propõe-se prolongar o período de estudo e fazer um acompanhamento a longo prazo, da população, nomeadamente em gestações futuras, e perceber se houve recorrência dos eventos ou outras complicações associadas.
Contribuição individual de cada autor
Margarida Cordoeiro: contribuição intelectual substancial e direta, no desenho e elaboração do artigo.
Márcia Vieira-Coimbra: participação na análise e interpretação dos dados.
Joana Santos: revisão crítica do conteúdo.
Marta Fernandes: revisão de versões e revisão crítica da versão final.
Nuno Nogueira Martins: responsável pela exatidão e integridade de todo o trabalho.
F. Nogueira Martins: Idealização do tema e aprovação da versão final.