Introdução
A insuficiência cardíaca (IC) é uma caracteriza-se por sinais e sintomas típicos com elevado impacto no quotidiano dos doentes.1-3A descompensação sintomática conduz frequentemente à utilização dos cuidados de saúde, em particular internamentos, e ao declínio prognóstico.4
Estima-se que atinja 1%-2% da população mundial, com aumento expectável da prevalência.5 O envelhecimento populacional e o aumento da sobrevida de doentes com patologia cardíaca e não cardíaca são os principais fatores responsáveis por este aumento.6 O progresso no diagnóstico e terapêutica da própria IC, com diversas abordagens com impacto na sobrevida, também são relevantes.4,7-9Os cuidados de saúde associados à IC têm elevado impacto económico, e representam uma sobrecarga aos sistemas de saúde.4,10
Dados de base nacional publicados em 2020 contabilizam um total de custos diretos de €299 milhões, contudo esta análise não incluiu as regiões autónomas portuguesas.11
Atendendo à magnitude do problema, importa identificar estes custos de forma a sensibilizar as entidades regionais para a implementação de medidas com vista à melhoria da gestão da síndrome. O presente estudo pretende assim estimar os custos diretos da insuficiência cardíaca na Região Autónoma da Madeira (RAM).
Métodos
DESENHO DO ESTUDO E PERSPETIVA DA ANÁLISE
Realizou-se um estudo custo-doença retrospetivo referente ao ano de 2014, baseado em prevalência com uma abordagem top-down. A análise foi conduzida na perspetiva do sistema de saúde, no caso, o Serviço Regional de Saúde (SRS-RAM).
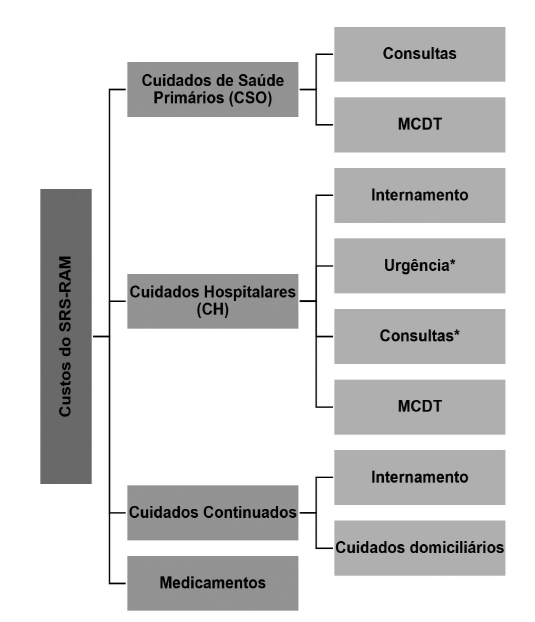
A Fig. 1 ilustra as componentes avaliadas neste estudo.
POPULAÇÃO E AMOSTRA
A população corresponde ao número total estimado de doentes com IC na RAM em 2014. Para a estimativa da prevalência de IC na RAM em 2014 recorreu-se ao estudo EPICA-RAM e ao portal do Instituto Nacional de Estatística (INE). Foi obtida a população residente na RAM em 2014 por grupo etário para adultos acima dos 25 anos, de forma a atualizar a prevalência de acordo com a evolução da pirâmide etária. A idade mínima estabelecida foram os 25 anos para se poder utilizar os dados de prevalência do Estudo EPICA-RAM.12
FONTES E RECOLHA DOS DADOS
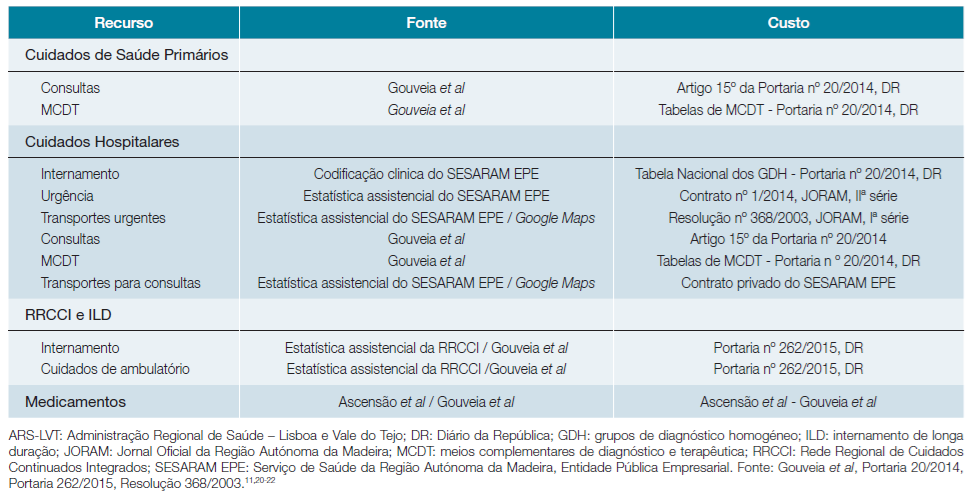
Foram utilizados dados da codificação clínica e da estatística assistencial do Serviço de Saúde da RAM, Entidade Pública Empresarial (SESARAM EPE), entidade subordinada ao SRS-RAM, responsável pela gestão dos hospitais e cuidados de saúde primários (CSP) do SRS-RAM. Para rubricas que não pudessem ser estimadas a partir dos dados do SESARAM EPE foram utilizados dados de Gouveia et al11 com a devida permissão do autor, que forneceu médias de utilização de recursos por doente sintomático. A cedência de todos os dados foi subsequente à aprovação do estudo pelas comissões de ética e científica do SESARAM EPE.
CUIDADOS DE SAÚDE PRIMÁRIOS
Para o número de consultas em CSP estimou-se o nú-mero de doentes seguidos nos CSP a partir de dados nacionais, que reportam que 55% dos doentes prevalentes com IC sintomática apresentam seguimento a este nível.11Assumiu-se, conservadoramente, que os doentes serão seguidos em ambulatório apenas numa instituição (hospitalar ou CSP). O mesmo estudo estabelece o número médio de consultas nos CSP por doente.
Dada a ausência de estudos na RAM que avaliem o padrão de prescrição de meios complementares de diagnóstico e terapêutica (MCDT) por doentes com IC nos CSP utilizaram-se estimativas previamente reportadas.11
O preço das consultas foi retirado do artigo 15º da Portaria nº 20/2014 e o preço de cada MCDT a partir da tabela dos MCDT da mesma portaria.
CUIDADOS HOSPITALARES
Para identificar os episódios de internamento por IC recorreu-se à informação da codificação clínica da base de dados de morbilidade hospitalar do SESARAM EPE (ICD-9-CM), em 2014, com os seguintes critérios de inclusão: diagnóstico de IC como diagnóstico principal; procedimentos de terapêutica de substituição cardíaca, implantação de sistemas de assistência cardíaca e circulatória e procedimentos cardiovasculares relacionados com ressincronização cardíaca, uma vez que todos estes constituem terapêutica exclusiva da IC; idade superior a 18 anos. Apesar de se ter definidos os 25 anos para a estimativa de prevalência, um passo intermédio para o apuramento de custos, no caso dos custos com internamento era mais relevante identificar todos os custos diretos na população adulta pelo que se incluíram os casos acima dos 18 anos.
Selecionaram-se os episódios com os códigos ICD-9-CM correspondentes à IC (402.01, 401.11, 402.91, 404.01, 404.03, 404.11, 404.13, 404.91, 404.93 e 428) e, para os episódios com procedimentos diretamente relacionados com a IC, os códigos 37.51-55, 37.60-68 e 00.50-56.13-17
Foram estabelecidos os seguintes critérios de exclusão: alta para continuação do tratamento - 0 casos excluídos; saído contra parecer médico - 2 casos excluídos; transferência - 0 casos excluídos.
O preço dos internamentos foi apurado a partir da tabela dos Grupos de Diagnósticos Homogéneos (Portaria nº 20/2014, DR).
Para apuramento dos episódios de urgência por IC, foram utilizados os dados dos episódios de urgência central do SESARAM EPE em 2014, com os códigos ICD-9-CM utilizados para a seleção dos casos de internamento e os mesmos critérios de inclusão. Os episódios de urgência são codificados (ICD-9-CM) no momento da alta pelo médico assistente.
Foram excluídos os seguintes casos: abandono - 0 episódios excluídos; alta contra parecer médico - 3 episódios excluídos; alta para internamento - 462 episódios, para evitar a dupla contabilização destes custos, por estarem incluídos no internamento. O preço dos episódios de urgência consta do Contrato nº 1/2014, JORAM, IIª série.
Identificou-se ausência de codificação clínica dos doentes seguidos em consulta de cardiologia e medicina interna. Por este motivo, recorreu-se a dados nacionais que estimam que 45% dos doentes prevalentes sintomáticos tenham seguimento a nível hospitalar, e que estes tenham em média 3,6 consultas médicas por ano.11 Assumiu-se que cada consulta médica é precedida de consulta de enfermagem. De acordo com dados de faturação do SESARAM EPE, assumiu-se que 11% dos utentes utilizaram transporte não urgente a cargo da instituição prestadora. O preço das consultas foi obtido do Artigo 15º da Portaria nº 20/2014.
Para a cálculo de utilização anual de MCDT por doente no contexto da consulta externa hospitalar, utilizaram-se estimativas derivadas de um painel de peritos nacionais, bem como de uma clínica de IC portuguesa.11,18O preço dos MCDT foi obtido das Tabelas de MCDT - Portaria n º 20/2014.
CUIDADOS CONTINUADOS
Atendendo à ausência de dados específicos dos cuidados continuados da RAM, utilizaram-se estimativas de Gouveia et al, onde se identificou que dos utentes seguidos por patologia cardiovascular na Rede Nacional de Cuidados Continuados Integrados (RNCCI), em regime domiciliário, 18,9% o eram por IC.
Relativamente ao regime de internamento em RNCCI, o valor correspondente foi de 23,2%. Aplicaram-se estes percentuais aos utentes em Rede Regional de Cuidados Continuados Integrados (RRCCI), obtidos da estatística assistencial da RRCCI para 2014. O preço do seguimento em cuidados continuados (ambulatório e internamento) foi retirado da Portaria nº 262/2015.
MEDICAMENTOS
O padrão de utilização de medicamentos de dispensa em farmácia de oficina foi obtido de um estudo em âmbito de CSP, com cerca de 25 000 utentes.19Neste estudo foi possível agrupar os fármacos por classes, extrair a percentagem de utilização de cada classe e respetivo custo.
A Tabela 1 resume as diferentes parcelas de custos calculadas e respetivas fontes de dados.
Para as diferentes parcelas de custos foi realizada uma análise descritiva com a determinação das frequências absolutas e relativas.
Foi utilizada estatística descritiva com apoio dos softwares SPSS® Statistics (versão 24) e Microsoft Excel® 2016.
ANÁLISE DE SENSIBILIDADE
Identificaram-se duas parcelas de custos cuja metodologia adotada pode não captar o total dos custos.
Os critérios utilizados para identificação dos episódios de internamento poderão ser considerados demasiado conservadores. Para avaliar a robustez da estimativa de custos, realizou-se uma segunda análise incluindo também os episódios que tivessem a IC como diagnóstico secundário se o principal fosse do sistema cardiovascular (códigos ICD-9-CM 390 a 459).
Por outro lado, a metodologia usada para a identificação de casos de episódios de urgência pode ser considerada pouco sensível. Para avaliar o impacto desta componente, utilizámos dados referentes a estatísticas publicadas nos Estados Unidos da América pelo Center for Disease Control que referem que 2% dos atendimentos no serviço de urgência são por IC descompensada.23 Sabendo o total de atendimentos no serviço de urgência central do SESARAM EPE, estimamos assim o número de episódios de IC com esta metodologia. Mantendo-se a percentagem de doentes que utilizam transporte urgente, obtém-se as estimativas de custos com transportes.
Resultados
ESTIMATIVA DE PREVALÊNCIA
Em 2014, estimou-se que se encontrassem 5061 doentes (55%) em classe NYHA I, 3496 em NYHA II (38%) e 644 em classes NYHA III e IV (7%). Foram excluídos da análise de custos os doentes que se encontravam em classe I da NYHA (assintomáticos), uma vez que se assume que estes doentes não utilizam recursos específicos por IC.
ESTIMATIVA DE CUSTOS
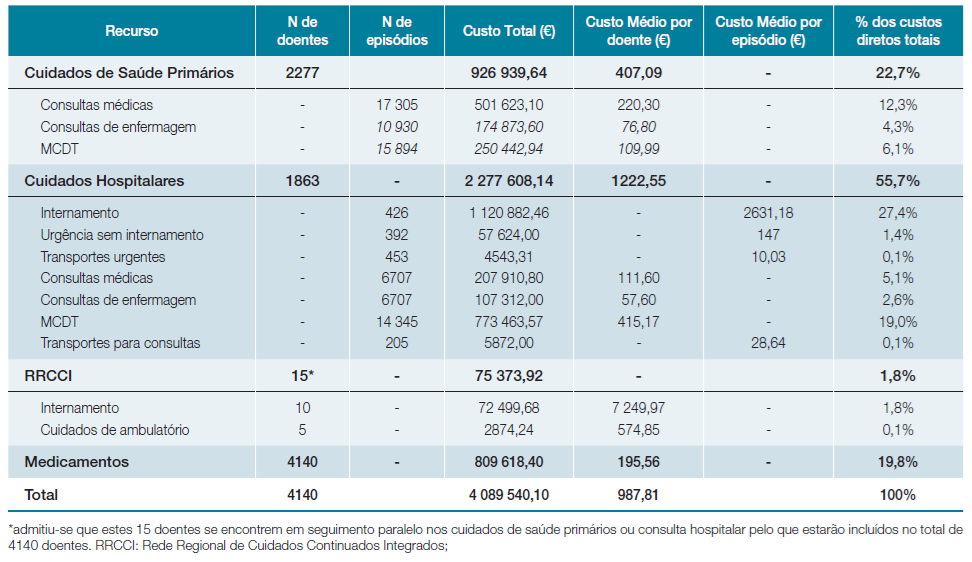
O custo direto total para 2014 foi de €4 089 540,10, sendo o custo médio por doente de €987,81. A Tabela 2 resume a totalidade dos custos por rubrica identificada.
O maior grupo de custos correspondeu aos CH da doença com 55,7% dos custos diretos anuais da IC. Dentro dos custos hospitalares, o internamento foi responsável por 49,2%. Os custos com os CSP foram o segundo grupo mais oneroso para o SRS-RAM com 22,7%, seguido pelos medicamentos com 19,8%. A RRCCI foi responsável por 1,8% dos custos totais.
ANÁLISE DE SENSIBILIDADE
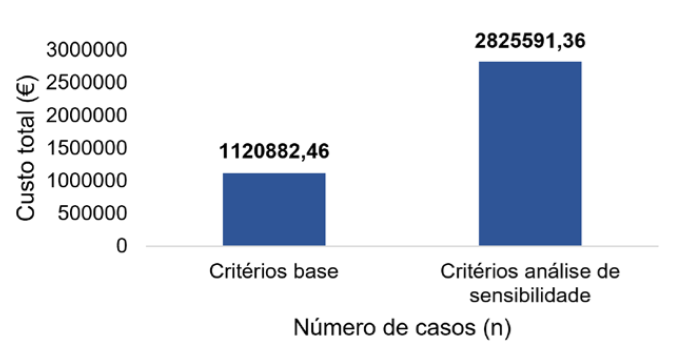
Com os critérios de inclusão da análise de sensibilidade, a percentagem de internamentos aumenta em 236,8%, equivalente a 1009 episódios. Os custos totais com o internamento mais que duplicam com o cenário alternativo (Fig. 2). Deste modo, o custo por episódio de internamento mantém-se relativamente estável como seria de esperar (de €2631,18 para €2800,18, um aumento de 6,4%) contudo, o custo médio por doente tratado aumenta em 41,7% passando de €987,81 para €1399,58. Globalmente, se considerarmos o cenário alternativo na análise de custos, o internamento passaria a representar 49,1% dos custos diretos anuais totais (versus 27,4% na análise de base).
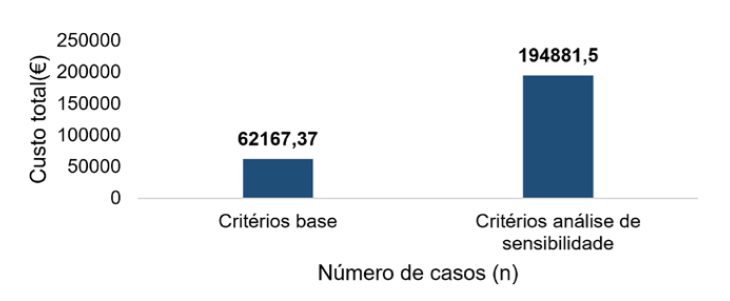
Relativamente aos episódios de urgência, com os critérios da análise de sensibilidade estimou-se 2594 episódios de urgência. Destes, 47,5% com alta para o domicílio, ou seja, 1232 episódios. Sendo que 53% dos 2594 episódios utilizaram transporte urgente, ou seja, 1375 episódios, a um custo médio de €10,02, os custos totais com estes episódios, atingiriam os €194 881,5, cerca de três vezes mais, passando a representar 4,6% dos custos totais.
Discussão
Identificou-se um total de custos diretos anuais para o SRS-RAM de cerca 4 milhões de euros. Este valor total corresponde a 0,1% do PIB da RAM, que em 2014 foi de €4124,2 milhões. Gouveia et al reportam um valor de 0,2% do PIB nacional para a totalidade dos custos da IC (diretos e indiretos).11 Do ponto de vista do impacto da IC no orçamento da Saúde da RAM, no ano a que se reportam os dados, este correspondeu a 1,2%, em linha com o descrito na restante literatura para os países industrializados.24-26
A gravidade crescente da classe NYHA está associada a custos mais elevados, sendo as classes III e IV responsáveis por cerca de 90% dos custos.27-29Se esta distribuição de custos for aplicada aos dados da RAM, significa que 644 doentes foram responsáveis, em 2014, por €3 680 586,09, o que se traduz num custo de €5715,19 por doente/ano. Considera-se por isso fundamental prevenir a progressão da doença para estes estádios.
De forma expectável, os custos hospitalares foram a parcela mais onerosa para o SRS-RAM (56%), sendo o internamento responsável por metade destes custos. De forma transversal em estudos deste tipo, a principal componente dos custos com IC são os custos hospitalares, principalmente o internamento.6,25,26,30
No panorama nacional, a percentagem dos custos diretos do internamento foi de 39,3%, contudo incluiu episódios em que o diagnóstico de IC surgia como secundário (desde que o principal fosse do foro cardiovascular).11 A metodologia do nosso estudo considerou apenas a inclusão dos episódios de internamento com diagnóstico principal de IC. Com este critério restritivo pretendemos aumentar a especificidade da estimativa. A análise de sensibilidade permite, no entanto, avaliar a magnitude da prevalência de IC nos doentes internados tendo em conta critérios menos restritivos. O aumento superior a 200% nos episódios de internamento poderá refletir a elevada prevalência da IC nos doentes internados, sobretudo idosos, e atesta ao aumento da prevalência com a idade.31 Sendo a IC a etapa final no contínuo da patologia cardiovascular e metabólica, é natural que em muitos dos internamentos por outras patologias cardiovasculares, que partilham fatores de risco para IC ou estão na génese da própria IC, se identifique a síndrome como comorbilidade. A atribuição de custos especificamente à IC neste contexto, encontra-se assim sujeita a confundidores. A redução de custos com a IC passa, então, pelo adequado controlo dos fatores de risco para o desenvolvimento e progressão da doença e controlo das comorbilidades que impactam o seu prognóstico. Com efeito, num estudo que avaliou tendências de internamento por IC, identificou-se um decréscimo na percentagem de internamentos por IC como diagnóstico principal e um aumento dos internamentos com IC como diagnóstico secundário, que demonstra a elevada cronicidade da síndrome, mas também o peso das restantes comorbilidades, igualmente causadoras de internamentos.14 A análise de sensibilidade efetuada permite ainda considerar que a RAM segue a tendência nacional, uma vez que quando incluídos os casos em que a IC surge como diagnóstico secundário, os custos relacionados ao internamento ultrapassam largamente 40% dos custos diretos totais anuais. Esta questão é fundamental, pois cada novo internamento por descompensação tem valor prognóstico e financeiro.5
Relativamente ao número de episódios de urgência, e tal como prevíamos, admite-se eventual subcontabilização devido à metodologia utilizada. A análise de sensibilidade realizada para avaliar esta questão, aponta para que possam ter havido 1232 episódios de urgência por IC com alta para o domicílio. Uma das razões prováveis para este défice de casos pode residir no modo como foram colhidos os dados, que embora específico, poderá sido pouco sensível, já que um episódio de IC descompensada pode ser codificado no momento da alta como dispneia, dor torácica ou edema.
Embora o custo com a urgência tenha sido dos menos representativos neste estudo, este constitui uma área de intervenção relevante, pois as idas à urgência representam descompensações, que frequentemente resultam em internamento. Preconiza-se assim, a utilização de clínicas de IC, que proporcionem uma plataforma para o controlo precoce das descompensações, e simultaneamente fomentem a literacia para a saúde ao doente e cuidadores. Estas unidades reduzem o número de episódios de urgência e consequentemente interFignamentos e custos.32-34
Os MCDT justificam 34% dos CH e as consultas hospitalares 14%. A adequada gestão da IC implica uma frequente monitorização de diversos parâmetros clínicos e analíticos, logo os custos com MCDT nunca poderão constituir uma soma residual do processo assistencial. Por este motivo, esta despesa deverá ser encarada como uma forma de garantir a estabilidade dos doentes, ao prevenir descompensações e iatrogenia. Neste estudo a média de utilização de cada MCDT foi obtida de Gouveia et al.11 Este perfil de prescrição é semelhante ao preconizado por Marques et al num artigo sobre a implementação de uma clínica de IC num hospital português.18
O custo com os CSP constituiu o segundo maior agregado de custos com 23%, sendo o custo com as consultas, a mais representativa. O valor médio por doente foi €297,10 e representa custos com consulta médica e de enfermagem, uma média de 12,4 contactos com os CSP por ano. Os CSP são fundamentais na gestão da doença sendo recomendada a sua integração no fluxo assistencial dos doentes em articulação com os CH.35
Os custos com medicação representaram 20% do total de custos anuais. Um outro estudo, com uma agregação de custos diferente, aponta para que os medicamentos correspondam a 9% dos custos diretos com a IC.6 A medicação é uma incontornável componente de custo da IC, já que a polifarmácia é frequentemente necessária para uma adequada gestão da síndrome. Os custos com medicamentos devem ser encarados como uma estratégia custo-efetiva, já que diversas classes demonstram redução de internamentos, para além de aumento da sobrevida e qualidade de vida.5,28
Os cuidados continuados contribuíram com uma percentagem residual em termos de utilização de recursos e de custos, contudo, o custo médio por doente foi elevado, sobretudo no regime de internamento. Isto deve-se provavelmente ao tempo prolongado deste tipo de internamento. Não obstante, dado o previsível aumento da prevalência de IC e respetiva morbilidade, esta parcela de custos deverá ser monitorizada para um provável aumento nos próximos anos.
Existem diversas limitações neste estudo. A principal dificuldade foi a ausência de dados robustos e recentes sobre prevalência e incidência da doença em Portugal, e em particular na RAM. O estudo que serviu de base ao cálculo de prevalência, o estudo EPICA-RAM data de 2005 e apenas avaliou doentes em CSP. Para além disso, o EPICA-RAM apenas incluiu doentes acima dos 25 anos, pelo que a faixa etária adulta entre os 18 e os 24 anos não foi representada no cálculo de prevalência, podendo ter sido excluídos alguns doentes.
A forma de cálculo de prevalência atualizada a 2014, obedeceu apenas à evolução das pirâmides etárias, não tendo tido em linha de conta outros dados como melhorias terapêuticas que alterem a duração da doença, nem se realizou uma avaliação de acordo com a NYHA, por exemplo.
Outra limitação relaciona-se com a utilização de vários estudos realizados em Portugal continental, tendo sido extrapolados para a população da RAM.
Por fim, os dados de utilização de recursos relativos ao ano de 2014, não representarão seguramente os custos atuais, uma vez que os preços unitários se alteraram. Contudo, à data em que o estudo foi desenhado, este era o ano com dados mais completos disponível.
Conclusão
A IC acarreta avultados custos anuais para a RAM, correspondendo a 0,1% do PIB e 1,2% da despesa da saúde na RAM, em linha com o reportado noutros contextos.
Os CH foram os mais avultados o que demonstra que também na RAM esta síndrome tem impacto importante no movimento assistencial hospitalar. A articulação com os CSP deve ser fomentada numa perspetiva de melhoria do processo assistencial.
Desde a realização do estudo, foi criada em 2021 uma Unidade Integrada de Insuficiência Cardíaca, coordenada pelo Serviço de Medicina Interna do SESARAM EPE, com o objetivo de aumentar a literacia sobre a doença, melhorar a qualidade de vida e reduzir descompensações e internamentos. Encontram-se em desenvolvimento trabalhos para avaliar o impacto desta unidade na atividade assistencial.