Introdução
O trauma é a principal causa de morte e morbilidade dos jovens adultos nos países desenvolvidos, com grande impacto da futura qualidade de vida e produtividade. A lesão traumática de vasos requer um diagnóstico rápido, com necessidade, na maioria dos casos, de intervenção cirúrgica imediata.1 A incidência das lesões arteriais iatrogénicas em comparação com os traumas vasculares penetrantes ou por contusão é desconhecida,2mas as complicações iatrogénicas têm vindo a aumentar, destacando-se os procedimentos percutâneos femorais nas angioplastias coronárias.3 O diagnóstico e o tratamento devem ser atempados e recomenda-se a multidisciplinaridade. Em várias ocasiões pode ser necessária a cateterização de veias ou artérias para a administração rápida de fluidos ou quimioterapia, para alimentação parentérica, hemodiálise, etc.
A cirurgia endovascular, desenvolvida desde a década de 50, a partir da embolectomia com o cateter de Fogarty, tornou-se uma alternativa à cirurgia convencional, embora nenhum deles esteja isento de iatrogenia. Nos politraumatizados podem coexistir lesões vasculares que, não sendo detetadas em timing oportuno contribuem para sequelas permanentes e internamentos mais prolongados.
Desta forma, existem 2 tipos de iatrogenia: 1 - por omissão, 2 - por comissão. Na primeira, as lesões vasculares não são reconhecidas ou suspeitadas na avaliação primária do doente com trauma, não sendo estudadas oportunamente, o que pode levar à disfunção de um órgão ou membro de forma permanente, ou até à perda da vida. Na segunda, as lesões são produzidas acidentalmente com procedimentos diagnósticos ou terapêuticos, tanto em patologias vasculares como de outros órgãos ou sistemas.2 Nesta série de dois casos clínicos trazemos à discussão duas situações que poderiam levar a iatrogenia por comissão pela proximidade do material de implante (prótese ou parafuso) com estruturas vasculares adjacentes.
Casos clínicos
Caso clínico 1
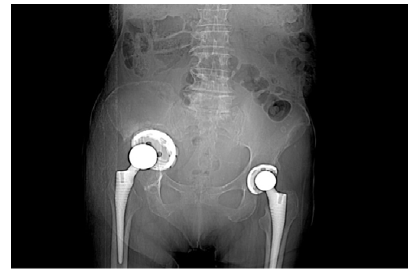
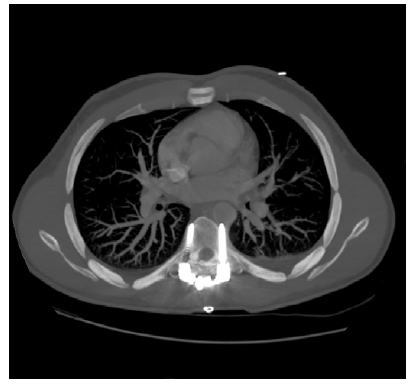
Doente de 80 anos, sexo feminino, com antecedentes pessoais médicos de hipertensão arterial, diabetes mellitus tipo 2, dislipidemia, fibrilhação auricular crónica paroxística, AVC cerebeloso à direita, anemia ferropénica e antecedentes cirúrgicos de laqueação de trompas e cistopexia por laparatomia mediana, prótese de anca bilateral, prótese aorto-aórtica por isquemia crónica dos membros inferiores por doença obstrutiva da aorta abdominal. Por edema assimétrico e impotência funcional do membro inferior direito realizou angio-tomografia computorizada (Angio-TC) pélvica em 11/01 que revelou “extensa trombose da veia ilíaca externa direita, de sugestão aguda (…) migração pélvica do componente acetabular da artroplastia total da coxofemoral direita por loosening com perda parcial da congruência da cabeça femoral”. Coexistem alterações inflamatórias/granulomatosas locais e presença de adenopatias inguinais proeminentes, de provável natureza reativa,” Figura 1 e 2.
Verifica-se protusão do acetábulo à direita, após artoplastia da anca.
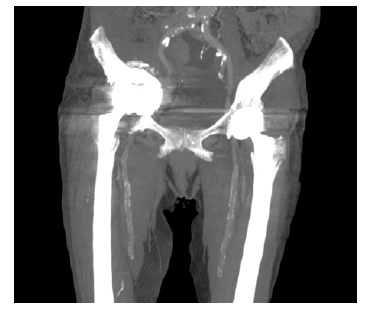
Figura 2 Angio-tomografia computorizada em corte coronal, pré-operatória (multiple intensity projection).
Verifica-se intima relação entre os vasos ilíacos e a protusão acetabular
A doente foi internada e operada em 18/01/2021, sem intercorrências, por acetábulo protuso intra-pélvico com compressão dos vasos ilíacos a condicionar trombose venosa profunda. Verificou-se migração pélvica do componente acetabular da prótese total da anca direita, possivelmente a condicionar compressão da veia ilíaca externa. Fez-se remoção do componente acetabular e femoral e ficou internada ao cuidado da Ortopedia.
Cumpriu anticoagulação em dose terapêutica por trombose venosa profunda da veia ilíaca externa ipsilateral à compressão, no lado da compressão, que suspendeu em 22/01 por hemorragia digestiva e melenas com agudização de anemia (Hb 7,4). Fez 1 UCE com rendimento transfusional. Após estabilização médica teve alta, referenciada à consulta.
Caso clínico 2:
Doente de 27 anos, sexo masculino, independente nas atividades de vida diária, jogador profissional de andebol, com antecedentes pessoais de tabagismo ativo (15 cigarros/dia), sem patologias de relevo ou medicação de ambulatório. Iniciou dificuldade para a marcha com quadro clínico caracterizado por "falha das pernas" (sic) durante os treinos de andebol, tendo sido internado no serviço de Neurologia do Hospital de Setúbal para melhor caracterização. Teve alta para posterior avaliação pela Neurocirurgia. Denotou agravamento diário da marcha que se tornou possível apenas com o suporte de terceiros. Negava dor axial ou sintomas B. Clinicamente apresentava: hiperreflexia dos membros inferiores com discreta espasticidade; hipostesia álgica no território T8; reflexo cutâneo plantar indiferente; Romberg com desequilíbrio marcado; marcha parético-espástica de base larga e apenas possível com apoio de terceiros ou apoio, fracamente limitada pelo défice propriocetivo. Realizou TC que revelou: lesão óssea de T6 caracterizada por marcada trabeculação óssea com aparente extensão intra-canalar. Sem evidência de fraturas.
Realizou então ressonância magnética que mostrava captação de contraste em toda a estrutura óssea de T6 associado a lesão intra-canalar (hemangioma ósseo vertebral Frankel D) associada a marcada compressão medular. Analiticamente não apresentava alterações de relevo. Foi medicado com Dexametasona 10 mg e programou-se cirurgia urgente, tendo sido submetido a vertebroplastia + laminectomia de T5, T6 e parcial T7 com remoção de massa epidural, e colocação de 8 parafusos transpediculares T4-T5-T7-T8.
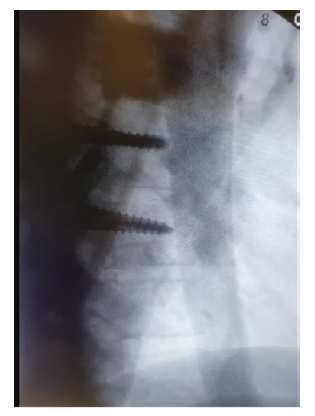
No pós-operatório constatou-se mau posicionamento de material de fixação (Figura 3), pelo que 9 dias depois foi submetido à extração de parafuso protuso em D7 à esquerda sob controlo angiográfico pré e pós-operatório, estando uma endoprótese aórtica torácica na sala para o caso de necessidade de reparação emergente Intra-operatoriamente.
É evidente a presença de material de fixação fazendo protusão sobre a aorta torácica, à esquerda do eixo vertebral.
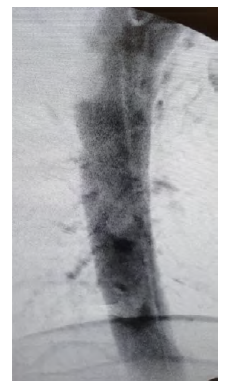
Não se constatou leak nem alterações da conformação da aorta torácica, não tendo ocorrido qualquer hemorragia pelo trajeto do parafuso (Figuras 4 e 5).
O restante internamento deste doente decorreu sem intercorrências e ficou com indicação para reavaliação imagiológica dentro de 6 meses para exclusão de pseudoaneurisma.
Discussão
A protrusão acetabular é caracterizada por deformidade da parede medial do acetábulo com migração progressiva da cabeça femoral para o interior da pelve, causando distúrbios mecânicos, dor e importante limitação funcional da articulação da anca. Quanto à etiologia é classificada em primária (75,3%) ou secundária (24,7%) e, de acordo com parâmetros radiológicos em leve, moderada e grave.4 A forma primária ou protrusão essencial geralmente é bilateral e há dificuldades no seu diagnóstico, devido aos sintomas serem mínimos ou ausentes. No caso clínico descrito, poderá tratar-se de uma forma secundária, se tiver resultado de complicação da cirurgia anterior, contudo desconhece-se o estado prévio. O índice Tornozelo-Braço ou índice de pressão arterial é uma ferramenta útil, em conjunto com a observação física.5 Um índice <0,9 tem sensibilidade de 87% e especificidade de 97% na avaliação do trauma vascular, atingindo uma sensibilidade de 95% a propósito dos troncos arteriais grandes. Um índice >0,9 sem sinais de lesão ortopédica permite referenciar o doente para nova observação nos próximos dias, para eventual apresentação tardia de lesão vascular. Na contusão, o local mais frequente de lesão é a aorta descendente desde o óstio da artéria subclávia até ao ligamento aórtico. Na maioria dos casos ocorre rotura da íntima, que poderá levar ao desenvolvimento de uma dissecção aórtica aguda. A angio-TC permite diagnosticar uma lesão da aorta torácica com grande acuidade e tornou-se standard nos traumas torácicos. Se não houver possibilidade de se realizar a angioTC, a ecografia transesofágica pode ser usada, embora de forma limitada.1
A decisão de operar, especialmente na hemorragia ativa, é crucial na fase inicial da observação, devido à alta mortalidade associada a um diagnóstico falhado. Os sinais “pesados” de trauma vascular têm uma sensibilidade de 90% para a necessidade de cirurgia imediata, já os sinais “leves” têm uma probabilidade vestigial (Tabela 1).
Tabela 1 Sinais clínicos de traumatismo vascular
| Hard signs | Soft signs |
|---|---|
| Hemorragia pulsátil activa | Défice no pulso |
| Hematoma em rápida expansão | Défice neurológico |
| Ausência de pulso | Palidez da extremidade |
| Isquémia aguda | Hematoma não expansível |
| Frémito vascular | |
| Sopro audível |
Em conclusão, as lesões vasculares não são frequentes, mas quando presentes constituem um dos maiores desafios para as equipas médicas. O contributo multidisciplinar da especialidade de Cirurgia Vascular nessas instâncias é fundamental, como se constata pelos casos descritos de um doente ortopédico e outro neurocirúrgico, mesmo que da intervenção não tenha decorrido nenhuma iatrogenia, a possibilidade de lesão vascular deve reunir todos os recursos disponíveis de forma a poder evitar-se a hemorragia cataclísmica.