Introdução
A tuberculose, causada pelo Mycobacterium tuberculosis ou bacilo de Koch, permanece como uma das principais causas infeciosas de morte em adultos em todo o mundo. Apesar do atingimento pulmonar constituir uma percentagem significativa dos casos, outros órgãos podem ser atingidos, em simultâneo ou de forma isolada (tuberculose extrapulmonar), com sintomatologia diversa associada. Em Matosinhos, as taxas de notificação e incidência de tuberculose, em 2019, foram superiores às taxas nacionais.1
A articulação adequada e eficiente entre os cuidados de saúde primários e secundários e os Centros de Diagnóstico Pneumológico reveste-se de particular importância na gestão de uma doença insidiosa e com grande impacto na saúde pública como a tuberculose. A gestão eficiente dos cuidados de saúde e a comunicação entre os vários profissionais envolvidos são essenciais para a minimização do erro clínico e para o diagnóstico e tratamento precoces. 2
O presente caso destaca o papel do médico de família na articulação de cuidados e a importância desta para a identificação e orientação de um possível quadro de tuberculose.
Descrição do caso
Adolescente do sexo feminino, 16 anos de idade, natural e residente em Matosinhos, a frequentar o 10.o ano de escolaridade. Inserida numa família do tipo alargada, de classe social média-baixa. Antecedentes pessoais de tiroidite autoimune sob levotiroxina 0,075 mg/dia, anemia ferropénica (por menorragias) sob complexo hidróxido férrico-polimaltose 357 mg/5 mL e amigdalectomia aos quatro anos. Seguimento em consulta hospitalar de pediatria por dificuldades de aprendizagem associadas a cognição média baixa, baixa autoestima e perturbação da ansiedade. Menarca aos 14 anos, sob anticoncecional oral combinado desde 2019. Sem alergias medicamentosas conhecidas. Programa Nacional de Vacinação atualizado, com duas doses de VHA e uma dose de BCG como vacina extraplano.
Em maio/2019 recorre a uma consulta não programada na sua Unidade de Saúde Familiar (USF) por cervicalgia com cerca de duas semanas de evolução (Figura 1). Ao exame objetivo apresentava uma adenomegalia cervical bilateral, orofaringe ruborizada e cerúmen obstrutivo bilateral, sem outras alterações. Foi requisitada uma ecografia dirigida à região da tumefação e prescrito anti-inflamatório oral. Duas semanas depois, a mãe recorre a consulta aberta com a médica de família para entregar resultado de ecografia e refere que a filha apresenta apenas rinorreia. A ecografia cervical descreve alterações tiroideias sugestivas de tireoidite e “nas cadeias jugulo-digástricas, particularmente numerosos e de maiores dimensões à esquerda, múltiplos gânglios linfáticos aumentados de tamanho, de contornos regulares, alguns deles com critérios de adenopatia (que atingem 21 mm de maior eixo à direita e 23 mm à esquerda), e que evidenciam ecoestrutura hipoecogénica, minimamente heterogénea, demonstrando-se, nos maiores, vascularização interna sem que claramente se objetive a presença de um hilo adiposo ecogénico central. Alguns deles evidenciam morfologia arredondada, particularmente à esquerda. Poderão estar em relação com processo inflamatório/infecioso, contudo, outra etiologia não pode ser descartada, atendendo às características. Sugere-se valorização clínica e reavaliação ecográfica a muito curto prazo, sendo de ponderar citologia aspirativa da adenomegalia palpável à esquerda”. É requisitado estudo analítico alargado, com marcadores inflamatórios e serológicos dos principais vírus, e prescrita antibioterapia com amoxicilina + ácido clavulânico 875 mg + 125 mg, a qual cumpriu.
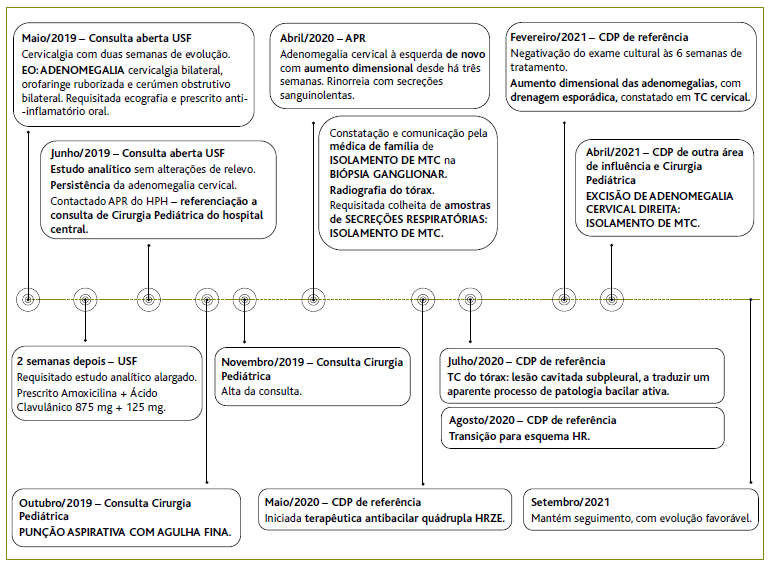
Figura 1 Linha cronológica do caso. Legenda: CDP = Centro de Diagnóstico Pneumológico; HR = Isoniazida e rifampicina; HRZE = Isoniazida, rifampicina, pirazinamida, etambutol; MTC = Mycobacterium tuberculosis complex; TC = Tomografia computorizada; USF = Unidade de Saúde Familiar.
Em junho recorre novamente a consulta não programada, com a médica de família, para conhecer resultado de estudo analítico: velocidade de sedimentação de 29 mm/hr, proteína C reativa de 12,40 mg/dL, anemia normocítica e normocrómica sobreponível aos valores prévios, com Hb 11,1 g/dL. Objetiva-se persistência da adenopatia cervical posterior ao músculo esternocleidomastoideu, quase occipital, com cerca de 3 cm de maior diâmetro, dolorosa à palpação, sem edema ou rubor associados. É contactado o Atendimento Pediátrico Referenciado (APR) do hospital de referência, que deu indicação de ser referenciada a consulta de cirurgia pediátrica de um hospital central.
É observada em outubro/2019, em consulta de cirurgia pediátrica do hospital central, tendo sido objetivada a adenomegalia e realizada punção aspirativa com agulha fina (PAAF) no final do mês, que mostrou “processo granulomatoso necrosante de etiologia não esclarecida”. Teve alta da consulta em novembro, após constatação de ausência de malignidade e perceção de diminuição do tamanho da adenomegalia à palpação, sem outras indicações de relevo no relatório da alta.
Em abril/2020 é enviada ao APR do hospital de referência, pela consulta de endocrinologia, por noção de aparecimento de nova adenomegalia cervical à esquerda com aumento dimensional desde há três semanas. Referia rinorreia com secreções sanguinolentas, negando febre, anorexia, hipersudorese ou conviventes com sintomatologia respiratória. No exame objetivo são descritas duas tumefações cervicais à esquerda com cerca de 2,5 cm e 1,5 cm de maior diâmetro e uma à direita com 0,5 cm de maior diâmetro, moles, não aderentes, ligeiramente dolorosas ao toque, bem delimitadas. A médica de família, ao rever o processo clínico do hospital central, deteta exame micobacteriológico não descrito pelo cirurgião pediátrico e pedido aquando da biópsia ganglionar, que refere isolamento de Mycobacterium tuberculosis complex (MTC) sensível a isoniazida, pirazinamida, estreptomicina, etambutol e rifampicina. O médico do APR é informado, requisita ecografia cervical, com descrição de várias adenomegalias cervicais com liquefação, à esquerda, e radiografia torácica, com hipotransparência heterogénea periférica no campo pulmonar superior direito (Figura 2). É requisitada colheita de amostras de secreções respiratórias e contactado o Centro de Diagnóstico Pneumológico (CDP) de referência para início de tratamento e seguimento.
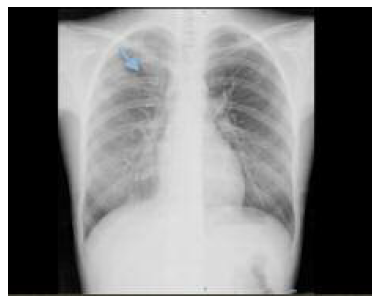
Figura 2 Radiografia do tórax (abril/2020): hipotransparência heterogénea periférica no campo pulmonar superior direito (seta).
A tomografia computorizada (TC) do tórax (Figura 3), requisitada em consulta no CDP, evidenciou múltiplas bronquiectasias de paredes espessadas e lesão cavitada subpleural com 18 mm de maior diâmetro e nível hidroaéreo no lobo superior direito, a traduzir um aparente processo de patologia bacilar ativa, com isolamento de MTC em amostras de expectoração. Negava antecedentes pessoais conhecidos de tuberculose, mas com antecedentes familiares (mãe em criança), sem referência conhecida a outros contactos ou exposição. Negava consumo de tabaco, álcool ou drogas. Sem estados de imunossupressão conhecidos ou medicação imunossupressora em curso.
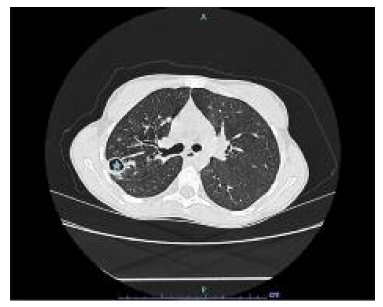
Figura 3 Tomografia computorizada do tórax (julho/2020): lesão cavitada subpleural com 18 mm de maior diâmetro e nível hidroaéreo no lobo superior direito (estrela).
Assim, após diagnóstico de tuberculose ganglionar e pulmonar, inicia, em maio/2020, terapêutica antibacilar quádrupla HRZE (isoniazida, rifampicina, pirazinamida, etambutol) em regime de toma observada diretamente. Transição para esquema HR com isoniazida e rifampicina em agosto/2020, com duração total de tratamento prevista de 12 meses. Não foi identificado nenhum caso de tuberculose bacilífera ou latente nos familiares e conviventes.
É registada melhoria clínica e radiológica pulmonar e negativação do exame cultural às seis semanas de tratamento, mas com aumento dimensional das adenomegalias, com drenagem esporádica, constatado em TC, em fevereiro/2021 (Figura 4) em relação a setembro/2020, com maior componente necrótico. Após observação no CDP de outra área de influência em abril/2021, é solicitada observação por cirurgia pediátrica para realização de biópsia com exame anatomopatológico e pesquisa de micobactérias. A excisão de adenomegalia cervical direita ocorre em abril/2021, com isolamento de MTC.
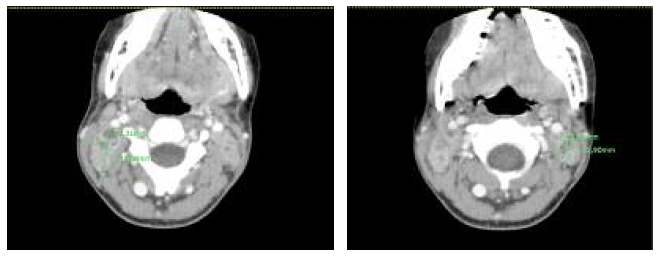
Figura 4 Tomografia computorizada cervical (fevereiro/2021), com identificação e medição (a verde) das adenomegalias cervicais.
Mantém seguimento em consulta em ambos os CDP, com acompanhamento na médica de família, com evolução favorável.
Comentário
A tuberculose extrapulmonar é mais frequente em imunodeprimidos e crianças e constitui um particular desafio clínico pela diversidade de órgãos envolvidos e formas de apresentação. A tuberculose ganglionar é a apresentação extrapulmonar mais frequente, caracterizando-se por adenomegalias sólidas, duras, mais frequentemente cervicais, inicialmente indolores e sem sinais inflamatórios cutâneos e com crescimento gradual, havendo envolvimento pulmonar em 41% dos casos. Como relatado no presente caso, as adenomegalias podem surgir 12 meses antes do diagnóstico, o qual é efetuado através de biopsia ganglionar aspirativa/excisional e ecografia de partes moles. A radiografia do tórax deve ser realizada se se suspeitar de tuberculose pulmonar. 3-8
O tratamento com antibacilares preconizado é o esquema HRZE durante dois meses, seguido de HR durante quatro meses. A resposta ao tratamento é caracteristicamente lenta, podendo este ser prolongado e as adenomegalias aumentarem durante ou após a interrupção do tratamento. 6 Como sucedeu neste caso, a exérese ganglionar terapêutica está apenas indicada em situações excecionais, não dispensando o tratamento com antibacilares. 3-8
O presente caso demonstra algumas dificuldades que surgem na gestão de doentes com queixas inespecíficas e com avaliação por múltiplos profissionais, sem coordenação entre os mesmos ou organização temporal do quadro clínico. Poderia ser relevante a criação de um alerta informático em caso de resultado micobacteriológico positivo ou um sistema mais eficaz de articulação dos cuidados de saúde secundários com o médico de família do utente, sobretudo nos casos em que o hospital não é o de referência, sendo, portanto, mais “distante”.
A articulação entre os cuidados de saúde primários, os cuidados de saúde secundários e os CDP permitiu a melhor orientação desta adolescente e o início do seguimento e tratamento adequados. A médica de família teve, neste caso, um papel preponderante no diagnóstico, ao acompanhar a evolução do processo da utente e ao confirmar o resultado das amostras em curso, não descritas anteriormente, informando atempadamente os serviços hospitalares.
O papel do médico de família, dado ser frequentemente o primeiro contacto do doente com os cuidados de saúde e a ponte com as restantes especialidades e serviços, 2 acarreta uma importante responsabilidade na identificação destes doentes e na prevenção da cadeia de transmissão.















