Introdução
Segundo a Organização Mundial da Saúde (OMS), os cuidados de saúde primários (CSP) são uma abordagem de toda a sociedade à saúde e bem-estar, centrada nas necessidades e preferências das pessoas, famílias e comunidades. Ainda de acordo com a definição da OMS, os CSP abordam os determinantes da saúde mais vastos e incidem sobre os aspetos completos e interrelacionados da saúde física, mental e física e do bem-estar.1
Assumindo-se como o primeiro ponto de contacto do utente com o Serviço Nacional de Saúde (SNS), os CSP primam pelo contacto contínuo com os utentes, de acordo com as suas necessidades ao longo da vida, atuando na promoção da saúde e prevenção da doença, realização do tratamento, reabilitação e cuidados paliativos, numa estrutura orgânica baseada na proximidade, acessibilidade e equidade. 1-3 Efetivamente, a própria OMS advoga que os CSP são uma forma altamente eficaz e comprovadamente eficiente de abordar as principais causas e riscos da falta de saúde, assim como de aplicar uma medicina preventiva de forma a evitar patologias preveníveis através da correção de fatores de risco modificáveis. 1 Neste sentido, a medicina geral e familiar (MGF) surge na maioria dos casos como o primeiro recurso que o utente tem ao seu dispor, sendo o principal gestor dos cuidados e recursos do SNS em prol do utente, desempenhando um papel de providência de advocacia dos mesmos, orientando-os através das complexidades e orientando-os através dos procedimentos, modos de atuação e orientações do SNS. 3 Adicionalmente, o médico de MGF desenvolve um trabalho e uma abordagem centrada na pessoa, orientada para o indivíduo, a família e a comunidade em que se insere, integrando o modelo biopsicossocial e não apenas como “patologias” ou “casos clínicos”. 3 O modelo biopsicossocial afigura-se não só como uma filosofia clínica, mas também como uma norma de orientação da prática clínica, abordando a sintomatologia do utente e a sua dolência, considerando que a experiência subjetiva do utente (i.e., crenças, medos, expectativas e necessidades) tem um papel fulcral para o correto diagnóstico, prognóstico e cuidado clínico. 4-5
Neste âmbito, a MGF, através da relação contínua com o utente, possui um processo único de consulta através do estabelecimento de uma relação médico-doente efetiva. 3 Diversos estudos demonstram o impacto positivo desta relação única, assumindo mesmo um valor terapêutico, através da abordagem dos problemas de saúde com o modelo biopsicossocial - nas suas dimensões física, psicológica, social, cultural e existencial. 6-8
Assim, de forma a conseguir a prossecução de uma relação médico-doente terapêutica, uma série de fatores são importantes, de que se destaca um saber competente de comunicação clínica, assente em partilha, interação e comprometimento mútuo, com respeito pela autonomia. 8 Para uma correta comunicação clínica, o clínico competente necessita de trabalhar qualidades e adquirir competências como a compreensão empática, autenticidade, maturidade emocional, autocompreensão e o conceito liberal das pessoas e das relações humanas. 9 Desta forma, a compreensão empática/empatia é indubitavelmente a chave-mestra da comunicação clínica, através da qual o clínico consegue entrar no mundo do doente, reconhecê-lo na sua humanidade e aceitá-lo na sua diferença. 10
Com os constantes constrangimentos de tempo e com períodos de consulta cada vez mais limitados, esta relação médico-doente corre o perigo de ser prejudicada, perdendo o seu valor terapêutico. Efetivamente, vários autores advogam que o constrangimento temporal cada vez maior provoca um maior grau de insatisfação por parte dos utentes, mais dúvidas e maiores visitas posteriores aos cuidados de saúde. 11 Mas terão os utentes perceção real dos tempos médios de consulta?
Assim, afirmou-se como imperativo o estudo desta relação médico-doente no contexto dos CSP, integrando a visão que o utente tem relativamente ao seu primeiro contacto com o SNS, acessibilidade (para consulta formal e esclarecimento de dúvida), tempos médios necessários e relação empática com o seu médico assistente.
Métodos
Questionário de avaliação da relação médico-doente
O presente questionário divide-se em duas partes: recolha de dados demográficos, perguntas genéricas acerca da perceção do médico de família, acessibilidade e tempos de consulta e aplicação da Escala de Empatia JSPPPE-VP (Jefferson Scale of Patient Perceptions of Physician Empathy - Versão Portuguesa), já validada e traduzida para português.
A primeira parte do questionário - recolha de dados demográficos, perguntas genéricas acerca da perceção do médico de família, acessibilidade e tempos de consulta - compreendeu respostas de sim vs não e resposta aberta para a última pergunta.
A Escala de Empatia JSPPPE-VP pretende aferir, com uma resposta de acordo com a escala de Likert (escala com respostas de «Discordo completamente» a «Concordo completamente») a cinco questões, a empatia que o doente perceciona por parte do médico de família, sendo que o resultado se determina pela média de todas as questões de zero a sete. Assim, quanto maior é o resultado maior é a empatia sentida, como se verifica no questionário em anexo.
Os dados demográficos recolhidos foram sexo (masculino vs feminino), idade, concelho de residência e escolaridade.
O questionário foi previamente aplicado a uma amostra pequena de utentes, de forma a verificar a sua compreensão e tempo médio de resposta, sendo estes dados descartados.
Indivíduos e colheita de dados
A população considerada para o estudo foi a dos habitantes do distrito de Bragança (122.833 habitantes), tendo sido calculado o tamanho amostral com um grau de confiança 95% e margem de erro 5%, tendo-se obtido um tamanho amostral de 383 habitantes através da plataforma online Raosoft®.
Este estudo transversal foi realizado através de uma amostra por conveniência de indivíduos, com uma idade compreendida entre os 18 e os 90 anos de idade, que responderam ao questionário de avaliação da empatia da relação médico-doente, entre 10/maio e 30/novembro de 2021.
O questionário foi aplicado através de dois meios: meio físico, suporte papel em oito unidades de CSP da Unidade Local de Saúde considerada; e meio digital através de uma plataforma online, com recurso à divulgação feita pelos meios de comunicação social locais (rádios e jornais) e das redes sociais. Nas unidades de CSP em que foram recolhidas respostas os questionários estavam em sítio visível para preenchimento dos utentes e eram entregues/colocados, pelo próprio utente, em caixas seladas, garantindo, assim, o anonimato.
O consentimento informado, livre e esclarecido foi obtido antes do preenchimento do questionário. No caso do preenchimento online, o consentimento era um pré-requisito para avançar no preenchimento do inquérito.
O presente estudo foi submetido e aprovado pela Comissão de Ética da Unidade Local de Saúde do Nordeste, sendo a confidencialidade dos dados garantida de acordo com a Declaração de Helsínquia e sendo estes apenas acessíveis pela investigadora principal e autoras.
Resultados
Após a aplicação do questionário em formato digital e em formato físico obtiveram-se 584 respostas ao questionário: 415 via formulário online e 169 via papel.
Caracterização da amostra
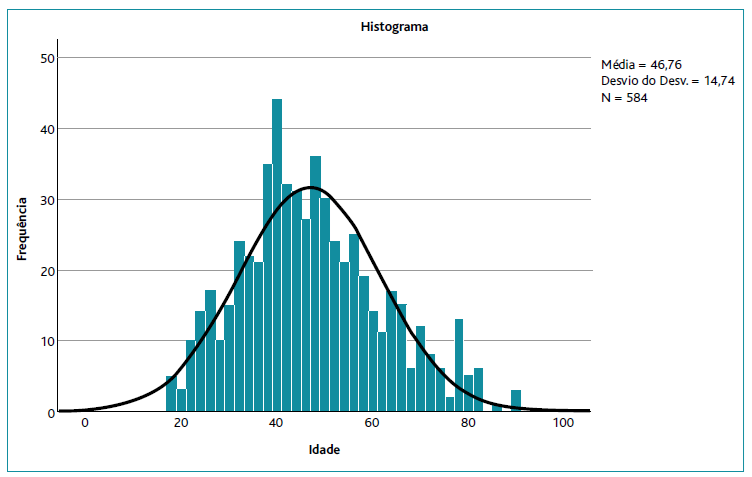
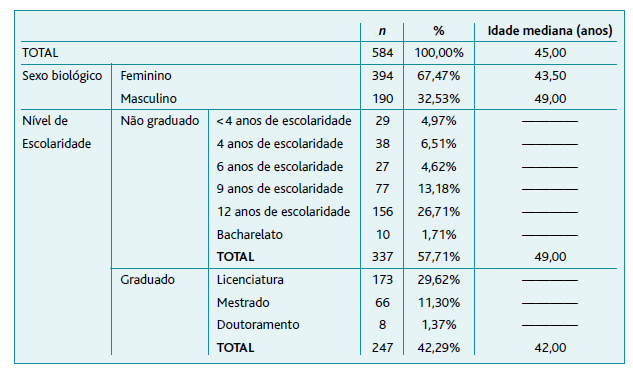
O estudo envolveu uma amostra de 584 utentes, com uma idade compreendida entre 18 e 90 anos (mediana: 45,00 anos) (Figura 1). Foi alargado o tamanho amostral inicialmente calculado para incluir todas as respostas dos participantes que cumpriam os critérios e o limite temporal de resposta. A maioria da amostra reporta um sexo biológico feminino (67,47%) e um nível não graduado de escolaridade (57,71%) (Tabela 1).
Perceção do médico assistente, acessibilidade e tempos de consulta
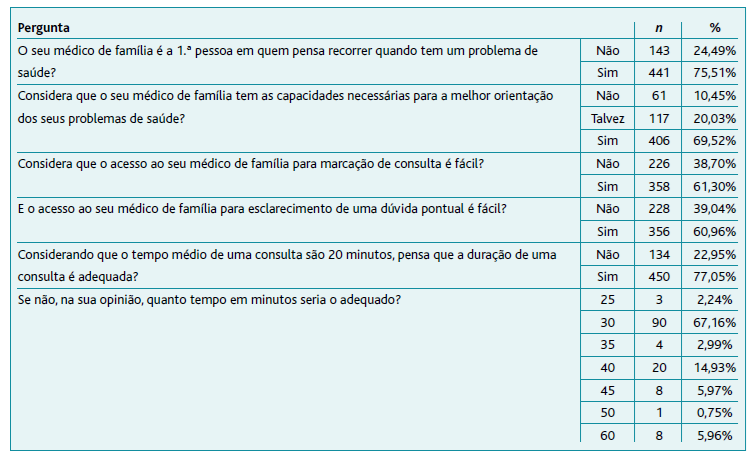
Relativamente à acessibilidade ao médico de família e aos serviços de saúde, a maioria dos inquiridos (75,51%) considera que o seu médico de família é a primeira pessoa a quem recorrem quando têm um problema de saúde e que este tem as capacidades necessárias para a melhor orientação dos seus problemas de saúde (69,52%).(Tabela 2)
Atendendo à variável acesso, a maioria considera que é fácil o acesso à marcação de consulta e o acesso para esclarecimento de dúvidas pontuais (61,30% e 60,96%, respetivamente).
A maioria dos inquiridos considera também que o tempo de consulta é adequado (77,05%), sendo que dos 22,95% que pensam ser desadequado a maioria concorda com uma duração de 30 minutos.
Escala de Empatia JSPPPE-VP - Resultados descritivos
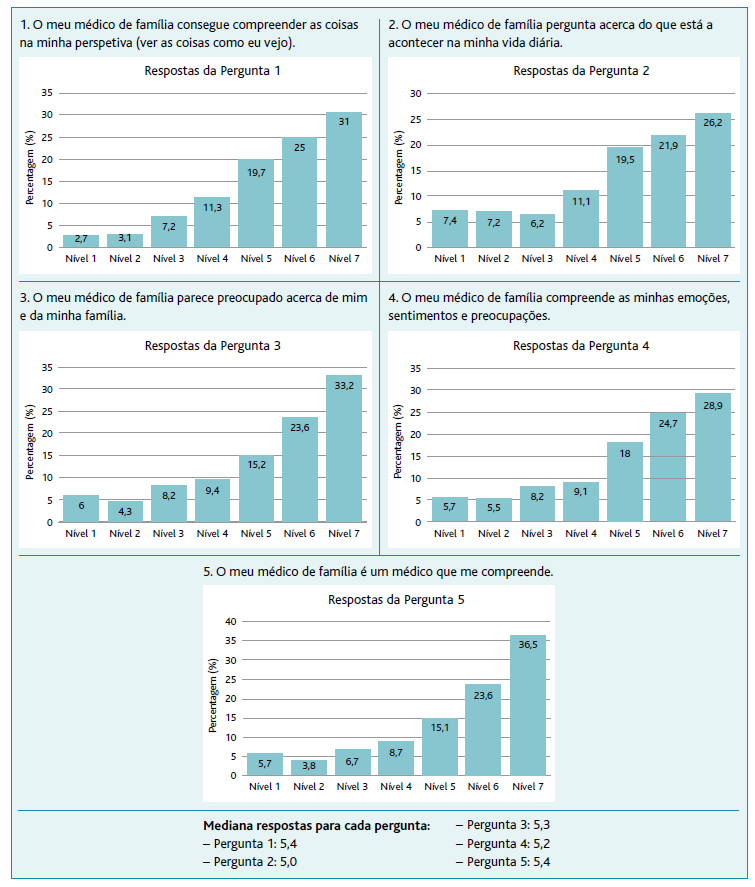
A Tabela 3 mostra as respostas dos inquiridos às afirmações do questionário traduzido Jefferson Scale of Patient Perceptions of Physician Empathy (JSPPPE-VP). Destaca-se que, em todas as questões da escala, a pontuação mais atribuída foi a máxima (7 pontos), seguida de 6 pontos e de 5 pontos. Ou seja, cerca de 50,00% dos indivíduos que responderam estão bastante ou totalmente de acordo (pontuações máximas: 6 e 7) com as afirmações constantes dos itens no JSPPPE-VP, demonstrando, assim, um elevado grau de empatia.
A afirmação «O meu médico de família é um médico que me compreende» obteve um maior número de pontuações máximas (n=351; 60,10%), seguida da afirmação «O meu médico de família parece preocupado acerca de mim e da minha família» (n=332; 56,80%).
A afirmação «O meu médico de família pergunta acerca do que está a acontecer na minha vida diária» foi a que menos obteve pontuação máxima (n=281; 48,10%); simultaneamente também foi a afirmação que obteve mais a resposta de 1 ponto, ou seja, discordância total (n=43; 7,40%).
Com base na Tabela 3 verifica-se que todas as respostas tiveram conotação positiva, uma vez que o valor mediano para todas as questões foi igual ou superior a 5, numa escala de zero a sete e tendo em conta que quanto maior é o resultado maior é a empatia sentida.
Discussão
Uma boa relação médico-doente implica uma abordagem centrada na pessoa, devendo o médico de família entender o paciente como um todo, sendo fundamental que o paciente se sinta como parte integrante desta relação. Para que tal aconteça, a abordagem holística e centrada na pessoa torna-se essencial e uma relação empática por parte do médico de família, um alicerce fundamental neste processo, sendo necessária a sensibilização do médico para o que é sentido e vivido pelo seu doente em cada momento. 12 De acordo com a literatura, uma maior perceção de empatia por parte do doente em relação ao seu médico está associada a melhores resultados em saúde e maior capacitação do doente. 12
Visando a melhoria da prestação de cuidados de saúde, é importante e pertinente avaliar a perceção da empatia por parte dos utentes de saúde do Nordeste Transmontano. Assim, neste trabalho de investigação avaliou-se a perceção dos utentes de vários centros de saúde da região, com aplicação do questionário JSPPPE-VP. Este questionário pretende a analisar a perceção de acessibilidade e dos tempos de consulta por parte do utilizador e a empatia sentida relativamente ao respetivo médico de família, de modo a compreender se os cuidados de saúde prestados vão ao encontro das expectativas dos utentes. 13
Na globalidade obtiveram-se resultados positivos, verificando-se uma perceção positiva relativamente ao acesso ao médico de família, qualidade de cuidados prestados e adequação do tempo de consulta. Uma reflexão importante a ter em consideração deve-se ao facto de este estudo ter sido realizado num contexto pandémico/pós-pandémico, existindo uma dualidade de ação: se, por um lado, houve uma alocação de recursos dos CSP para outros serviços/funções também é verdade que existia uma tentativa, na região abrangida pelo estudo, de garantir uma maior acessibilidade aos CSP. Efetivamente, no Nordeste Transmontano foram disponibilizados telemóveis às unidades de saúde e os seus números diretos aos utentes, pelo que qualquer utente de determinada unidade conseguia esclarecer uma dúvida que tivesse com o profissional de saúde de cada unidade alocado para tal. Assim, existe um potencial viés neste estudo, uma vez que houve um esforço adicional das unidades em assegurar a acessibilidade aos seus utentes.
De acordo com alguns estudos previamente realizados há uma relação proporcional entre a satisfação por parte do doente quanto à prestação de serviços e a duração da consulta. 14-15 Uma vez que cerca de 77,00% dos inquiridos concorda com o atual tempo de consulta adotado pode-se deduzir que, na perspetiva do utente, 20 minutos é um período adequado para uma abordagem da maioria dos problemas que levam o utente a recorrer aos CSP. No entanto, um viés a considerar neste estudo prende-se com o facto de não ter sido abordada a tipologia de consulta considerada. Apesar de, na teoria, uma consulta com o médico de família ser tipicamente uma consulta protocolada (consulta de saúde de adulto, de hipertensão arterial, de diabetes mellitus, etc.), não se pode descartar a possibilidade dos inquiridos se referirem a outras tipologias de consulta, como a consulta aberta.
Assim, num futuro estudo complementar será necessário colmatar potenciais viés como a abordagem/caracterização dos diferentes tipos de consulta, assim como abordar as perspetivas do utente quanto à dimensão da lista do seu médico de família e impacto no que concerne à acessibilidade e qualidade dos serviços de CSP daí decorrentes. Adicionalmente poderá ser interessante a caracterização da satisfação de acordo com a tipologia de consulta e de acordo com as características sociodemográficas do participante.
De igual modo, a maioria dos inquiridos perceciona uma relação empática por parte do seu médico de família em todas as questões do questionário JSPPE-VP. Uma vez que este questionário é respondido numa escala de Likert e não de forma dicotómica (ou seja, em respostas fechadas de Sim vs Não) é facilitada uma análise mais exata das opiniões dos doentes em relação às questões colocadas. Analisando os resultados obtidos verifica-se que os utentes percecionam menos empatia «Acerca do que está a acontecer na minha vida diária», sendo esta a questão que obteve uma maior frequência de respostas de nível 1.
Segundo a literatura, existe também uma relação proporcional entre a empatia da população portuguesa e a sua capacitação, o que revela o papel fundamental atribuído ao médico de família e a importância de uma boa relação médico-doente, na qual a empatia tem um papel primordial. 16-17
Relativamente às limitações do estudo destaca-se a análise estatística utilizada (descritiva e não analítica), limitando o potencial dos dados obtidos, limitação esta que poderá ser suplantada numa segunda fase do estudo. Na caraterização demográfica dos habitantes optou-se por caracterizar o sexo facultando apenas as opções de resposta masculino e feminino, não disponibilizando outras opções, nem se tendo estendido à caraterização do género, o que constitui uma limitação. Ainda outra limitação prende-se com o facto de não se avaliar uma variável importante para este estudo: o tempo decorrido desde a última observação em consulta com o seu médico de família.
Verificou-se a obtenção de um maior volume de respostas em formato online do que em formato físico, levantando a hipótese de existir um viés de seleção, associados ao perfil de participantes, quanto à utilização de tecnologias e eventual contexto geracional associado.
Este trabalho releva as perspetivas dos utentes, podendo ser um contributo para o desenvolvimento de estratégias favorecedoras de serviços centrados na pessoa e de melhor qualidade. Posteriores estudos que complementem este, colmatando as limitações identificadas e aprofundando algumas das dimensões consideradas, poderão ser pertinentes, nomeadamente a investigação de fatores preditores de perceção de empatia.
Conclusão
Os resultados suportam uma satisfação global dos utentes quanto à prestação, acessibilidade e qualidade dos serviços nos CSP na região do Nordeste Transmontano. Considerando a relação médico-doente, os participantes apresentaram globalmente perceções satisfatórias quanto à empatia manifestada pelo médico de família, sendo a dimensão com menor grau de satisfação atribuída a «O meu médico de família pergunta acerca do que está a acontecer na minha vida diária». Este trabalho permitiu ampliar o conhecimento sobre as perspetivas dos utentes dos CSP, nomeadamente na relação médico-doente, podendo ser a base de futuras investigações potenciadoras de estratégias favorecedoras da disponibilização de serviços centrados na pessoa.
Contributo dos autores
Conceptualização, JGS, SR, BA, FM e KM; metodologia, JGS, BA, FM e KM; validação, JGS, SR, BA, FM e KM; análise formal, JGS, BA, KM e SC; investigação, JGS, BA, KM e SC; recursos, JGS, SR, BA, FM, KM e SC; curadoria de dados, JGS e SC; redação do draft original, JGS; revisão, validação e edição do texto final, SR, BA, FM, KM e SC; visualização, BA, FM, KM e SC; supervisão, JGS; administração do projeto, JGS.