Introdução
A galactorreia é uma condição rara na infância.1 O diagnóstico diferencial é vasto e é necessária uma investigação cuidada, mediante uma história clínica detalhada e um exame objetivo completo a fim de orientar corretamente o restante estudo etiológico e aferir a necessidade de instituir terapêutica.
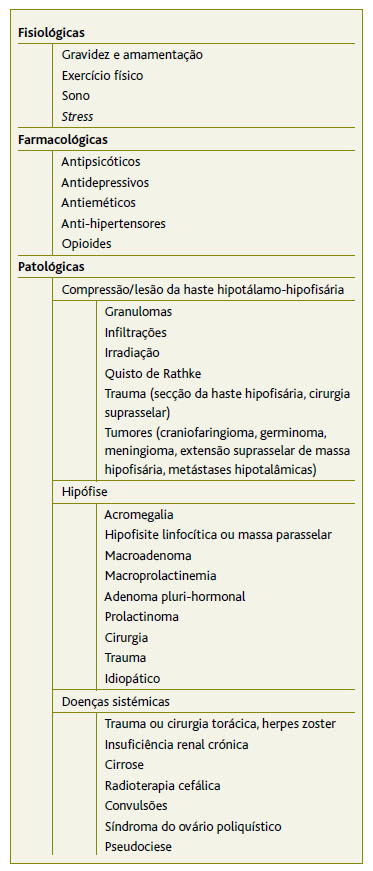
A galactorreia manifesta-se habitualmente pela emissão de um líquido leitoso por ambos os mamilos. Pode ser provocada por hiperprolactinemia que, por sua vez, pode ser secundária a fármacos, adenomas da hipófise, inibição dopaminérgica diminuída, neoplasias/doenças infiltrativas do hipotálamo, alterações endócrino-metabólicas ou outras patologias (Tabela 1). 1-2
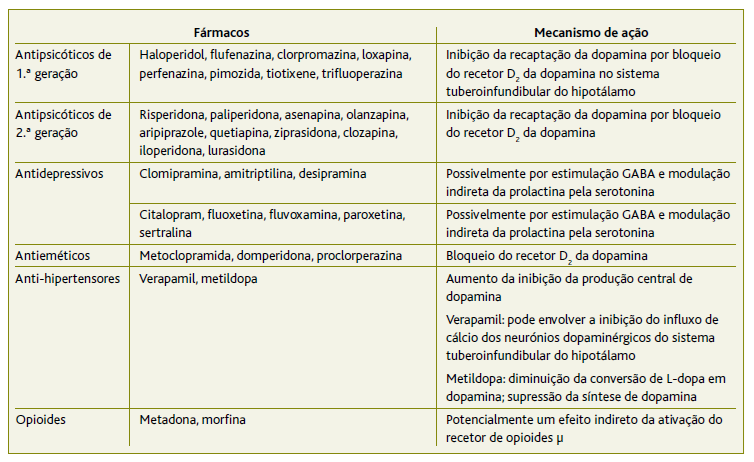
Existem várias categorias de fármacos que podem provocar hiperprolactinemia (Tabela 2). 2-3 Os antipsicóticos são a causa mais comum de hiperprolactinemia induzida por fármacos, aumentando a concentração sérica de prolactina nas horas seguintes à sua administração. 2-3 Este aumento é variável e frequentemente atinge valores na faixa dos 25 a 100 ng/ml.2 No entanto, após a utilização de alguns fármacos, incluindo a risperidona, podem-se observar valores séricos de prolactina na ordem dos 200 ng/ml.2 A risperidona induz o maior aumento da concentração média de prolactina, seguida da paliperidona e da olanzapina. 4 A concentração sérica de prolactina pode retornar aos níveis basais em dois a quatro dias após a cessação da terapêutica crónica. 2,5
A risperidona é um dos antipsicóticos mais usados em idade pediátrica, dada a sua eficácia clínica bem estabelecida e o baixo risco de efeitos adversos neurológicos, quando comparada a outros antipsicóticos. 6 Entre outras situações, é utilizada para o tratamento de comportamento disruptivo. 7 Para além de hiperprolactinemia induzida pela risperidona se poder manifestar como galactorreia, também se pode observar ginecomastia, amenorreia, hirsutismo, entre outras. 8
Com este relato de caso, os autores relembram que a suspensão de fármacos predisponentes à hiperprolactinemia pode ser uma prova terapêutica válida antes da realização de exames de imagem com radiação, sobretudo em idade pediátrica. Para além disso, destaca-se a importância da medicina geral e familiar (MGF) na articulação célere entre os cuidados de saúde primários (CSP) e as especialidades hospitalares, bem como na gestão e vigilância destes casos até à consulta hospitalar.
Descrição do caso
Criança de quatro anos, do sexo masculino, pertencente a uma família monoparental, classe III na escala de Graffar. Apresentava antecedentes pessoais de perturbação do comportamento e impulsividade, motivo pelo qual era seguido em consulta de pedopsiquiatria e estava medicado com risperidona 0,20 mg/dia há quatro meses. Não apresentava alergias medicamentosas, alimentares ou outras conhecidas.
Foi observado em consulta de doença aguda na sua Unidade de Saúde Familiar (USF) por apresentar corrimento mamilar bilateral esbranquiçado com cerca de uma semana de evolução, sem outra sintomatologia associada.
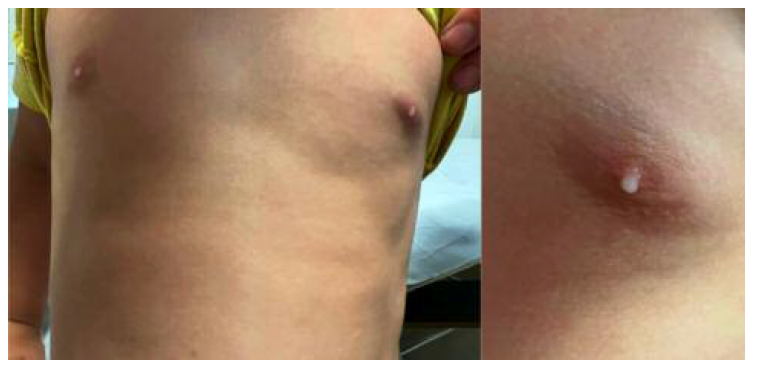
Ao exame objetivo, a criança apresentava-se hemodinamicamente estável e apirética. Observou-se galactorreia bilateral após expressão mamilar (Figura 1). Não apresentava glândulas mamárias palpáveis nem se identificavam massas, adenomegalias ou outras alterações. Constatados genitais pré-púberes (testículos com dois mililitros de volume) e estadio de Tanner 1. No exame neurológico foi possível apurar que a criança apresentava pupilas isocóricas e isorreativas e movimentos oculares coordenados em todas as direções. A força muscular estava preservada na face, nos membros superiores e nos membros inferiores. A criança apresentava marcha sem ataxia ou outras alterações. O restante exame neurológico não foi avaliado por ausência de colaboração da criança.
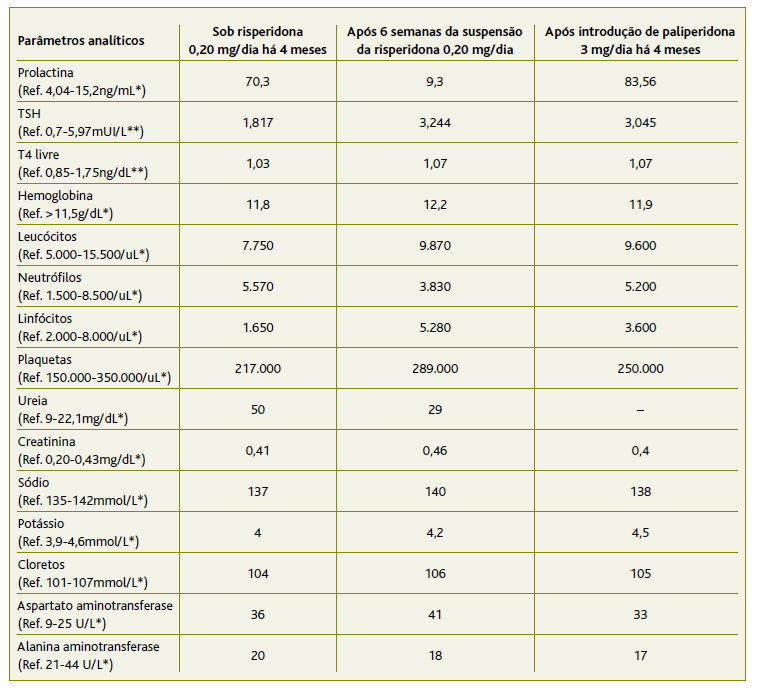
Solicitou-se um estudo analítico (EA), que revelou aumento da prolactina e função tiroideia normal (Tabela 3). Após discussão telefónica com endocrinologia pediátrica (EP) e pedopsiquiatria optou-se pela suspensão da terapêutica, repetição posterior do EA e referenciação para consulta de EP com vigilância pela MGF até à data do agendamento. Após duas semanas da suspensão do fármaco ficou assintomático. Repetiu o EA cerca de seis semanas depois, apresentando diminuição dos níveis de prolactina para valores considerados normais (Tabela 3).
Foi avaliado regularmente na sua USF e manteve-se sem alterações ao exame objetivo nas consultas de reavaliação.
Cinco meses após o contacto telefónico foi observado em consulta de EP, não se identificando galactorreia, mas constatando-se hiperatividade e impulsividade, à data não medicado.
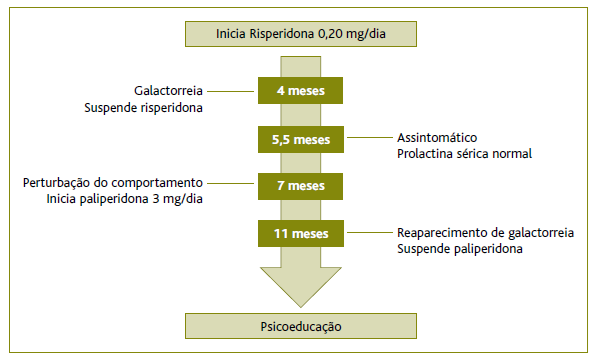
Em consulta de pedopsiquiatria reintroduziu terapêutica antipsicótica com paliperidona 3 mg/dia, dada a manutenção das queixas comportamentais. Contudo, em consulta de reavaliação quatro meses depois voltou a verificar-se hiperprolactinemia e galactorreia, suspendendo novamente a medicação, optando-se pelo incentivo à psicoeducação sem outras medidas farmacológicas (Figura 2).
Comentário
A galactorreia é um sinal raro na infância e é uma das manifestações clínicas da elevação do valor sérico de prolactina acima do limite superior da normalidade. O diagnóstico diferencial das entidades que cursam com hiperprolactinemia é vasto, podendo dividir-se em três categorias principais: fisiológicas, farmacológicas e patológicas (Tabela 1). 9
O sono, o stress, o exercício físico, a gravidez e o período de amamentação são causas de elevação fisiológica da prolactina. 2,9 Os níveis de prolactina são controlados pelo ritmo circadiano, apresentando valores mais elevados durante a noite, induzindo o sono do tipo rapid eye movement (REM). 10-11 A privação de sono ou alguns distúrbios do sono podem impactar negativamente os níveis de prolactina. 11 O stress físico, o stress emocional e o exercício físico vigoroso provocam incrementos dos níveis de prolactina de forma temporária. 12 No contexto da gravidez, a prolactina aumenta progressivamente ao longo da gestação, sendo posteriormente essencial para a produção de leite durante a amamentação. Consequentemente, a ampla variação fisiológica dos níveis de prolactina dificulta o estabelecimento de um consenso sobre os níveis basais considerados normais.
Os antipsicóticos são a classe de fármacos mais frequentemente envolvida na galactorreia induzida por fármacos. 2 A hiperprolactinemia induzida pela risperidona ocorre por bloqueio dos recetores de dopamina D2 na hipófise anterior, abolindo o efeito inibitório da dopamina sobre a prolactina. 3 A incidência de hiperprolactinemia é mais elevada nos primeiros doze meses após a introdução da risperidona. 6 Para além disso, após a introdução deste fármaco, mais de 70% das crianças e adolescentes desenvolvem aumento dos níveis basais da prolactina e mais de 30% mantém-no após um ano de uso contínuo da medicação. 6 Apesar da evidência ser contraditória, a hiperprolactinemia induzida pela risperidona pode estar associada a múltiplas complicações, entre as quais, cardiovasculares, psiquiátricas (ansiedade, depressão, doenças psicóticas, entre outras), imunossupressão, tumores mamários e adenomas da hipófise. 6
As manifestações clínicas da hiperprolactinemia variam de acordo com o sexo e idade do indivíduo. Os efeitos da hiperprolactinemia são particularmente relevantes em idade pós-pubertária, porque frequentemente estes indivíduos apresentam sintomas relacionados com disfunção sexual e/ou reprodutiva. 6 No sexo feminino podem surgir queixas de oligomenorreia, amenorreia, galactorreia e infertilidade; no sexo masculino podem surgir queixas de ginecomastia, galactorreia, disfunção eréctil, diminuição da líbido e infertilidade. 6,9,13 Assim, na anamnese é importante rever o uso de medicação recente, caracterizar todos os sinais e sintomas e a sua evolução e, em particular no sexo feminino, detalhar o ciclo menstrual. No exame objetivo é necessário avaliar a somatometria, a desproporcionalidade dos segmentos corporais, a atrofia muscular, a palpação das glândulas mamárias e da glândula tiroide, a galactorreia, a ginecomastia, o estadio de Tanner, as alterações da voz, a pilosidade, as alterações cutâneas, a palpação abdominal e o exame neurológico completo (incluindo campos visuais). Perante a observação de galactorreia num adolescente deve ser avaliada a função tiroideia (hormona tireoestimulante [TSH] e T4 livre), a prolactina sérica, a hormona folículo-estimulante e a hormona luteinizante. No caso de se tratar de uma adolescente do sexo feminino é importante realizar um teste de gravidez. O hemograma, a glicose sérica, as transaminases, a função hepática (albumina e estudo da coagulação) e a função renal (creatinina e ureia) são igualmente importantes para o diagnóstico diferencial, devendo ser ponderados caso a caso.
Por outro lado, em idade pré-pubertária, a maioria das crianças com hiperprolactinemia permanece assintomática. 6 Nesta faixa etária, a hiperprolactinemia pode condicionar atraso no crescimento e no desenvolvimento pubertário em ambos os sexos. Caso se mantenha sustentada no tempo pode induzir osteopenia e osteoporose. 14 Portanto, para além de realizar uma anamnese semelhante à descrita para a idade pós-pubertária, o exame objetivo deve ser completo e detalhado, com especial destaque para a avaliação da somatometria, da proporcionalidade do crescimento ósseo e segmentos corporais, do estadio de Tanner, da ginecomastia e galactorreia. Na avaliação da galactorreia em criança pré-púbere deve também ser avaliada a função tiroideia (TSH e T4 livre), o doseamento sérico da prolactina, o hemograma, a glicose sérica, as transaminases e as funções hepática e renal.
Tanto na criança como no adolescente, na presença de sintomas neuro-oftalmológicos (alterações visuais e cefaleias) deve levantar-se a hipótese de se tratar de um prolactinoma, o que justifica a requisição imediata de exame de imagem, idealmente ressonância magnética crânio-encefálica dirigida ao eixo hipotálamo-hipófise. Para além disso, perante a apresentação de galactorreia unilateral deve ser realizada uma ecografia mamária.
Nas crianças e adolescentes que iniciam tratamento com antipsicóticos sugere-se vigilância de sinais e sintomas compatíveis com hiperprolactinemia. O doseamento de prolactina deve ser considerado se surgirem sintomas relacionados com a hiperprolactinemia. A dose deve também ser revista em cada consulta e, sempre que possível, deve ser reduzida. Na ausência de sintomas não existem recomendações consensuais em relação ao doseamento periódico dos níveis séricos de prolactina, antes ou durante o tratamento com antipsicóticos. A maioria das orientações não recomenda o doseamento periódico de prolactina em crianças/adolescentes assintomáticos, sob terapêutica antipsicótica. 12 Por outro lado, existem fontes que sugerem o doseamento no período anterior ao início do tratamento, após três meses e, posteriormente, se ocorrer ajuste de dose ou surgimento/alteração de sintomas. 12,15 Assim, a decisão de dosear os níveis de prolactina deve ser ponderada caso a caso durante o tratamento com antipsicóticos em idade pediátrica. Esta dicotomia traduz a importância de se elaborarem diretrizes específicas que clarifiquem a abordagem destas crianças/adolescentes.
O caso descrito tem particular interesse por descrever uma criança em idade pré-pubertária com hiperprolactinemia sintomática. A história clínica e o exame objetivo permitiram a realização do diagnóstico diferencial, favorecendo a hipótese de iatrogenia como a mais provável. A relação temporal entre a instituição terapêutica com um fármaco antipsicótico e o início das queixas, na ausência de sinais de alarme ou achados característicos de outras hipóteses diagnósticas, foram a chave para o raciocínio clínico.
Para o sucesso da orientação do presente caso clínico contribuíram vários fatores. O médico de família constituiu o primeiro ponto de contacto com a criança e um apoio constante à família, acompanhando todo o processo antes, durante e após o seguimento em consulta hospitalar. Para além disso, a colaboração da USF na formação pós-graduada de médicos internos de formação específica (IFE) em pediatria foi um aspeto chave para a orientação célere desta criança. Através da mediação de uma médica IFE em pediatria, em estágio na USF à data da ocorrência, foi possível discutir telefonicamente a orientação desta criança com EP. Este acontecimento destacou a relevância de se considerar a elaboração de protocolos de colaboração e/ou facilitação, por contacto direto entre os CSP e os serviços de pediatria, para auxiliar na discussão e gestão de casos com maior gravidade, que necessitam de uma orientação mais célere até ao agendamento da consulta hospitalar. Este modelo de articulação sublinha o valor da colaboração interdisciplinar para garantir a melhor assistência possível aos utentes.
Para concluir, os autores pretendem alertar para o facto de apesar de existirem outros diagnósticos diferenciais com maior gravidade, a suspensão de fármacos predisponentes a alterações hormonais pode ser uma prova terapêutica válida, admitindo-se uma atitude expectante na ausência de agravamento. Desta forma, foi possível evitar a realização de outros exames complementares de diagnóstico, que se revelaram desnecessários, e que poderiam condicionar um aumento da dolência da criança e da sua família perante a incerteza do diagnóstico.
Agradecimentos
Os autores agradecem o apoio da Doutora Sandrina Martins na revisão do artigo e da Doutora Ilda Moreira no auxílio da gestão farmacológica do caso.
Contributo dos autores
Conceptualização, ASN, ASR e SO; metodologia, ASN, ASR, FF, AA e SO; investigação, ASN e ASR; recursos, ASN, ASR, FF, AA e SO; curadoria de dados, ASN e ASR; redação do draft original, ASN e ASR; revisão, validação e edição do texto final, ASN, ASR, FF, AA e SO; supervisão, FF, AA e SO. Todos os autores leram e concordaram com a versão final do manuscrito.