Introdução
A transição demográfica e o evidenciado processo de envelhecimento observado em quase todo o mundo destacaram a incidência de condições associadas à idade aumentada. Nesse contexto, a osteoporose (OP), doença osteometabólica mais frequente no idoso, tem ganhado maior visibilidade na área da saúde pública (Schloemann et al., 2023; Salari et al., 2021). Estima-se que cerca de 20% das pessoas convivam com esse problema de saúde em todo o mundo, com significativo predomínio de mulheres (Schloemann et al., 2023; Salari et al., 2021).
A OP é secundária ao desequilíbrio entre formação e reabsorção óssea, ocorrendo a partir dos 35 anos, quando há redução da massa óssea, com maior progressão após a menopausa, na mulher, e após os 70 anos em ambos os sexos (Liu et al., 2019). O diagnóstico pode ser feito com base na história clínica, quando uma fratura óssea sintomática resulta de trauma de baixa intensidade, ou com base em exames de imagem. O exame que representa o padrão ouro para diagnóstico da OP é a densitometria óssea (DXA Dual-Energy X-Ray Absorptiometry) e as localizações ósseas recomendadas para avaliação são: coluna lombar, quadril total, colo do fêmur e rádio distal. É confirmado pelo escore T, definido pelo valor em desvios padrão (DP) para a densitometria aferida em qualquer das localizações recomendadas. A osteopenia é definida por um T-score entre -1 e -2.5 e para OP o valor ≤ -2.5(Compston et al., 2017).
Já são conhecidos vários fatores de risco para o desenvolvimento dessa patologia osteometabólica. Alguns desses fatores não são modificáveis, e entre eles se incluem: sexo feminino, idade, etnia caucasiana, asiática e espanhola, histórico de fraturas, histórico familiar de fratura de quadril e fibrose cística. Outros fatores são modificáveis ou tratáveis, como baixa ingesta de cálcio, sedentarismo, tabagismo, abuso de álcool, ingesta de cafeína, baixo Índice de Massa Corporal (IMC) bem como medicamentos usados nas terapias hormonais, esteroides, imunossupressores e inibidores da bomba de prótons, além de alterações hormonais (Costa, et al., 2016; Wang et al., 2019).
Diante de evidências do aumento da incidência da OP, bem como das consequentes perdas da funcionalidade, piora da qualidade de vida dos indivíduos afetados, a identificação dos fatores de risco que levam à doença e ao diagnóstico precoce são tidos como as medidas mais efetivas para a redução da incidência dessa enfermidade (Stanghelle et al., 2019). Nesse sentido, são necessários estudos que definam particularidades regionais sobre os fatores associados à OP em idosos. Não foram identificados estudos prévios para o norte de Minas Gerais. A região tem uma grande extensão territorial, maior que vários estados brasileiros, e conta com um Centro de Referência em Atenção à Saúde dos Idosos (CRASI), que é o único local da região a realizar exame de densitometria óssea pelo Sistema Único de Saúde (SUS). Este estudo teve como objetivo estimar a prevalência de osteoporose em idosos atendidos no CRASI do norte de Minas e identificar os fatores associados.
Método
Trata-se de um estudo transversal, de caráter analítico, com coleta de dados em prontuários médicos de idosos que realizaram exame de DO (Densitometria Óssea) nos anos de 2017 e 2018. A população alvo deste estudo foi composta por pessoas com idade igual ou superior a 65 anos, cadastradas e acompanhadas pelas equipes da Estratégia Saúde da Família (ESF) nos municípios no norte de Minas Gerais e referenciadas e atendidas no CRASI, na cidade de Montes Claros (MG). A cidade de Montes Claros apresenta características de capital regional, com um contingente populacional estimado de aproximadamente 410 mil habitantes, e uma população idosa correspondendo a cerca de 8% desse total, com predomínio de mulheres.
Amostra
O tamanho da amostra foi obtido, de forma proporcional ao número de atendimento de idosos que realizaram o exame de DO no período, no referido serviço, nos dois anos anteriores ao período do estudo. Assumiu-se uma prevalência estimada de 50% para o evento estudado (por ser um valor que fornece o maior número amostral), um nível de confiança de 95% e um erro amostral de 5%. A seleção dos prontuários foi realizada de forma aleatória pela equipe de coleta de dados, com apoio de sorteio de números aleatórios (http://random.org), considerando os últimos três dígitos do número de prontuário do paciente e a partir da identificação dos critérios de inclusão (idosos que realizaram o exame na unidade, encaminhados por equipes da Atenção Primária em Saúde, independente do motivo de encaminhamento). Foram excluídos idosos com idade inferior a 65 anos, considerando a necessidade de padronização do grupo para comparação com estudos internacionais.
Procedimentos
As variáveis do estudo foram coletadas em formulário especialmente desenvolvido para este estudo, a partir de consulta aos prontuários, contemplando aspectos sociodemográficos, Índice de Massa Corporal - IMC, hábitos de vida, cuidados de saúde e morbidade. Sempre que possível, para os pacientes que visitaram o serviço durante o período da coleta de dados, as informações dos prontuários eram confirmadas em entrevistas individuais por um médico geriatra. Todos os exames de DO foram supervisionados por um mesmo profissional, e realizado a partir de um densitômetro ósseo de dupla energia Discovery, sendo verificados os valores da coluna lombar e colo femoral (triângulo de Ward). O instrumento foi controlado por um computador e os resultados foram analisados automaticamente e expressos em g/cm2. A OP, variável dependente, foi diagnosticada na presença de um T-score ≤ - 2.5 (Compston et al., 2017).
Sobre as variáveis independentes, a idade, foi categorizada em duas faixas etárias, idosos 65-80 anos e acima de 80 anos. A classificação da escolaridade foi investigada segundo os anos de estudo, dicotomizada em até quatro anos e acima de quatro anos de estudos completos. O IMC foi avaliado pela mensuração de peso e idade a partir da fórmula: peso/quadrado da altura e categorizada em três classes: ≤ 22.0 (baixo peso), 22.1 a 27.0 (peso ideal) e > 27.0 (sobrepeso) (Abraham et al., 2019).
O tabagismo, etilismo, consumo regular/habitual de café foram definidos pelo autorrelato e dicotomizados (sim/não). O sedentarismo foi definido como nenhuma prática regular/habitual de atividadefísica, segundo registro no prontuário.
A suplementação de cálcio e a suplementação de 25-hidroxi-vitamina-D foram identificadas pelo prontuário e, sempre que possível, confirmadas pelo relato do paciente ou acompanhante. O registro de polifarmácia foi feito para uso de cinco ou mais medicações por dia.
O histórico morbidades foi aferido para o registro de fraturas prévias, história de quedas nos últimos 12 meses, história familiar de OP, hipertensão arterial sistêmica (HAS), diabetes mellitus (DM), depressão, demência e artrose ou artrite.
Análise estatística
Após caracterização descritiva das variáveis, realizou-seanálise bivariada para verificar a associação entre OP (variável desfecho) e as variáveis independentes. Aquelas que se mostraram associadas até o nível de 20% (p ≤ .20) foram selecionadas para análise de regressão múltipla de Poisson com estimador robusto, sendo também obtidas as razões de prevalências (RP) e seus respectivos Intervalos de Confiança de 95% (IC 95%). Os pressupostos para a regressão de Poisson foram assumidos, considerando as características da variável resposta. Para o modelo final, foram mantidas apenas as variáveis com nível de significância de até 5% (p ≤ .05).
Aspectos Éticos
Todos os aspectos éticos foram respeitados e a pesquisa foi conduzida de acordo com a Resolução nº 466/2012 do Conselho Nacional de Saúde. A utilização dos prontuários foi autorizada pela instituição e os participantes do estudo ou seus cuidadores consentiram com a participação na pesquisa e assinaram Termo de Consentimento Livre e Esclarecido (TCLE). O projeto de investigação foi aprovado pelo comitê de ética da Universidade Estadual de Montes claros, sob parecer nº 2.820.087.
Resultados
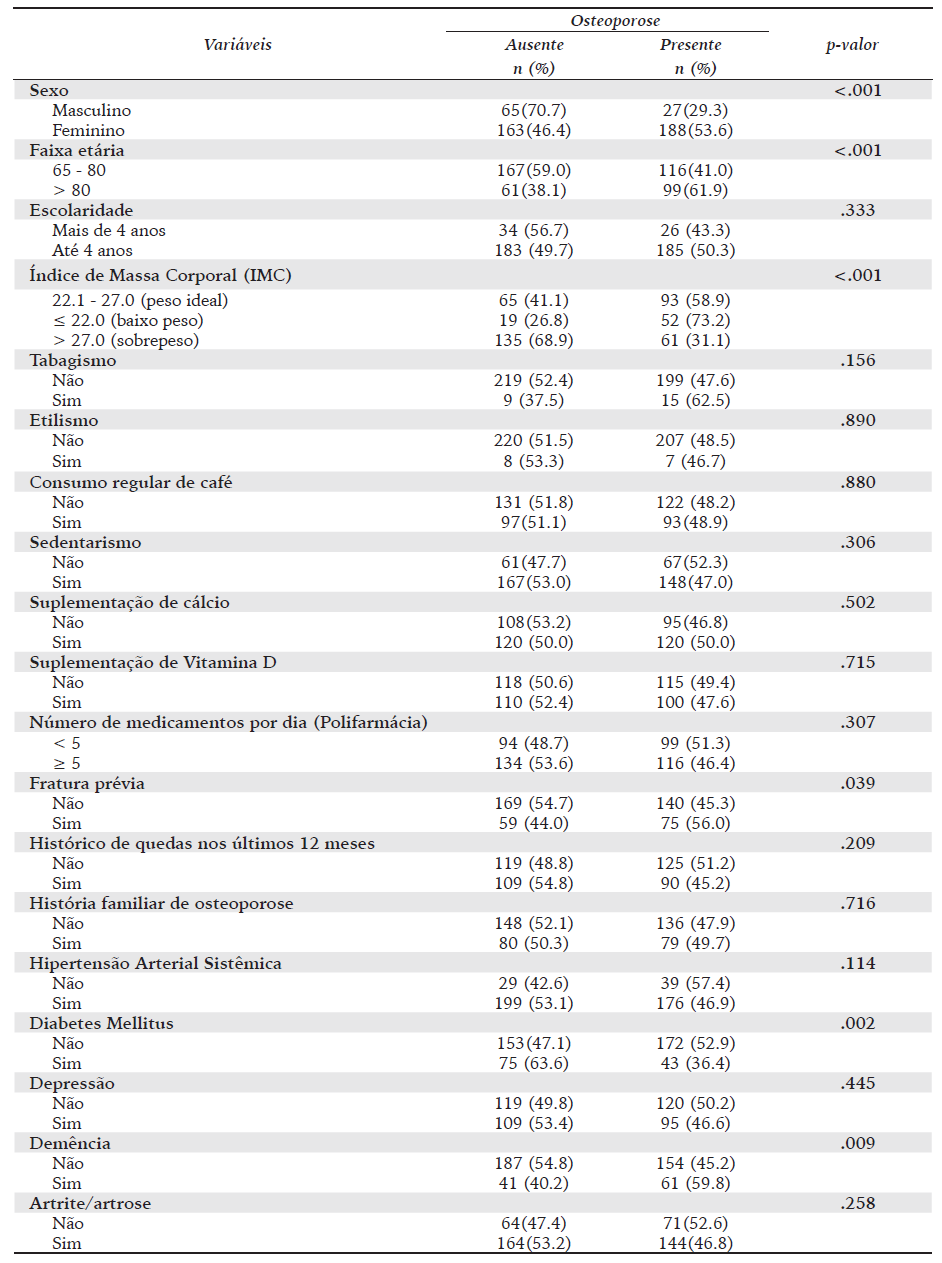
Foram avaliados dados de 443 idosos, com idade entre 65 e 108 anos, com média de idade de 77.8 (DP ± 7.6) anos. Houve um predomínio da faixa etária entre 65 e 80 anos (63.8%) e de pessoas do sexo feminino (79.2%). A escolaridade predominante foi igual ou inferior a quatro anos (83.1%). O sedentarismo foi registrado para 315 idosos (71.1%) e o consumo habitual de café foi referido por 190 idosos (42.9%) (Quadro 1).
Quadro 1: Caracterização Sociodemográfica e Hábitos de Vida de Idosos Submetidos a Exame de Densitometria Óssea Assistidos em Um Centro de Referência em Assistência à Saúde do Idoso. Montes Claros, MG, 2017-2018.

Em relação aos cuidados e condições de saúde (Quadro 2), registrou-se que pouco mais da metade do grupo (56.4%) fazia uso de cinco ou mais medicamentos por dia. Quanto ao histórico de queda nos últimos 12 meses, 199 idosos (44.9%) haviam apresentado pelo menos um episódio. O histórico familiar de OP foi registrado para 159 (35.9%) idosos. As morbidades mais frequentes foram: HAS (84.7%), artrite ou artrose (69.5%) e depressão (46.0%).
Quadro 2: Caracterização dos Cuidados e Condições de Saúde de Idosos Submetidos a Exame de Densitometria Óssea Assistidos em Um Centro de Referência em Assistência à Saúde do Idoso. Montes Claros, MG, 2017-2018.

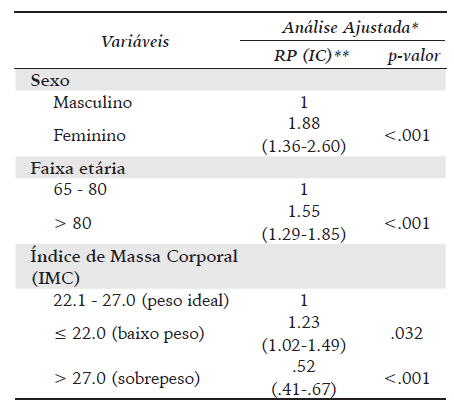
Em relação ao exame de DO, 215 idosos (48.5%) apresentaram resultados compatíveis com OP, com índice T ≤ -2.5 DP; 172 idosos, (38.8%) apresentaram resultados do índice T entre -1.0 e -2.4 DP, compatíveis com diagnóstico de osteopenia e 56 idosos (12.6%) apresentaram resultados normais. Após análise bivariada, as variáveis que se mostraram associadas à PO foram sexo, idade, IMC, tabagismo, fratura prévia, hipertensão arterial sistêmica, diabetes mellitus e demência (Quadro 3).
Quadro 3: Associação Entre Características de Idosos Assistidos em um Centro de Referência em Assistência à Saúde do Idoso e Osteoporose (Análise Bivariada). Montes Claros - MG.
No modelo de análise múltipla, as variáveis que permaneceram associadas à maior prevalência de OP na população avaliada foram sexo feminino, idade acima de 80 anos e baixo peso corporal (IMC ≤ 22). O IMC acima de 27 (sobrepeso) mostrou-se associado, como um fator de proteção (Quadro 4). Nenhuma das variáveis relacionadas aos hábitos de vida ou condições de saúde permaneceram no modelo final.
Discussão
Este estudo registrou uma elevada prevalência de OP entre idosos assistidos na rede pública de saúde e avaliados no centro de referência. Trata-se de uma situação preocupante, pois a OPé uma doença “silenciosa”, mas que impõe severos encargos físicos, psicossociais e financeiros tanto para o paciente quanto para a sociedade, com perspectivas de aumento de sua incidência e de sua maior consequência, as fraturas osteoporóticas ou fraturas por fragilidade (Marinho et al., 2014; Mazocco & Chagas, 2017).
Não foram localizadas pesquisas similares, com análise da prevalência em idosos assistidos em centros de referência, mas ainda assim, o resultado observado alerta para a necessidade de maior atenção à OP na população idosa. É necessário observar que a população avaliada neste estudo é bastante particular, seguramente composta por idosos frágeis ou em fragilização, posto que foram assistidos em uma unidade de referência. Os estudos nacionais (Costa et al., 2016; Rodrigues & Barros, 2016; Silva et al., 2015; Sitati et al., 2020), que investigam prevalência da OP são bastante heterogêneos em seus aspectos metodológicos e, consequentemente, em relação aos resultados.
Estudo por inquerido telefônico realizado no Brasil com 54.369 indivíduos (21.294 homens e 33.075 mulheres) a partir dos 18 anos, observou-se maior prevalência de OP (autorreferida) entre aqueles com idade igual ou superior a 65 anos e do sexo feminino (Silva et al., 2015). Considerando apenas mulheres submetidas ao exame de DO, um trabalho realizado na região Sul do Brasil identificou prevalência de 25.4% de OP para aquelas com mais de 66 anos (Sitati et al., 2020). Em relação aos fatores associados com maior prevalência de OP, o presente estudo identificou o sexo feminino, a idade acima de 80 anos e baixo IMC (menor ou igual 22). Foi identificado, também, que o IMC elevado (maior que 27) é um fator de proteção. Os resultados observados são compatíveis com a literatura, que registra que as mulheres apresentam maior susceptibilidade à OP, havendo perda óssea acelerada nos anos posteriores à menopausa (Alibasic et al., 2020; Bailey et al., 2019; Kalkim & Daghan, 2017; Sitati et al., 2020; Skrzek et al., 2014). Esse fato justificado pela queda substancial na produção de estrogênio(Kalkim & Daghan, 2017).
Na menopausa, a limitação do estrógeno é seguida pela redução dos níveis de paratormônio e, como resultado, da síntese endógena de 1,25 (OH2) D3, que é a forma ativa da vitamina D, o que minimiza a absorção de cálcio intestinal e eleva sua excreção (Kalkim&Daghan, 2017). Assim, há um acréscimo da reabsorção de cálcio ósseo para condicionar os níveis plasmáticos normais e, por consequência, o enfraquecimento ósseo, aspecto que deve ser considerado para a implementação de medidas de prevenção (Alibasic et al., 2020; Bailey et al., 2019; Kalkim & Daghan, 2017; Lin et al., 2015).
Quanto à idade, este estudo identificou maior prevalência de OP nos idosos acima de 80 anos. O envelhecimento tem como consequência a perda da quantidade da massa óssea e decomposição do material ósseo, alterando as estruturas e propriedades dos constituintes do osso, elevando o risco de OP (Alibasic et al., 2020; Compston et al., 2017; Costa et al., 2016; Skrzek et al., 2014).
De forma semelhante à presente investigação, estudos concluíram que o aumento da fragilidade esquelética e a probabilidade de fraturas estão associados ao baixo índice de massa corporal (Kalkim & Daghan, 2017; Lin et al., 2015). Pesquisas mostraram uma associação entre IMC elevado e maior densidade óssea (Hasani-Ranjbar et al., 2019; Mazocco & Chagas, 2017; Sitati et al., 2020; Skrzek et al., 2014; Lin et al., 2015). A gordura corporal exerce um papel protetor, por ser fonte endógena de estrógeno. O efeito mecânico da sustentação de peso maior no músculo estimula a formação de osso, a conversãode andrógenos para estrógenos no tecido adiposo e níveis séricos de leptina elevados são observados.
Considerando o papel do IMC elevado como fator de proteção, um estudo polonês (Skrzek et al., 2014) buscou estimar os valores de IMC que implicariam em menores riscos de OP em mulheres de 44 a 88 anos. Os autores reiteraram que valores mais elevados de IMC podem ser assumidos como fatores de proteção contra a OP. Para os autores, o aumento da massa corporal coincide com a redução da taxa de OP nos sítios do colo femoral e coluna vertebral lombar. É relevante destacar, entretanto, que a associação protetora entre elevado IMC e OPapresenta um nível ótimo, a partir do qual um aumento adicional do IMC não resulta em um efeito favorável para os ossos, mas intensifica fenômenos negativos no corpo, resultando no aparecimento de muitas doenças (Skrzek et al., 2014).
Recentes pesquisas analisaram as condições que contribuem para a redução da densidade mineral óssea na população idosa (Alibasic et al., 2020; Bailey et al., 2019; Lin et al., 2015), e concluíram que a dieta não balanceada de cálcio (ingestão inadequada), deficiência de vitamina D são fatores direcionados para a diminuição da massa óssea. Neste estudo, a suplementação de cálcio e de vitamina D não se mostraram associados aos níveis de OP. Uma possível explicação é o fato de os pacientes serem acompanhados em Centro de Referência e já estarem em uso de suplementação de cálcio a vitamina D, mesmo sem o diagnóstico de OP, já que esta suplementação também é indicada para pacientes com osteopenia.
Um estudo de coorte retrospectivo evidenciou que os indivíduos que receberam medicamentos anti-osteoporose tiveram um ganho de medida de independência funcional superior aos participantes com omissões de prescrição potenciais. Durante o seguimento, verificou-se que o tratamento medicamentoso melhora significativamente os resultados da reabilitação nos pacientes com fratura por fragilidade (Shibasaki et al., 2021).
No que diz respeito ao estilo de vida, o consumo de álcool e de tabaco são também considerados como fatores de risco para OP, pois reduzem o nível de estrogênio e favorecem a perda óssea (Alibasic et al., 2020; Lin et al., 2015). Todavia, essas variáveis também não se mostraram associadas com a OP no modelo final do presente estudo. É preciso lembrar que o grupo avaliado não foi acessado na comunidade. Considerando que se trata de um grupo de idosos em acompanhamento em serviço de referência, é possível que as orientações sistemáticas apresentadas no serviço para a mudança de comportamentos de risco já estivessem sendo seguidas por parte do grupo.
Os resultados devem considerados a partir de algumas limitações. O estudo tem uma validade externa limitada, considerando que incluiu participantes vinculados a um Centro de Referência em Assistência à Saúde dos Idosos. Outra limitação se refere ao viés de memória de questões retrospectivas, como história de doença prévia e medicamentos, informações coletadas durante a anamnese. Apesar dessas limitações, os resultados são relevantes por fornecerem informações úteis para o controle e prevenção da OPem idosos da região, que não registrava até então nenhum estudo sobre o tema. Os resultados também devem estimular a criação de estratégia mais efetiva tanto na decisão de realização de rastreio de OP, bem como em estratégias de modelos de seguimento destes pacientes, a fim de garantir além do diagnóstico precoce, incentivo ao tratamento adequado, para se reduzir os gastos, físicos, psíquicos e econômicos impostos por esta patologia.
Conclusão
O estudo evidenciou elevada prevalência de OP nos idosos avaliados,tendo como fatores associados com uma maior prevalência o sexo feminino, a idade acima de 80 anos e o baixo peso, enquanto o sobrepesomostrou-se como fator de proteção (ambos mensurados a partir do índice de Massa Corporal). Não foram identificadas associações com variáveis relacionadas aos hábitos de vida. A identificação precoce desses fatores é importante para caracterizar melhor os pacientes referenciados e favorecer a avaliação e o planejamento dos serviços de saúde. A prevalência elevada para a população local deve ser tomada como alerta pelos gestores e profissionais de saúde e deve orientar medidas de abordagens diferenciadas para um diagnóstico e intervenção precoces.