INTRODUÇÃO
A disfunção autonómica que interfere com a homeostasia interna, nomeadamente com o controlo cardiovascular, pode ocorrer após lesão encefálica (LE) de diferentes etiologias1,2,3. O primeiro estudo a explorar a relação entre o padrão da frequência cardíaca (FC) e a ocorrência de lesão encefálica severa remonta ao ano de 19651. Os autores verificaram que a diminuição da variabilidade da frequência cardíaca (VFC), ocorrida em qualquer momento pós-lesão, é um indicador preciso de mau prognóstico1.
A relação entre cérebro e coração, tal como a modulação da FC sinusal regulada pelo sistema nervoso autónomo (SNA) tem vindo a ser estudada desde há algum tempo2,3. Várias alterações neurológicas podem ser associadas a disfunção do SNA, o que torna a avaliação da FC um método que pode ser aplicado em pessoas com LE4.
Num coração saudável, o nó sinusal dita a FC basal que é modulada pelo sistema nervoso parassimpático e simpático e permite que a FC se mantenha dentro de um determinado intervalo de valores (60 a 100 bpm)5. Após a ocorrência de LE existe a ativação do SNA com aumento de catecolaminas circulantes, do qual podem resultar arritmias cardíacas, e por sua vez, desequilíbrio autonómico6. A FC sofre alteração em resposta a stresse mental ou físico e doenças severas como a LE5.
A VFC reflete as alterações nos intervalos entre ondas R-R nos batimentos que são regulados pelo SNA4. A ausência de VFC em doentes pós LE severa pode resultar em morte cerebral ou estado vegetativo, sendo a VFC menor em pessoas em coma7,8.
A adaptação à mudança da posição corporal, nomeadamente a posição supina, é mediada pelo SNA através da VFC e do barorreflexo9. Quando adquirimos a posição ortostática, verifica-se um movimento de cerca de 500-1000ml de sangue para os segmentos inferiores do corpo10. A adaptação à posição ortostática é identificada pelos barorrecetores carotídeos e aórticos que vão provocar o reflexo simpático de aumento da FC, contratilidade cardíaca e vasoconstrição periférica. O aumento do débito cardíaco leva à obliteração da câmara ventricular, estimulando por sua vez o reflexo parassimpático, que resulta em vasodilatação e diminuição da FC10. Nos casos em que existe disfunção do SNA é expectável uma menor VFC2,3.
A VFC analisada através do domínio da FC permite-nos identificar o componente de alta frequência (AF) que reflete a atividade eferente vagal (parassimpático), enquanto o componente de baixa frequência (BF) reflete a atividade simpática sob influência vagal. O rácio BF/AF é considerado o espelho do equilíbrio simpático-vagal2,3,8.
A sensibilidade do barorreflexo (SB) é calculada através do domínio do tempo do barorreflexo nos intervalos R-R versus pressão arterial sistólica9. A alta atividade simpática ou disfunção do SNA está correlacionada com disfunção da SB9,11, e a alteração da atividade do barorreflexo associa-se a um pior outcome em doentes com LE12.
A reabilitação em Unidades de Cuidados Intensivos (UCI) associa-se a melhoria do resultado funcional, permitindo redução do tempo de hospitalização com menores encargos económicos e sociais13,14. Quando se realiza a prova de ortostatismo torna-se necessária readaptação na circulação sanguínea cerebral. Neste movimento, a adaptação hemodinâmica pode afetar o fluxo sanguíneo cerebral (FSC) e, consequentemente, a função do mesmo. O fenómeno que assegura o FSC constante dentro de um intervalo limitado de variação da pressão arterial e que responde à variação da resistência cerebrovascular denomina-se autorregulação cerebral (ARC)15.
Benefícios identificados no treino de ortostatismo passam por estimulação da função vestibular, sensoriomotora e visual, decorrente de uma resposta adaptativa do SNA16. Durante a posição ortostática, a atividade tónica axial conecta todo o corpo, o que resulta em melhoria do controlo autonómico, oxigenação, ventilação, vigília, alongamento dos músculos dos membros inferiores e redução da espasticidade e melhoria da força muscular17,18. O plano inclinado como ferramenta de reabilitação associa-se a melhoria da excitação e consciência13, minimiza os efeitos adversos da imobilidade, nomeadamente úlceras de pressão, melhora a recuperação e diminui a morbilidade, promovendo um melhor outcome da pessoa17,18.
O mecanismo fisiológico de adaptação à posição ortostática pode ser continuamente monitorizado através de oximetria cerebral (CO) utilizando o Near Infrared Spectroscopy (NIRS) e analisando a sua correlação com a pressão arterial (PA)19. O coeficiente de correlação entre CO e PA designa-se índice de reatividade de oximetria cerebral (COx).
Ao realizar este estudo pretendemos descrever a adaptação fisiológica cerebrovascular na reaquisição da posição ortostática em PSC pós LE, submetida a treino em plano inclinado. Desta forma, queremos responder à questão de investigação: O treino de ortostatismo, com recurso a um programa de reabilitação em plano inclinado, melhora a adaptação fisiológica cerebral à posição ortostática na PSC pós LE?
METODOLOGIA
A colheita de dados para a realização deste estudo foi realizada no primeiro semestre de 2019 numa Unidade de Cuidados Neurocríticos (UCNC) de um Hospital da Zona Norte de Portugal, tendo sido previamente aprovado pela comissão de ética (parecer n.º 313/17 de 25 de janeiro de 2018). Como critérios de inclusão foram definidos: idade compreendida entre os 18 anos e os 80 anos, lesão encefálica traumática ou não traumática há menos de três meses ambos os géneros, no episódio atual de internamento apresentem um score na escala de coma de Glasgow (ECG) <8 ou su jeitos a sedoanalgesia, no início do protocolo de plano inclinado apresentem ECG ≥8, sem evidência clínica de infeção, com tolerância ao programa de reabilita ção em vigor no Serviço de Medicina Intensiva e com estabilidade hemodinâmica su perior a 24 horas. Os critérios de exclusão incluíram: peso corporal superior a 130 kg e/ou altura superior a 210 cm, fraturas instáveis ou não consolidadas, fraturas costais ou lesões cutâneas torácicas, contraindicação para carga nos membros inferiores e a existência de trombose venosa profunda, instabilidade hemodinâmica ou neurológica nas últimas 48 horas, com drenagem ventricular externa ou lombar ou história prévia de intolerância ortostática. Foram aceites os restantes doentes. O estado neurológico basal foi calculado através da Escala de Coma de Glasgow (ECG) na primeira sessão. Como complemento foi utilizada a escala Simplified Acute Physiologic Score (SAPS II) de forma a determinar a severidade da doença e predição da mortalidade hospitalar.
Realizou-se um estudo multicaso, descritivo, correlacional e retrospetivo, de natureza quantitativa. As variáveis colhidas incluíram a ECG, FC, PA e CO analisada através do NIRS. Procedeu-se depois à análise retrospetiva offline do COx, VFC e barorreflexo.
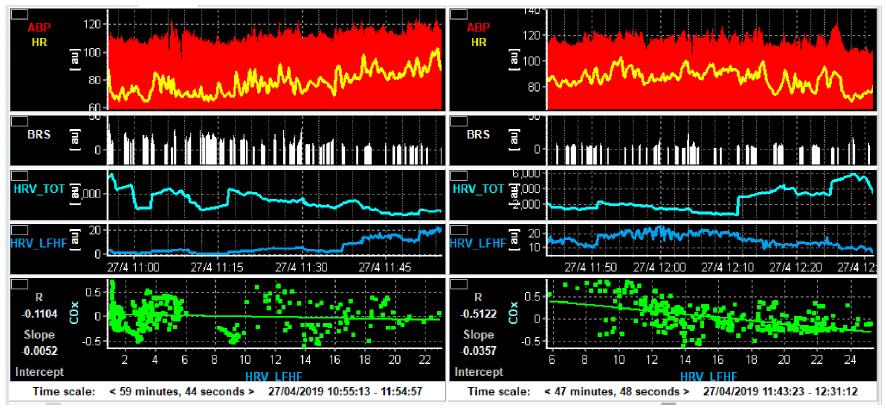
As variáveis sistémicas foram adquiridas usando um monitor de multiparâmetros Philips Intellivue MP70®. O NIRS foi monitorizado com INVOS 5100C®, Covidien. Todos os dados foram registados usando um computador portátil com o software ICM+®, versão 8.5. CO foi definida como uma média entre os valores esquerdos e direitos do NIRS. COx foi calculado como um coeficiente de correlação de Pearson entre PA e NIRS. Os valores de COx podem variar entre -1 e +1 e valores inferiores a 0,3 indicam ARC preservada20. Exemplo da monitorização de dados é demonstrado na figura 1.
Para o estudo da VFC, usou-se a análise do domínio FC e calculou-se uma série temporal R-R spectral power na banda de BF (0,04-0,15Hz), AF (0,15-0,4Hz), total power (0,04-0,4Hz) e o rácio BF/AF. Por sua vez, para calcular a Sensibilidade do Barorreflexo (SB) realizou-se uma correlação cruzada entre PA e a série temporal R-R. A SB é apresentada em mms/mmHg. Nos dois casos a tolerância para ectopias foi de 20%.
Os quatro investigadores, dois pertencentes à equipa médica, e dois pertencentes à equipa de enfermagem de reabilitação da UCNC, submeteram a PSC a inclinação do plano dos 0° aos 60°, com incrementos de 15° em intervalos de 15 minutos, seguidos de descida até zero com a mesma cadência, mas em intervalos de 5 minutos (Figura 1). Em caso de instabilidade hemodinâmica, definida por alterações ± 20% do basal da FC, PA e/ou alteração do estado de consciência, a prova seria abortada.
Os valores recolhidos são apresentados através de média e desvio padrão (média ± DP) ou mediana e intervalo interquartil (med; IQT). O teste não-paramétrico de Wilcoxon foi realizado para comparar a média dos valores de PA, FC, NIRS esquerdo, NIRS direito, CO, COx, VFC, componentes BF e AF, rácio BF/AF, SB e índice de SB (iSB) ao longo das 2 sessões.
O teste não-paramétrico de Friedman com comparações post-hoc foi realizado para equiparar a média de valores de cada variável em diferentes amplitudes durante o treino. Todos os dados estatísticos foram realizados na Plataforma SPSS, versão 21.0 para o Windows®. Os valores de p<0,05 foram considerados estatisticamente significativos.
RESULTADOS
Analisaram-se sete doentes com LE (3 Lesão Encefálica Traumática, 3 Hemorragia Cerebral, 1 Hidrocefalia Aguda) no período compreendido entre janeiro e junho de 2019. A média de idades foi 58±24 anos e 6 (86%) eram homens. A mediana da ECG na primeira sessão foi de 11(1). A média da SAPS II na admissão foi de 31±23 com uma mortalidade hospitalar prevista de 24%. O tempo de estadia médio na Unidade e Hospital foi de 67±26 e 107±26, respetivamente.
Os dados demográficos apresentam-se na tabela 1.
Tabela 1 Características demográficas
| N | Sexo n | Idade m±sd | Diagnósticos n | SAPSII | P_SAPS II % | Estadia UCNC m±sd | Estadia Hospitalar m±sd | ECG med ! IQT |
|---|---|---|---|---|---|---|---|---|
| 7 | 6M | 1F | 58±24 | 3 HC 3 LET 1 HA |
31±23 | 24±30 | 67±26 | 107±26 | 11 | 1 |
SAPS II, Simplified Acute Physiologic Score; P_SAPS II, predição da mortalidade; ECG: Escala de Coma de Glasgow; HC: Hemorragia Cerebral; LET: Lesão Encefálica Traumática; HA: Hidrocefalia Aguda; m±sd: média e desvio padrão; med | IQT: mediana e Intervalo Interquartil
A média e o desvio padrão das variáveis fisiológicas: PA, VFC e NIRS (esquerdo e direito) na amplitude de 0°, 15°, 30°, 45°, 60° e no fim do protocolo, para a primeira e segunda sessão, são exibidos na tabela 2 e figura 2.
Tabela 2 Monitorização de dados registados durante a fase de elevação da prova de ortostatismo na primeira e segunda sessão aos 0°, 15°, 30°, 45°, 60° e no fim do protocolo.
| Variáveis | 0° início | 15° subida | 30° subida | 45° subida | 60° subida | 0° fim | |
|---|---|---|---|---|---|---|---|
| 1ª Sessão (n=7) | PA | 105±20 | 104±19 | 104±19 | 97±17 | 97±10 | 101±18 |
| FC | 81±10 | 83±10 | 90±10 | 94±4 | 95±6 | 87±16 | |
| NIRS_E | 57±30 | 52±28 | 63±15 | 62±14 | 54±11 | 68±12 | |
| NIRS_D | 61±33 | 59±32 | 60±25 | 51±28 | 47±17 | 69±21 | |
| 2ª Sessão (n=4) | PA | 109±10 | 107±11 | 106±10 | 106±14 | 112±9 | 107±8 |
| FC | 85±8 | 86±11 | 89±10 | 90±4 | 92±1 | 88±6 | |
| NIRS_E | 62±10 | 61±7 | 61±9 | 61±10 | 63±10 | 64±11 | |
| NIRS_D | 61±13 | 59±10 | 59±11 | 61±9 | 60±1 | 61±11 |
Media e Desvio Padrão da PA (Pressão Arterial), FC (Frequência Cardíaca), NIRS_E (oximetria cerebral esquerda com espectroscopia perto dos infravermelhos) e NIRS_D (oximetria cerebral direita com espectroscopia perto dos infravermelhos).
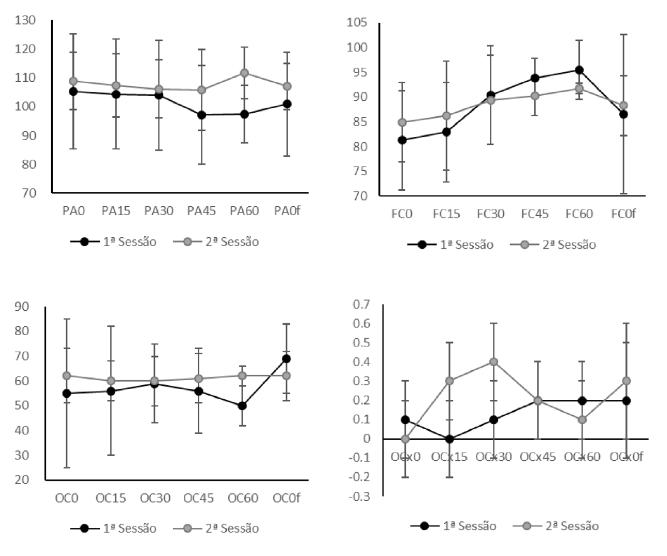
Figura 2 Gráfico linear demonstrando média e desvio padrão para a PA, FC, CO e COx nas amplitudes de 0°, 15°, 30°, 45°, 60° e fim do protocolo, relativamente à primeira e segunda sessões.
Diferenças estatisticamente significativas entre amplitudes durante o ortostatismo foram apenas identificadas para a FC na primeira sessão com um aumento progressivo entre 15°, 45° e 60° (p=0,037).
A média e desvio padrão para as variáveis calculadas - CO, COx, VFC BF, VFC AF, VFC BF/AF, VFC TOT (total power), SB e iSB nas amplitudes 0°, 15°, 30°, 45°, 60° e no fim do protocolo, para a primeira e segunda sessão, apresentam-se na tabela 3 e figura 3. Salienta-se que entre as variáveis calculadas, nenhuma diferença estatística foi encontrada (p>0,05).
Tabela 3 Variáveis calculadas durante a fase de elevação da prova de ortostatismo na primeira e segunda sessão aos 0°, 15°, 30°, 45°, 60° e no fim do protocolo.
| Variáveis | 0º início | 15° subida | 30° subida | 45° subida | 60° subida | 0° fim | |
|---|---|---|---|---|---|---|---|
| 1ª Sessão (n=7) | CO | 55±30 | 56±26 | 59±16 | 56±17 | 50±8 | 69±14 |
| COx | 0,1±0,2 | 0±0,2 | 0,1±0,2 | 0,2±0,2 | 0,2±0,2 | 0,2±0,3 | |
| VFC_BF | 517±453 | 381±365 | 318±335 | 230±214 | 259±262 | 493±364 | |
| VFC_AF | 575±690 | 428±530 | 328±500 | 293±446 | 305±403 | 629±716 | |
| VFC_BF/AF | 4±6 | 4±5 | 4±4 | 5±6 | 4±4 | 4±4 | |
| VFC_TOT | 3115±2576 | 2774±2464 | 2030±1679 | 2173±2261 | 1656±1410 | 3628±3482 | |
| iSB | 0,42±0,10 | 0,44±0,09 | 0,46±0,10 | 0,42±0,11 | 0,43±0,09 | 0,43±0,11 | |
| SB | 15±12 | 14±10 | 9±6 | 6±5 | 8±6 | 14±16 | |
| 2ª Sessão (n=4) | CO | 62±11 | 60±8 | 60±10 | 61±10 | 62±4 | 62±10 |
| COx | 0±0,2 | 0,3±0,2 | 0,4±0,2 | 0,2±0,2 | 0,1±0,2 | 0,3±0,3 | |
| VFC_BF | 283±288 | 276±260 | 222±217 | 293±280 | 120±138 | 230±238 | |
| VFC_AF | 359±572 | 289±423 | 228±393 | 246±406 | 6±6 | 224±412 | |
| VFC_BF/AF | 4±6 | 5±8 | 5±6 | 9±7 | 16±7 | 5±6 | |
| VFC_TOT | 2292±2431 | 1922±1850 | 1632±1663 | 1737±1245 | 932±1082 | 1773±1904 | |
| iSB | 0,44±0,17 | 0,51±0,12 | 0,43±0,16 | 0,42±0,11 | 0,39±0,09 | 0,52±0,17 | |
| SB | 10±8 | 10±6 | 6±4 | 13±14 | 9±5 | 9±6 |
Media e Desvio Padrão da CO (Oximetria Cerebral), COx (índice da Oximetria Cerebral), VFC BF (Componente de Baixa Frequência da Variabilidade de Frequência Cardíaca), VFC AF (Componente de Alta Frequência da Variabilidade de Frequência Cardíaca), VFC BF/AF (Rácio entre os componentes de Baixa e Alta Frequência da Variabilidade de Frequência Cardíaca), VFC TOT (Variabilidade de Frequência Cardíaca total power), iSB (índice da Sensibilidade do Barorreflexo) e SB (Sensibilidade do Barorreflexo).
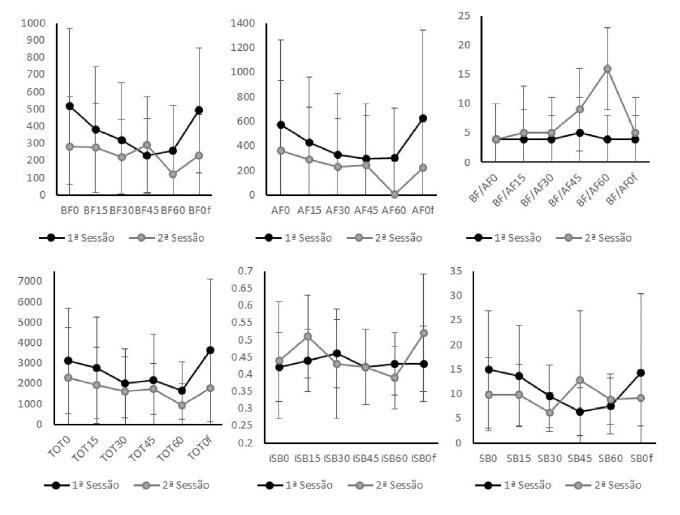
Figura 3 Gráfico linear demonstrando média e desvio padrão para os componentes de Baixa e Alta Frequência da Variabilidade de Frequência Cardíaca (VFC_BF, VFC_AF), rácio (BF/AF), total power (TOT), índice da Sensibilidade do Barorreflexo (iSB) e Sensibilidade do Barorreflexo (SB) nas amplitudes de 0°, 15°, 30°, 45°, 60° e fim do protocolo, nas primeira e segunda sessões.
DISCUSSÃO
Este estudo analisou a resposta cerebrovascular ocorrida para que ocorra adaptação à posição ortostática através de plano inclinado, na PSC pós LE.
Os dados demonstram diminuição dos componentes BF e AF e aumento do rácio BF/AF, assim como aumento da VFC, o que sugere o predomínio do sistema nervoso simpático na PSC pós LE. Considera-se componente AF como espelho do tónus parassimpático e o rácio BF/AF como o equilíbrio entre componentes do SNA. Os resultados obtidos são consistentes com estudos que demonstram a diminuição dos componentes BF e AF em caso de LE severa8. Estudos realizados em doentes críticos com LE traumática, hemorragia cerebral e hemorragia subaracnoideia mostram aumento da VFC, componente AF e diminuição do rácio BF/AF, sugerindo aumento da atividade vagal7. Por sua vez, estudos realizados em pessoas com isquemia cerebral aguda demonstram diminuição da VFC, BF e AF e aumento do rácio BF/AF21,22.
A diminuição da SB e iSB suportam o predomínio simpático na pessoa pós LE. A diminuição da SB e disfunção do SNA foi encontrada em estudos realizados em pessoas com LE aguda23.
Durante o período de reaquisição da posição ortostática, observou-se aumento da FC com significância estatística entre os 15° e os 45° assim como no patamar 60°. A taquicardia observada é fator que nos pode indicar o predomínio simpático na PSC com LE21. O mesmo padrão não foi, contudo, observado na PA.
A oximetria cerebral encontrou-se diminuída apesar de normal, sendo que os valores analisados aumentaram durante o ortostatismo sugerindo uma favorável adaptação cerebral à posição ortostática. De facto, a ARC, expressa pela COx, manteve-se maioritariamente inferior a 0,3 durante o ortostatismo, o que se reflete em ARC preservada, apesar de se terem verificado momentos periódicos de desregulação, momentos estes possivelmente relacionados com atraso na dinâmica da autorregulação24. Como previamente discutido, VFC e SB estavam diminuídos antes do ortostatismo e mantiveram uma progressão linear relativamente estável.
Através da análise offline dos dados observa-se que a ARC se manteve maioritariamente preservada com valores de COx inferior a 0,3 ao longo da prova.
No protocolo desenvolvido aplicaram-se medidas de segurança na tentativa de prevenir instabilidade hemodinâmica durante o ortostatismo. As medidas adotadas englobaram a suspensão da prova no caso de se verificar variabilidade da FC e PA>20% do basal ou alterações do estado de consciência. Não há, contudo, um protocolo de segurança relativo à ARC, para além da que é realizada aquando da avaliação clínica do estado neurológico.
Uma vez que a ARC é um processo vital, seria apropriado, em futuros treinos, introduzir um processamento online da COx para permitir uma monitorização contínua da autorregulação.
Após a análise dos dados foi possível compreender a função do plano inclinado como ferramenta de reabilitação no treino do controlo autonómico e cardiovascular da PSC pós LE. Os resultados obtidos não demonstraram diferenças estatisticamente significativas entre as sessões realizadas, condição que se poderá associar ao número reduzido de participantes e de sessões conseguidas. Compreende-se, no entanto, que em PSC submetidas a duas sessões, se verificou um maior equilíbrio simpático-vagal entre sessões, situação que pode sugerir uma melhoria do controlo autonómico com a continuação do treino. No entanto, como não foram encontradas diferenças estatisticamente significativas na análise dos dados, nenhuma outra conclusão pode ser formulada.
LIMITAÇÕES DO ESTUDO
A pequena amostra do estudo deve ser considerada uma das principais limitações. É, no entanto, um estudo piloto acerca da adaptação fisiológica sistémica e cerebral durante o treino de ortostatismo através de plano inclinado e cujos resultados podem permitir futuras investigações em estudos de coorte maiores, com uma aplicação sistemática do protocolo de treino em plano inclinado.
É de salientar que medicação anti-hipertensora pode ter sido utilizada no tratamento da PSC aquando da realização dos treinos, no entanto, uma força deste estudo deteve-se com o facto de os doentes analisados não se encontrarem sedados nem ventilados, fator que foi provado afetar a VFC per se25. A análise dos antecedentes pessoais e médicos dos participantes do estudo não foi analisado, o que pode também concorrer para alterações na resposta ao treino efetuado.
Outra limitação verificada é a falta de monitorização da ARC durante o procedimento e a sua comparação com um método padrão validado como a monitorização bilateral contínua da velocidade sanguínea cerebral com Doppler Transcraniano que poderá também ser âmbito de estudo futuro.
CONCLUSÃO
Os resultados deste estudo realizado em doentes com LE submetidos ao treino de ortostatismo demonstrou que é possível aplicar o plano inclinado de forma segura em contexto de UCI. O aumento do rácio BF/AF, da VFC e diminuição da SB sugere predomínio simpático pós LE, o que suporta a hipótese de disfunção do SNA com predomínio do sistema simpático, quando ocorrem lesões deste tipo.
O treino de ortostatismo realizado por enfermeiro especialista em Enfermagem de Reabilitação é uma ferramenta relevante no treino de reaquisição da posição ortostática na PSC pós LE, pois verificou-se através da análise realizada no final do estudo, uma melhoria do controlo autonómico e de resposta cardiovascular à verticalização.
Compreende-se que, apesar de identificadas algumas variações na adaptação à posição ortostática aquando do treino de ortostatismo utilizando o plano inclinado, existe manutenção e/ou melhoria da condição da pessoa após a implementação deste treino, no que concerne à resposta verificada na CO da PSC analisada.
Verificamos então que houve melhoria da adaptação cerebrovascular na reaquisição da posição ortostática após a aplicação do programa de reabilitação, através do treino em plano inclinado na PSC pós LE, o que responde à questão de investigação identificada.
A monitorização da ARC com CO durante o treino de ortostatismo parece apropriada, contudo, necessita de futuras investigações.
A aplicação do protocolo de reabilitação à PSC pós LE através de plano inclinado demonstrou ser uma ferramenta segura na melhoria da adaptação fisiológica cerebrovascular à posição ortostática, na medida em que se verificaram melhorias na CO na consecução dos treinos realizados, o que pode, por si só, relacionar-se com a melhoria da ARC da PSC nesta condição.











 texto em
texto em