Introdução
A deglutição é um dos processos fisiológicos mais primitivos e relevantes no ser humano. Consiste na passagem de substâncias (líquidas ou sólidas) da cavidade oral até ao estômago. Para que este processo complexo decorra de forma eficaz e segura é necessário a conjugação de inúmeras estruturas anatómicas, nervosas e musculares, de diferentes sistemas (respiratório, orofaríngeo e gastrointestinal). A fisiologia subjacente decorre em 3 fases sequenciais: oral, faríngea e esofágica.1,2
Disfagia orofaríngea
A existência de patologias de base decorrentes de causas neurológicas, mecânicas ou iatrogénicas e a idade, pode comprometer este mecanismo, numa ou mais das suas fases, a que se chama disfagia - dificuldade em deslocar o alimento para o estômago. Esta classifica-se como orofaríngea ou esofágica, dependendo do local afetado. Este estudo debruça-se exclusivamente na disfagia orofaríngea. A disfagia orofaríngea (DO) tem uma apresentação clínica variada, desde a dificuldade em iniciar a deglutição, à impossibilidade total de deglutir a saliva ou qualquer outra consistência alimentar. (1,2
A avaliação dos doentes com disfagia deve centrar-se numa anamnese sistematizada e pormenorizada, sendo particularmente importante, a história da doença atual e antecedentes pessoais.
O exame objetivo, não sendo um método especificamente orientado para a abordagem da disfagia, vê a sua importância na procura de indícios de doenças de base (neuromusculares, digestivas e do tecido conjuntivo) e sinais de alerta. (1,2,3
Videoendoscopia da deglutição
No estudo do doente com disfagia é fundamental a avaliação clínica e a avaliação instrumental. A videoendoscopia da deglutição (VED) é um meio complementar de diagnóstico que permite uma avaliação anatomofuncional do sistema orofaríngeo e a avaliação instrumental da deglutição. (1,4
Atualmente, a VED é considerada um dos métodos goldstandard para a avaliação e diagnóstico da DO, a par da videofluoroscopia (VFC). As vantagens da VED incluem a ausência de radiação, a portabilidade e a possibilidade de visualização de secreções não radiopacas. (1,4
Trata-se de um procedimento seguro para todas as idades, de baixo custo e ampla aplicação e utilidade na prática clínica diária. Os eventos potencialmente adversos são a epistáxis, a crise vaso-vagal e o laringospasmo, cada um ocorrendo em menos de 2% dos doentes. Em diversos estudos, com milhares de doentes, as complicações foram autolimitadas e resolveram-se sem quaisquer sequelas. De ressalvar o desconforto provocado aos doentes. (5,6
Functional Oral Intake Scale - FOIS
Existem várias escalas a nível internacional que permitem avaliar e despistar a disfagia, entre as quais: The Mann Assessment of Swallowing Ability, (7 The Clinical Dysphagia Scale, (8 Penetration Aspiration Scale9 e Functional Oral Intake Scale (FOIS).10
A FOIS foi desenvolvida em 2005 como uma ferramenta de elevada fiabilidade, validade e sensibilidade, para determinar objetivamente e monitorizar a gama de ingestão oral de doentes com DO. É uma escala ordinal, com sete níveis, que avalia a ingestão oral de alimentos sólidos e líquidos. Tem sido a escala mais utilizada para a classificação de doentes com DO e é usada tanto em ambiente clínico como de investigação.
A aplicação desta escala, simples e reprodutível, permite sinalizar rapidamente o grau de comprometimento da deglutição, sustentando, assim, a posterior abordagem terapêutica individualizada e direcionada para a prevenção de complicações mais graves. (1,11,12
Pertinência do estudo e objetivos
Atualmente, os serviços hospitalares estão sujeitos a uma pressão crescente para a disponibilização de cuidados de saúde de forma eficaz, eficiente e a custos comportáveis. Trabalhos prévios identificam um aumento de aproximadamente 40% dos custos hospitalares devido à DO. (13
Este estudo pretende caracterizar, do ponto de vista sociodemográfico e clínico, os doentes submetidos a VED que, no decurso do seu internamento, apresentaram quadro de DO. Pretende-se, ainda, encontrar estratégias que permitam melhorar a qualidade da resposta aos doentes que necessitem de recorrer a VED.
O trabalho apresentado tem por base uma amostra recolhida no Centro Hospitalar Universitário Santo António, no período entre janeiro de 2019 e setembro de 2021, inclusive.
Material e Métodos
Foram analisados retrospetivamente os processos clínicos e estudos imagiológicos de 157 doentes, internados no Centro Hospitalar Universitário Santo António, submetidos a VED entre janeiro de 2019 e setembro de 2021, inclusive. Todos os exames foram executados ou supervisionados de forma direta pelo mesmo médico.
Após seleção cuidada, foram excluídos do estudo todos os casos que não cumpriram os critérios de inclusão, nomeadamente doentes que não colaboraram (13 doentes) ou sem clínica de DO (1 doente). Assim, obtiveram-se para análise 143 doentes.
Variáveis em análise
Todos os dados colhidos tiveram por base a consulta dos processos clínicos eletrónicos dos doentes do Centro Hospitalar Universitário Santo António, utilizando o sistema informático “SClínico”. Para cada paciente, foram obtidos os seguintes dados para constituição de um perfil demográfico: sexo, idade, motivo de internamento, antecedentes pessoais de relevo na tentativa de coleção de fatores de risco para a disfagia (cirurgia e/ou RT e alterações estruturais da cabeça e pescoço, patologias neurológicas e metabólica), tipo de alimentação (oral ou por via alternativa), data da realização da videoendoscopia e do pedido, serviço de referenciação, classificação de acordo com a Escala Funcional de Ingestão por Via Oral - Functional Oral Intake Scale - FOIS, número de dias de internamento até ao pedido e data de falecimento (se aplicável).
A variável “motivo de internamento” apresenta 77 categorias distintas. Atendendo a que a amostra em estudo é constituída somente por 143 doentes, tornou-se imperativo agrupar estes motivos. Assim, optou-se por agregar as categorias desta variável por sistemas fisiológicos; por exemplo, as categorias “AVC isquémico” e “AVC hemorrágico” agruparam-se em “Neurológico”.
Ao longo deste estudo, a variável objetivo é o nível FOIS, que define o estado de gravidade do doente. A FOIS é determinada por via da VED, que é um método incómodo para o doente, oneroso para o hospital - no que respeita ao tempo de internamento, e sujeito a períodos de espera de alguns dias dada a sobrecarga de pedidos de colaboração. Pretende-se, neste trabalho, prever a gravidade da disfagia de um doente à admissão, com base nos seus antecedentes, evitando submeter desnecessariamente a VED a doentes não graves.
Espera-se que, com esta metodologia, se consiga reduzir o número de pedidos de VED com a consequente redução do tempo de espera do doente.
Análise estatística
Toda a informação foi anonimizada e foram utilizadas as plataformas Microsoft Excel, IBM SPSS Statistic versão 26 e Weka versão 3.8.6.
O Weka - Waikato Environment for Knowledge Analysis - é uma aplicação para análise e processamento estatístico de dados. Agrega um conjunto pré-definido de algoritmos de aprendizagem automática permitindo, entre outros, a manipulação de conjuntos de dados e a geração e exploração de modelos de classificação. (14
As medidas sumárias das variáveis foram apresentadas de acordo com o seu tipo e distribuição.
Aprendizagem automática
O reconhecimento da eventual existência de padrões entre as variáveis em estudo e o nível FOIS suscita a questão: será possível prever o nível FOIS de um doente, numa fase inicial, de modo a sinalizar e distinguir casos graves de outros?
Para avaliar esta hipótese - é possível sinalizar casos graves de DO numa fase precoce do diagnóstico - estudou-se a aplicação de técnicas de aprendizagem automática, (15 em particular classificação, com o objetivo de prever o nível FOIS de um doente que apresente um determinado quadro clínico descrito pelas variáveis observadas na consultoria médica (sinais, sintomas e antecedentes).
A aprendizagem automática é um processo que recorre a dados para identificar padrões e construir modelos que podem ser utilizados posteriormente para prever comportamentos e resultados em circunstâncias idênticas às que os dados descrevem. (15 A classificação é um dos problemas que se pode resolver com recurso a aprendizagem automática. Em concreto, a classificação consiste em determinar a classe/categoria de uma observação descrita por um conjunto de variáveis. O classificador, ou modelo de classificação, pode ser aprendido com base num conjunto de observações em que a classe de cada indivíduo é conhecida à priori - classificação supervisionada. (16 Depois de construído, um classificador pode ser aplicado a casos novos para prever a sua classe. A qualidade de um modelo de classificação depende do volume de dados disponíveis para a sua aprendizagem; um maior volume de dados fornece mais evidências sobre o fenómeno em estudo e, normalmente, produz modelos mais precisos. O modelo de classificação pode ser reconstruído em qualquer momento para incorporar novas observações.
Previsão do nível FOIS
Na procura de um modelo que permita avaliar a hipótese, começou-se por explorar os dados tal como fornecidos, recorrendo aos modelos mais simples e menos exigentes. Esta é, aliás, a prática comum em aprendizagem automática e um princípio de investigação heurístico que advoga que, de entre as várias explicações possíveis e alternativas para um fenómeno, se deve optar pela mais simples. (15
Seguiu-se, assim, um processo iterativo em que, a cada iteração, se gerou e analisou um classificador na procura de um modelo que apresente uma capacidade preditiva considerada razoável. Os vários classificadores gerados variam não só no que respeita ao algoritmo em si, mas também na forma como os dados foram organizados.
Teoria de filas de espera
A teoria de filas de espera17 disponibiliza um conjunto de modelos analíticos aplicáveis na generalidade das situações que podem ser modeladas por sistemas de espera, como é o caso, da consultoria de VED. Estes modelos permitem estimar o tempo de espera médio por doente em função das características do sistema, da taxa de chegadas (número médio de doentes que recorre a este serviço) e taxa de ocupação do servidor/médico (percentagem de tempo durante o qual o médico está ocupado a prestar o serviço). Para realizar esta estimativa assumiu-se que um médico tem uma taxa de ocupação de 90% e utilizou-se o modelo analítico M/M/1, que se aplica quando existe uma única fila e um único servidor. (18
Resultados
Análise descritiva
A amostra recolhida constou de um total de 143 doentes submetidos a VED. À data da colheita de dados, tinham falecido 64 doentes (44,6%).
Tabela 1 Dados sociodemográficos
| Amostra | N | Idade (anos) | ||
|---|---|---|---|---|
| Mínimo | Máximo | Média | ||
| Sexo masculino | 100 (69,9%) | 25 | 94 | 70,4 ( 13,7 |
| Sexo feminino | 43 (30,1%) | |||
Legenda: 30,1% doentes do sexo feminino e 69,9% do sexo masculino. A média de idades foi de 70,4 ( 13,7 anos, sendo a idade mínima de 25 anos e a máxima de 94 anos.
Quanto aos antecedentes pessoais, observam-se 9 indivíduos (6,3%) submetidos a RT da cabeça e pescoço, 34 doentes (23,8%) submetidos a cirurgia da mesma região, 96 indivíduos (67,1%) com antecedentes do foro metabólico, 70 doentes (49,0%) do foro neurológico e 13 doentes (9,1%) do foro estrutural. Os doentes com antecedentes metabólicos incluem 89 (62,2% da amostra em estudo) com hipertensão arterial (HTA) e 43 (30,1% da amostra em estudo) com diabetes mellitus (DM). De notar que 30 destes doentes, ou seja, 31,3% dos doentes com antecedentes metabólicos, apresentavam as duas comorbilidades. No que respeita aos doentes com antecedentes estruturais, constata-se que 6 indivíduos (4,2%) foram diagnosticados com uma neoplasia da cabeça e pescoço, 3 doentes (2,1%) com história de trauma da face e 4 doentes (2,8%) com patologia das cordas vocais. É de salientar que 46,2% dos indivíduos deste subconjunto, apresentam um diagnóstico prévio de neoplasia. Foram ainda analisados os diferentes antecedentes neurológicos, dado serem dos fatores de risco mais determinantes para o desenvolvimento de DO. Identificaram-se seis antecedentes distintos com elevada prevalência que correspondem a um total de 65 doentes (45,5%) e mais 5 doentes com patologias que não se enquadravam nas anteriores. Constata-se que aproximadamente 50% dos doentes deste grupo apresentam história passada de AVC.
Tabela 2 Evolução intra-hospitalar
| Dias | Mínimo | Máximo | Média |
|---|---|---|---|
| Internamento | 1 | 132 | 31,6 ( 26,4 |
| Desde o pedido até à avaliação (VED) | 0 | 252 | 10,6 ( 23,6 |
Legenda: Tempo médio de internamento é de 31,6 dias, observando-se uma grande variabilidade entre 1 e 132 dias. O tempo de espera para a realização do exame apresenta uma média de 10,6 dias, no entanto, foi identificado um outlier severo sem razão de causalidade que é discutido na Secção Estimativa do tempo de espera.
Para a análise da evolução intra-hospitalar destes doentes, foram recolhidos dados relativo ao motivo e duração de internamento, à via de alimentação e ao serviço que referenciou os doentes para a VED. Quanto aos motivos de internamento são de destacar os mais frequentes, pneumologia (n=38, 26,6%) e neurologia (n=33, 23,1%) que, no conjunto, correspondem a cerca de 50%. Das 14 classes de motivos observados, as seis mais frequentes correspondem a mais de 80% dos casos.
Tabela 3 Tipo de alimentação
| Alimentação | N | % |
|---|---|---|
| Oral | 92 | 64,3% |
| Sonda nasogástrica | 46 | 32,3% |
| Gastrostomia endoscópica percutânea | 4 | 2,8% |
| Sonda nasojejunal | 1 | 0,7% |
Legenda: No que diz respeito à via de alimentação, verifica-se que cerca de 2/3 dos doentes se alimentavam por via oral, 4 doentes por PEG e 1 doente por sonda nasojejunal (SNJ). Os restantes, correspondentes a cerca de 1/3 da amostra, alimentavam-se por via de SNG (n=46, 32,2%).
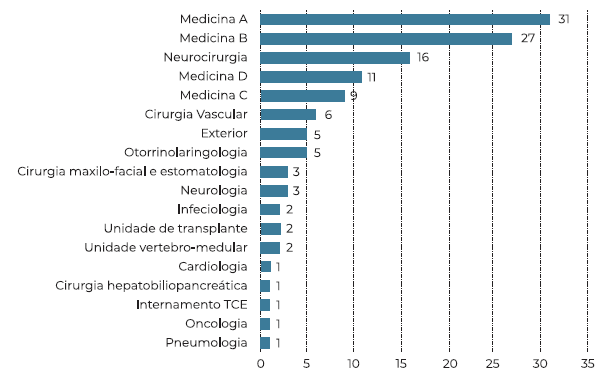
Figura 1 Serviço de referenciação. Legenda: Quanto ao serviço de referenciação, constata-se que as Enfermarias de Medicina e Neurocirurgia correspondem a 65,8% dos pedidos de colaboração para VED.
O FOIS é uma escala ordinal com sete nível. Os níveis de um a três correspondem a estados de alimentação não oral; os níveis quatro a sete descrevem diferentes graus de alimentação por via oral. Os doentes categorizados num dos níveis um a três, são alimentados por via alternativa, tais como, sonda nasogástrica (SNG) ou gastrostomia endoscópica percutânea (PEG); para os restantes, consideram-se modificações na dieta e manobras compensatórias como evitar alimentos líquidos e períodos de refeição prolongados7.
Tabela 4 Avaliação da disfagia
| FOIS | N | % | Mediana | Moda |
|---|---|---|---|---|
| 1 | 36 | 25,2 | 4 | 1 |
| 2 | 9 | 6,3 | ||
| 3 | 9 | 6,3 | ||
| 4 | 24 | 16,8 | ||
| 5 | 33 | 23,1 | ||
| 6 | 26 | 18,2 | ||
| 7 | 6 | 4,2 |
Legenda: Os níveis FOIS mais prevalentes são o F1 e F5, correspondendo, cada um, a mais de 20% da amostra, respetivamente 25,2% (n=36) e 23,1% (n=33). Seguem-se os níveis F6 (18,2%, n=26) e F4 (16,8%, n=24). No total, estes quatro níveis correspondem a 83,3%. Os restantes níveis têm todos frequências relativas inferiores a 7%.
Na tentativa de perceber quais das variáveis em estudo permitem explicar a variabilidade dos níveis FOIS na amostra, procedeu-se a uma análise de componentes principais, (19 observando-se que uma combinação linear das variáveis RT, antecedentes de patologias estruturais e antecedentes cirúrgicos, explicam 17,3% da variabilidade do nível FOIS.
Previsão do nível FOIS
O primeiro modelo de classificação gerado baseou-se nos dados observados, sem qualquer tipo de pré-processamento, tal como apresentados na Secção Análise descritiva. Este modelo apresenta uma taxa de acerto de 25,3%, ou seja, apenas consegue prever corretamente o nível FOIS de um em cada quatro doentes da amostra. Este modelo é trivial dado que se limita a prever sempre a classe mais frequente - FOIS 1 com uma frequência relativa de 25%.
Na tentativa de aumentar a taxa de acerto, experimentaram-se diversos modelos de classificação, cobrindo vários tipos como regras de decisão, árvores decisão, modelos baseados em instâncias, modelos probabilísticos e redes neuronais, entre outros. (14 A taxa de acerto nunca apresentou valores satisfatórios. O facto de estarmos perante uma amostra de dimensão reduzida para efeitos de aprendizagem automática (143 casos e 7 classes) poderá ter condicionado de forma significativa os resultados obtidos. Nestas circunstâncias é comum observar-se um efeito de overfitting. (20 Este fenómeno ocorre quando o modelo gerado replica o conjunto de dados usados para treino, mas não consegue generalizar para prever a classe de novos indivíduos.
Numa segunda fase optou-se por alterar as variáveis explicativas de modo a reduzir o ruído que possa estar a ser gerado devido a excessivos detalhes numa amostra de reduzida dimensão. Por exemplo, a variável “Idade”, que era numérica com uma amplitude 25-94 anos, foi transformada numa variável binária com os escalões “<50” e “>=50” anos. As transformações de variável efetuadas, apesar de artificiais, foram baseadas nas evidências mais atuais no que concerne aos fatores de risco para o desenvolvimento de DO. (1,12,21-24
Foi também alterada a estratégia a seguir que, em vez de tentar prever o nível FOIS, se focou em distinguir os doentes potencialmente propensos a desenvolver complicações graves. Para tal, criou-se uma nova variável objetivo que agrupa os níveis FOIS em duas classes: “F1-3”, que agrega os níveis FOIS 1 a 3, e “F4-7”, que agrega as restantes.
Com estas alterações, obteve-se um modelo (JRIP, do tipo regras de decisão) que consegue distinguir estes dois grupos com uma precisão de 65,7%. No entanto, verifica-se que o ganho face a um modelo trivial é reduzido. De facto, um modelo que preveja sempre a classe maioritária tem uma precisão de 62%.
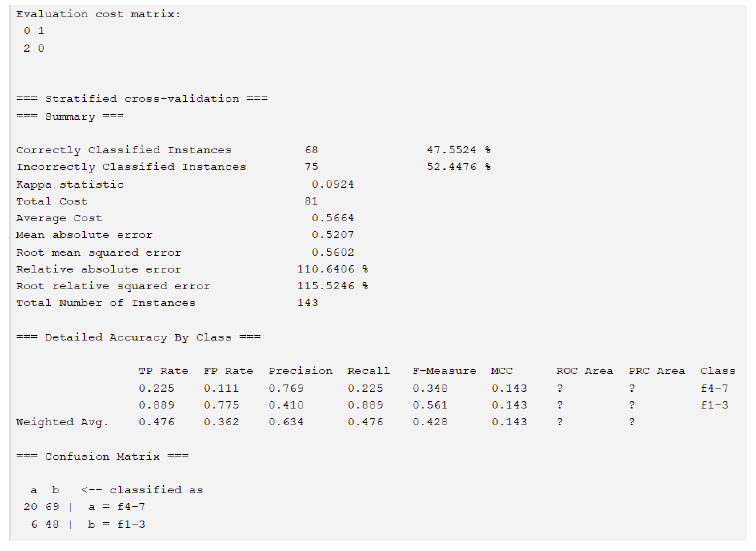
Figura 2 Output WEKA classificador cost-sensitive. Legenda: A “evalution cost matrix” indica que se pretende gerar um modelo que penalize os falsos negativos, ou seja, os casos correspondentes F1-3 (doentes graves) que sejam classificados na classe F4-7 (doentes não graves). Isto permite reduzir o número de doentes graves que não sejam classificados com tal.
A classificação baseada em regressão linear apresenta taxas de acerto ligeiramente superiores ao modelo JRIP, tendo-se obtido com modelos deste tipo uma precisão de 66,4% - o modelo com melhor taxa de acerto.
No entanto, ambos os modelos apresentam uma percentagem significativa de falsos negativos (FN), o que se pretende evitar. Na realidade, o modelo JRIP prevê a classe F4-7 para 26 dos 54 doentes com nível FOIS entre 1 e 3, enquanto o classificador baseado em regressão linear atribui erradamente a 31 indivíduos a classe F4-7.
Por fim, sabendo de antemão que a redução do número de FN poderá ter impacto na precisão, optou-se por dar prioridade à redução destes, de modo a detetar precocemente os doentes que reúnem critérios de gravidade. Nesta ótica, é preferível categorizar um doente sem critérios de gravidade como grave, do que falhar o diagnóstico de um doente com critérios de gravidade. No caso em que se sinaliza como grave um doente sem critérios de gravidade, este será submetido a VED e rapidamente se alteraria a suspeita inicial.
Para minimizar o número de FN, gerou-se um modelo (Figura 2) que penaliza os FN com um peso superior àquele com que penaliza os falsos positivos. Foram testados vários valores tendo-se optado por uma razão 2:1. Este modelo apresenta uma taxa de acerto de 47,6%, mas tem unicamente 6 FN, uma melhoria/redução do número de FN de 76,9%.
Todos os classificadores estudados usaram como atributos as variáveis relativas a antecedentes de RT, de patologias estruturais e cirúrgicos.
A análise dos resultados de um classificador é auxiliada por uma matriz de confusão (Tabela 4).
Tabela 5 Matriz de confusão
| Previsto Observado | F4-7 | F1-3 |
| F4-7 | A | B |
| F1-3 | C | D |
Legenda: A matriz de confusão é uma tabela de duas entradas: valores observados e previstos da variável objetivo, que neste caso é o nível FOIS. As linhas da Tabela 4 referem-se às classes observadas: a primeira linha (F4-7) agrega os níveis FOIS F4 a F7; a segunda linha corresponde à classe F1-3, que agrega os níveis FOIS F1 a F3. As colunas, por sua vez, correspondem às classes previstas. Assim, a célula A corresponde ao número de casos da classe F4-7, para os quais o classificador previu a classe F4-7, ou seja, os verdadeiros positivos da classe F4-7. De uma forma geral, a diagonal principal da matriz de confusão contem os verdadeiros positivos de cada uma das classes. As restantes células correspondem aos casos em que o classificador previu a classe errada. De destacar a célula C, que contabiliza os FN da classe F1-3, cuja frequência se pretende minimizar.
Estimativa do tempo de espera
A distribuição do tempo de resposta entre o pedido de VED e a consultoria é enviesada à direita (coeficiente de assimetria de +8,2), com uma moda de 4, mediana de 6 e média de 10,6 dias. O primeiro quartil localiza-se em 4 dias e o 3º quartil é igual a 9 dias. Salientam-se os outliers superiores severos, em particular o doente com 252 dias de tempo de resposta. De ressalvar, que neste caso, se tratou de um doente cujo estado clínico se agravou a ponto de não se encontrar hemodinamicamente estável para o procedimento. Note-se que, a média da amostra, excluindo este outlier, é de 8,9 dias, atenuando o enviesamento (coeficiente de assimetria de +4,9).
Recorrendo à teoria de filas de espera, estima-se que o tempo médio de espera seja reduzido de 8,9 dias para 2,3 dias, uma redução de 74,2% (Equação 1). A Figura 2 representa de forma esquemática estas duas situações: (1) realização de VED a 100% dos doentes ou (2) apenas aos sinalizados como graves pelo algoritmo de classificação.
 Equação 1 - Relação entre o tempo de espera antes e depois da aplicação do classificador. V = Percentagem de doentes sinalizados para VED
Equação 1 - Relação entre o tempo de espera antes e depois da aplicação do classificador. V = Percentagem de doentes sinalizados para VED
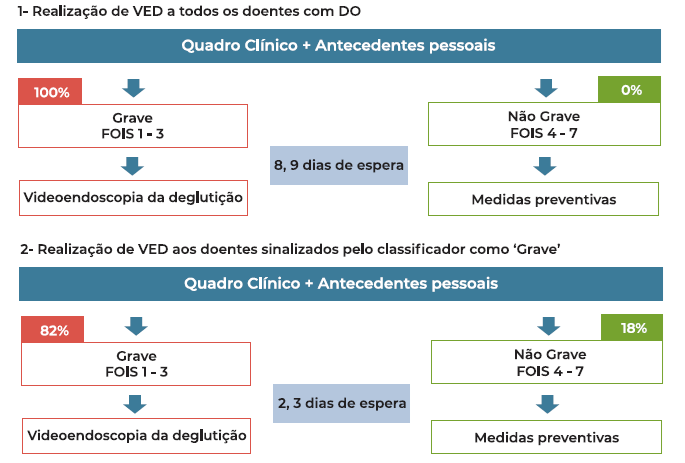
Figura 3 Representação esquemática da abordagem ao doente DO com e sem a aplicação do classificador. Legenda: o esquema 1 descreve a situação atual, ou seja, 100% dos doentes com suspeita de DO são sujeitos a VED. Este volume de requisições gera um tempo médio de espera de 8,9 dias. O esquema 2, pretende ilustrar o ganho no tempo de espera para o exame VED no caso em que se recorra ao classificador proposto. Neste caso, 82% dos doentes seriam sinalizados para realização do exame, o que corresponderia a um tempo médio de espera de 2,3 dias (uma redução de 74,2%).
Discussão
Estudos sugerem que, na abordagem da DO, são determinantes a idade do doente e os antecedentes pessoais, destacando-se os neurológicos e os iatrogénicos. Os distúrbios da deglutição, na população acima de 50 anos, têm uma incidência de 16% a 22%. Em doentes mais idosos, a partir da sétima década, esta taxa pode alcançar os 70% a 90%. Estima-se que a prevalência é superior no sexo masculino comparativamente ao sexo feminino, numa proporção 1,5:1. (1 O acidente vascular cerebral (AVC) é das comorbilidades com maior correlação com a DO, estimando-se que cerca de 76% dos doentes pós-AVC apresentam disfagia. (21,22 A aspiração, uma complicação prevalente e potencialmente severa, pode atingir 55% dos doentes. (21
É, assim, particularmente importante, proceder ao seu reconhecimento precoce. (1,25 No entanto, para um diagnóstico definitivo são necessários meios complementares; no caso concreto do Centro Hospitalar Universitário Santo António, recorre-se à VED. O estudo da DO baseado na VED ainda se encontra numa fase embrionária, com um volume reduzido de literatura disponível. Este artigo pretende contribuir para a identificação dos fatores determinantes para o desenvolvimento de disfagia e para a previsão da gravidade do quadro clínico do doente.
De realçar o paralelismo entre os achados deste trabalho, no que respeita aos aspetos populacionais típicos da DO, e o supracitado. De facto, a média das idades dos participantes deste estudo (70,4 anos) é compatível com o pico de desenvolvimento desta patologia, que tende a manifestar-se a partir da sétima década de vida. No que concerne à distribuição por sexo, confirma-se a tendência geral da maior incidência da disfagia no sexo masculino comparativamente ao sexo feminino, observando-se, na amostra em estudo, um rácio 2,3:1. Como supracitado, as principais comorbilidades associadas a este quadro clínico relacionam-se com as etiologias neurológica e/ou iatrogénica. Cerca de 1/4 dos doentes observados apresentavam antecedentes de AVC. A cirurgia da cabeça e pescoço é também uma causa determinante de disfagia, representando 23,8% dos doentes. A amostra é compatível com o estado da arte, acompanhando os padrões de prevalência, ou seja, maior incidência em doentes mais idosos, do sexo masculino, com antecedentes neurológicos e/ou iatrogénicos da cabeça e pescoço, sustentando a validade desta amostra.
O tempo médio de espera entre o pedido de colaboração para VED e a consultoria, é de 8,9 dias - descartou-se o outlier severo, que apresenta um tempo de espera de 252 dias, por não se relacionar com o fenómeno em estudo. Este tempo de espera pode ser reduzido, sem a necessidade de alterar infraestruturas e/ou recursos e, portanto, sem aumentar custos, se se reduzir o número de pedidos para VED. Para tal, estudou-se a possibilidade de gerar modelos de classificação automática que permitam prever a gravidade de cada caso com base, exclusivamente, na clínica e nos antecedentes.
Dos vários modelos de classificação testados, foi possível obter uma taxa de acerto de 66,4%, mas com elevada percentagem de FN. Pretende-se evitar os FN, uma vez que estes correspondem a doentes graves, a quem deve ser proposto a realização de VED. Assim, gerou-se um modelo de classificação que, apesar de ter uma taxa de acerto baixa (47,6%), permite reduzir em 76,9% o número de FN. Usando esta metodologia, os 143 doentes que foram submetidos a VED podiam ter sido reduzidos a 117 doentes (82%). Esta redução no número de exames efetuados tem impacto significativo no tempo de espera.
Apesar de se ter recorrido, para a construção da base de dados, a um conjunto de variáveis reconhecidas na literatura, observa-se uma taxa de acerto na previsão do nível FOIS inferior ao que se esperaria. Tal facto pode ser explicado pela dimensão reduzida da amostra ou porque os algoritmos de classificação explorados não têm a capacidade de discriminar os níveis FOIS ou, ainda, porque as variáveis utilizadas não são suficientemente explicativas.
Nas circunstâncias atuais, ou seja, quando todos os doentes são sinalizados para VED, o tempo que decorre, em média, entre o pedido de colaboração e a consultoria, é de 8,9 dias. Este tempo é fortemente condicionado pela taxa de ocupação do médico que realiza a VED; o número de pedidos faz aumentar exponencialmente o tempo de espera. Reduzindo o número de pedidos aos doentes sinalizados com DO grave - 82% de todos os doentes, o tempo médio de espera reduz-se para 2,3 dias.
Consegue-se, assim, melhorar a qualidade do serviço prestado aos doentes que necessitem de recorrer a VED para a avaliação da disfagia por duas vias distintas: por um lado, o modelo de classificação permite distinguir, com um elevado grau de confiança, os doentes graves que necessitam de avaliação por VED dos restantes e, por outro lado, reduzir substancialmente o tempo de espera, devido à redução do número de exames efetuados.
De ressalvar algumas limitações subjacentes a este estudo. Para uma maior robustez nos outcomes obtidos, em particular a precisão do classificador que prevê o nível FOIS, seria necessário aumentar a dimensão da amostra. O facto deste estudo se basear exclusivamente em doentes internados no Centro Hospitalar Universitário Santo António também pode constituir um fator de enviesamento. No que refere às técnicas de tratamento de dados, em particular os algoritmos de aprendizagem automática e os modelos analíticos de filas de espera, foram assumidos os pressupostos inerentes e os respetivos parâmetros, que podem não se verificar.
Os resultados obtidos neste estudo parecem promissores e com potencial para lançar a discussão no meio científico dos tópicos aqui abordados. Este artigo pode ser usado como ponto de partida para a criação de um questionário que alimente um modelo de classificação e preveja o nível FOIS sem recurso a meios complementares de diagnóstico, diminuindo os custos, o tempo de espera e o número de doentes submetidos a VED sem critérios de gravidade
Conclusão
Os fatores que melhor explicam a variabilidade do nível FOIS são os antecedentes de RT, os antecedentes de patologias estruturais e os antecedentes cirúrgicos que, em conjunto, respondem a 17,3% da variabilidade.
Apesar da dimensão reduzida da amostra, foi possível aplicar técnicas de aprendizagem automática e gerar resultados com aplicabilidade prática. Assim, foi possível distinguir doentes graves dos restantes e reduzir em 18% o número de pedidos de VED. Com esta redução da carga de pedidos de colaboração, antevê-se uma redução do tempo de espera de 74,2%, ou seja, de 8,9 dias para 2,3 dias.
Com esta abordagem é possível melhorar a qualidade do serviço em todas as suas dimensões: promover o conforto do doente, reduzir o número de solicitações ao serviço e diminuir os custos associados.
Até à data, este trabalho parece ser o único orientado para promover o conforto do doente e evitar a sobrecarga do serviço, através da distinção precoce entre os casos graves e não graves de DO.
Agradecimentos
À Dra. Isabel Carvalho, o meu agradecimento pela inspiração, pelo acompanhamento constante, pela partilha de conhecimento e pela ajuda imprescindível na realização deste trabalho.
Ao Professor Doutor João Nuno Melo Beirão, por ter aceitado fazer parte deste processo, pela disponibilidade e por ter contribuído para a validação deste estudo.
Ao Professor Doutor Nuno Escudeiro e à Professora Doutora Paula Escudeiro, pelo apoio incondicional e pelas horas despendidas no auxílio ao manuseamento de novo software.
Conflito de Interesses
Os autores declaram que não têm qualquer conflito de interesse relativo a este artigo.
Confidencialidade dos dados
Os autores declaram que seguiram os protocolos do seu trabalho na publicação dos dados de pacientes.
Proteção de pessoas e animais
Os autores declaram que os procedimentos seguidos estão de acordo com os regulamentos estabelecidos pelos diretores da Comissão para Investigação Clínica e Ética e de acordo com a Declaração de Helsínquia da Associação Médica Mundial.















