A adesão ao tratamento é um motivo de preocupação dos profissionais na sua prática clínica quotidiana com pessoas com problemas de álcool, cientes do sofrimento gerado pelas dificuldades de mudança bem como pelo impacto físico, psíquico e social do consumo que caracteriza muitos percursos terapêuticos.
Problemas ligados ao álcool (PLA) ou, simplesmente, problemas de álcool, é um termo que serve para descrever as consequências nocivas do uso de álcool, ao nível individual, familiar e social, que resultam de episódios agudos de um consumo excessivo ou inoportuno, ou de um consumo prolongado (OMS, 1982). Quando as repercussões do consumo de álcool se tornam frequentes na saúde física e psíquica ou nas diferentes áreas de funcionamento da pessoa, preenchem-se critérios para o diagnóstico de uma perturbação, a exemplo do abuso e da dependência alcoólica definidas no DSM-IV-TR (APA, 2002). Globalmente, estima-se que 14,8% de homens e 3,5% de mulheres apresentam perturbação relacionada ao uso de álcool na região europeia (OMS, 2018). Em Portugal, o Standardised European Alcohol Survey, de 2015, indicou que cerca de 3,5% da população adulta apresentou sintomas de abuso e/ou dependência alcoólica, com maior prevalência no sexo masculino (SICAD, 2019), em consonância com o que acontece nos restantes países (Rehem et al., 2015; OMS, 2018).
O tratamento da pessoa com problemas de álcool tem subjacente um processo de cuidados de saúde continuados relacionado à recuperação a longo prazo (Chi et al., 2012). O tratamento do abuso/dependência alcoólica implica a participação da pessoa num processo terapêutico que se desenrola ao longo de um percurso que envolve, regra geral, a paragem da ingestão alcoólica, passando pela prevenção dos desencadeantes do consumo problemático até à sedimentação das alterações conseguidas. Há um certo acordo clínico de que para a alta é necessário o cumprimento de dois anos de seguimento e da abstinência pelo menos no decurso do último ano (Cuadrado-Callejo, 1999).
De acordo com a OMS (2003), a adesão, enquanto expressão do acordo clínico, pode ser medida usando definições orientadas ao processo de tratamento, a exemplo da marcação da consulta, e é influenciada por uma grande diversidade de fatores: relacionados ao tratamento, sociais/económicos, relacionados à condição/problema, relacionados às características do paciente e relacionados ao sistema/equipa de saúde.
O tempo despendido no tratamento é considerado uma medida relacionada à qualidade e à eficácia dos cuidados de saúde (Cohen et al., 2007; Elbreder et al., 2011; McLellan et al., 2000) enquanto que o abandono prediz significativamente a recaída e representa uma grande barreira para resultados de tratamento bem-sucedidos (Haug & Schaub, 2016), razão pela qual o encontro clínico é um elemento-chave dos programas de tratamento, mesmo que não reflita, necessariamente, a capacidade da abordagem terapêutica de evitar recaídas ou de manter a abstinência.
As pesquisas sobre a adesão no âmbito do tratamento de pessoas com PLA têm abordado, de forma predominante, os correlatos e preditores do abandono mais do que da participação no tratamento. As pesquisas sobre os fatores de participação respeitantes ao indivíduo acentuam o foco nas características sociodemográficas e nas variáveis clínicas relacionadas ao uso de álcool (Brorson et al., 2013; Elbreder et al., 2011; Lucas-Taracena et al., 2002; Mundle et al., 2001;). Um dos fatores que tem sido identificado como relacionado à participação e ao sucesso do tratamento é o facto de a pessoa apresentar menos diagnósticos de saúde mental concomitantes (Sindelar & Fiellin, 2001). Entre as perturbações mentais comórbidas à perturbação de uso de álcool, são frequentes e clinicamente proeminentes as perturbações depressivas e de ansiedade (Boden & Fergusson, 2011; Cartona, et al., 2018; Lai & Huang, 2012; Swendsen, et al., 2010), constituindo-se como fatores que influenciam o abandono e a recaída (Brown & Ramsey, 2000; McHugh & Weiss, 2019). Entre outros fatores relativos ao processo terapêutico que surgem associados à participação no tratamento entre pessoas com PLA são identificados a medicação coadjuvante ao apoio psicoterapêutico (Elbreder et al., 2011) e a manutenção da abstinência alcoólica (Corrao et al., 1999; Hu et al., 1997; Lucas-Tarracena et al., 2002).
O objetivo principal do presente estudo é avaliar a adesão ao seguimento entre pessoas com PLA que acorreram a tratamento institucional especializado. O objetivo secundário é identificar em que medida as características sociodemográficas, as variáveis clínicas e as variáveis do processo terapêutico se relacionam com a continuidade de participação no tratamento.
Método
Realizamos um estudo observacional longitudinal com pessoas com PLA que acorreram a tratamento na Unidade de Alcoologia do Porto (UAP) da rede pública de cuidados de saúde em matéria de comportamentos aditivos e dependências da Administração Regional de Saúde do Norte (ARS/Norte). Obtivemos parecer favorável da Comissão de Ética da ARS/Norte para a realização do estudo.
Setting da investigação
A UAP é uma das três unidades existentes em território nacional especializada no tratamento das pessoas com abuso/dependência alcoólica e presta cuidados, em regime de ambulatório, a pacientes oriundos da região norte do país. O modelo assistencial pressupõe o funcionamento de diversas Equipas de Tratamento (ET) multidisciplinares, sob responsabilidade médica. O processo de tratamento prevê a intervenção farmacológica coadjuvante ao apoio psicoterapêutico e pressupõe a abstinência alcoólica. O processo de tratamento desenrola-se, regra geral, em consulta externa de regularidade mensal, efetivada sob diferentes formas e ajustada à fase de mudança em que o paciente se encontra, e pode conter, de forma transitória, a modalidade de internamento para desabituação alcoólica ou em comunidade terapêutica.
Participantes
Constituímos uma amostra aleatória, sistemática, que incluiu 150 pessoas com PLA que acorreram a tratamento entre 1 de abril e 31 de junho de 2018. Incluímos na amostra os participantes maiores de 18 anos, de ambos os sexos. Estabelecemos como critérios de exclusão a nacionalidade de países fora da União Europeia, o abuso/dependência atual de substâncias ilícitas ou outras condições avaliadas pelo médico responsável de cada ET como incompatíveis com a tarefa de testagem. O número de participantes ilegíveis foi residual, em número de 5.
Avaliámos 150 indivíduos com PLA, sendo que 68,0% (n = 102) dos participantes tem idade ≥ 45 anos e, 32,0% (n = 48), idade ˂ 45 anos. A amostra é constituída por 81,3% (n = 122) de homens e por 18,7% (n = 28) de mulheres, com idades compreendidas entre os 20 e os 72 anos, com uma média de idade de 50,47 anos (DP = 10,64). A maioria dos participantes tem o nível de escolaridade básico (75,3%; n = 113), é profissionalmente ativo (54,0%; n = 81), coabita com o cônjuge (52,7%; n = 79) e tem rendimento próprio (78,0%; n = 117). Cerca de 56,7% (n = 85) dos participantes encontra-se a fazer o primeiro tratamento e, 52,7% (n = 79), são referenciados pela área da saúde. Os dados indicam uma média de 13,4 anos de idade do início do uso de álcool na vida, uma média de 27 anos de idade do início do aparecimento dos problemas, uma evolução de 10 ou mais anos do consumo problemático em 78,7% da amostra (n = 119) bem como a incidência de consequências físicas (83,3%; n = 125) e mentais/comportamentais (95,9%; n = 142) relacionadas ao uso de álcool. A quase totalidade dos participantes (86,0%; n = 129) não tem história de consumo de outras substâncias psicoativas e 78,7% (n = 118) não apresenta antecedentes psiquiátricos não relacionados ao uso de álcool, dando conta da prevalência de um alcoolismo puro e primário.
Material
Usamos uma Ficha, construída pelo autor, para caracterização da amostra através da recolha de dados sociodemográficos - idade, sexo, estado civil, escolaridade, coabitação, situação profissional, fonte de rendimento e fonte de referenciação - e de dados relacionados ao PLA - antecedentes de uso problemático de substâncias ilícitas, antecedentes pessoais psiquiátricos não relacionados ao uso de substâncias, consequências físicas, mentais/comportamentais, sociofamiliares e judiciais relacionadas ao uso de álcool, idade do início do primeiro contacto com uma bebida alcoólica, idade do início do consumo regular de álcool, idade do início do consumo problemático de álcool, síndrome de abstinência, avaliação da perturbação de uso de álcool, tratamentos anteriores, situação de uso de álcool à consulta de acolhimento e medicação prévia para o PLA.
Usamos a Hospital Anxiety and Depression Scale (HADS) para avaliar a ansiedade e a depressão clínicas. A HADS foi desenvolvida por Zigmond e Snaith (1983) para detetar estados de depressão e de ansiedade em ambiente ambulatório medico-hospitalar. A versão portuguesa da HADS foi validada para a população portuguesa por Pais-Ribeiro et al. (2007) a partir de uma amostra muito diversificada no que diz respeito às características das doenças e demonstrou propriedades psicométricas similares aos estudos internacionais (Pais-Ribeiro et al., 2007). A HADS apresenta como vantagem sobre outras escalas o facto de ter sido concebida de forma a evitar indicadores físicos que pudessem induzir em erro a avaliação (Silva et al., 2006). Zigmond e Snaith (1983) referem que, para as duas escalas, os valores iguais ou superiores a 11 indicam a presença de perturbação do humor clinicamente significativa.
A adesão foi medida como participação na consulta de seguimento, definida pela presença efetiva ou contato não presencial com a Unidade, incluindo as situações em que a pessoa se encontrou em internamento para desabituação alcoólica, em comunidade terapêutica ou a continuar o tratamento, após transferência, noutra unidade assistencial dentro da rede pública da área dos Comportamentos Aditivos e Dependências. Apenas um paciente se encontrou internado em comunidade terapêutica no período final da observação e quatro estiveram em seguimento noutra unidade da rede pública de cuidados de saúde em matéria de comportamentos aditivos e dependências. A ausência presencial ou de contacto com a UAP em quatro ou mais consultas consecutivas definiu a descontinuidade ou abandono do tratamento, independentemente do motivo. Constituímos dois grupos de adesão ao seguimento: Grupo I - participantes que continuaram em tratamento até ao fim da observação; Grupo II - participantes que não continuaram o tratamento.
A ingestão alcoólica, a medicação coadjuvante ao apoio psicoterapêutico e o tipo de intervenção acordados foram medidos, respetivamente, da seguinte forma: “abstinente/não abstinente”, “toma a medicação /não toma a medicação” e “com medicação coadjuvante ao apoio psicoterapêutico/sem medicação coadjuvante ao apoio psicoterapêutico”.
Procedimentos
O primeiro momento de observação da amostra decorreu entre 1 de abril e 31 de junho de 2018 e, o segundo, entre 1 de abril e 31 de junho de 2019.
No primeiro momento de observação, após a obtenção do consentimento escrito, cada participante foi caracterizado socio-demograficamente e em relação ao PLA a partir da análise dos registos clínicos. Em entrevista, administramos a HADS para avaliação da ansiedade e da depressão.
O segundo momento de avaliação foi feito em entrevista presencial com o participante em seguimento e em entrevista telefónica com o participante que não continuou o tratamento. Recolhemos a informação acerca da ingestão alcoólica e sobre o uso de medicação coadjuvante. Em cinco casos de participantes que não continuaram o tratamento, aceitamos as informações obtidas pelo familiar próximo. Confirmamos as informações recolhidas com o médico responsável da ET e/ou com o terapeuta de referência.
Análise estatística
Para a análise dos dados usou-se o programa informático SPSS (IBM 2011. IBM SPSS Statistics for Windows, Version 23.0.). O nível de significância dos testes estatísticos foi de 5%. Numa primeira fase, foi efetuada a necessária codificação binária das variáveis categoriais. Para análise de associação entre as variáveis categoriais usou-se o teste do qui-quadrado ou teste de Fisher quando apropriado. As comparações de diferenças de médias entre dois grupos foram analisadas usando o teste t para duas amostras independentes ou o teste não - paramétrico Mann-Whitney. Para a comparação entre três ou mais grupos usou-se a ANOVA não-paramétrica devido ao pequeno tamanho amostral de alguns grupos e ausência de normalidade das variáveis.
Numa segunda fase, realizou-se um modelo de regressão logística binária para identificar quais os fatores relacionados com a AT, determinou-se os OR (odds ratio) e respetivos intervalos de confiança a 95%.
Resultados
Encontramos uma taxa de adesão ao seguimento de 54,3% (n = 82) ao final de 12 meses, encontrando-se, aproximadamente, na média do intervalo apresentado pelos estudos internacionais que indicam valores de 37,0% (Lucas-Taracena, et al., 2002), de 51,0% (Haug & Schaub, 2016) e entre 57,0% e 69,0% (Corrao et al., 1999). O nosso resultado está acima do valor indicado por um outro estudo desenvolvido em território nacional, que sugere uma taxa de participação no seguimento de 41,1% ao final de 12 meses (Neto et al., 2011). A comparação entre o grupo de participantes em seguimento e o grupo de participantes que não continuaram o tratamento não observou diferenças estatísticas significativas relativamente às variáveis sociodemográficas e do PLA, tal como a seguir se detalha.
Relação entre adesão ao seguimento e variáveis sociodemográficas
Relativamente à análise da associação entre adesão ao seguimento e variáveis sociodemográficas, não se encontraram relações significativas, em consonância com a maioria dos resultados da pesquisa disponível na literatura (Ezquiaga et al., 1999; Lucas-Taracena et al., 2002; Neto et al. 2011). Pese embora a revisão sistemática sobre o abandono do tratamento levada a cabo por Brorson et al. (2013) concluir que este é particularmente alto entre os pacientes com idade mais jovem, não encontramos essa correlação na nossa amostra. Também não encontramos associação significativa com a variável relativa a viver de rendimento próprio, apesar de ter surgido associada à continuidade de participação no estudo de Mundle et al. (2001).
Relação entre adesão ao seguimento e variáveis relacionadas ao PLA
Não encontramos associações entre a adesão e variáveis clínicas relativas ao PLA, não observando o resultado obtido no estudo de Elbreder et al. (2011), que indica que a gravidade da dependência alcoólica se associa à participação no tratamento.
Relação entre adesão ao seguimento e sintomatologia ansiosa e depressiva
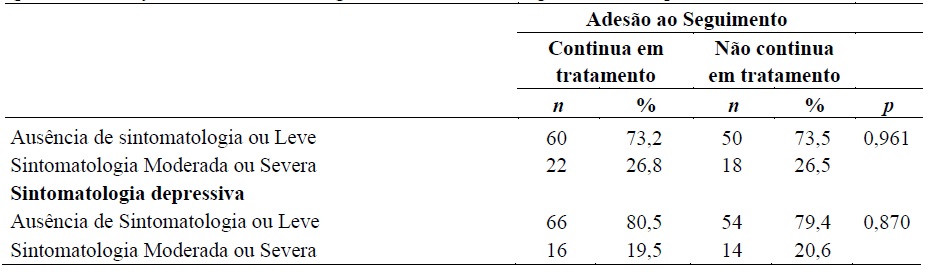
Na análise da associação entre a adesão e as sintomatologias ansiosa e depressiva não se encontraram associações significativas. As revisões sobre o tema referem muitos estudos que acentuam essa ausência de correlação (Burns et al., 2005; McHugh, 2015, 2019; Meier & Barrowclough, 2009). No entanto, tal como apresentado no Quadro 1, no grupo que continua em tratamento, a ausência de sintomatologia ansiosa teve a frequência mais elevada do que a presença de ansiedade (73,2% vs. 26,8%), apontando em sentido oposto ao do resultado encontrado no estudo de Lucas-Taracena et al. (2002), que indica que o abandono do tratamento se relaciona com a ausência de comorbidade com perturbação ansiosa ou depressiva.
Sublinhamos que a prevalência de sintomatologia ansiosa e depressiva clinicamente significativa obtida através da avaliação padronizada foi de, respetivamente, 26,7% e 20,0%. Estes valores são valores inferiores aos apresentados na literatura internacional que rondam, respetivamente, 43,3% e 50,3% (Gimeno et al., 2017; Rehem et al., 2015), mas aproximam-se do valor de 26,4% avançado pelo estudo de Schuckit et al. (1997) sobre a prevalência do episódio depressivo induzido pelo álcool. O valor obtido no presente estudo pode ser justificado pelo tamanho da amostra e pela inclusão não apenas de situações de dependência alcoólica (56,0%), mas também de abuso (44,0%), em que a ocorrência de sintomatologia depressiva e ansiosa induzida pelo álcool é menos proeminente e clinicamente significativa (Cartona et al., 2018).
Relação entre adesão ao seguimento e variáveis do processo terapêutico
Tal como apresentado no Quadro 2, as variáveis da ingestão alcoólica, da toma de medicação coadjuvante e do tipo de intervenção estiveram significativamente associadas com a adesão ao seguimento, em consonância com os estudos que sugerem que continuar em tratamento se relaciona significativamente com a abstinência (Corrao et al., 1999; Hu et al., 1997) e com o uso de medicação coadjuvante (Elbreder et al., 2011).
No que se refere à ingestão alcoólica, quem continua em tratamento apresentou uma percentagem mais elevada de abstinência (78,0% vs. 26,8%; p < 0,001) do quem não está em tratamento (38,2% vs. 61,8%, p < 0,001).
Em relação à toma da medicação para o PLA, entre os pacientes que continuam em tratamento a toma de medicação é mais elevada do que a não toma (73,2% vs. 26,8%, p = 0,001), e nos pacientes que não estão em seguimento a maioria não está atomar medicação (83,8%).
Resultados para ingestão alcoólica atual
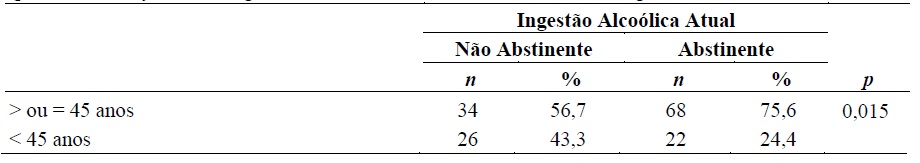
Na análise da associação entre ingestão alcoólica e variáveis sociodemográficas (Quadro 3) observou-se uma associação com a idade (p = 0,015). Quem mais faz a abstinência alcoólica tem mais de 45 anos (75,6%), sendo que os mais novos (menos de 45 anos) fazem menos (24,4%). Na análise da associação entre a ingestão alcoólica e as variáveis relacionadas ao PLA não se observaram associações. Do mesmo modo, não se observaram associações entre a abstinência e as variáveis de ansiedade e depressão.
Resultados para a medicação para o PLA
Não se observou associação entre toma da medicação coadjuvante e variáveis sociodemográficas. Também não se verificou associação entre toma da medicação e sintomatologia ansiosa e depressiva avaliadas padronizadamente.
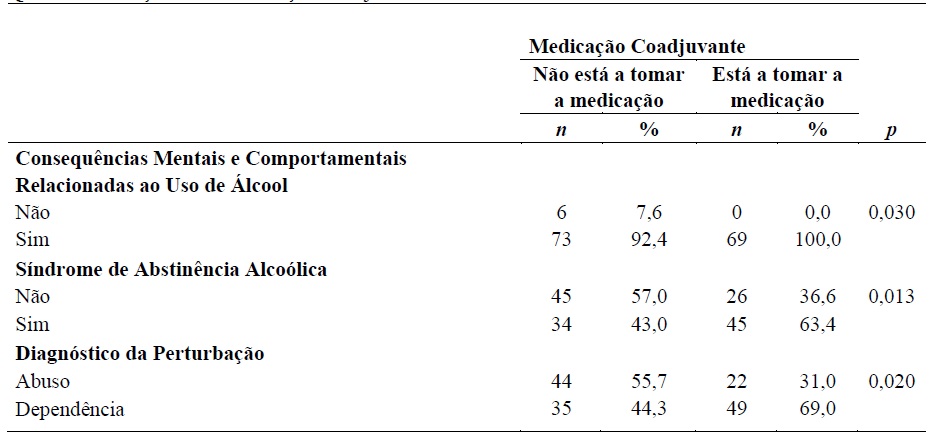
Observou-se associação entre a toma de medicação e variáveis relativas ao PLA (Quadro 4). A toma de medicação prescrita esteve associada com as consequências mentais e comportamentais, a síndrome de abstinência alcoólica e a avaliação da perturbação (p < 0,05). Quem está a tomar medicação apresenta consequências mentais e comportamentais relacionadas ao uso de álcool (p = 0,03).
Na síndrome de abstinência alcoólica quem está a tomar a medicação tem uma prevalência elevada de síndrome (63,4%, p = 0,013). Quem está a tomar a medicação tem uma maior prevalência de dependência do que abuso (69,0% vs. 31,0%, p = 0,020).
Resultados para o tipo de intervenção
Não se observou associação significativa entre o tipo de intervenção e as variáveis sociodemográficas. Quer a sintomatologia ansiosa quer a sintomatologia depressiva também não estiveram associadas com o tipo de intervenção.
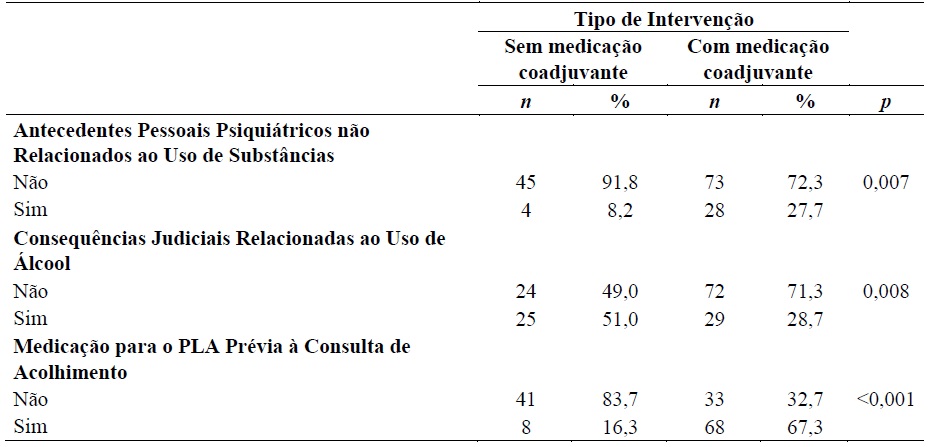
Observou-se associação entre o tipo de intervenção e as variáveis clínicas relativas ao PLA (Quadro 5). Quem tem antecedentes pessoais psiquiátricos não relacionados ao uso de substâncias apresentou uma maior percentagem de estar em tratamento com medicação coadjuvante ao apoio psicoterapêutico (p = 0,007). É de referir que os antecedentes pessoais psiquiátricos não relacionados ao uso de substâncias que caracterizam a amostra atingem 21,3% (n = 32), entre os quais são mais frequentes a perturbação depressiva (46,8%; n = 15) e a tentativa de suicídio (21,8%; n = 7).
Quem não está com medicação coadjuvante teve uma maior percentagem de não estar medicado previamente aquando da admissão (83,7% vs. 16,3%), ou seja, quem se encontra a fazer medicação acorreu a tratamento previamente medicado para o PLA (p < 0,001). Quem não se encontrou a fazer medicação para o PLA no final da observação apresentou mais consequências legais relacionadas ao uso de álcool (51,0%).
Modelo de regressão logística
Tal como apresentado no Quadro 6, o fator que se associa de forma significativa com a probabilidade de adesão ao seguimento foi o tipo de intervenção. O resultado mais importante e significativo do modelo indica que fazer medicação coadjuvante ao apoio psicoterapêutico é um fator explicativo de continuar em tratamento. Os pacientes com medicação coadjuvante ao apoio psicoterapêutico têm uma probabilidade duas vezes superior de adesão ao seguimento por comparação aos que não fazem medicação (OR = 2,28; 1,11; 4,70; p = 0,025).
Discussão
O principal objetivo do presente trabalho é avaliar a adesão ao seguimento, ao final de 12 meses, entre pessoas com problemas de álcool que acorrem a tratamento numa unidade especializada para situações de abuso/dependência alcoólica. As pessoas que acorreram a tratamento foram alvo de diferentes abordagens, quer ao nível do modelo psicoterapêutico de atendimento quer ao nível da modalidade de tratamento (em ambulatório ou com recurso ao internamento para desabituação alcoólica ou para reabilitação psicossocial em comunidade terapêutica) e das suas formas (em consulta individual e/ou grupal). Procurámos estudar a estabilidade temporal da participação no tratamento que é projetado pelo modelo assistencial institucional para pacientes com abuso/dependência alcoólica que, de facto, inclui diferentes formatos e recorre a diferentes enquadramentos de cuidados.
A adesão - do latim adhaerere, significando “unir-se, juntar-se a” - é um conceito que pode ser usado para medir a participação da pessoa no processo de tratamento (OMS, 2003), contendo, do nosso ponto de vista, as vicissitudes da vinculação ao terapeuta, mesmo que que não reflita, necessariamente, a capacidade da abordagem terapêutica de evitar recaídas ou de manter a abstinência.
É reconhecido que a mudança é, não raras vezes, difícil entre pessoas com problemas de álcool. O tratamento envolve um processo pautado por avanços e resistências, tornando a conservação do lugar da relação terapêutica essencial à mobilização da capacidade dos pacientes de avaliar a sua condição e de compreendê-la, favorecendo a reintegração psíquica e a capacitação para a mudança, mesmo quando o paciente não consegue, por vezes, como esperado, fazer a abstinência e tomar a medicação previamente acordadas. É assim que o tempo despendido no tratamento é considerado uma medida relacionada à qualidade e à eficácia dos cuidados de saúde (Cohen et al., 2007; Elbreder et al., 2011; McLellan et al., 2000).
Encontramos uma taxa de adesão de 54,3% ao final de 12 meses de seguimento, na média dos resultados dos estudos apresentados na literatura (Corrao et al., 1999; Haug & Schaub, 2016; Lucas-Taracena et al., 2002; Neto et al., 2011), É reconhecido que a participação no tratamento é afetada por uma variedade de fatores, alguns dos quais já foram identificados, mas outros merecem mais atenção. No presente estudo, não se observaram associações significativas entre a adesão ao seguimento e as variáveis sociodemográficas, em consonância com os resultados da pesquisa (Ezquiaga et al., 1999; Lucas-Taracena et al., 2002; Neto et al., 2011). Também não encontramos diferenças estatisticamente significativas entre os grupos relativamente ao sexo, não confirmando os resultados que sugerem que as mulheres procuram e permanecem menos em tratamento (Gilbert et al., 2019; Probst et al., 2015). Quanto a viver de rendimento próprio, que surge associado à continuidade de participação no estudo de Mundle et al., (2011), não observamos essa associação, podendo estar relacionado com a rede efetiva de suporte social, nomeadamente de natureza estatal, que foi observada nas pessoas da amostra sem autonomia laboral. Encontramos uma ausência de relação entre a adesão e a ansiedade e a depressão clínicas avaliadas padronizadamente, em conformidade com a revisão dos estudos sobre retenção em tratamento de Meier e Barrowclough (2009). No entanto, no grupo que continua em tratamento, a ausência de sintomatologia ansiosa teve frequência mais elevada do que a presença de ansiedade, apontando no sentido de que o sofrimento gerado por esta condição psicopatológica deve ser particularmente observado na prática assistencial (Brown & Ramsey, 2000; Greenfield et al., 2002). O facto de se ter observado que a ansiedade clínica não se relacionou com o abandono, ao contrário do indicado no estudo de Morley et al. (2013), pode sugerir o cuidado terapêutico na abordagem desta condição psicopatológica ou que se trata de uma perturbação induzida pelo consumo.
Em relação às variáveis relacionadas ao processo terapêutico, observou-se que a abstinência, a toma da medicação prescrita e fazer medicação coadjuvante ao apoio psicoterapêutico, surgem correlacionados com a continuidade de participação no tratamento, em consonância com os estudos da literatura (Corrao et al., 1999; Elbreder et al., 2011; Hu et al., 1997). Os pacientes que aderem ao seguimento tendem a fazer o tipo de intervenção integrada farmacológica e psicoterapêutica, a tomar a medicação prescrita e a conseguir a abstinência mais significativamente do que aqueles que não continuam o tratamento, sugerindo a eficácia da resposta terapêutica institucional.
Ainda assim, consideramos que o cumprimento da abstinência alcoólica e da medicação é discutível por referência a critérios de eficácia terapêutica. No pressuposto de que a relação de dependência com a substância, por força dos mecanismos psicológicos e neurobiológicos que a explicam e a sustêm, se caracteriza por recaídas que mostram, simultaneamente, a necessidade de ajuda e a dificuldade de mudança, a abstinência assume significados diferentes no contexto terapêutico, não indicando, per si, a implicação pessoal no tratamento, do mesmo modo que a recaída não traduz, absolutamente, insucesso terapêutico. Para além disso, quanto maior for o período de observação, maior a probabilidade de recaída (Corrao et al., 1999). A análise detalhada da associação entre a ingestão alcoólica atual e as variáveis sociodemográficas verificou que quem mais consegue a abstinência alcoólica são os pacientes com idade superior a 45 anos. Este resultado pode ter implicações ao nível da indicação terapêutica relativa à ingestão alcoólica, sugerindo a possibilidade de colocar objetivos intermédios, aferidos ao longo do seguimento, quando as pessoas são mais novas e apresentam menor severidade dos comprometimentos físicos e psíquicos relacionados ao uso de álcool. Como afirma Corrao et al. (1999), as características dos pacientes e do projeto terapêutico que podem modificar a resposta devem ser cuidadosamente consideradas no sentido de estabelecer qual é o melhor tratamento para cada paciente.
Por seu lado, fazer medicação, sobretudo num período mais avançado do processo terapêutico, pode não estar a traduzir a melhoria da situação clínica e a aprendizagem conseguida de estratégias de proteção face à recaída. Diferentemente do estudo de Elbreder et al. (2001), que indica a correlação entre adesão ao seguimento e a toma de medicação aversiva ao álcool, os pacientes medicados com aversivos ao álcool são residuais na nossa amostra (1,3%), o que sugere que os resultados obtidos a respeito do cumprimento da abstinência não são justificados pelo uso desta medicação e pelo seu efeito dissuasor do consumo. A toma de medicação coadjuvante surgiu associada às consequências mentais e/ou comportamentais do uso de álcool e à dependência alcoólica, sugerindo que as pessoas que tomam medicação no final da observação são as que acorreram a tratamento sofrendo da dependência e do seu impacto no funcionamento individual e social. Contudo, a ansiedade e a depressão clínicas comórbidas avaliadas padronizadamente não se associam à toma de medicação, sugerindo que se trata de perturbações induzidas pelo álcool que, por regra, costumam ser temporárias e desaparecer no prazo de aproximadamente um mês após cessada a abstinência aguda ou a intoxicação grave (APA, 2012; McHugh & Weiss, 2019).
A intervenção com medicação coadjuvante ao apoio psicoterapêutico associou-se à presença de antecedentes pessoais psiquiátricos não relacionados ao uso de substâncias, tal como surge indicado no estudo de Elbreder et al. (2011). Atendendo à associação encontrada entre a intervenção farmacológica coadjuvante e os antecedentes psiquiátricos não relacionados ao uso de substâncias, será importante desenvolver mais estudos sobre as perturbações psiquiátricas independentes e os resultados no seguimento, na senda dos trabalhos desenvolvidos por Compton et al. (2003) e Swendsen et al. (2010).
A principal conclusão do estudo é que a intervenção com medicação coadjuvante ao apoio psicoterapêutico é fator preditor da participação no tratamento. Na perspetiva de uma ética de cuidados de saúde mental à pessoa que sofre de abuso/dependência alcoólica, este resultado tem implicações para prática assistencial ao reforçar a importância da componente psicoterapêutica do tratamento. Na senda da hipótese psicodinâmica explicativa da adição colocada por Khantzian (2012, 2013), do uso da substância como “automedicação” para o sofrimento gerado pela perturbação da autorregulação das emoções, da autoestima, dos relacionamentos significativos e do autocuidado, bem como do apego à substância em substituição do apego aos vínculos afetivos significativos, o resultado principal deste estudo sugere a pertinência de uma abordagem que foca a relação terapêutica como situação onde é expresso e atualizado o sofrimento que procura “desintoxicação”. Nesta perspetiva, sai reforçada a importância de um modelo assistencial que valoriza o acompanhamento psicoterapêutico frequente e continuado das pessoas com abuso/dependência de álcool, visando os ganhos em saúde mental.
Não usamos marcadores biológicos sistemáticos para avaliar a abstinência. Essa escolha metodológica seria inviável junto dos participantes que descontinuaram o tratamento do mesmo modo que não é eticamente compatível com a prática assistencial de muitos terapeutas. Apesar do estudo poder contribuir para o conhecimento da adesão terapêutica entre pessoas com problemas de álcool, salientamos que o significado das associações quantitativas está limitado pelo facto de a nossa amostra incluir apenas as pessoas oriundas da região norte do país.