Apresentação do Caso Clínico
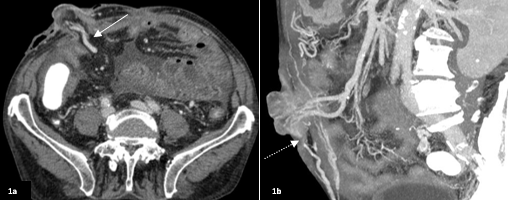
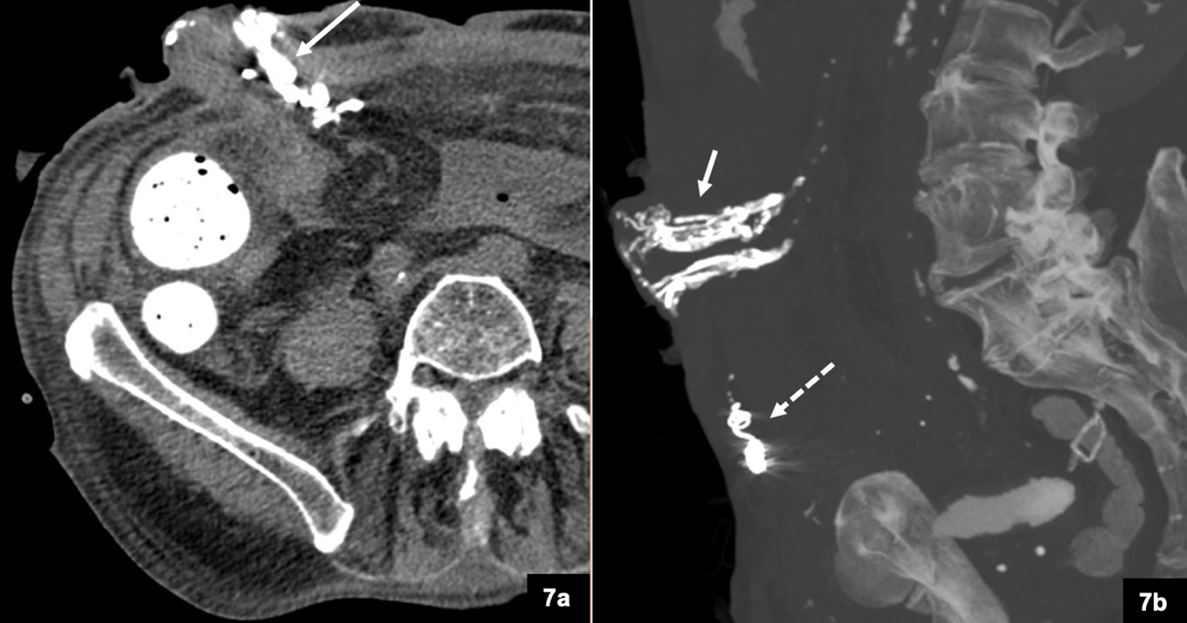
Apresentamos o caso de um homem, de 79 anos, que recorreu ao serviço de urgência por um episódio de hemorragia maciça com perda de sangue vivo pela ileostomia. Tinha o diagnóstico prévio de cirrose hepática etanólica (Child-Pugh B, 8 pontos) e antecedentes cirúrgicos de ileostomia (4 meses antes) por deiscência tardia de anastomose ileo-ileal no contexto de hérnia umbilical encarcerada operada (2 anos antes). No serviço de urgência evoluiu para um quadro de choque hemorrágico (laboratorialmente registou-se valor mínimo de 5,3g/dL de hemoglobina), revertido com terapêutica médica. Realizou angioTC (figura 1), que identificou a presença de varizes periestomais, sem evidência de hemorragia ativa, tendo posteriormente sido realizada uma endoscopia digestiva alta, que excluiu perdas do trato gastrointestinal superior. Após discussão multidisciplinar e tendo em consideração a ausência de hemorragia digestiva alta, foi assumido ponto de partida da hemorragia nas varizes periestomais e foi decidido realizar-se embolização endovascular por via transhepática.
Descrição do procedimento
Primeiramente foi realizada drenagem ecoguiada da ascite. De seguida, foi feita a punção transhepática ecoguiada de ramo da veia porta (segmento 5) e seletivação de um dos ramos varicosos peri-ileostomia, guiados pelas referências anatómicas da angioTC. A venografia corroborou a existência de dois ramos varicosos peri-ileostomia tributários da mesentérica superior com anastomoses com a circulação sistémica, nomeadamente com a veia circunflexa superficial e a veia epigástrica inferior homolaterais(figura 2). Foi medida a pressão direta na veia porta (26 - 27mmHg) e nas varizes (7 mmHg). Por se considerar que havia risco de migração de material embólico para a circulação sistémica, puncionou-se a veia femoral superficial direita (bainha 5F), seletivou-se e embolizou-se a veia circunflexa superficial com coils (figuras 3 e 4). A venografia subsequente demonstrou persistência de fina anastomose com as veias epigástricas inferior e superior, que se optou por não embolizar profilaticamente, tendo em consideração a velocidade reduzida do fluxo para as mesmas após injeção e a distância considerável a uma veia de grande calibre. Desta forma, embolizaram-se subsequente os dois ramos varicosos peri-ileostomia com cola, numa diluição com Lipiodol( de 1:3. Por fim, encerrou-se o local de entrada na veia porta com coil (figura 5)
Durante o procedimento verificou-se saída de líquido ascítico hemático pelo dreno, que se atribuiu a hemorragia pelo local de acesso percutâneo, que resolveu após a colocação do coil. O dreno peritoneal foi mantido 24h após a remoção da bainha.
Após o procedimento, obteve-se resolução completa da hemorragia das varizes periestomas, não se tendo documentado intercorrências, tendo o doente tido alta hospitalar no dia seguinte ao procedimento. À data, após 12 meses do procedimento, não há registo de recidiva de hemorragia.
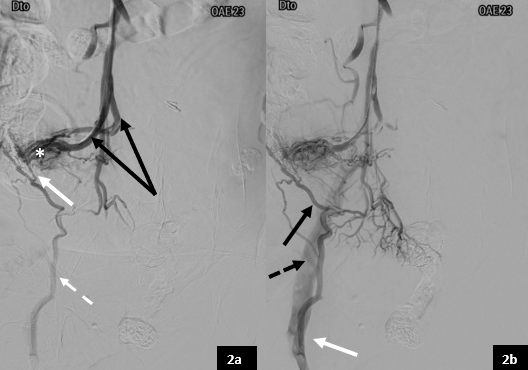
Figura 2: Venografia. (a) Varizes peri-estoma (*); dois ramos tributários da veia mesentérica superior (setas pretas) e o ponto de comunicação com o sistema venoso sistémico (seta branca); veia circunflexa superficial direita (seta tracejada). (b) Anastomose entre a veia circunflexa e a veia femoral (seta branca); veia epigástrica inferior (seta preta); veia ilíaca externa (preto tracejado.
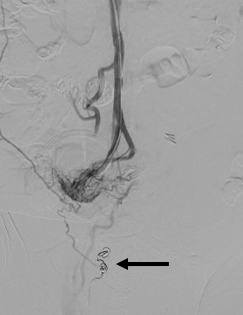
Figura 3: Venografia. Injeção pré-embolização, após colocação de coil (seta) na veia circunflexa superficial a demonstrar interrupção do fluxo.
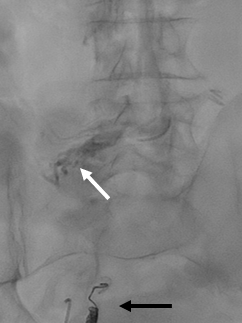
Figura 4: Fluoroscopia do quadrante inferior direito com o coil (seta branca) anteriormente posicionado e injeção de cola no primeiro ramo tributário da veia mesentérica superior (seta preta).
Discussão
As varizes periestoma são varizes ectópicas raras na doença hepática crónica (DHC). Estas desenvolvem-se na junção enterocutânea de um estoma e representam um shunt venoso entre a circulação portal do delgado ou do cólon e a circulação sistémica venosa da parede abdominal, semelhante à fisiopatologia da cabeça de medusa. As varizes periestoma podem ser dificilmente visíveis no exame objetivo e não são acessíveis na avaliação endoscópica, portanto o seu diagnóstico surge geralmente só após o primeiro episódio hemorrágico pelo estoma. A taxa de hemorragia encontra-se entre 27 e 50% e o período de tempo até ao primeiro evento hemorrágico é variável, tendo sido documentados episódios após 1 mês ou passados 23 anos.1,2 A hemorragia das varizes pode evoluir rapidamente para choque hemorrágico, com necessidade de transfusão sanguínea em 42,9% dos doentes.1 Estima-se que a mortalidade por episódio hemorrágico seja de 3 a 4%.3 Desta forma, o diagnóstico e tratamento atempados são fundamentais.
É necessário um elevado grau de suspeição clínica na abordagem da hemorragia do estoma. O seu diagnóstico requer primeiramente a exclusão de hemorragia digestiva alta por avaliação endoscópica e posterior abordagem multidisciplinar entre hepatologistas, radiologistas de intervenção e cirurgiões.
Existem múltiplas opções de tratamento, minimamente invasivo, no entanto ainda nenhuma das quais ainda foi claramente estabelecida como primeira linha.
Uma das opções é a embolização endovascular por abordagem direta percutânea, por via transesplénica ou por via transhepática. A abordagem direta percutânea tem menor risco de hemorrágico, sobretudo em doentes com ascite, que têm risco acrescido de hemorragia pós-punção, contudo é mais difícil garantir a assepsia do procedimento pela proximidade com o estoma e eventual necessidade de remoção do saco. A embolização por via transesplénica apresenta maior risco hemorrágico pela punção esplénica. E finalmente a embolização endovascular por via transhepática, que foi a nossa opção, por apresentar menor risco hemorrágico em relação à abordagem transesplénica e garantir esterilização do procedimento. Possíveis complicações da embolização das varizes por abordagem transhepática são a hemorragia hepática, leak ou fístula biliar e trombose da veia porta.
Da nossa experiência em relação ao procedimento, salienta-se os seguintes aspetos práticos:
- Importância da realização de uma venoTC com reconstruções multiplanares previamente ao procedimento, uma vez que por estarmos no sector venoso são necessárias referências anatómicas para identificar os ramos varicosos periestomais.
- Aconselha-se preparação asséptica não só do abdómen, mas também da raiz das coxas, uma vez que muitas vezes nestes casos, para além de se embolizar as varizes periestomais é necessário realizar previamente embolização dos colaterais venosos sistémicos de forma a prevenir complicações associadas.
- A punção da veia femoral deve ser realizada abaixo do ligamento inguinal, na veia femoral superficial, sensivelmente ao nível do terço proximal da coxa, para não bloquear a origem da veia epigástrica inferior, já que o comprimento das bainhas endovasculares anda geralmente na ordem dos 11 cm.
- A drenagem ecoguiada da ascite com aspiração por vácuo, antes do procedimento, otimiza a hemóstase do local e punção. A manutenção do dreno peritoneal durante as primeiras 24h, permite a manutenção da drenagem de líquido residual e identificação precoce de complicações.
Uma outra possibilidade de tratamento é a realização do shunt portossistémico intra-hepático (TIPS), que reduz a pressão no sistema venoso portal e está indicado para prevenção de hemorragias digestivas altas, mas que nestes casos revela-se frequentemente insuficiente, uma vez que apesar de ter demonstrado bons resultados na resolução do episódio hemorrágico inicial, a taxa de re-hemorragia chega a 40%.1 Nestes doentes, o gradiente de pressão venosa hepática (HVPG) era inferior a 12 mmHg, sugerindo que as varizes periestomais podem sangrar mesmo com valores baixos de pressão portal e, portanto, a realização exclusiva de TIPS não é suficiente para prevenir re-hemorragia.2,3 Adicionalmente, não é infrequente estarmos perante condições clínicas que representam contraindicações absolutas ou relativas à realização do TIPS, pelo aumento do risco de desenvolvimento e gravidade de um quadro encefalopatia hepática. É estimado que 30% dos doentes a quem é realizado o TIPS por hemorragia de varizes peristomais, venha a desenvolver um quadro de encefalopatia hepática.4
Conclusão
Em conclusão, a hemorragia de varizes peristoma é uma complicação rara de doentes ostomizados com hipertensão portal. Existem múltiplas opções de tratamento, no entanto ainda nenhuma foi claramente estabelecida como primeira linha. Neste trabalho, apresentamos um caso de hemorragia massiva de varizes peristoma tratado com sucesso por embolização endovascular percutânea transhepática.