Introdução
Em Portugal, segundo dados do observatório nacional de doenças respiratórias, a pneumonia e a Insuficiência Respiratória (IR) foram as patologias respiratórias que representaram um maior impacto no número de internamentos entre os anos 2007 e 2016 (Santos, 2018). Os episódios de internamento por IR têm aumentado em pessoas de ambos os géneros, sendo que entre 2007 e 2016 esses aumentos atingiram uma percentagem de 56%. Quando analisados por idade, verificou-se que estes são particularmente relevantes em pessoas acima dos 79 anos, atingindo um aumento de 120% e em que a mortalidade é elevada, correspondendo a cerca de 25% (Santos, 2018). A IR representa um quadro clínico complexo, resultante de múltiplas doenças que podem afetar os diferentes componentes do sistema respiratório, definindo-se pela presença de um conjunto de sinais e sintomas (síndrome), e por alterações fisiológicas que traduzem a incapacidade do sistema respiratório garantir o washout adequado de CO2 produzido no organismo e/ou a oxigenação adequada do sangue arterial (Martins, 2019). Esta é classificada como hipoxémica (tipo I), também designada de alvéolo-capilar e que se caracteriza pela queda da PaO2 (PaO2 < 60 mmHg em ar ambiente, ou ratio PaO2/FiO2 ≤ 300 mmHg em doentes sob oxigenoterapia ou ventiloterapia) e por valores normais ou reduzidos da PaCO2; ou como hipercápnica (tipo II) em que ocorre elevação da PaCO2 (PaCO2> 45 mmHg) sendo comum registar-se hipoxemia associada (Gomes & Sotto-Mayor, 2001; Martins, 2019; Pádua et al., 2003; Roussos & Koutsoukou, 2003). Neste contexto, a abordagem da IR pode exigir uma estratégia de escalada terapêutica baseada na aplicação de uma vasta gama de intervenções não ventilatórias (oxigenoterapia convencional e oxigénio de alto fluxo) e intervenções ventilatórias (Ventilação Não Invasiva [VNI], Ventilação Mecânica, e Extra Corporeal Membrane Oxigenation) (Scala & Heunks, 2018). A razão para aplicar estes suportes artificiais é, essencialmente, ganhar tempo para a terapia etiológica inverter a causa da descompensação aguda do sistema respiratório (Scala & Heunks, 2018). Nestes doentes, em que a probabilidade de morte intra-hospitalar é elevada, e que é tanto maior quanto mais se atrasar o reconhecimento e o tratamento adequado da IR, a estratégia de escalada terapêutica reveste-se de extrema importância (Bellani et al., 2016; Virani et al., 2019). Recentemente, tem havido um interesse crescente por uma alternativa à oxigenoterapia convencional nesta escalada terapêutica: o Oxigénio Nasal de Alto Fluxo (ONAF) (Scala & Heunks, 2018). A utilização desta terapia na pediatria e neonatologia desde os anos 50, garantiu o desenvolvimento de sistemas adaptados a adultos, que fornecem oxigénio aquecido e humidificado de forma confiável, a altos fluxos e através de cânulas nasais, conduzindo à sua utilização no doente crítico adulto (Spoletini et al., 2015; Wilkinson et al., 2016). O ONAF é uma modalidade terapêutica baseada em quatro componentes essenciais: uma fonte de oxigénio de alto fluxo com misturador de ar, que permite definir a FiO2 até 1, num fluxo que varia entre 5 e 60 l/m; um humidificador; um circuito inspiratório aquecido entre 31º e 37ºC e cânulas nasais específicas com um diâmetro mais largo face às cânulas nasais convencionais que permitem, em conjunto, fornecer oxigénio aquecido e humidificado em fluxos bem superiores aos da oxigenoterapia convencional (Nishimura, 2015). Os efeitos fisiológicos associados ao ONAF passam por: washout do espaço morto da faringe, redução da resistência nasofaríngea, efeito da pressão expiratória positiva conhecida pelo acrónimo PEEP (Positive End-Expiratory Pressure), recrutamento alveolar, maior humidificação, melhor controlo da FiO2 e depuração mucociliar (Gotera et al., 2013). Em pacientes com IR de várias etiologias, o ONAF tem demonstrado resultar num maior conforto e oxigenação do que a oxigenoterapia convencional fornecida através de máscara facial. No estudo High Flow Nasal Oxygen in the Resuscitation of patients with Acute Lung Injury (FLORALI), o maior estudo multicêntrico randomizado realizado até à data, o tratamento com ONAF em comparação com oxigenoterapia convencional ou VNI não resultou em taxas de entubação significativamente diferentes aos 28 dias, mostrando, no entanto, uma diferença estatisticamente significativa, a favor do ONAF, na mortalidade a 90 dias e na redução da taxa de entubação no subgrupo PaO2/FiO2 <200 mmhg (Frat et al., 2015). Neste sentido, a experiência na utilização do ONAF em adultos é limitada, não havendo diretrizes estabelecidas ou vias de tomada de decisão para orientar o uso do ONAF para adultos (Dres & Demoule, 2017; Ischaki et al., 2017). Assim, nesta revisão sistemática da literatura temos como objetivo conhecer a efetividade do ONAF no tratamento da IR nos adultos em UCI.
Metodologia
Registo do Protocolo
O protocolo deste estudo foi publicado e registado no International Prospective Register of Systematic Reviews, conhecido como PROSPERO, com o código de identificação CRD42021271482, não se tendo registado qualquer alteração ao protocolo inicialmente definido (Aramid Gomes et al., 2021).
Tipo de estudo
As revisões sistemáticas da literatura visam fornecer uma síntese abrangente e imparcial de estudos relevantes num único documento, usando métodos rigorosos e transparentes. Procuram evidências que atendam aos critérios de elegibilidade pré-especificados, por forma a responder a uma pergunta de pesquisa específica (Aromataris & Munn, 2020a; Cumpston et al., 2019).
A metodologia utilizada para o presente artigo consiste numa consiste numa revisão sistemática de efetividade conforme descrito no manual de revisões sistemáticas do Joanna Briggs Institute (JBI) e que se configurou numa síntese dos resultados pela narrativa. Esta metodologia visa determinar até que ponto uma intervenção, quando usada de maneira apropriada, atinge o efeito pretendido (Tufanaru et al., 2020).
Questão e objetivo de investigação
Recorremos a mnemônica PICO (população, intervenção, comparação e resultado) para construir a seguinte questão de investigação: “Qual a efetividade do ONAF no tratamento da IR nos adultos em UCI?”. Neste sentido, a (P)opulação: adultos com IR em UCI; a (I)ntervenção: ONAF; a (C)omparação: qualquer tratamento; o (O)resultado: constituiu-se no tratamento da IR. Como objetivo da revisão, pretendemos conhecer a efetividade do ONAF no tratamento da IR nos adultos em UCI (Tufanaru et al., 2020).
Critérios de inclusão e exclusão
Os critérios de inclusão são: artigos escritos em português, inglês e espanhol; artigos que respondam à questão de investigação; artigos publicados nos últimos cinco anos (2016-2021); estudos experimentais; adultos internados em UCI e estudos experimentais encontrados nas referências bibliográficas secundárias. Os critérios de exclusão são: artigos que se encontram repetidos na base de dados; artigos fora do âmbito da pergunta PICO, artigos sem texto integral e estudos que apenas cumpram 6 das 13 condições previstas na ferramenta de avaliação de qualidade metodológica.
Estratégia de Revisão
Foi realizada uma pesquisa que decorreu em agosto de 2021. Identificamos os descritores e termos-chave que orientaram a nossa pesquisa bibliográfica, recorrendo ao browser Medical subject Hedings (MeSH), onde obtivemos os descritores, “critical care”, “intensive care”, “respiratory insufficiency”, “child”, “pediatrics” e os termos-chave “high flow”. A sua identificação possibilitou estruturar a frase booleana, recorrendo à conjugação dos operadores booleanos AND, OR e NOT com os instrumentos adicionais, entre os quais, os parênteses as aspas e o asterisco. Estes operadores permitiram definir as relações entre os termos da pesquisa, tendo surgido: (“RESPIRATORY INSUFFICIENCY”) AND (“HIGH FLOW”) AND (“CRITICAL CARE” OR “INTENSIVE CARE”) NOT (CHILD* OR PEDIAT*). A pesquisa de artigos foi efetuada nos motores de busca PubMed e EBSCOhost, com todas as bases associadas: CINAHL®Complete; MEDLINE Complete; Nursing & Allied Health: Comprehensive Edition; Cochrane Controlled Trials Register; Cochrane Database of Systematic Reviews; Cochrane Methodology Register; Library, Information Science & Technology Abstracts; MedicLatina; Cochrane Clinical Answers.
Seleção dos estudos
A análise e seleção dos artigos foi efetuada com recurso ao Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA) (Moher et al., 2009). A seleção dos artigos foi realizada por dois revisores, estes tiveram em consideração a questão de investigação, o objetivo da revisão e os critérios de inclusão já pré-especificados. Nos casos em que se verificou ausência de consenso por parte dos revisores foi associado um terceiro revisor que permitiu o desempate. Todos os revisores avaliaram de forma independente os estudos a incluir na revisão e o consenso foi alcançado em todos os domínios.
Ferramentas de análise de qualidade metodológica dos estudos
A qualidade metodológica dos estudos que integraram a revisão foi realizada de forma independente por dois revisores e com recurso às ferramentas de avaliação padronizadas pelo JBI (Aromataris & Munn, 2020b). Foi adicionado um terceiro revisor que permitiu o desempate nos casos em que não se obteve consenso. Para os estudos incluídos nesta revisão foi utilizada a checklist for randomized controlled trials que contempla as 13 questões que verificam as condições necessárias para o desenho metodológico do estudo, permitindo perceber erros sistemáticos no desenho, condução e análise, e que podem comprometer a validade das suas inferências (Tufanaru et al., 2020).
Metodologia para análise dos resultados dos estudos
Todos os dados relevantes a serem extraídos para a revisão, foram analisados por dois revisores de forma independente. Foi utilizada uma tabela para o registo sistemático do conteúdo dos estudos, conforme proposto no manual do JBI, e que consistia nos seguintes dados: autores do estudo, título, ano, local de realização do estudo, nível de evidência do estudo, avaliação da qualidade metodológica do estudo, objetivo do estudo em análise, registo da intervenção e dos resultados do estudo (Aromataris & Munn, 2020b).
Resultados
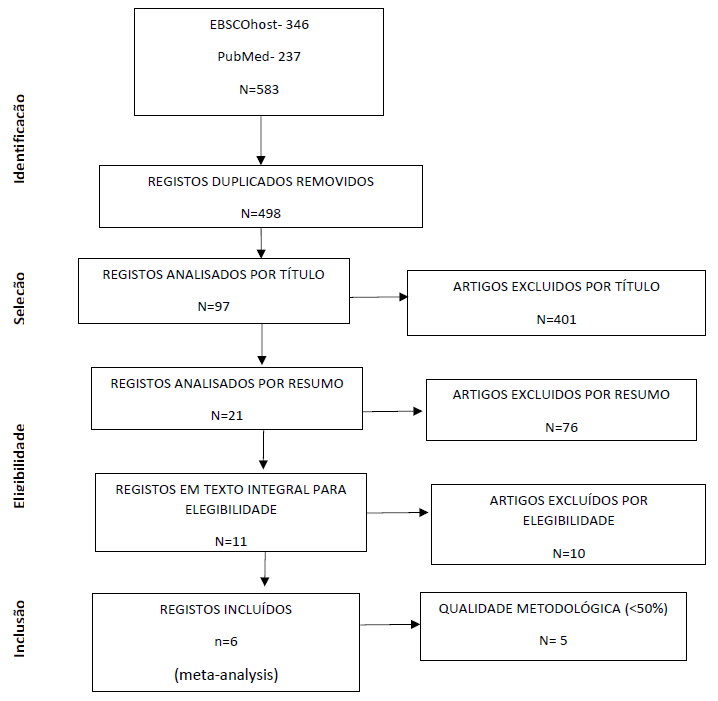
O EndNote foi o software usado para a gestão dos resultados que surgiram da pesquisa. O processo de inclusão dos artigos contemplou as seguintes etapas: identificação, seleção, elegibilidade e inclusão recorrendo ao diagrama PRISMA (Moher et al., 2009). A análise da figura 1 permite identificar 583 resultados. Foram eliminados 85 artigos duplicados tendo ficado com 498 artigos, destes, 401 foram excluídos após leitura dos títulos, ficando com 97. A análise dos resumos conduziu à exclusão de 76 artigos. Dos 21 artigos selecionados após leitura dos resumos 10 foram excluídos por não cumprirem os critérios de elegibilidade. Dos 11 artigos avaliados para leitura do texto integral, 5 foram excluídos por baixa qualidade metodológica (< 50 %) após aplicação da ferramenta de analise de qualidade metodológica e 6 foram considerados para integrarem esta revisão.
A análise da tabela 1 permite obter informações sobre o resumo das principais características dos artigos e dos seus resultados. Todos os artigos selecionados para análise são ensaios clínicos randomizados, com nível de evidência 1c de acordo com a classificação JBI (2013).
Tabela 1 Resultados extraídos dos estudos incluídos na revisão sistemática da literatura
Listagem de Siglas: FC- Frequência Cardíaca; FiO2- Fração de oxigénio inspirado; FR- Frequência Respiratória; HCO- 3- Bicarbonato; mmHg- milímetros de mercúrio; n- amostra; O2- Oxigénio; ONAF- Oxigénio Nasal de Alto Fluxo; p- p de Pearson (<0,05); PaCO2- Pressão parcial de Dióxido de Carbono no sangue arterial; PaO2- Pressão parcial de oxigénio no sangue arterial; Ph- Potencial hidrogeniónico; SpO2. Saturação periférica de Oxigénio; VMI- Ventilação Mecânica Invasiva; VNI- Ventilação Não Invasiva
Discussão
Os artigos que integram esta revisão são maioritariamente europeus, um é da China e outro dos Estados Unidos, tendo o ano de publicação variado entre 2016 e 2020. Nos estudos selecionados foi possível verificar uma homogeneidade em todos as amostras e entre os grupos em análise. A qualidade metodológica variou entre 54% e 69% após a aplicação da ferramenta de análise de qualidade metodológica. Esta baixa qualidade metodológica representa maior probabilidade de se poderem produzir resultados menos confiáveis, dificultando a sua replicação, por baixa validade interna e externa. Todos estes estudos se centraram na investigação da efetividade do ONAF no tratamento do doente com IR hipoxémica e/ou hipercápnica, comparando o ONAF com o insuflador manual e com a VNI na pré-oxigenação da intubação, o ONAF com oxigenoterapia convencional em três situações distintas: no doente imunocomprometido; na pós-extubação; como coadjuvante da VNI e o último estudo efetua uma comparação do ONAF com a VNI em doentes com IR hipercápnica. Os estudos de Simon et al. (2016) e Frat et al. (2019) debruçaram-se sobre a aplicabilidade do ONAF na pré-oxigenação na intubação em detrimento do insuflador manual e da VNI. A pré-oxigenação usando ONAF na intubação é viável e segura em comparação com o insuflador manual em doentes com IR hipoxémica com PaO2/FiO2> 200 ≤300 mmHg, comprovada por uma evidência estatisticamente significativa na SpO2. Porém, estes valores não são suficientemente robustos para privilegiar a escolha do ONAF em detrimento do insuflador manual, uma vez que no final da intubação não existiram diferenças estatisticamente significativas nos valores médios de SpO2, PaO2/FiO2 e PaCO2 (Simon et al., 2016). A segurança e a viabilidade do ONAF na pré-oxigenação de doentes hipoxémicos com PaO2/FiO2> 200 ≤300 mmHg, é também sustentada pelo trabalho de Frat et al. (2019) que demonstrou que as médias da SpO2 não revelaram diferenças estatisticamente significativas quando comparadas às do grupo da VNI na pré-oxigenação. Contudo neste estudo a VNI revelou ser melhor para prevenir a hipoxémia grave em detrimento do ONAF. Esta vantagem apenas foi estatisticamente significativa nos doentes com ratio PaO2/FiO2 ≤ 200mmHg (Frat et al., 2019). Após a extubação de doentes com IR a utilização do ONAF obteve um sucesso estatisticamente significativo, quando comparado com a oxigenoterapia convencional (Song et al., 2017). A utilização de ONAF resultou numa melhoria da oxigenação (PaO2 e SpO2) e numa redução da FR e do desconforto associado à interface e à secura das vias aéreas (Song et al., 2017). Porém o estudo de Azoulay et al. (2018) veio salvaguardar que não existiram diferenças estatisticamente significativas na taxa de sobrevida de doentes imunocomprometidos com IR hipoxémica quando tratados com ONAF em detrimento da oxigenoterapia convencional. Tendencialmente o doente imunocomprometido é mais gravemente hipoxémico (Frat et al., 2016) e o que se esperava, tal como o percebido pelo trabalho de Song et al. (2017) seria que o ONAF apontasse para uma melhor oxigenação, o que não foi comprovado para estes doentes com o trabalho de Azoulay et al. (2018). No entanto foi possível observar uma tendência para melhores resultados com o ONAF na PaO2/FiO2, na FR, na FC, no conforto, na dispneia e nas infeções associadas aos cuidados de saúde (Azoulay et al., 2018). Neste sentido, na abordagem da IR hipoxémica nos doentes imunocomprometidos, este método de oxigenação pode não ser o meio mais eficaz para melhorar a taxa de sobrevida (Azoulay et al., 2018). Ainda no que diz respeito à comparação do ONAF com a oxigenoterapia convencional o estudo de Spoletini et al. (2018) demonstrou que não existiram diferenças estatisticamente significativas quando estes são utilizados nos intervalos do tratamento da IR com a VNI. Contudo, tal como nos estudos anteriores existiu uma tendência para melhores resultados quando usado o ONAF nos intervalos da VNI em detrimento da oxigenoterapia convencional, estes foram verificados através da FR e do conforto. O ONAF causa menor irritação ocular e facilita a alimentação quando comparado com a oxigenoterapia convencional (Spoletini et al., 2018). Estes resultados podem estar associados aos mecanismos de ação do ONAF que permitem garantir um maior conforto e um menor gasto energético do doente ao satisfazer a necessidade aumentada de fluxo inspiratório e ao proporcionar uma maior rentabilidade no oxigénio fornecido (Mauri et al., 2017). Além disso, estes mecanismos permitem, também, aumentar a capacidade residual funcional, o washout do CO2 no espaço morto e a melhoria da compliance ao tratamento. Por outro lado, no que diz respeito à IR hipercápnica, o tratamento de primeira linha é a VNI (Nicolini et al., 2014), contudo, o estudo de Papachatzakis et al. (2020), que comparou a VNI com o ONAF, demonstrou resultados controversos. Este trabalho mostrou que o tempo de internamento e a taxa de mortalidade não diferiu de forma estatisticamente significativa entre os dois grupos e apenas se registaram diferenças estatisticamente significativas na FC (melhor no grupo com VNI) e na PaCO2 (melhor no grupo com ONAF). Por outro lado, foi também possível perceber que o ONAF foi uma alternativa para doentes (15%) que não toleraram a VNI. Os principais motivos relacionados com a intolerância da VNI (lesões cutâneas e irritação ocular), vão ao encontro daquilo que foi descrito no estudo Nicolini et al. (2014). Assim, o ONAF pode ser um tratamento alternativo de insuficiência respiratória hipercápnica, especialmente quando a VNI não é bem tolerada (Papachatzakis et al., 2020).
Conclusão
Nos estudos incluídos nesta revisão, não foi possível determinar a efetividade do ONAF no tratamento da IR, devido à baixa qualidade metodológica dos mesmos, o que comprometeu a generalização dos resultados apresentados. Além disso, a impossibilidade de confrontar os resultados através de síntese quantitativa, pela não inclusão de estudos com grupo de controlo comparáveis entre si, impossibilitou a medição do tamanho do efeito da intervenção. Porém, foi possível conhecer a eficácia do ONAF. Este revelou-se eficaz quando comparado com a oxigenoterapia convencional, com o insuflador manual e com a VNI no tratamento da IR hipoxémica e hipercápnica. Esta eficácia teve evidência significativa quando comparado o ONAF com a oxigenoterapia convencional na pós-extubação de doentes hipoxémicos e na redução da PaCO2 quando comparado o ONAF com a VNI nos doente hipercápnicos. Na pré-oxigenação de doentes com IR hipoxémica com PaO2/FiO2> 200 ≤300 é possível utilizar com eficácia a VNI, ONAF e o insuflador manual. Contudo quando nos reportamos aos doentes com hipoxémia com PaO2/FiO2≤ 200mmHg a evidência aponta para uma eficácia da VNI em detrimento do ONAF. Adicionalmente o ONAF, provavelmente por via dos seus mecanismos de ação, demonstrou melhores taxas de conforto e redução dos efeitos adversos que decorrem da utilização da VNI ou da oxigenoterapia convencional apontado para o ONAF como uma alternativa eficaz no tratamento da IR. Como recomendações para a prática clínica, pode considerar-se o recurso ao ONAF como uma estratégia eficaz no tratamento da IR hipoxémica e hipercápnica, no contexto da pré-oxigenação, na pós-extubação e coadjuvante à VNI. Para os doentes, o ONAF apresenta-se como uma alternativa mais confortável e tolerável. Como recomendações para a investigação, esta deverá centrar-se em estudos randomizados que apresentem e acrescentem resultados que possam ser generalizáveis e comparáveis entre si quantitativamente e que permitam a criação de diretrizes para a aplicação do ONAF.