1. Introdução
Os doentes com patologia cardiovascular hospitalizados em UCI estão numa situação complexa, não só devido à instabilidade hemodinâmica e possível risco de vida, mas também devido à contribuição destes fatores para o desenvolvimento de incertezas que provocam ansiedade aos doentes e às suas famílias. Estes fatores estão na origem da criação de situações de maior vulnerabilidade, destacando-se o papel dos enfermeiros na prevenção de complicações, garantindo o esclarecimento de dúvidas e apoio emocional, e salvaguardando a autonomia do paciente. Em 2019, houve 4.275 mortes registadas por enfarte agudo do miocárdio (EAM) em Portugal (INE, 2021); Kingma (2018) define-o como um desequilíbrio entre as necessidades e o fornecimento de oxigénio e nutrientes pela circulação coronária ao músculo cardíaco, caracterizado pela perda de tecido estrutural cardíaco e morte celular. Depois do diagnóstico, a intervenção coronária percutânea (ICP) é a estratégia de reperfusão mais elegida em doentes com EAM. A sala de hemodinâmica, existente nas unidades hospitalares, é o espaço onde estes doentes são intervencionados, trabalhando em conjunto com a UCIC (Unidade de Cuidados Intensivos Coronários/Cardíacos), local para onde são posteriormente encaminhados. Régis et al. (2017) não definem este procedimento exclusivamente no domínio médico, mas assumem uma união de esforços no seio da equipa multidisciplinar, envolvendo a equipa de enfermagem da sala de hemodinâmica, da enfermaria, e da UCI. Neste artigo considerou-se como referência a teórica de Orem, e a sua teoria do autocuidado, como modelo orientador para os cuidados de enfermagem prestados a pessoas submetidas a ICP. Este artigo visa identificar as intervenções de enfermagem no doente que sofre de EAM e é submetido a angioplastia, focando-se no reconhecimento das principais complicações no pós-procedimento, e implementação de cuidados que promovam segurança, conforto e formação para o doente.
2. Metodologia
Foi realizada uma revisão narrativa da literatura e foi utilizada a mnemónica PICO. A população do estudo, são doentes que sofrem de EAM, a intervenção é a intervenção de enfermagem após a angioplastia centrada na prevenção e tratamento de possíveis complicações, e na formação do paciente para o autocuidado. Assim, definiu-se como questão de investigação: "Quais são as intervenções de enfermagem aos doentes afetados por enfarte agudo do miocárdio após a angioplastia, na unidade de cuidados intensivos"?"
Os termos de indexação relacionados com o contexto (Co - ICU) não correspondiam à prática observada na nossa realidade, pelo que foi necessário cobrir todos os contextos disponíveis para obter artigos elegíveis para a nossa revisão. Como objetivo do estudo pretendemos encontrar as melhores intervenções de enfermagem com melhores resultados para o doente com EAM em contexto pós-angioplastia na UCI. Foram definidos critérios de inclusão e exclusão para a seleção de artigos relevantes. Os critérios de inclusão são os seguintes:
• Artigos com resumo e texto completos disponíveis para análise;
• Artigos publicados nas línguas portuguesa, espanhola e/ou inglesa;
• Artigos publicados entre 2016 - 2021;
• Artigos com métodos qualitativos, quantitativos e mistos;
• Artigos cuja idade dos sujeitos em estudo está compreendida nos grupos etários dos adultos e dos idosos.
Assumiram-se como critérios de exclusão:
• Texto não disponível na íntegra e/ou estudos ou artigos não relacionados com enfermagem ou cuidados de enfermagem;
• Artigos com população em estudo pediátrica;
• Artigos que não respondiam aos objetivos propostos.
A recolha de dados foi realizada em várias bases de dados fornecidas pela ESEL, nomeadamente na MEDLINE Complete, CINAHL Complete, e EBSCO Discovery Service Lisbon Nursing School. Outros tipos de recursos foram também utilizados, tais como a Biblioteca ESEL (Pólo Calouste Gulbenkian) para pesquisar artigos de revistas, jornais, outros trabalhos de pesquisa e informações de sítios institucionais na Internet.
Os descritores usados das respetivas bases de dados foram:
(P) - Acute myocardial infarction (AMI) = Myocardial infarction (MeSH and CH); ST Elevantion myocardial infarction (MeSH); Non ST elevation myocardial infarction (MeSH); Myocardial revascularization (MeSH and CH); Myocardial Reperfusion (MeSH and CH); Myocardial Ischemia (MeSH and CH); Acute coronary Syndrome (MeSH and CH); Acute Myocardial Infarction (CH); STEMI (KW) - S1.
(I) - Nursing care = Nurs* (KW); Nursing Care (MeSH + CH); Critical care nursing (MeSh + CH); Nursing intervention (MeSH); Nursing interventions (CH); Cardiovascular nursing (MeSH); Nursing Assessment (MeSH); Nursing 8MeSH + KW) - S2. Angioplasty = Angioplasty, Ballon, Coronary (MeSH); Angioplasty, Transluminal, Percutaneous Coronary (CH); Angioplasty (MeSH + CH); Angioplasty, Ballon (MeSH + CH); Percutaneous coronary intervention (MeSH + CH); Percutaneous Transluminal coronary angioplasty (KW); PTCA (KW); Cardiac catherization (MeSH); Heart catheterization (CH); Catherization (MeSH) - S3.
(Co) - ICU - Not restricted.
3. Resultados e Discussão
Tabela 1 Tabela de resultados obtidos na MEDLINE Complete durante a pesquisa de artigos para revisão narrativa da literature. Lisboa, 2021.

Tabela 2 Tabela de resultados obtidos na CINAHL Complete durante a pesquisa de artigos para revisão narrativa da literature. Lisboa, 2021

A pesquisa nas bases de dados foi realizada a 04 de julho de 2021, e revista a 04 de novembro de 2022, tendo sido obtidos 157 artigos (tabela 1) na MEDLINE e 46 artigos (tabela 2) na CINAHL, perfazendo um total de 203 artigos. Após a leitura dos títulos, 52 artigos foram excluídos; 87 artigos foram excluídos com base no resumo; e 51 artigos foram excluídos com base no texto integral, totalizando assim 13 artigos elegíveis para a revisão da literatura narrativa. Para além da pesquisa em bases de dados, foram incluídos 3 artigos de literatura cinzenta. Todo o processo de seleção e exclusão dos artigos incluídos na revisão está descrito no diagrama de fluxo do prisma (Figura 1), em baixo.
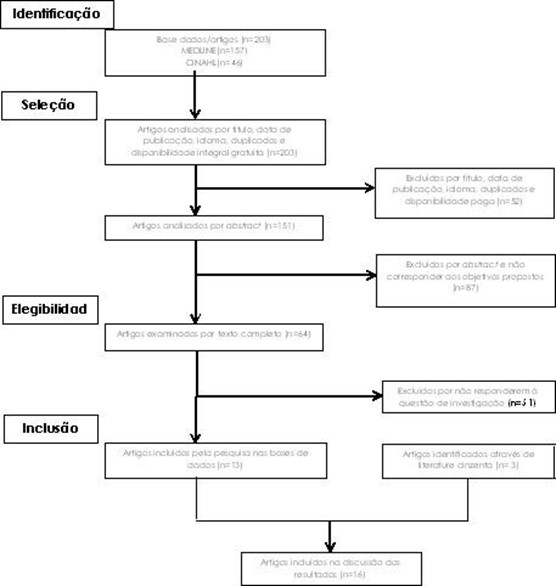
Figura 1 Fluxograma para a seleção de artigos para a revisão narrativa da literature, elaborado com base nas recomendações do PRISMA (Lisbon, 2021).
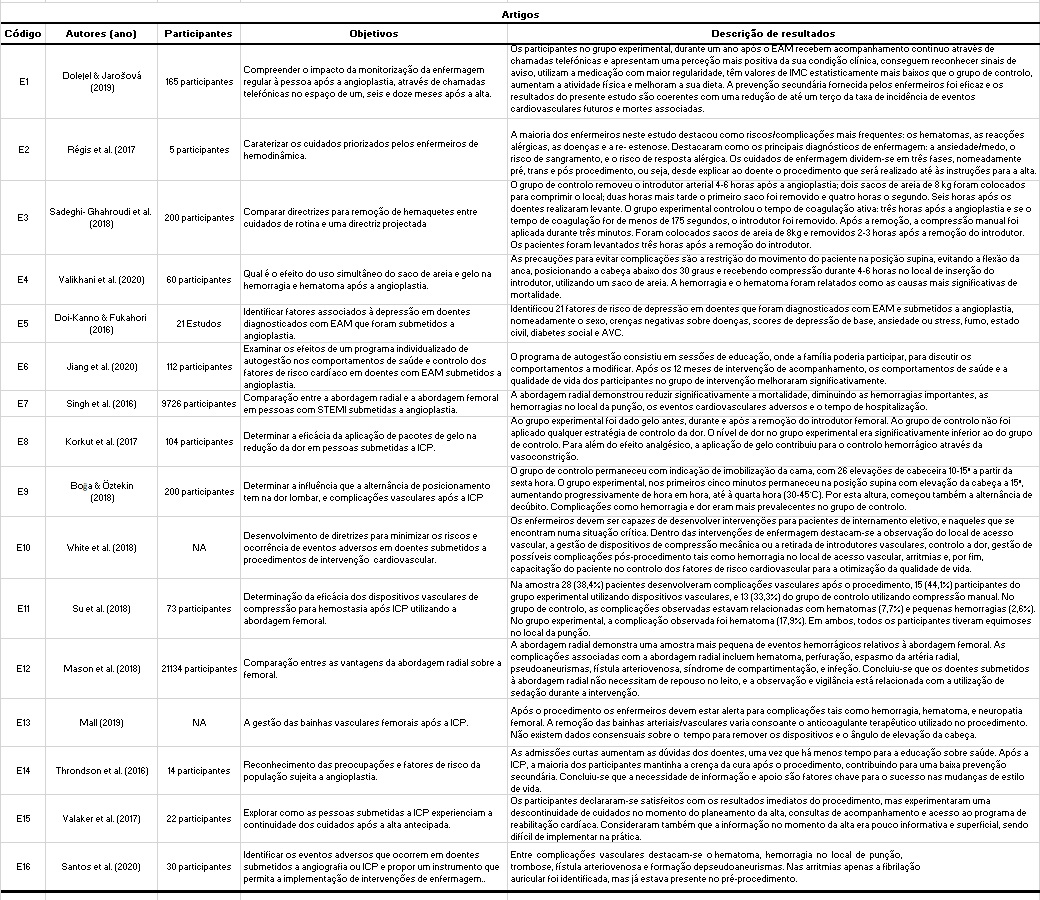
A partir da análise dos artigos realizados, os resultados são apresentados abaixo numa tabela bibliográfica (3) da RNL.
Verificou-se que os autores abordam os cuidados prestados aos doentes com EAM após a angioplastia de uma forma holística, o que permite reduzir o tempo de hospitalização, concentrando-se numa recuperação rápida, e garantindo maior conforto durante o processo de recuperação.
3.1.1 Intervenções de enfermagem promotoras da segurança: Vias de abordagem
Mason et al. (2018), Santos et al. (2020) e Singh et al. (2016) relataram que a abordagem radial é a abordagem preferida para a ICP, se disponível, uma vez que apresenta menos complicações relacionadas com o sítio de acesso vascular do que a abordagem femoral. Santos et al. (2020) defendem que os introdutores vasculares de menor calibre, através da abordagem radial, melhoram a alta precoce e reduzem o desconforto, em oposição aos introdutores vasculares femorais, que são maiores e, portanto, apresentam eventos adversos da etiologia vascular mais frequentes. Em relação à abordagem radial, Mason et al. (2018) identificam a oclusão da artéria radial como complicação, mas esta não é muito visível devido à presença anatómica de dupla circulação e circulação colateral extensa. Os sintomas mais frequentes são dor na mão ou no dedo, diminuição de força, alteração na cor, sensibilidade e temperatura do membro. A literatura é robusta em relação à segurança e eficácia da abordagem radial em ICP. Referente ao local de abordagem, verificou-se que a abordagem femoral foi escolhida em intervenções emergentes, uma vez que o maior calibre do vaso tornou o procedimento mais rápido. O papel dos enfermeiros envolveu, maioritariamente a monitorização do local perfurado para sinais de comprometimento neurocirculatório e complicações vasculares.
3.1.2 Vigilância do estado hemodinâmico
Santos et al. (2020) identificaram apenas a fibrilação auricular no pós-procedimento; contudo, já estaria presente nesses doentes no eletrocardiograma (ECG) prévio à intervenção. Estes autores confirmam, também, que a injeção com contraste de iodo, utilizada no procedimento, pode causar bradicardia transitória devido ao atraso na condução pelo nódulo aurículo-ventricular, aumentando o intervalo P-R no ECG. Régis et al. (2017) e Parach et al. (2018) destacam ainda a ocorrência das reações vasovagais. No entanto, Santos et al. (2020) não documentaram estas reações, correlacionando-o com o facto de a grande maioria das pessoas ter sido esclarecida no início do procedimento, não relatando qualquer ansiedade ou desconforto.
Régis et al. (2017) identificaram como complicações: náuseas, sudorese, hipotensão, e bradicardia, que devem ser tratados como prescrito pelo médico, geralmente através da administração de atropina e hidratação. Estes autores, assim como Mall (2019), destacaram a monitorização do estado hemodinâmico e a palpação de impulsos distais como intervenções de enfermeiros. Para além das reações acima mencionadas, Santos et al. (2020) identificaram ainda a nefropatia induzida pelo contraste como uma complicação potencialmente grave, com sequelas significativas a curto e longo prazo. A intervenção de enfermagem, segundo os autores, envolve uma hidratação adequada para que esta condição não seja tão prejudicial, proporcionando proteção renal e permitindo a eliminação do agente de contraste. Tendo em conta os autores acima mencionados, as práticas em de vigilância do estado hemodinâmico sobrepõem-se as restantes. Assim, a intervenção dos enfermeiros centra-se na vigilância, monitorização do estado hemodinâmico e no ensino, não só para esclarecer as dúvidas dos pacientes, mas também para reduzir a ansiedade, reconhecer sinais de alerta e comunicá-los atempadamente à equipa multidisciplinar.
3.1.3 Complicações vasculares
Segundo Mason et al. (2018), as complicações vasculares mais frequentes incluem hematoma, perfuração vascular, espasmo da artéria radial, pseudoaneurisma, fístula arteriovenosa, síndrome de compartimentação, isquémia de membros, dores pós-procedimento, défices neurológicos, infeção, e glaucoma asséptico. Santos et al. (2020) relacionam o aumento do risco destas complicações com a idade avançada, sexo feminino, baixo peso corporal, doença renal crónica e anemia. A inspeção do local de acesso vascular inclui monitorização para identificar hemorragias, hematomas, equimose, parestesias e massas pulsáteis (Su et al., 2018).
3.1.4 Hemorragia
Os estudos de Mason et al. (2018), Parach et al. (2018) e Su et al. (2018) destacam a hemorragia como uma complicação comum com potencial gravidade, que deve ser evitada após a ICP. Um protocolo adequado para a remoção do introdutor pode reduzir a hemorragia no local, evidenciada pelos estudos de Parach et al. (2018) e Mall (2019), onde se documentam menos episódios de hemorragia quando o introdutor foi removido três horas após a angioplastia e o ACT (tempo de coagulação) inferior a 175 segundos.
Mason et al. (2018) e Mall (2019) descrevem que o risco de hemorragia é influenciado pelo uso de terapia anticoagulante administrada durante o procedimento e Mall (2019) acrescenta, também, que a bivalirudina e a heparina não fracionada são os anticoagulantes normalmente utilizados em ICP. A bivalirudina tem uma semi-vida de 25 minutos em pacientes com função renal normal (TFG superior a 90 ml/min); e, por conseguinte, a remoção dos introdutores duas horas após a paragem da infusão de drogas evita o risco de hemorragia (Mall, 2019). Após a remoção dos introdutores, os métodos de controlo de hemorragia mais utilizados são a compressão manual e a aplicação de dispositivos de compressão vascular. Nos resultados do estudo de Su et al. (2018), não foram identificadas diferenças significativas de eficácia entre estes., no entanto, a utilização de dispositivos de compressão vascular foi preferida na abordagem radial, enquanto que a compressão manual foi a eleita na abordagem femoral.
Em caso de hemorragia maciça após o procedimento, a compressão direta com a aplicação de uma ligadura elástica ou insuflação de um esfigmomanómetro aneroide no local da punção pode potenciar a hemostasia, segundo Mason et al. (2018). Se as intervenções anteriormente descritas não forem eficazes, a intervenção cirúrgica surge como uma opção. Em relação às técnicas hemostáticas, apesar das diferenças de custo e horas de cuidados de enfermagem, ambas foram encontradas na literatura.
Valikhani et al. (2020) abordam outros dispositivos para diminuir as complicações hemorrágicas, tais como FemoStop, sacos de areia de 2,5 a 4kg, ou colagénio injetável, relacionados com a redução do tempo de internamento e recuperação do paciente. Embora eficazes, estes dispositivos têm um custo substancial, tornando a sua utilização mais restrita. Alternativamente, tanto Valikhani et al. (2020) como BayJndJr et al. (2017) sugerem a crioterapia como uma estratégia eficaz, mais barata e amplamente utilizada, bem como a compressão manual devido ao seu fácil acesso, sendo considerados como métodos não invasivos de preferência em hemostasia. A crioterapia pelo seu efeito vasoconstritor é extremamente eficaz na redução do fluxo sanguíneo e, consequentemente, das complicações associadas à ICP. Os estudos apresentados concluem que a crioterapia parece ser uma alternativa segura, acessível e eficaz, como se vê na prática descrita na literatura.
3.1.5 Hematoma
No estudo de Santos et al. (2020), 13,3% dos participantes submetidos a ICP apresentavam hematoma e não se verificou qualquer diferença entre a via de aproximação (radial ou femoral) e o calibre do introdutor. Mason et al. (2018) relatam hematomas na área radial, geralmente pequenos e rapidamente controlados com a aplicação de compressão manual, reajustando a ligadura compressiva ou reposicionando a TR-band para uma localização mais proximal. A formação de hematomas proximais ao local da punção de intervenção pode indicar perfuração arterial. Assim, é importante observar o antebraço e o pulso para detetar o hematoma. Se este não for reconhecido atempadamente, pode ocorrer síndrome de compartimentação (Mason et al., 2018). Ao comparar os estudos apresentados, a baixa ocorrência de hematoma é clara, e é importante uma atitude preventiva dos enfermeiros na vigilância do local da punção. Embora não mencionados nos estudos, a crioterapia e o incentivo ao repouso dos membros foram fornecidos como outras medidas preventivas dentro do exposto pela literatura.
3.2.1 Promoção de intervenções de enfermagem de conforto: Gestão da dor
A ocorrência de dor está relacionada com a presença de introdutores vasculares e imobilização no leito, confirmada por BayJndJr et al. (2017) e Santos et al. (2020), que sublinham as repercussões hemodinâmicas causadas pela dor, nomeadamente o aumento da carga de trabalho cardíaco e do consumo de oxigénio, o que pode levar ao desenvolvimento de arritmias, isquémia, insuficiência cardíaca aguda e EAM em doentes com doença arterial coronária (Mason et al. 2018).
BayJndJr et al. (2017) defendem a utilização de terapia analgésica para controlo da dor na remoção de introdutores femorais após ICP. No entanto, a analgesia farmacológica está associada a efeitos secundários e as terapias não farmacológicas devem ser consideradas para o controlo da dor, nomeadamente a crioterapia. Isto potencia a eficácia analgésica aumentando o limiar da dor, reduzindo a velocidade de condução das fibras nervosas amielínicas de pequeno diâmetro, as quais são responsáveis pela transmissão de estímulos dolorosos do sistema nervoso periférico para o sistema nervoso central.
Boğa & Öztekin (2018) apelam à implementação de estratégias não farmacológicas na dor associada à imobilização, tais como o uso de almofadas de apoio, colocadas entre os ombros e glúteos, reduzindo a pressão nos tecidos e músculos, e o posicionamento alternado que pode diminuir a dor lombar baixa e melhorar o seu controlo após a ICP. Mason et al. (2018) defendem que a imobilização no leito deve ser evitada, devido ao risco de embolia. Em contraste, Régis et al. (2017) afirmam que o doente deve permanecer na cama duas a seis horas após o procedimento, com o membro intervencionado em extensão e imobilizado, e a cabeceira elevada a 30º. Embora Régis et al. (2017) defendam a imobilização no leito como uma estratégia benéfica, na prática clínica sendo um incentivo para a mobilização e a deambulação precoces, o que está de acordo com o estudo de Mason et al. (2018).
3.2.2 Promoção da saúde, bem-estar, auto-cuidado e reabilitação funcional: intervenções de enfermagem para a capacitação
3.2.2.1 Gestão da ansiedade
O desconforto psicológico associado ao procedimento é causado pelo medo de complicações, astenia, preocupação com a incapacidade de suportar objetos pesados no futuro, tremores e inquietação (Su et al., 2018). Para Doi-Kanno & Fukahori (2021), a prevalência de depressão em doentes após EAM varia entre 16 e 25%, o que é considerado uma percentagem elevada, aumentando a taxa de mortalidade e eventos cardíacos. Os mesmos autores destacam a importância de intervenções preventivas nestes doentes, tais como evitar internamentos hospitalares curtos, visto que não permitem desenvolver intervenções eficazes de educação em saúde e apoio emocional, dando tempo aos doentes intervencionados para se adaptar ao período pós-procedimento com as restrições da patologia cardíaca. Além disso, o défice funcional em doentes com EAM pode ser um fator de depressão, sendo que 14 a 18% reportam um declínio na capacidade de realizar as suas AVDs. Algumas estratégias facilitadoras utilizadas indicadas na literatura foram a partilha de informação, a adaptação do discurso a uma linguagem percetível, a validação dos conhecimentos e a disponibilização de documentos informativos. Faz parte do papel do enfermeiro, também, oferecer apoio emocional a fim de permitir aliviar emoções e sentimentos negativos, fornecendo apoio físico e psicológico. Desta forma, ao desenvolver uma relação terapêutica com o doente, estamos não só a reforçar uma relação de confiança, mas também a proporcionar tranquilidade e segurança.
3.2.2.2 Educação para a saúde
De acordo com Dolezel & Jarošová (2019), as atividades educativas dos enfermeiros contribuem para melhorar o estado de saúde dos indivíduos e comunidades com risco cardiovascular, e diminuem as readmissões. Na alta clínica, segundo Régis et al. (2017), deve ser dada a indicação para a não realização de esforços, a indicação para relatar ao médico ou enfermeiro se ocorrer hemorragia, edema, equimose ou dor, e, finalmente, devem ser promovidas mudanças no estilo de vida para reduzir os riscos de desenvolver novas complicações cardíacas. White et al. (2018) acrescentam que após a alta é importante que os doentes tenham conhecimento sobre a ação, dosagem e efeitos secundários da terapêutica prescrita. Os participantes no estudo para Valaker et al. (2017) identificam a necessidade de ajustamento do estilo de vida, a incorporação de novas terapêuticas e a aquisição de novos apoios como fatores que tornam o momento da alta hospitalar num momento crítico. Throndson et al. (2016) corroboram os dados apresentados por Valaker et al. (2017), mencionam a falta de informação, apoio e acompanhamento como barreiras à uma mudança de estilo de vida.
A reunião dos estudos de Dolezel et al. (2019) e Jiang et al.(2019) demonstram que os doentes que mantiverem acompanhamento pela equipa de enfermagem durante um ano após a alta, numa base regular, apresentam melhor adesão à terapêutica prescrita. Tendo em consideração o acima exposto, inferimos que a mudança de estilo de vida é um processo desenvolvido ao longo do tempo e que os enfermeiros devem orientar os ensinos de forma a proporcionar um ambiente que permita o desenvolvimento pessoal.
4. Considerações Finais
Os estudos apresentados nesta revisão da literatura narrativa respondem à questão da investigação, identificando as intervenções dos enfermeiros na prevenção e resolução das complicações pós-angioplastia, sendo que as reações vasovagais, hemorragia, hematoma, dor e ansiedade são identificadas como complicações comuns. Nas recomendações para a prática, os estudos favorecem a abordagem radial na ICP por apresentar menos riscos e complicações em comparação com a via femoral. Relativamente às técnicas de hemostasia, os dispositivos de compressão manual e de compressão vascular provam ser métodos seguros e eficazes, diferindo em termos de custo e acessibilidade. Assim, a decisão de qual método a ser utilizado será influenciada pela gestão da carga horária de cuidados e dos recursos disponibilizados pela instituição. Muitos autores relatam que, devido às suas repercussões hemodinâmicas, o controlo da dor também é importante. A crioterapia é segura e acessível. A implementação do sistema de apoio-educação é um fator de proteção, com redução das complicações associadas à ICP, porque permitem um maior esclarecimento de dúvidas que diminui a ansiedade associada ao procedimento. Após a alta é importante que haja um acompanhamento, como salientado pelos autores, para fornecer esclarecimentos e promover mudanças nos estilos de vida. Por todos os tópicos evidenciados previamente, concluiu-se que o enfermeiro está envolvido num cuidado contínuo durante a prestação de cuidados ao doente submetido a ICP após EAM.