Introdução
A síndroma de Dhat tem sido descrita mais frequentemente em países do Sul da Ásia. Apresenta-se sob a forma de sintomas inespecíficos (como fraqueza, tristeza e ansiedade), que se iniciam após a emissão de fluído branco pelo pénis.1-7
Com este relato de caso pretende-se discutir a importância do contexto sociocultural de um utente, através da identificação de uma síndroma cultural (mais especificamente a síndroma de Dhat) e a sua abordagem em cuidados de saúde primários.
Descrição do caso
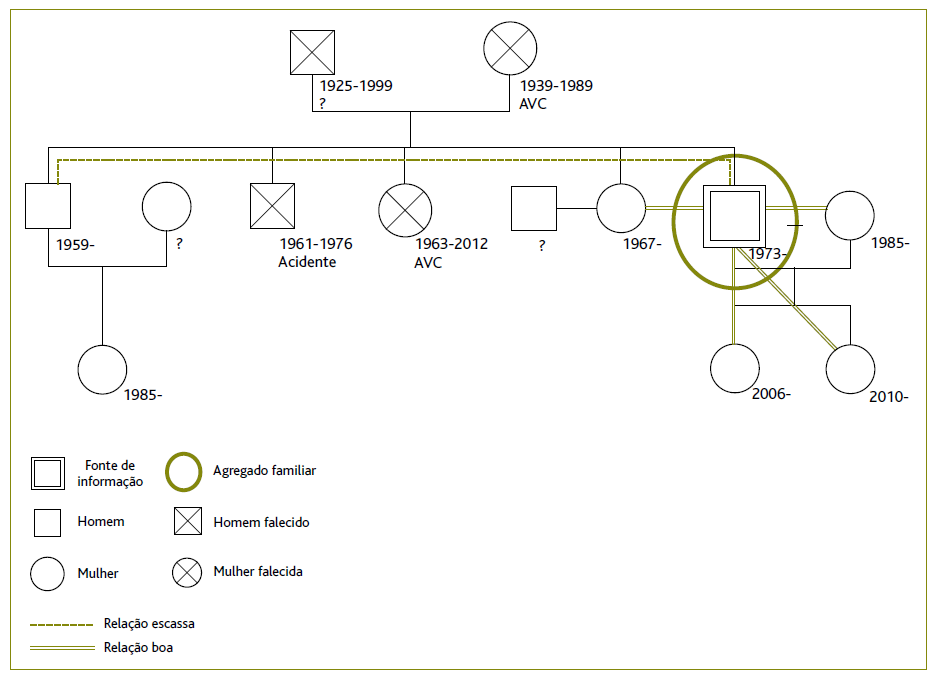
Descreve-se o caso de um utente do sexo masculino, 44 anos, natural do Bangladesh. É casado e pai de duas filhas (11 e 7 anos), mas reside sozinho em Portugal desde 2010. Tem 12 anos de escolaridade e trabalha como secretário. Nega antecedentes pessoais e familiares relevantes, hábitos toxicofílicos ou toma de medicação habitual. Na análise do genograma e da psicofigura de Mitchell destaca-se a morte da mãe quando o utente tinha 15 anos, a boa relação com uma das irmãs (que aponta como pessoa de referência durante a adolescência) e a relação distante com elementos da família do sexo masculino (principalmente com o irmão mais velho).
Recorreu à Unidade de Saúde Familiar (USF) pela primeira vez em novembro de 2017, onde pediu consulta não programada por sensação de morte iminente - “Sinto que vou morrer a qualquer momento” (sic). Na sequência desse pedido foram realizadas três consultas: uma consulta não programada no próprio dia e duas consultas programadas nas quatro semanas seguintes.
Nas consultas, realizadas em inglês, o utente referiu episódios de tristeza, ansiedade, palpitações, dificuldade de concentração, cansaço e insónia terminal com vários meses de evolução. Dizia sentir-se sozinho - “sinto muita falta da minha família, principalmente da minha mulher” (sic) -, estar mais isolado - “só saio de casa para trabalhar e rezar” (sic) - e ter dificuldade em fazer amigos, “principalmente senhoras... não posso dizer a uma mulher que ela é bonita... eu sou casado...” (sic). Estes sintomas começaram a ter impacto na sua vida pessoal e profissional: “Em nove anos de trabalho nunca pedi férias. Se não posso ir ao Bangladesh, não preciso de férias. Mas agora senti-me tão mal que pedi férias de um dia para o outro!” (sic).
Afirmou que o quadro tinha iniciado depois da emissão de um “líquido branco” (sic) pelo pénis enquanto urinava, e por vezes ao acordar, e que a perda desse líquido fê-lo sentir-se fraco e era “por isso é que [estava] doente” (sic). Negou contactos sexuais recentes ou outros sintomas genito-urinários. Explicou que nunca tinha falado sobre este tema com um familiar, amigo ou profissional de saúde porque tinha medo que não compreendessem os seus receios.
Apresentava-se ansioso, choroso e verborreico. Não foram observadas alterações relevantes ao exame objetivo, incluindo ao exame dos órgãos genitais.
Durante as consultas foi realizada escuta ativa, com reconhecimento do sofrimento e tranquilização do utente. As consultas de reavaliação permitiram explorar as preocupações do utente, desmistififcar crenças acerca da sua saúde e propor estratégias para combater o isolamento. O plano, elaborado de forma partilhada com o utente, incluía também a realização de hemograma, função renal, enzimas hepáticas, função tiroideia, urina II e análises para avaliação de doenças sexualmente transmissíveis (nomeadamente VIH, sífilis e hepatite B).
Após as consultas descritas, o utente solicitou contacto telefónico. Explicou que tinha sido autorizado pelo Serviço de Estrangeiros e Fronteiras a viajar para fora do país e ia visitar o Bangladesh, sem saber a data do regresso, pelo que não poderia comparecer à consulta agendada. Estava animado e referia melhoria das queixas, principalmente as de ansiedade, assim como a resolução do quadro de insónia. O próprio expressou vontade de marcar consulta quando voltasse do Bangladesh. Foi-lhe facultado também o e-mail institucional da médica de família, para o qual enviou o resultado das análises de sangue e urina, que não tinham alterações.
Comentário
Os diferentes aspetos culturais e sociais podem influenciar a forma como os conceitos de saúde e doença são compreendidos.8-9 Devido à crescente globalização, a multiculturalidade assume um papel cada vez mais relevante nas sociedades e o médico de família, como prestador de cuidados de primeira linha, pode contactar com utentes de vários países. Embora exista pouca informação acerca de síndromas culturais, o seu conhecimento poderá ser importante na abordagem de doentes que recorram à consulta com queixas inespecíficas.
A síndroma de Dhat encontra-se descrita no DSM-V (no capítulo «Conceitos culturais de sofrimento») e na CID-10 (no capítulo «Other specified neurotic disorders») e, embora seja mais frequentemente relatada no Sul da Ásia, foram também confirmados casos na Europa e no continente americano. Consiste na preocupação do utente em que a perda de sémen seja causadora de perda de energia vital e, consequentemente, de doença.1-7
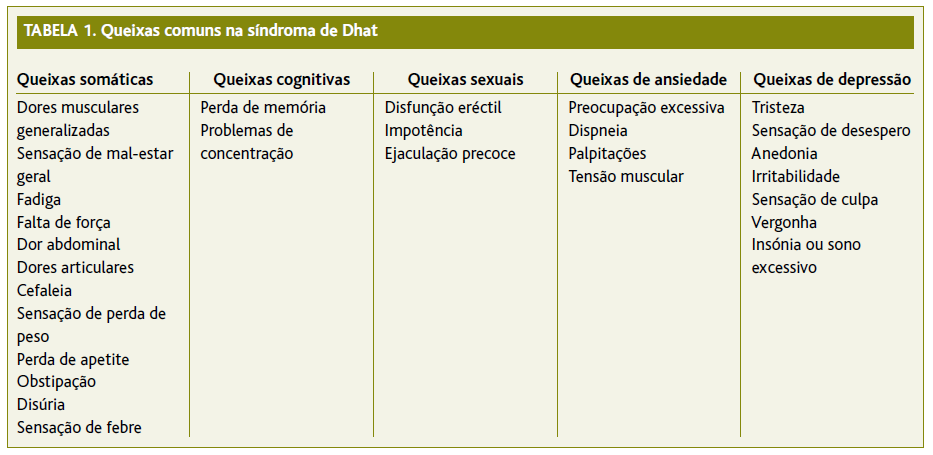
Os pacientes com síndroma de Dhat recorrem à consulta com múltiplas queixas inespecíficas (Tabela 1) após a emissão de fluído interpretado como sémen durante episódios de ejaculação noturna, micção, defecação, masturbação ou excitação sexual.1-7 Apontam como possíveis razões de aparecimento da síndrome a visualização de filmes ou revistas pornográficas,1,4,6 o excesso de desejo sexual,3-4,6 o estilo de vida pouco saudável (consumo excessivo de álcool, sedentarismo)3-4 ou em consequência de preocupações financeiras.1,4,6
É geralmente descrita em homens jovens (com média de idades entre os 22 e 26 anos), solteiros ou recém-casados e com níveis baixos de literacia acerca de saúde sexual.1,3-4,7 Um estudo de 20181 salienta que o aparecimento da síndrome pode ter relação com a falta de oportunidades para a prática de relações sexuais. Até ao momento não foi encontrada relação com crenças religiosas (sendo descrito em utentes hindus, muçulmanos e sikhs), status socioeconómico, escolaridade, atividade profissional ou habitação.1,3-4,10
Alguns estudos apontam que esta síndroma possa ter base no sistema Ayurvédico, que admite que a saúde de um indivíduo depende do equilíbrio de sete componentes fundamentais do corpo (os sete dhatus), sendo o sémen (dhatu) o mais importante - a perda deste elemento é interpretada como perda de força vital.1,6-7,10 É importante, porém, ter em conta que a relação sexual entre casais não é considerada uma forma de perda de energia, já que existe «troca de dhatus» entre os parceiros.1
Como em muitos casos, esta síndroma é observada em utentes com diagnóstico de perturbação depressiva, perturbação de ansiedade,1,4,6-7,10 perturbação de sintomas somáticos1,10 e/ou abuso de substâncias,4 pelo que não é ainda possível concluir se a síndroma de Dhat é uma manifestação de uma destas patologias ou se se trata de uma entidade separada.2,4 Em 2014, Grover e colaboradores criaram o Comprehensive Questionnaire for Assessment of Dhat Syndrome, de forma a avaliar as crenças dos utentes sobre as causas, sintomas e possíveis tratamentos desta síndroma.5-6 Não existem outros instrumentos de avaliação disponíveis e existe pouca informação acerca dos possíveis tratamentos desta síndroma.10 O consenso atual passa por uma abordagem individualizada e multidisciplinar, centrada no conceito de «humildade cultural». Este conceito define que o profissional de saúde deveria reconhecer os seus próprios vieses culturais, de forma a poder abordar da melhor forma utentes com culturas ou crenças diferentes da sua.8-9 Na síndroma de Dhat, esta abordagem passa por escuta ativa, desmistificação de crenças e aumento da literacia em saúde mental e sexual.1,5,7,10 Outros tratamentos propostos são a psicoterapia,1,7,10 a terapia cognitivo-comportamental7 e o uso de antidepressivos e/ou ansiolíticos.1,7,10
Neste artigo relata-se o caso de um indivíduo proveniente do Sul da Ásia, com baixo nível de informação acerca de saúde sexual, sem atividade sexual há vários anos, que recorreu à consulta com várias das queixas descritas na Tabela 1 e que associava o aparecimento dessas queixas à emissão de um fluído branco pelo pénis, interpretado como sémen. O conhecimento da existência de síndromas culturais, e desta síndroma em particular, permitiu uma abordagem individualizada, evitando medidas terapêuticas desadequadas. Realizou-se escuta terapêutica, tranquilização do utente e desmistificação de crenças, valorizando as suas queixas e respeitando o seu contexto cultural. Os contactos subsequentes demonstraram o estabelecimento de uma relação terapêutica entre médico e doente e assistiu-se a uma evolução favorável do caso.
A divulgação deste caso teve como objetivo a sensibilização dos médicos de família para a existência de síndromas culturais, a necessidade de abordagem individualizada nestes casos e a possibilidade de questionar o utente sobre os motivos pelos quais considera estar doente.