Introdução
A infeção por Helicobater pylori (Hp) é uma das infeções bacterianas crónicas mais comum no Homem. A Hp provoca uma lesão na mucosa gástrica, tendo um papel importante no desenvolvimento de doenças como a úlcera duodenal, úlcera gástrica, adenocarcinoma gástrico e linfoma de MALT.1 A gastrite por Hp é considerada o fator de risco mais importante para úlcera péptica, assim como de cancro gástrico. 2 A prevalência de infeção por Hp na população adulta em Portugal ronda os 60-86%.
De acordo com a Norma de Orientação Clínica (NOC) portuguesa, 3 sempre que o contexto clínico justifique a realização de endoscopia digestiva alta, deverão ser efetuadas biópsias do corpo e antro gástrico para confirmar, entre outros, a presença de Hp. Contudo, existem outros métodos de diagnóstico. O teste respiratório e a pesquisa de antigénio nas fezes são os métodos diagnósticos não invasivos de eleição e comummente utilizados para confirmação de erradicação de Hp após tratamento.
Após um diagnóstico de infeção por Hp, o início de tratamento é imperativo. Vários regimes de antibioterapia têm sido propostos. A NOC mais recente 3 para tratamento de infeção por Hp refere precisamente os regimes terapêuticos com claritromicina como primeira linha, nomeadamente: inibidor da bomba de protões (IBP) + claritromicina + amoxicilina ou IBP + claritromicina + metronidazol.
No entanto, pela contribuição de vários fatores, entre os quais a compliance do doente e resistências bacterianas, poucos regimes têm permitido taxas de erradicação elevadas. 4 As resistências mais comummente identificadas são à claritromicina e ao metronidazol, reduzindo assim a eficácia dos regimes terapêuticos que incluem estes fármacos como primeira linha. De acordo com a mesma NOC 3 e as orientações internacionais, 5-6 os regimes de tratamento com claritromicina só devem ser utilizados quando a resistência a esta é inferior a 15%. Em locais onde está documentada uma elevada resistência à claritromicina, a terapêutica de primeira linha deverá incluir um tratamento quádruplo, preferencialmente com bismuto.
Um estudo global e recente 7 identificou resistências à claritromicina superiores a 15% nos países europeus mediterrânicos e uma revisão sistemática mostrou resistência de 42% em Portugal, 8 razão que levaria a optar pelo regime quádruplo com bismuto como tratamento de primeira linha.
Contudo, nos últimos vinte anos o tratamento mais frequentemente usado para erradicação da Hp tem sido o regime triplo com claritromicina. Uma das limitações à introdução da terapia quádrupla com bismuto devia-se ao facto de não haver no mercado português nenhum fármaco com este constituinte. Em 2017 foi aprovado e disponibilizado no mercado português um fármaco para tratamento da infeção por Hp contendo bismuto. 8
Uma auditoria interna a uma das unidades de saúde envolvidas neste trabalho permitiu identificar que a maioria das escolhas terapêuticas para o tratamento da infeção por Hp não acompanhavam as orientações internacionais mais recentes.
Um estudo de 2002, 9 que pretendia avaliar o impacto da infeção por Hp na prática clínica dos médicos e hábitos de prescrição, veio reforçar a ideia de que a publicação de orientações por si só não é suficiente para motivar os médicos à mudança dos seus hábitos de prescrição. É necessário informá-los diretamente sobre essas orientações e como podem e devem ser aplicadas.
Este trabalho pretende avaliar se uma estratégia específica de intervenção formativa junto dos médicos de medicina geral e familiar relativa ao tratamento mais adequado para erradicação do Hp se traduz numa melhoria na prescrição, de acordo com as recomendações clínicas mais recentes10 e perfis de resistência documentados em Portugal.
Material e métodos
Este é um estudo de melhoria de qualidade técnico-científica com um momento de intervenção e avaliação pré e pós intervenção. Foi selecionada uma amostra de conveniência, que inclui toda a população adulta das listas de 29 médicos de três unidades de saúde familiar (USF) e duas unidades de cuidados de saúde personalizados (UCSP) com diagnóstico de infeção por Hp no primeiro trimestre de 2019.
Para identificar os doentes com Hp recorreu-se à Classificação Internacional dos Cuidados Primários (ICPC)-2. 11 De acordo com esta, a codificação correta para infeção por Hp é a D87 (alteração funcional do estômago). Contudo, prevendo-se poder existir algum erro de codificação, realizou-se uma pesquisa mais alargada incluindo os códigos D87, D70 (infeção gastrointestinal) e D99 (outra doença do sistema digestivo). Os dados foram obtidos pelos autores com recurso aos softwares MIM@UF® e SClínico®, em dois momentos distintos: pré intervenção (correspondendo ao primeiro trimestre de 2019) e pós intervenção (correspondendo aos três meses subsequentes à intervenção, e variável entre unidades).
Todos os casos identificados com Hp foram registados e tratados numa base de dados com recurso ao programa Microsoft Excel® 2016 e classificados de acordo com as seguintes variáveis:
Hp: presença ou ausência de diagnóstico de infeção por Hp (determinado por biópsia gástrica);
Codificação ICPC-2: identificar o código utilizado para diagnóstico de infeção Hp (D70, D87 ou D99);
Regime terapêutico: identificar o regime terapêutico instituído - triplo, quádruplo com bismuto, quádruplo sem bismuto (concomitante ou sequencial), outro (sempre que fosse prescrito outro tratamento que não os previamente descritos), sem tratamento (sempre que não houvesse registo de terapêutica instituída);
Dose: verificar se a dose instituída estaria ou não adequada ao regime terapêutico prescrito;
Duração do tratamento: verificar se a duração do tratamento estaria ou não adequada ao regime terapêutico prescrito;
Médico responsável: a identificação do médico responsável por cada caso de Hp detetado careceu da aprovação prévia dos mesmos, serviu apenas para fins formativos e esclarecimento de situações que suscitassem dúvidas, como, por exemplo, a omissão de registos.
A intervenção assentou num momento formativo direcionado aos médicos (especialistas e internos de especialidade) de todas as unidades envolvidas
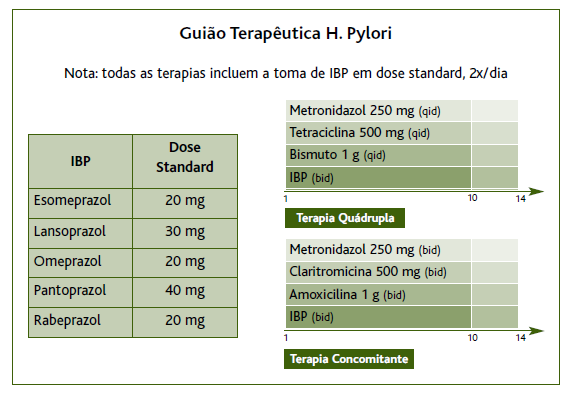
Neste momento formativo procedeu-se a uma apresentação teórica, com recurso a diapositivos, com o objetivo de melhorar a qualidade dos registos e da terapêutica instituída. Simultaneamente procedeu-se à distribuição de pequenos guias contendo os regimes terapêuticos mais adequados (Figura 1), que foram impressos e posteriormente colocados junto do computador de cada médico. Os conteúdos da formação foram uniformizados e idênticos para cada unidade envolvida, com a exceção dos dados recolhidos na pré-intervenção. Neste caso, em cada unidade apenas foram apresentados os dados específicos dessa mesma unidade. A sessão foi ministrada por um médico interno de medicina geral e familiar envolvido no projeto e teve a duração de aproximadamente uma hora. No final da apresentação houve ainda um momento para esclarecimento de dúvidas dos envolvidos.
Durante a apresentação referiu-se a necessidade da correta codificação da infeção por Hp (D87) nos registos clínicos e procedeu-se à revisão das NOC mais recentes da Direção-Geral da Saúde (DGS), 10 a Sociedade Portuguesa de Gastrenterologia 3 e as mais recentes orientações internacionais para o tratamento da infeção por Hp. 5)-(6
Considerou-se que um tratamento adequado deveria corresponder a um de dois regimes terapêuticos, considerados os mais adequados como tratamento de primeira linha em locais com resistência aumentada à claritromicina: 5
Terapia quádrupla: metronidazol 250mg (qid) + tetraciclina 500mg (qid) + bismuto 1g (qid) + IBP em dose standard (bid) - duração: 10 dias
Terapia concomitante: metronidazol 500mg (bid) + claritromicina 500mg (bid) + amoxicilina 1g (bid) + IBP em dose standard (bid) - duração: 10 dias
Apresentaram-se ainda todos os casos identificados com Hp, de acordo com os dados recolhidos na fase pré-intervenção, salientando os casos cujos registos de terapêutica instituída não correspondia aos regimes terapêuticos sugeridos.
Para maior facilidade de registo e uniformização dos dados considerou-se que cada tratamento que não cumprisse com as orientações terapêuticas, conforme anteriormente referidas, seria considerado como um «erro de prescrição», para posteriormente calcular a percentagem de «erro». Assim sendo, seriam considerados «erros»: dose, duração ou regime terapêutico diferente do proposto, ausência de prescrição e codificação ICPC-2 diferente de D87.
Procedeu-se a nova recolha, registo e tratamento de dados, doze semanas pós-intervenção, em tudo idêntico ao procedimento implementado na pré-intervenção.
Os dados foram posteriormente tratados com o programa Microsoft Excel® 2016 e foi feito um cálculo estatístico simples de percentagem de erro, pré-intervenção, pós-intervenção e diferença pré-pós, de forma poder identificar se a intervenção teria surtido efeito na redução do «erro de prescrição», contribuindo assim para a melhoria da qualidade da prescrição.
O protocolo em causa não foi submetido a apreciação por uma comissão de ética. Porém, todos os investigadores assinaram um termo de responsabilidade, garantindo a proteção de dados dos utentes cujos processos foram consultados e, simultaneamente, foi solicitada autorização por escrito dos coordenadores de todas as unidades onde decorreu o estudo.
Resultados
Na avaliação inicial (pré-intervenção) registou-se um total de 269 utentes com codificação D70, D87 e D99 do ICPC-2, observados em consulta entre 02/janeiro e 31/março. Destes, 68 tiveram diagnóstico de infeção por Hp e 65 receberam tratamento. Dos três sem registo de tratamento concluiu-se, através dos registos clínicos, que se deveu, num caso, à recusa de tratamento pelo próprio doente e, nos outros dois casos, ao facto de a terapêutica ter sido prescrita noutra unidade de saúde.
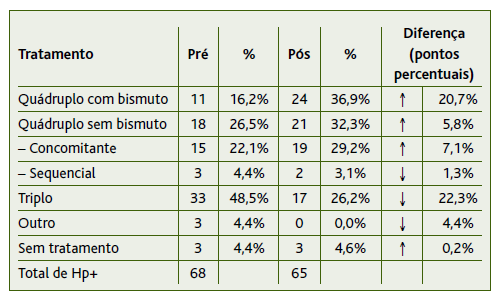
Dos diferentes regimes terapêuticos, o mais prescrito foi o regime triplo (n=33), seguido do concomitante (n=15) (Tabela 1). Foram detetadas várias incorreções nas diferentes terapêuticas instituídas, sendo o erro mais comum o respeitante à duração do tratamento (n=13) e o erro na duração e dose em simultâneo (n=10) (Figura 2).
Durante a intervenção, o feedback obtido junto da maioria dos médicos foi de compreensão das orientações terapêuticas, mostrando-se motivados em dirigir a sua prescrição de acordo com as orientações internacionais mais recentes. Contudo, alguns dos médicos presentes mostraram alguma renitência com a sugestão de prescrição, justificando as suas decisões com base na NOC. De referir ainda que um dos médicos não esteve presente na sessão de intervenção.
No período pós-intervenção foram avaliados 234 utentes, 65 com diagnóstico de infeção por Hp e 62 com tratamento (Tabela 1).
Dos três sem registo de tratamento, um deveu-se à recusa de tratamento pelo próprio doente e nos outros dois casos não foi possível apurar a causa.
Dos erros mais registados destaca-se a terapêutica tripla (n=7) e outros (n=5), que inclui doentes que receberam um tratamento diferente dos listados e/ou com erros de registo/codificação (Figura 2).
Relativamente à avaliação da codificação da infeção por HP, na primeira avaliação, dos 68 utentes com infeção por HP, 100% estavam corretamente codificados (D87) e no período pós-intervenção três doentes encontravam-se indevidamente codificados como D70. Foi possível apurar que um destes casos correspondia a um utente do médico que não esteve presente na sessão de intervenção.
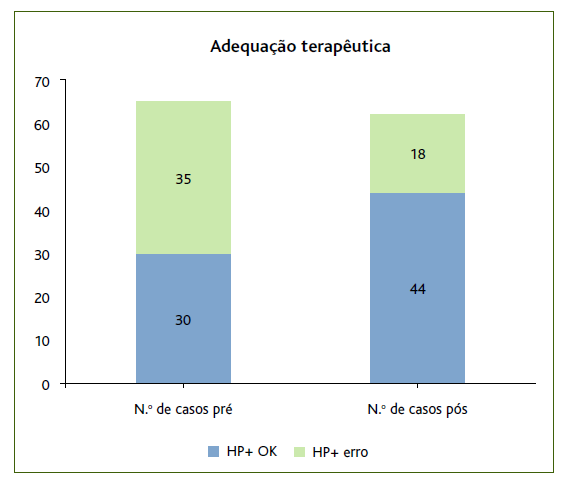
Registou-se um aumento de 20,7 pontos percentuais na terapêutica com bismuto e uma redução de 22,3 pontos percentuais do regime triplo, contribuindo assim para uma redução do erro de prescrição de 51% para 28% (Figura 3).
Discussão
Destaca-se, como ponto chave deste trabalho, a melhoria da qualidade da prescrição na infeção por Hp, a qual se deveu à formação dos médicos. A sua adesão à proposta apresentada foi basilar para alcançar os resultados obtidos.
De uma forma global, os resultados obtidos foram ao encontro do desejado. A metodologia de intervenção utilizada é sobreponível ao que já havia sido documentado noutros trabalhos, 12 em que a simples disseminação de orientações é insuficiente para promover uma mudança de comportamento no que toca à prescrição. A utilização de diferentes métodos informativos e formativos, desenhados e personalizados ao contexto de cada unidade, permite atingir resultados de melhoria de qualidade mais satisfatórios. Com o método interventivo utilizado verificou-se uma grande recetividade por parte do corpo clínico em seguir as orientações internacionais na instituição de terapêutica para a Hp, evidenciado pelo aumento da terapêutica quádrupla como escolha de primeira linha (de 42,7% para 69,2%). Concomitantemente, verificou-se uma redução na prescrição de regimes terapêuticos triplos (de 48,5% para 26,2%). Para além disso, ocorreram menos erros na dosagem e duração do tratamento. Contudo, ambicionava-se uma transição ainda mais marcada da prescrição tripla para a prescrição quádrupla.
Apesar de não ser um dos objetivos do trabalho, contabilizou-se o erro de codificação de infeção por Hp, verificando-se que houve um aumento do erro de zero codificações erradas antes da intervenção para três erros pós intervenção, coincidentes com prescrição de regimes triplos. Um dos casos em específico é justificado por corresponder ao médico que não esteve presente na sessão de intervenção, mas, para os restantes, não foi possível apurar o motivo exato para os erros. Julga-se corresponder a lapsos de registo, no caso da codificação incorreta. O caso da prescrição tripla poderá corresponder a médicos com preferência pelo seguimento estrito da NOC da DGS de 2011, que consideram adequado aguardar a atualização do conteúdo do documento de referência antes de modificar a sua prática.
Dos principais obstáculos encontrados na realização do presente estudo destaca-se o custo elevado do único fármaco disponível em Portugal contendo bismuto, tornando-se incomportável para alguns utentes, ou até mesmo um viés para o médico prescritor, por conhecer antecipadamente o custo do mesmo e poder demonstrar maior resistência à sua prescrição. Para além disso, a terapêutica quádrupla com bismuto implica a toma diária de catorze comprimidos, o que poderá tornar-se demasiado incomodativo ou mesmo inviável para alguns doentes.
Outra limitação a este estudo refere-se ao facto de não terem sido consideradas outras situações para escolha da terapêutica, como alergias medicamentosas ou falência de terapêutica prévia. Este facto poderia ser em parte esclarecido consultando o registo de alergias dos utentes e prescrições anteriores.
Será importante ainda referir como a variável «tempo» poderá ter influenciado os resultados obtidos, já que o período de avaliação pós intervenção decorreu nos três meses imediatamente seguintes à intervenção, altura em que os médicos estarão mais recordados dos conteúdos da sessão de intervenção e mais motivados para a mudança. Uma forma de ultrapassar esta questão seria através de uma nova avaliação a médio-longo prazo. Para evitar a dissipação progressiva dos ganhos da intervenção, auditorias periódicas podem servir como momentos de solidificação da prática de prescrição terapêutica adequada à melhor evidência.
O facto de se utilizar uma amostra de conveniência poderá significar que apenas os clínicos motivados e com um interesse prévio em melhorar a prática participaram. Contudo, de forma a ultrapassar esta questão tentou-se que todos os clínicos das unidades estivessem presentes na sessão e inclusivamente os clínicos menos motivados para a mudança demonstraram-no abertamente. Ainda assim, o alargamento da população em estudo (intervindo junto de outras unidades e outros médicos) poderá contribuir para a minimização deste viés.
Julga-se que seria de interesse, numa avaliação futura, e com intuito de validar ainda mais a pertinência da terapêutica quádrupla com bismuto, verificar quais as taxas de falência terapêutica com o tratamento de primeira linha, comparando os utentes que receberam terapêutica com bismuto vs. terapêutica concomitante vs. terapêutica tripla.
Neste âmbito, é premente a necessidade de revisão e atualização da NOC portuguesa, considerando o perfil de resistência nacional à terapêutica nela recomendada. Para além disso, a elaboração e a publicação de mais estudos sobre este tema poderão contribuir para o aumento da divulgação junto da comunidade médica.
Conclusão
Este trabalho evidencia como a intervenção formativa junto dos médicos poderá contribuir para a melhoria da qualidade da prescrição para tratamento da infeção por Hp. Como tal, seria benéfico que intervenções semelhantes pudessem decorrer em diversas unidades de saúde do território nacional.
Os resultados aqui apresentados poderão ter implicações diretas na saúde dos doentes uma vez que, através da transição de um regime terapêutico à base de claritromicina para um regime quádruplo com bismuto, limitar-se-á a prescrição da claritromicina, minimizando assim o risco de falência terapêutica e o surgimento de resistências de outros microrganismos.
Espera-se que este trabalho, ao salientar as diferenças entre as orientações internacionais relativamente ao tratamento da infeção por Hp e as NOC atualmente em vigor em Portugal, possa contribuir para uma pronta revisão das mesmas.