1.Introducción
La muerte es una situación frecuente y previsible en la Unidad de Cuidado Intensivo (UCI) (Hernández Zambrano et al., 2020). Los recursos tecnológicos y tratamientos especializados han permitido prolongar la vida, además los profesionales de la UCI pueden sentir la obligación de brindar todas las opciones posibles, incluso cuando la enfermedad no es reversible, sobrepasando en ocasiones los deseos de los pacientes y sus familias prolongando el sufrimiento y la muerte (Hernández-Zambrano et al., 2020; Pegoraro y Paganini, 2019). La inseguridad al enfrentar los conflictos éticos en la toma de decisiones al final de la vida es un factor que aumenta la obstinación terapéutica (Monzón et al., 2008). Los principales dilemas éticos son los desacuerdos en las decisiones terapéuticas, conflictos de valores y la decisión de retirar el tratamiento de soporte vital (Scheunemann et al., 2019). Cuando no es posible restablecer la salud, surge la obligación ética de iniciar la limitación del soporte vital y cuidados al final de la vida a través del diálogo y consenso entre el paciente, la familia y el equipo interprofesional (Monzón et al., 2008). Sin embargo, existe incertidumbre en la forma de hacerlo y sobrecarga emocional para la familia y el personal de salud (Berlin, 2017). La muerte es un tema difícil de aceptar y para el equipo médico existe miedo por no saber cómo enfrentarla, dado la frecuencia de los conflictos de valores y la falta de formación en ética (Rubio y Ventura, 2020), lo que se evidencia en la falta de aplicación de cuidados paliativos al final de la vida para el alivio de síntomas y favorecer el acompañamiento de la familia (Correa et al., 2020). En este contexto, esta investigación tiene como objetivo sintetizar evidencias cualitativas de las experiencias del equipo interprofesional y la familia en la toma de decisiones y el cuidado del paciente en estado crítico al final de la vida en el marco de la bioética.
2.Metodología
El Diseño de investigación fue la metaetnografía. La metodología consta de siete fases según Noblit y Hare (1988): 1) Identificar un tema de interés para el cual la investigación cualitativa pueda ser de utilidad. 2) Búsqueda y selección de las referencias bibliográficas de interés para documentar el fenómeno de estudio, 3) Lectura repetida de los estudios y extracción de metáforas: conceptos, ideas y frases, 4) Determinar cómo se relacionan los estudios entre sí, 5) Traducir los estudios entre sí, que se realiza de forma similar a la comparación constante, 6) Sintetizar las traducciones y 7) Expresar y redactar la síntesis en un producto final (France et al., 2019). Se realizó búsqueda de estudios cualitativos utilizando ecuaciones de búsqueda estructuradas. Los criterios de elegibilidad fueron estudios cualitativos relacionados con experiencias y percepciones de los equipos interdisciplinarios y profesionales de la salud en la toma de decisiones al final de la vida de pacientes adultos en UCI y en los idiomas inglés, español y portugués, en las bases de datos CINAHL, CUIDEN, LILACS, SCIELO, Dialnet, PsychInfo, PubMed, PROQUES PSYCHOLOGY JOURNALS y SCIENCEDIRECT. Los estudios seleccionados fueron analizados y evaluados críticamente de forma independiente por los investigadores, a través de la herramienta CASPE (Critical Appraisal Skills) para estudios cualitativos (Cano, 2010). Para el análisis de la información y la integración de los hallazgos se construyó una matriz en excel con los datos relevantes de cada artículo y se extrajeron las metáforas así: expresiones propias de los participantes (metáforas de primer orden), las interpretaciones o las descripciones de los autores (metáforas de segundo orden) e interpretaciones propias (metáforas de tercer orden). Posteriormente, se identificaron las relaciones entre los estudios teniendo en cuenta las tres formas de relación de la meta- etnografía (1. Directamente comparables, 2. Relatos en contraposición de forma refutacional 3. Línea de argumentación). Posteriormente, se examinaron los conceptos clave con relación a otros conceptos dentro de cada estudio y entre estudios. Se realizó de forma similar a la comparación constante, donde se inicia con el primer estudio y se continúa con el siguiente. Las interpretaciones obtenidas, se ordenaron por categorías y subcategorías.
3.Resultados y discusión
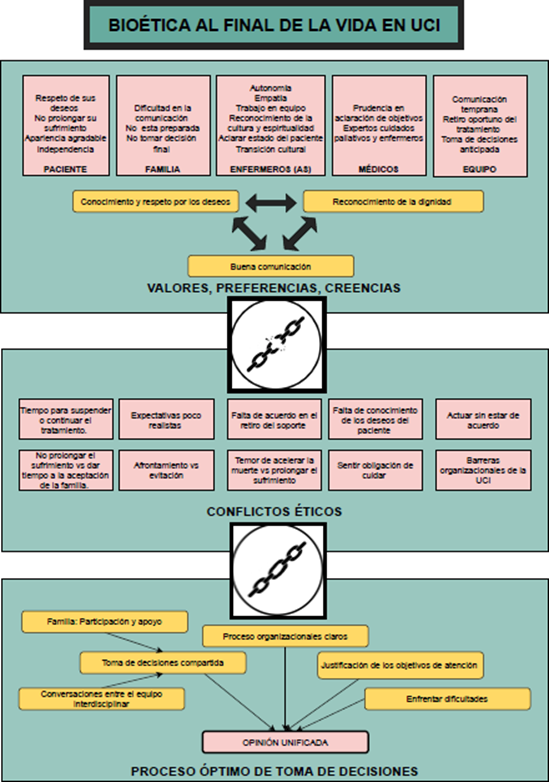
Fueron incluidos 43 estudios publicados entre 2005 y 2019, que fueron realizados principalmente en Estados Unidos (20.9%), Brasil (13.9%) y Australia (11.6%) y en otros como Irán, Nueva Zelanda, Canadá, Corea, Dinamarca, Sudáfrica, Tailandia, Noruega, Reino Unido, Países Bajos, Singapur, Inglaterra, Iraq, Colombia y España; 41 estudios fueron publicados en inglés y 2 en español, 19 analizaron exclusivamente perspectivas de enfermeras, 4 exclusivamente de médicos, 11 relatos de diferentes profesionales de la salud y 9 relatos de la familia y/o el paciente. Del análisis metaetnográfico emergieron 3 categorías o conceptos desde la perspectiva bioética: Valores, preferencias y creencias del paciente, familia y profesionales en salud al final de la vida; Conflictos éticos al final de la vida; y Proceso de toma de decisiones al final de la vida (Figura 1).
Valores, preferencias y creencias del paciente, familia y profesionales en salud al final de la vida
Se identificó como cada participante en el cuidado al final de la vida tiene experiencias que le hacen tener diferentes opiniones, perspectivas y creencias. Los pacientes son vistos como pasivos, con poca participación en este proceso dado que generalmente no son capaces de tomar decisiones y sus deseos pueden o no ser explorados y respetados: "sus sentimientos son que no quiere que la mantengan viva. Su hermano estuvo en cuidados intensivos durante 7 meses y nos suplicó que no lo hiciéramos" (Baggs, et al, 2007). La familia siente la responsabilidad en la toma de la decisión final, ya que son los que conocen al paciente, la calidad de vida esperada y sus deseos, y generalmente a pesar de ser difícil afrontarlo y comprenderlo, priorizan la voluntad de su familiar. Los enfermeros son empáticos con lo que vive el paciente en su estancia en la UCI e identifican la necesidad de iniciar atención al final de la vida, su actuar se ve influido por sus creencias principalmente religiosas y por la ética. Los médicos creen que se requiere apoyo de expertos en cuidados paliativos, para manejar mejor a las familias y prepararlos adecuadamente.
Conflictos éticos al final de la vida
Los conflictos éticos identificados se relacionan con el conflicto de valores, cuando se debe actuar o tomar una decisión y no hay un acuerdo entre lo que se debe hacer y lo que se tiene que hacer, o entre la opinión de cada actor (médico, equipo interprofesional, paciente o familiar). Una forma de expresarlo desde la perspectiva enfermera: "... a veces simplemente estábamos haciendo algo por hacer algo, por los familiares" o "... te presiona, porque sabes que este paciente está sufriendo dolor y tortura, y necesita irse (morir), pero aun así debes respetar los deseos de la familia en este caso” (Flannery et al., 2019).
Proceso de toma de decisiones al final de la vida
Se entiende como un proceso individualizado complejo porque no se cuenta con protocolos o guías que lo orienten e implica la participación, diálogo y acuerdo entre el paciente, la familia y el equipo interdisciplinar. Se identifica en este proceso tiene varias etapas, como la apertura donde se exploran los objetivos de la atención, seguido de la comprensión de un mal pronóstico para iniciar la conversación de toma de decisiones al final de la vida, y finalmente, gestionar el buen morir.
4.Consideraciones finales
La toma de decisiones al final de la vida en la UCI en pacientes en condición clínica de irreversibilidad se ve influenciada por los valores y creencias de la familia y los profesionales de la salud, porque determinan su actuar y establecen preferencias a la hora de adecuar los esfuerzos terapéuticos. En este sentido surgen conflictos éticos cuando no hay acuerdo entre las partes involucradas y entre lo que se debe hacer y lo que se tiene que hacer, estableciendo la necesidad de diálogo frecuente entre la familia y el equipo interprofesional que garantice la compresión de la situación y permita establecer un consenso.