Introdução
Segundo o parecer nº 09/2017 da mesa do colégio da especialidade em enfermagem médico-cirúrgica da Ordem dos Enfermeiros “a pessoa em situação crítica é aquela cuja vida está ameaçada por falência ou eminência de falência de uma ou mais funções vitais e cuja sobrevivência depende de meios avançados de vigilância, monitorização e terapêutica” (Regulamento n.º 124/2011, de 18 de fevereiro, p. 8656). Um dos fatores de vigilância apertada é a variabilidade glicémica a que está sujeito, sendo de evitar períodos de hiperglicemia, que se entende por elevação dos níveis de glicémia acima dos valores considerados normais e não nefastos para a condição da pessoa, bem como episódios de hipoglicémia nos quais o nível da glicémia está abaixo desse limiar provocando danos que podem até ser irreversíveis para o doente (Couto et al, 2021).
No Serviço de Medicina Intensiva (SMI), em 2003, aos doentes com hiperglicemia (glicemia> 200mg/dl) era administrada insulina subcutânea, não existia, nessa altura, um guia orientador de atuação para controlo da glicemia e o enfermeiro contactava o médico a cada avaliação.
Nesse ano, impulsionado pelos artigos publicados por Greet Van Den Berghe e colaboradores em 2001 e 2003, foi implementado um protocolo terapêutico de insulina em perfusão contínua para a PSC. Nele define-se o valor de glicemia para o início da perfusão de insulina, assim como os níveis de glicemia responsáveis pelo aumento ou diminuição da velocidade de perfusão de insulina.
Naquela data, o rácio enfermeiro por doente era de 1 para 2 no turno da manhã, 1 para 2.5 no turno da tarde e 1 para 3 no turno da noite. Tudo o que aumentasse a carga de trabalho não era bem recebido pela equipa. Sendo a aplicação e gestão do protocolo da responsabilidade do enfermeiro, tivemos necessidade de um grande investimento no que diz respeito à reorganização das atividades, em formação formal e não formal na sensibilização e motivação da equipa, no reconhecimento de que o cumprimento do protocolo se traduziria em benefícios para o doente e por último, no desenvolvimento de uma cultura do uso de protocolos como instrumentos de qualidade capazes de ser implementados, auditados, melhorados e de novo implementados, reiniciando o ciclo.
Nos 16 anos decorridos foram realizadas monitorizações ao protocolo, este foi sujeito a múltiplas alterações face aos resultados obtidos, bem como à evolução da evidência científica nomeadamente a mudança dos próprios conceitos. Se inicialmente o benefício para os doentes decorria da administração de insulina, atualmente o objetivo é o controlo metabólico (De Block et al, 2016). Estas monitorizações tiveram como objetivos certificar a eficácia e segurança do protocolo relativamente à nossa população alvo, identificar os pontos cujas alterações significariam oportunidades de melhoria para atingir a meta a que se propunha, reduzir a variabilidade glicémica e simultaneamente reconhecer as implicações para os cuidados de enfermagem e perspetivar soluções.
Atualmente o Serviço de Medicina Intensiva do CHU é constituído por 20 camas, distribuídas por duas unidades, uma com 12 camas e a outra com 8 camas, cada uma das unidades com médico intensivista em presença física durante 24h. O rácio enfermeiro doente registou uma melhoria significativa, o que permitiu evoluir nos cuidados aos doentes críticos de um modo geral e particularmente no que respeita ao controlo da glicemia, para um protocolo mais rigoroso na busca da estabilidade glicémica, eficaz e seguro.
1. Métodos e resultados
Em 2001, Van Den Berghe e seus colaboradores publicam um artigo onde propõem o tratamento intensivo com insulina endovenosa com o objetivo de manter a glicemia inferior a 110 mg/dl reduzindo com isto a mortalidade e morbilidade nos doentes críticos internados em unidades de cuidados intensivos, o tempo de internamento e a probabilidade de complicações (Van Den Berghe et al., 2001). Com base neste estudo, em setembro de 2003 é elaborado no SMI do CHU, um protocolo de controlo da glicemia para os doentes internados, com objetivos muito menos ambiciosos que os propostos pelos autores, pois naquela data o serviço não reunia condições para implementar o controlo intensivo da glicemia com segurança. A escassez de materiais era uma realidade, as seringas de perfusão e as bombas infusoras eram insuficientes. Os cateteres venosos centrais em uso na época eram de duas ou três vias e as linhas arteriais pouco utilizadas. Para 12 doentes havia dois glicómetros, com um enfermeiro responsável pela administração de medicação e avaliação de glicemia a todos os doentes, estando presente o método de trabalho à tarefa.
Com as limitações referidas e procurando privilegiar a segurança do doente, a equipa médica elaborou um protocolo estabelecendo como objetivo manter a glicemia 120-180mg/dl, iniciando perfusão de insulina para glicemia superior a 180mg/dl. Foi estabelecido um plano de progressão futura dos objetivos de controlo da glicemia, dependente das condições de técnicas consideradas essenciais para controlar com segurança as hipoglicemias.
Tornou-se essencial a criação de um grupo de trabalho multidisciplinar, responsável pela implementação deste protocolo, e a reorganização dos cuidados de enfermagem, tendo como foco a qualidade dos mesmos e a segurança do doente. O grupo, criado em 2004, era composto por três enfermeiros e uma médica. O seu principal objetivo era motivar a equipa, sensibilizando-a para a relevância do cumprimento do protocolo na evolução clínica do doente, entendendo a mudança proposta como um indicador de qualidade. O grupo de trabalho era igualmente responsável pela monitorização sistemática do protocolo implementado e consequentes alterações.
Para cumprimento desses objetivos, foram realizadas ações de formação estruturadas à equipa de enfermagem e criado um instrumento de colheita de dados para monitorização da aplicação do protocolo.
Demonstrada a segurança do protocolo de glicemia 120-180mg/dl, assegurada a aquisição e disponibilidade de seringas perfusoras e a colocação de linhas arteriais a todos os doentes, apesar de continuarem a faltar bombas de nutrição entérica, a equipa médica decidiu que havia condições para evoluir no objetivo de controlo da glicémica, para valores alvo de 100-150mg/dl, iniciando perfusão de insulina se glicemia superior ou igual a 150mg/dl.
Após a implementação do protocolo foram confluindo múltiplas dificuldades: resistência à mudança, desmotivação da equipa de enfermagem, que sendo numerosa, era ainda deficitária em termos de rácio, inexistência ou escassez de material adequado para as avaliações de glicemia e sobrecarga do trabalho de enfermagem, agravada pela frequência elevada de controlos de glicemia. O método de trabalho misto, com algumas funções à tarefa e a sobrevalorização de outras atividades aumentavam as dificuldades. Por outro lado, a ausência de cultura de uso de protocolos e a alteração dos hábitos vigentes não foram facilitadores. O protocolo de nutrição entérica encontrava-se igualmente no início da sua implementação, não existindo controlo na administração por falta de bombas.
Face ao exposto, o grupo estruturou ações de formação para fundamentação da prática e sempre que necessário era realizado acompanhamento em contexto de trabalho.
A primeira monitorização desta fase prendeu-se com a avaliação do cumprimento do protocolo. Posteriormente monitorizou-se a segurança e eficácia do mesmo, bem como, as implicações na carga de trabalho de enfermagem.
O instrumento de colheita de dados foi aplicado de dezembro de 2005 a fevereiro de 2006 e em setembro de 2006 e março de 2007. O intervalo entre as duas colheitas permitiu-nos apresentar os resultados à equipa, com o objetivo de dar feedback relativo à prática clínica e sugestões de melhoria.
No primeiro período do estudo foram admitidos no SMI 119 doentes, tendo sido incluídos 115 doentes com internamento >24h. A colheita terminava ao 30º dia de internamento. A média de idades foi de 61 anos, sendo 63,5% do género masculino. Do total dos doentes 18% eram diabéticos, dos quais 10% eram tratados com dieta e antidiabéticos orais, 6% eram insulinotratados e 2% não faziam tratamento.
Sublinhamos que 82% dos doentes internados não tinham diabetes diagnosticada na admissão, sendo desconhecida a percentagem de doentes com diabetes oculta. De salientar que no momento do internamento a maioria dos doentes tinha elevados níveis de glicemia, tradutora da magnitude da resposta inflamatória à agressão, necessitando por isso de níveis elevados de insulina.
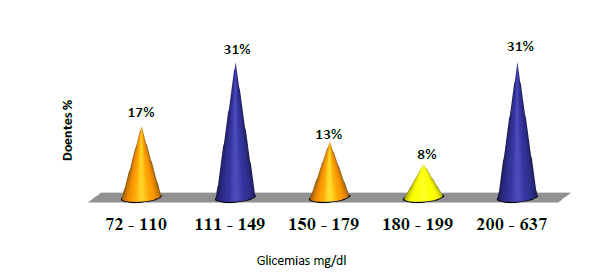
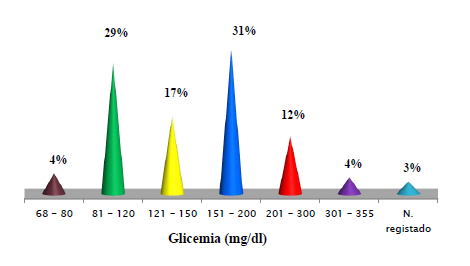
Pelo que pudemos verificar, uma percentagem elevada de doentes (52%) apresentava à admissão glicemias superiores a 150mg/dl, com necessidade de iniciar insulina em perfusão contínua e realçamos ainda o facto de 31% dos doentes apresentarem glicemias superiores a 200mg/dl (Gráfico 1).
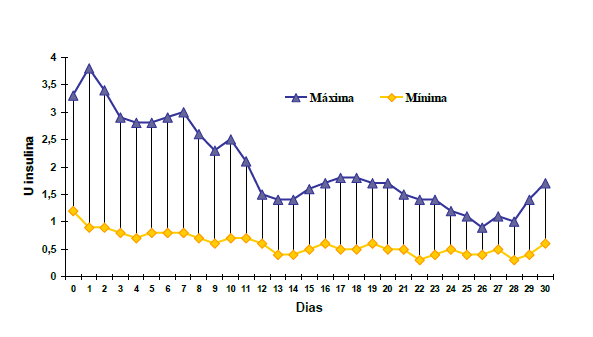
Ao longo do internamento, num qualquer momento, quase todos os doentes (92%) necessitaram de insulina em perfusão contínua. Apesar de no início do internamento um grande número de doentes necessitar de doses elevadas de insulina para controlar e estabilizar a glicemia, ao longo do internamento essa necessidade diminuiu consideravelmente (Gráfico 2).
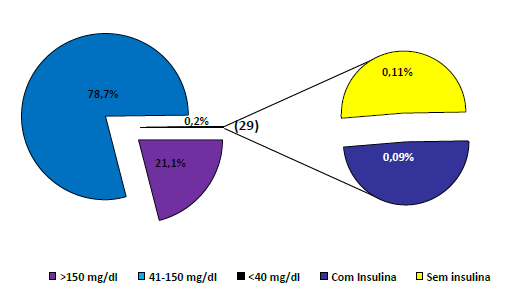
Analisámos aquele que é um parâmetro crucial do que diz respeito à segurança do protocolo, que é a ocorrência de episódios de hipoglicemia (Gráfico 3). Nesta primeira monitorização (dezembro de 2005 a fevereiro de 2006) realizámos um total de 15530 pesquisas de glicemia capilar - número este que traduz uma carga de trabalho significativa para a equipa de enfermagem - destas 0,09% (13 pesquisas) corresponderam a hipoglicemias (glicemia inferior a 40mg/dl), em doentes com insulina em perfusão contínua.
Apesar destes resultados, o protocolo foi revisto com o objetivo de eliminar as causas das hipoglicemias verificadas. As alterações introduzidas foram, essencialmente, o aumento da frequência das avaliações da glicemia, quando a insulina perfundia a um ritmo superior ou igual a 3U/h e reduções mais rápidas da taxa de perfusão de insulina, em situações de diminuição da glicemia.
Na segunda monitorização (setembro de 2006 e março de 2007) foram internados 62 doentes e incluídos 61 (internamento>24h). Os resultados obtidos, no que diz respeito à glicemia da admissão e necessidades de perfusão de insulina endovenosa não foram muito díspares dos resultados anteriores. Verificámos que em 89% dos doentes internados houve necessidade de administrar insulina em perfusão contínua, num qualquer momento do internamento.
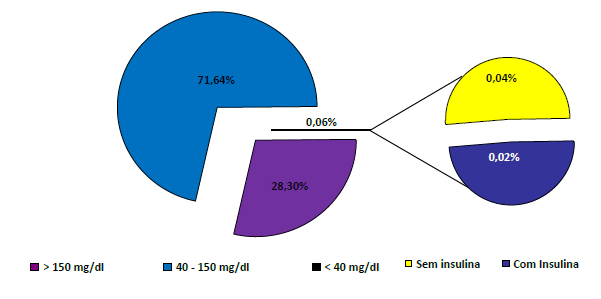
Durante estes meses de estudo foram realizadas 9679 pesquisas de glicemia e destas 0,02% (2 pesquisas) representaram episódios de hipoglicemia, valor inferior à monitorização anterior, em doentes com insulina em perfusão contínua (Gráfico 4).
Dos episódios de hipoglicemia verificados, nenhum era decorrente de iatrogenia pela aplicação do protocolo, tendo sido apurado incumprimento do protocolo nos 2 casos.
Concluímos assim que o protocolo de insulina endovenosa estava a ser eficaz, uma vez que ao longo do internamento conseguíamos controlar a glicemia usando menos insulina, atingindo a estabilidade pretendida. A segurança refletiu-se na percentagem reduzida de hipoglicemias.
Em novembro de 2007, indo ao encontro do objetivo inicial, mas sempre de uma forma ponderada, decidimos criar duas populações tendo em conta o diagnóstico prévio de diabetes e assim subdividir o protocolo em dois ramos distintos, isto é, um ramo para doentes diabéticos com valores alvo de glicemia 80-150mg/dl e outro para doentes não diabéticos com uma redução do limite superior para 120mg/dl.
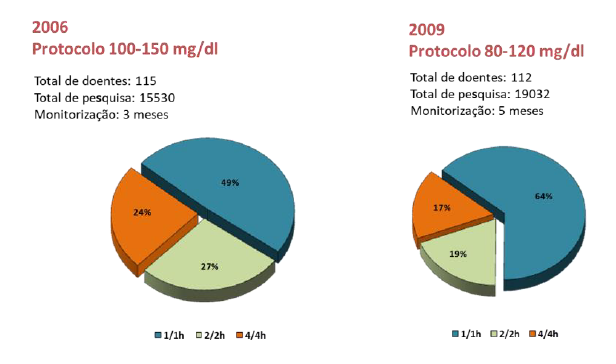
Foi realizada, no período compreendido entre outubro de 2008 e março de 2009, uma terceira monitorização, esta apenas aplicada ao grupo dos doentes não diabéticos. Neste período foram internados no serviço 201 doentes. Como critérios de exclusão para este grupo, foram definidos dois itens, diagnóstico prévio de diabetes (85 doentes) e internamentos inferiores a 24h (4 doentes). Foram incluídos 112 doentes (55,7%). Na admissão podemos aferir que 64% dos doentes registavam glicemias superiores a 120mg/dl (Gráfico 5).
A percentagem de doentes com necessidade de insulina ao longo do internamento foi elevada (93%), como era expetável dada a redução do limiar para iniciar insulina.
Relativamente a hipoglicemias foram registados 19 episódios, num total de 19032 pesquisas de glicemia capilar, o que representava uma percentagem de 0,1% de episódios de hipoglicemia.
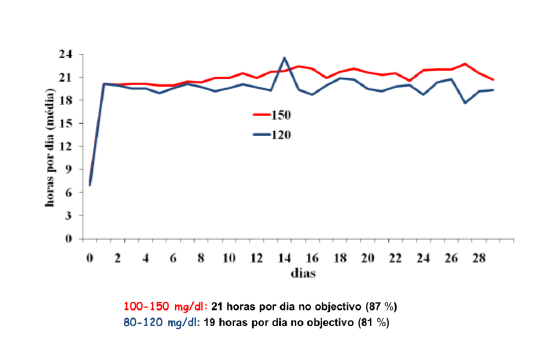
Fomos tentar perceber se este protocolo traduzia melhores resultados quanto ao controlo da glicemia, quando comparado com o protocolo anteriormente aplicado para todos os doentes e concluímos que as diferenças não eram significativas, dado que em ambas as monitorizações os doentes mantiveram-se mais de 80% do tempo de internamento com glicémias dentro do alvo (Gráfico 6).
Outro aspeto que importou perceber face a estes resultados, prendeu-se com as implicações no trabalho de enfermagem, pelo que fomos analisar a frequência com que eram realizadas as pesquisas de glicemia. Verificámos um aumento considerável nas pesquisas horárias, traduzindo-se num aumento da carga de trabalho para a equipa de enfermagem (Gráfico 7).
Em 2009 é publicado um novo estudo mais abrangente em termos de amostra de doentes e de países envolvidos, indicando que objetivos mais permissivos de glicemia inferior a 180mg/dl reduzia a mortalidade na PSC, tornando os protocolos mais seguros no que diz respeito à ocorrência de hipoglicemias (The Nice Sugar studie investigators, 2009).
Tendo em conta o nosso percurso até então e os dados conhecidos relativamente à nossa população, considerámos que o uso de dois protocolos distintos implicava uma maior carga de trabalho, não trazendo benefício real para o doente. Face às novas evidências decidimos unir de novo os grupos e definir o objetivo de controlo de glicemia para o intervalo de 80-150 mg/dl para todos os doentes internados, independentemente do diagnóstico de diabetes, tendo em conta o risco/benefício para pessoa em situação crítica.
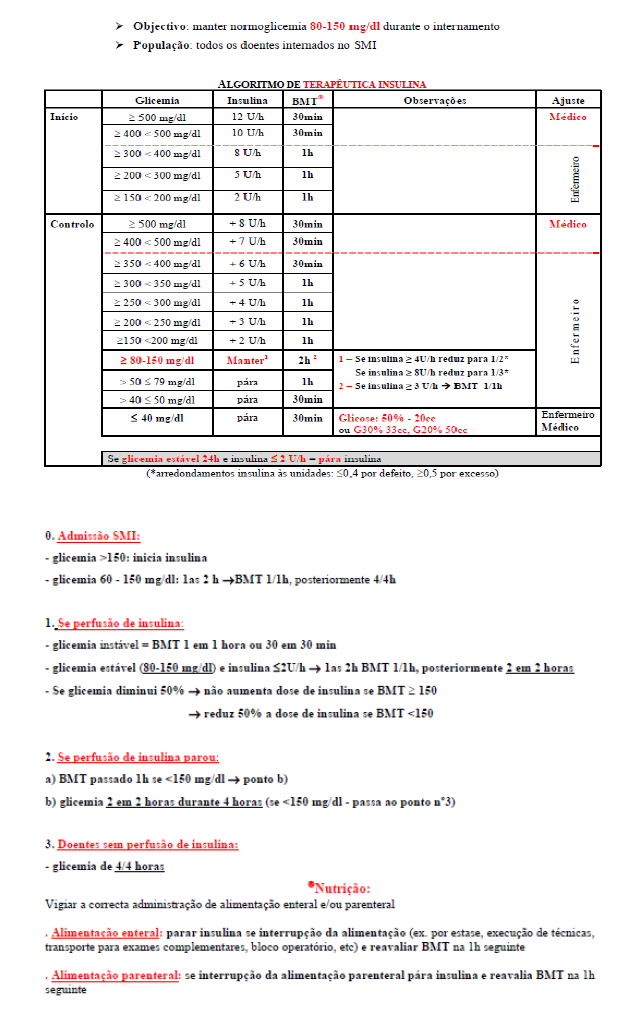
Tornou-se pertinente investir de novo na formação da equipa de enfermagem, havendo necessidade de reforçar o grupo responsável pela implementação do protocolo, pelo que o grupo passou a ser constituído por 4 enfermeiros e a médica responsável. As necessidades materiais identificadas inicialmente estavam ultrapassadas e a equipa estava reorganizada nos cuidados, sendo possível cumprir o protocolo, apresentado de seguida, com eficácia.
Este protocolo (Figura 1) manteve-se em vigor até setembro de 2018. Ao longo destes anos mantivemos as monitorizações, fomos realizando formação de forma formal e não formal à equipa de enfermagem, acompanhando o que foi sendo publicado nesta área e nos pudesse conduzir no sentido de adequar cada vez mais o protocolo de controlo da glicemia à necessidade individual do doente.
São transversais os relatos das implicações da hiperglicemia na morbilidade e mortalidade da pessoa em situação crítica, mas cada vez mais se percebe que um controlo muito apertado da glicemia e a administração de doses elevadas de insulina levam a episódios de hipoglicemia nefastos para o doente (American Diabetes Association, 2018; Godinho et al., 2015).
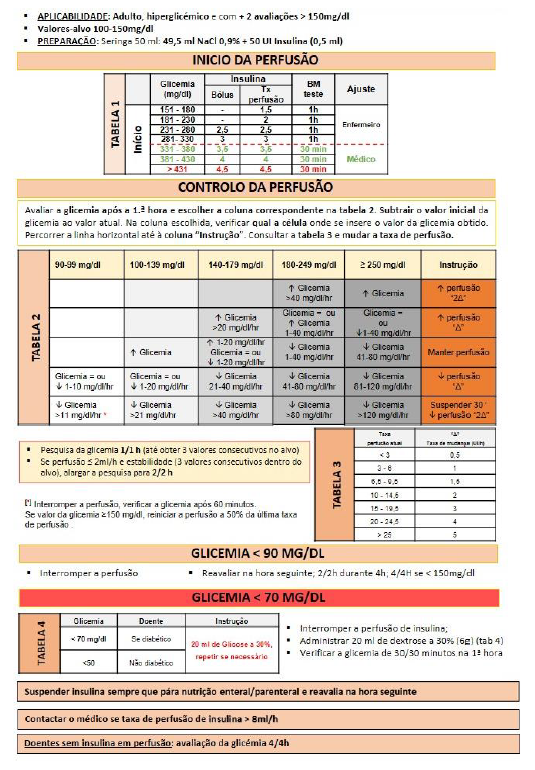
Decidimos assim em 2018 adaptar o PROTOCOLO de YALE (Yale Diabetes Center & Yale-New Haven Hospital, 2009) já sujeito a diversas revisões e atualizações, que quando comparado com outros métodos de controlo da hiperglicemia, apresenta melhores resultados e menores desvios aos valores-alvo definidos (Marvin et al., 2016; Ngalob et al., 2014).
Feita uma leitura cuidada ao protocolo de Yale e transpondo os resultados obtidos até agora com a nossa população alvo, adaptámos o protocolo à nossa realidade, sendo este que aqui expomos o que vigora atualmente no nosso serviço (Figura 2).
Acrescentámos agora o cuidado acrescido no diagnótico da diabetes oculta para uma atuação rigorosa relativamente a hipoglicemias e compreensão do perfil metabólico do doente.
Este protocolo tem uma sensibilidade superior ao anteriormente utilizado, tem em conta mais variáveis, traz-nos também maior segurança na nossa actuação, é mais eficaz a atingir o valor alvo, uma vez que prevê a administração de bólus de insulina na hiperglicemia inicial e reduz naturalmente a variabilidade glicémica. Sabemos porém que há um incremento significativo na carga de trabalho de enfermagem, mas é este o caminho a seguir.
2. Discussão
O nosso percurso e experiência permite-nos demonstrar que estamos em constante evolução de saberes e que um dos grandes desafios é manter-nos atualizados para assim prestar melhores cuidados à PSC.
No universo de doentes internados num SMI, com disfunção múltipla de órgãos, frequente instabilidade hemodinâmica, muitas vezes com iminente risco de vida, é determinante a importância do rigor dos nossos atos. Todos os cuidados são complexos e o controlo eficaz da glicemia não é exceção, sendo influenciado por uma panóplia de fatores, desde a doença aguda, às disfunções de órgãos, ao aporte calórico, aos fármacos administrados, à própria resistência do doente à insulina, a alterações metabólicas várias, etc (De Bolck et al, 2016).
Em 2003 iniciámos uma caminhada, fundamentada nas publicações de Van Den Berghe et al. (2001, 2003), que nos permitiu elaborar um protocolo de insulina dirigido à pessoa em situação crítica. Esta foi uma fase marcada por obstáculos que fomos transpondo com estratégias como a formação e a motivação da equipa. Com a criação do grupo de trabalho conseguimos ultrapassar todas as dificuldades sentidas na prática e traçar planos de atuação para aquisição de material, que representava uma das maiores dificuldades à adequação dos cuidados de enfermagem na operacionalização do protocolo. Sendo os cuidados marcados pelo método à tarefa, uma alteração fulcral foi a instituição do método individual de trabalho, em que cada enfermeiro é responsável na íntegra por todos os cuidados ao doente e está a par de qualquer alteração, tomando decisões mais conscientes e fundamentadas aquando das avaliações que faz.
Nos anos subsequentes tornou-se importante manter ativas as auditorias periódicas ao protocolo, não só no sentido de garantir a eficácia e segurança, mas também aferir as implicações no trabalho de enfermagem. Foi crucial em todo o processo o trabalho em equipa multidisciplinar, o feedback dos enfermeiros com a perceção prática de particularidades que levariam a ajustes fundamentais no protocolo para maior eficácia na consecução do seu objetivo. Toda a equipa estava envolvida e detinha informação necessária para reconhecer que o protocolo traria benefícios na evolução clínica do doente.
Na análise de resultados destas auditorias conseguimos aferir que no momento da admissão uma percentagem elevada de doentes (52%-64%) necessitava de insulina para normalizar a glicémia e em mais de 90% do tempo de internamento era necessária perfusão da mesma para os manter no patamar de estabilidade objetivado. Ainda assim conseguimos alcançar e manter essa estabilidade com ocorrência quase nula de hipoglicémias, o que conferia segurança e eficácia ao protocolo utilizado.
Mantendo a perspetiva de melhoria e atualização, adotámos, em setembro de 2018, o protocolo de Yale modificado e ajustado à nossa realidade, que como já foi referido é um protocolo com sensibilidade superior ao anteriormente utilizado dado que tem em conta mais variáveis, dando-nos assim mais segurança na nossa atuação e sendo também mais eficaz no alcance dos valores alvo.
Com a atual informatização dos nossos registos, o trabalho de colheita de dados tornar-se-á mais célere, sendo expetável que traga benefícios significativos para as auditorias que pretendemos levar a cabo, no sentido de continuar a melhorar a prática e agilizar a aplicabilidade do protocolo em vigor.
Volvidos 16 anos e várias etapas na evolução da evidência científica, podemos constatar que apesar do nosso objetivo teórico ser sempre o mesmo, acompanhar a ciência, esse ideal foi ao longo dos anos equilibrado pelos limites da segurança impostas às nossas intervenções práticas. Assim a evidência científica teve tempo para ter, no nosso entender, objetivos muito agressivos, depois moderados e a seguir protetores, enquanto criávamos as condições para em segurança evoluirmos na eficácia do controlo metabólico dos doentes internados no nosso SMI. Na verdade, a evolução do conhecimento científico nesta área permitiu que o controlo pouco ambicioso que conseguíamos há 16 anos (180 -150 mg/dl), fosse posteriormente considerado como cientificamente adequado (Van Den Berghe et al., 2001; Jacobi et al., 2012).
Conclusão
Os conhecimentos acerca do controlo da glicemia em doentes internados em medicina intensiva foram evoluindo, bem como, a busca por um protocolo seguro e eficaz, com aplicabilidade a todos os doentes da nossa população.
Os protocolos de controlo da glicemia com administração de insulina em perfusão contínua, aplicados no serviço revelaram-se, ao longo destes anos, eficazes e seguros e as hipoglicemias não se traduziram em complicações major. A redução do risco de hipoglicemia relacionou-se sobretudo com a capacidade de monitorização e organização do trabalho da equipa de enfermagem, sendo mais importante que os objetivos de controlo da glicemia de cada protocolo.
Continuaremos o nosso percurso e investimento na adequação do protocolo à resposta individual do doente ao seu controlo metabólico, tendo sempre como pilares a eficácia, a segurança e a evidência científica.
Agradecimentos
À Enf. Rosa Menezes - Enfermeira Gestora do Serviço de Medicina Intensiva do CHUC e ao Prof. Dr. Paulo Martins - Diretor do Serviço de Medicina Intensiva do CHUC pelo apoio, disponibilidade, orientação e motivação. Enf. Rosário Pinto - Enfermeira Especialista em Reabilitação do Serviço de Medicina Intensiva do CHUC pela revisão da tradução do artigo. À Enf. Céu Soeiro (título póstumo) e. ao Pedro Canelhas por darem início e motivarem este percurso.
Contribuições dos autores
Conceptualização, S.B., R.S., P.D., C.S. & P.C.; tratamento de dados, P.D. e P.C.; análise formal, S.B., R.S., P.D. & C.S.; investigação, S.B., R.S., P.D. & C.S.; metodologia, S.B., R.S., P.D. & C.S.; administração do projeto, S.B. e R.S.; recursos, S.B., R.S., P.D., C.S. & P.C.; programas, P.D. e P.C.; supervisão, P.C.; validação, S.B., R.S., P.D., C.S. & P.C.; visualização, S.B., R.S., P.D., C.S. & P.C.; redação - preparação do rascunho original, S.B. e R.S.; redação - revisão e edição, S.B., R.S., P.D., C.S. & P.C.;