INTRODUÇÃO
A doença de Milroy, também chamada de Doença de Milroy-Meige-Nonne ou linfedema congénito hereditário, foi inicialmente descrita em 1982 por Willian Milroy, num trabalho que avaliou 22 casos dentro de uma única família.1Trata-se de uma forma rara de linfedema primário caracterizado por herança genética autossómica dominante com penetrância variável (80%-90%).2-4,6O gene FTL4, associado ao desenvolvimento da doença, foi mapeado no locus cromossómico 5q35 e codifica a proteína VEGFR3 (receptor de fator de crescimento endotelial vascular), que possui um papel importante na linfangiogénese e desenvolvimento linfático.3-6O desenvolvimento linfático anormal culmina em drenagem inadequada e consequente acumulação de linfa nos tecidos moles, levando a inflamação crónica e fibrose do tecido subcutâneo.2 Estima-se a sua frequência em 1:6000 nascimentos, sendo uma doença relativamente rara, com acometimento mais comum em mulheres (2,3:1).3
RELATO DE CASO
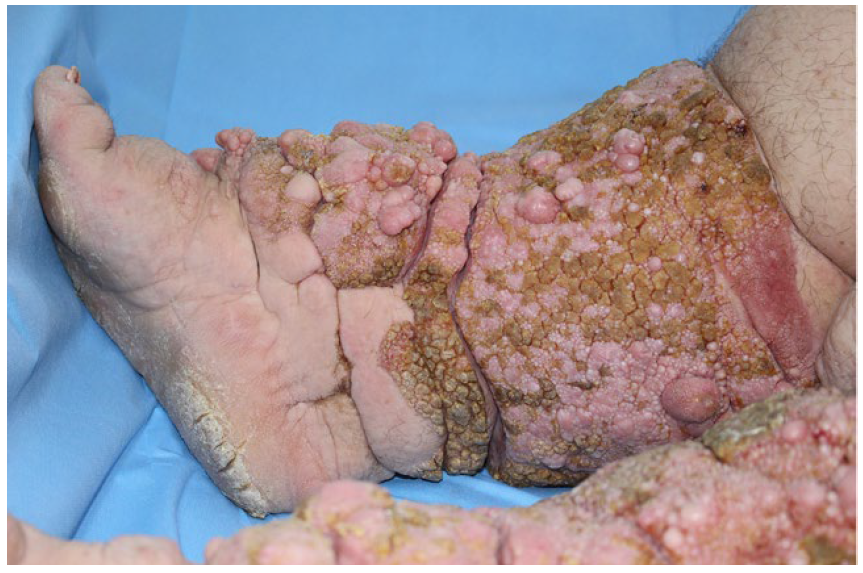
Paciente do sexo feminino, de 49 anos, observada com edema crônico dos membros inferiores (MI) desde a juventude, evoluindo com formação de lesões cutâneas sobrejacentes e episódios infecciosos recorrentes no local (Fig.s 1 e 2). Apresenta obesidade (peso 120 kg, altura 1,54 m, IMC > 50), dificuldade de deambular, bem como hipertensão arterial primária controlada com losartan 50 mg/dia. Referiu que nove familiares (pai, avó paterna, irmã, 3 tios paternos e 3 primos) sofriam também de edema crónico dos MI desde a infância ou juventude, conforme heredograma (Fig. 3), porém com quadro menos pronunciado que o da doente e variado quanto à intensidade do linfedema e ao acometimento uni ou bilateral (Fig. 4).
Ao exame físico observou-se edema acentuado não depressível dos membros inferiores até altura das coxas, sem sinais flogísticos como eritema ou calor local, e com pulsos periféricos preservados. A superfície cutânea apresentava múltiplas lesões verrucosas, papilomatosas e crostosas confluentes formando sulcos profundos entre elas e envolvendo circularmente os 2/3 inferiores das pernas e pés, com padrão de elefantíase e pé musgoso (Fig.s 1 e 2).
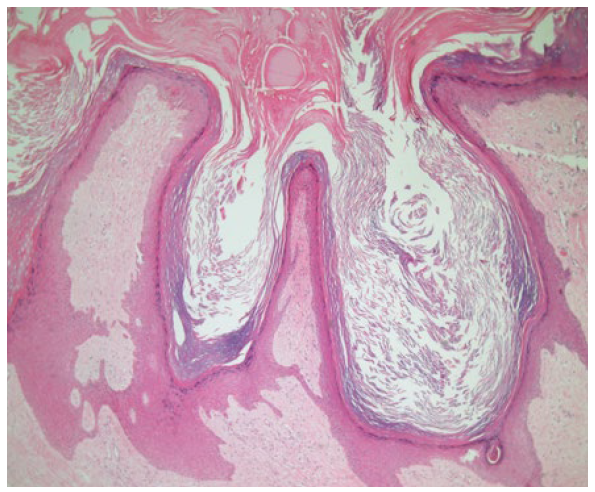
O estudo anatomopatológico de biópsias cutâneas em três locais distintos dos MI evidenciou fibrose dérmica, acantose, hiperqueratose epidérmica e áreas de papilomatose, sem sinais de malignidade (Fig. 5). A ultrassonografia com Doppler dos MI não revelou alterações no sistema venoso nem eventos trombóticos.
Foi decidido tratamento sintomático e medidas para melhorar higiene e redução do edema. Foi prescrito permanganato de potássio diluído (10 mg em 4 L de água) em banhos de imersão dos MI, 2x/dia, para auxiliar na higiene e redução de infecções secundárias. Além disso, orientamos elevação dos MI e solicitamos acompanhamento conjunto da cirurgia vascular, que descartou tratamento cirúrgico. Durante o acompanhamento, apresentou alguns episódios de infecção secundária das lesões caracterizados por odor fétido, sinais flogísticos e exsudação, porém sem sinais sistêmicos, mas que necessitaram de antibioterapia oral com cefalexina e clindamicina.
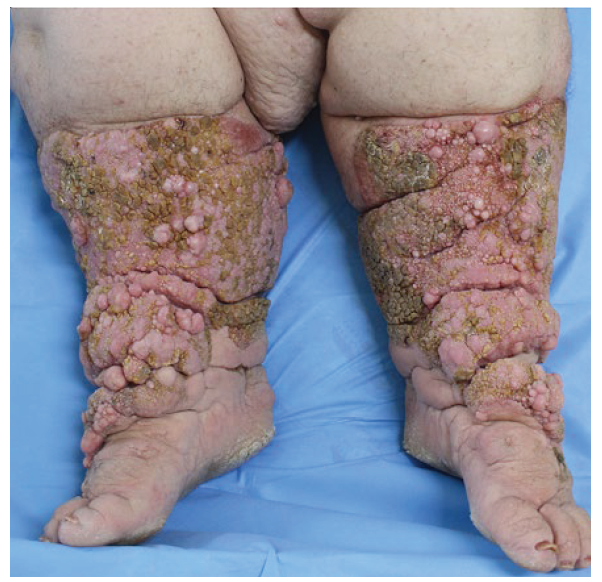
Figura 1 Paciente aos 49 anos de idade, com múltiplas lesões ver-rucosas, papilomatosas e crostosas confluentes formando sulcos profundos e envolvendo circularmente os 2/3 inferiores das pernas e os pés.
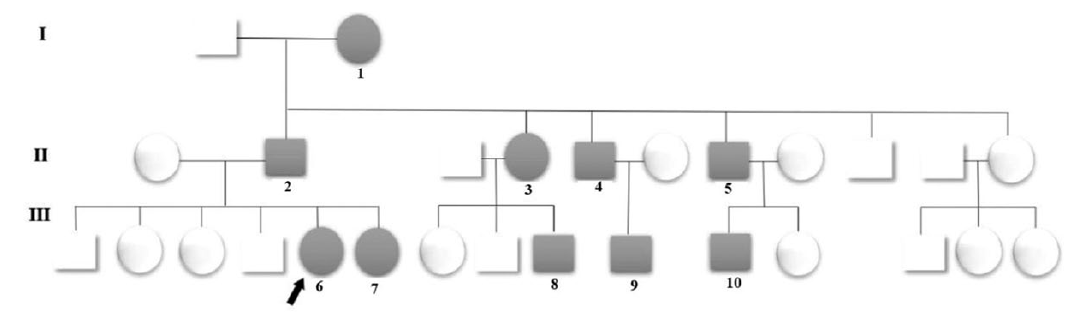
Figura 3 Heredograma que apresenta a forma de transmissão da doença entre os familiares (autossômica dominante), representando a paciente a 3ª geração (III-6), identificada pela seta.
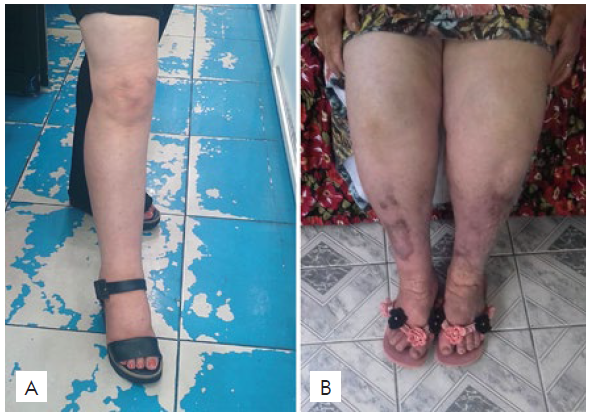
Figura 4 Imagem da irmã de 45 anos, representada no heredogra-ma por III-7, com discreto edema unilateral do MI iniciado pelos 30 anos de idade e sem lesões sobrejacentes ao fim de 15 anos (A) e da tia paterna de 68 anos, representada no heredograma por II-3, com lesões que se iniciaram pelos 20 anos, afectam ambas as pernas e se caracterizam também por edema não depressível e esclerose do terço distal, mas com lesões menos exuberantes mesmo em idade mais avançada.
DISCUSSÃO
A doença de Milroy caracteriza-se clinicamente por edema ge-ralmente bilateral (85%) restrito aos membros inferiores, indolor, não ultrapassando a altura dos joelhos em 94% dos casos.3,6Também podem ocorrer veias varicosas (23%), celulite (20%), papilomatose (10%) e hidrocelo nos homens (37%).3,6Um achado característico da área edematosa é a presença de esclerose cutânea levando à ausência do sinal do cacifo (ou godet).1,6Alterações ungueais também são descritas, como unhas do halux em “ski-jump”, espessamento ungueal e coloração amarelada.6
Os sintomas podem surgir desde o nascimento (97%) ou na juventude e é possível observar variação de apresentação entre membros da mesma família, desde acometimento apenas dos pés até lesões com extensão acima dos joelhos.1-3,6No caso relatado, o edema só foi notado pela paciente no início da adolescência e houve expressiva variação clínica entre os membros da família acometidos, sendo esta paciente o caso mais grave.
Existem outros tipos de linfedema primários, além da doença de Milroy, porém em geral mais raros e associados a anomalias congênitas, como polidactilia, sindactilia, colestase, malformação vascular cerebral, quilotorax, etc.2 As formas secundárias de linfedema são mais frequentes e ocorrem como consequência a algum evento obstrutivo ou inflamatório, como neoplasias com compressão extrínseca, radioterapia, sarcoidose, filariose, infecção estreptocócica de repetição (elefantíase nostra verrucosa), etc.2,4
As lesões cutâneas não costumam evoluir com malignização, porém há cinco relatos de desenvolvimento de tumores vasculares: hemangioendotelioma retiforme, hemangioendotelioma kaposiforme, linfangiosarcoma e angiossarcoma e todos apresentaram atraso no diagnóstico por se apresentarem clinicamente como “feridas infectadas” ou eczema.5 No caso apresentado, a presença de lesões de aspecto verrucoso de longa duração suscitou a busca ativa de lesões sugestivas de transformação maligna, mas biópsias cutâneas em 3 locais descartaram a presença de malignidade.
Outra complicação frequente é o desenvolvimento de infecções secundárias, como celulite, descrita em 20% dos casos, a qual pode ser recorrente e demandar o uso prolongado de antibióticos.6 No caso relatado, chamava atenção a grande quantidade de sulcos e vales entre as diversas lesões hipertróficas, o que dificultou as medidas de higiene, culminando em episódios infecciosos recorrentes como celulite e miíase, necessitando de tratamento específico.
O diagnóstico definitivo da doença de Milroy é realizado por estudos genéticos, porém é frequentemente feito com base na história clínica e familiar compatíveis, associada a exames complementares de imagem, como linfocintigrafia e linfangiografia.4,6No caso relatado, foi realizado apenas o heredograma da paciente devido às limitações de recursos do hospital.
O tratamento consiste em medidas anti-edema como elevação dos membros inferiores, uso de bandagens elásticas compressivas e drenagem linfática manual.1-3,6Podem também ser utilizados diu-réticos intermitentemente1 e realizar dietas hipocalóricas e hipossódicas apropriadas.2 É importante realizar uma rotina de cuidados e higiene da pele para evitar fenômenos infecciosos (erisipela/celulite) e linfangite.2
Existem, ainda, opções cirúrgicas nos casos mais avançados e refratários às medidas clínicas.1,2,5Estas consistem na remoção de tecido linfedematoso e de papilomas, assim como realização de anastomose linfaticovenosa ou transferência de tecido contendo linfonodo vascularizado, criando uma via alternativa para a drenagem de linfa no membro acometido.2
No caso relatado, foi optado por instituir apenas medidas clínicas anti-edema e orientações de higiene para as quais a paciente manifestou sempre baixa aderência. Acreditamos que, neste caso, o atraso na instituição do tratamento, a obesidade e a dificuldade na higiene contribuíram para o desenvolvimento de quadro exuberante com infecções secundárias recorrentes.