Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Portuguesa de Imunoalergologia
versión impresa ISSN 0871-9721
Rev Port Imunoalergologia vol.27 no.1 Lisboa mar. 2019
https://doi.org/10.32932/rpia.2019.03.007
ALLERGYMAGE
Pustulose generalizada exantemática aguda
Acute generalized exanthematous pustulosis
Joana Pita, Rosa-Anita Fernandes, Carlos Loureiro, Ana Todo-Bom
Serviço de Imunoalergologia, Centro Hospitalar e Universitário de Coimbra, Coimbra, Portugal
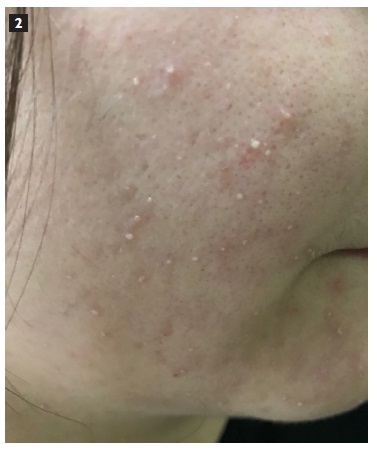
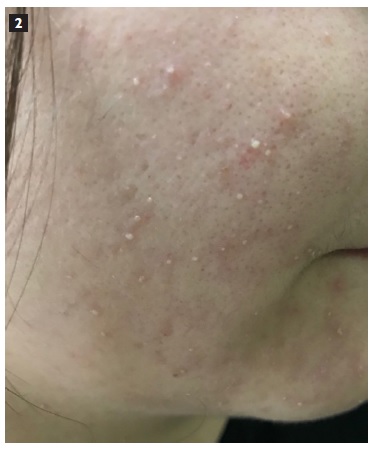
COMENTÁRIO
A pustulose generalizada exantemática aguda é uma reação adversa cutânea grave1,2. Pode ser causada por fármacos (90% dos casos, aminopenicilinas, sulfonamidas, hidroxicloroquina, anti-fúngicos), infecções víricas ou bacterianas. Clinicamente manifesta-se por pequenas pústulas estéreis de aspeto não-folicular, numa base eritematosa e pruriginosa, localizadas preferencialmente ao tronco e pregas cutâneas1. Tipicamente, 48 horas após a toma do fármaco suspeito surge febre e pustulose1. Nos casos mais graves pode existir atingimento das mucosas e envolvimento sistémico (20% dos casos3). Analiticamente há leucocitose e neutrofilia. A evolução é geralmente benigna, com resolução clínica em cerca de duas semanas4.
O diagnóstico diferencial inclui psoríase pustulosa, DRESS, SSJ e NET1,4. O tratamento inclui a interrupção do fármaco suspeito, a prevenção de infeções, a corticoterapia tópica e/ou sistémica e terapêutica anti-histamínica1-4.
Os autores descrevem o caso de uma mulher de 23 anos que iniciou febre (38,1ºC) e pústulas na face, membros superiores e tronco, três dias após o início de amoxicilina/ácido clavulânico 875/125mg 2id por amigdalite aguda. Analiticamente apresentava leucocitose (14 000 células/ml) e aumento da proteína C reativa (PCR 5 mg/dL). O antibiótico foi suspenso e a doente medicada com eritromicina, metilprednisolona na dose de 1mg/kg e bilastina 20mg 2id com resolução completa das lesões.
COMMENT
Acute generalized exanthematous pustulosis (AGEP) is a severe cutaneous adverse reaction1,2. It can be caused by drugs (in 90% of cases; mostly aminopenicillins, sulfonamides, hydroxycloroquine and anti-fungal agents), viral/bacterial infections. Clinically, AGEP is characterized by small non-follicular, sterile pustules on an erythematous base, affecting mostly the trunk and intertriginous regions1. Typically, 48 hours after taking the culprit medication, the affected patient develops fever and pustulosis1. In severe cases, there can be mucous membranes involvement or systemic involvement (which occurs in 20% of cases3).
Leukocytosis and neutrofillia may exist on blood analysis. Evolution is usually benign, with clinical resolution in 2 weeks4. Differential diagnosis includes pustular psoriasis, DRESS, SJS and TEN1,4. Treatment is based on culprit drug withdrawal, preventing infections, topical or systemic corticosteroids and anti-hystamines1-4.
The authors present a case of a 23-year-old woman who developed fever (maximum 38.1ºC) and pruriginous pustular lesions on the face, upper arms and trunk, 3 days after initiating amoxicillin and clavulanic acid (875/125mg bid) due to acute tonsillitis. Complete blood count showed leukocytosis of 14000 cells/ml and elevated C-reactive protein (5 mg/dL). The culprit drug was suspended, and erythromycin was prescribed, as well as methylprednisolone 1mg/kg, and bilastine 20mg bid with resolution of skin lesions.
ALLERGYMAGE GLOSSÁRIO DE ABREVIATURAS:
AGEP – Acute generalized exanthematous pustulosis
DRESS – Drug eosinophilia with systemic symptoms
NET – Necrólise epidérmica tóxica
SSJ – Síndrome de Stevens-Johnson
SJS – Stevens-Johnson syndrome
TEN – Toxic epidermic necrolysis
REFERÊNCIAS
1. Szatkowski J, Schwartz R-A. Acute generalized exanthematous pustulosis (AGEP): A review and update. J Am Acad Dermatol. 2015;73:843-8. [ Links ]
2. Alniemi D, Wetter D, Bridges A, el-Azhary R, Davis M, Camilleri M, et al. Acute generalized exanthematous pustulosis: clinical characteristics, etiologic associations, treatments, and outcomes in a series of 28 patients at Mayo Clinic, 1996-2013. Int J Dermatol 2017;56:405-14. [ Links ]
3. Feldmeyer L, Heidemeyer K, Yawalkar N. Acute generalized exanthematous pustulosis: Pathogenesis, genetic background, clinical variants and therapy. Int J Mol Sci 2019;27;17. [ Links ]
4. Gubiani M, Gil E, Boldrini M, Ortiz M, Pinardi B. Pustulosis exantemática generalizada aguda secundária a hidroxicloroquina. Arch Argent Dermatol 2014;64:234-8. [ Links ]
Data de receção / Received in: 01/11/2018
Data de aceitação / Accepted for publication in: 04/11/2018














