INTRODUÇÃO
A epicondilalgia é uma condição comum e um dos motivos mais frequentes de consulta médica por patologia não traumática do cotovelo (1). Afeta de 1% a 3% da população, entre os 30 e os 64 anos de idade (1) (5). Predomina no membro superior dominante (5), está associada aos movimentos repetitivos e esforços, não tendo predisposição por sexo, apesar de um estudo recente ter demonstrado maior incidência de Epicondilite Lateral (EL) em mulheres (3). Quando a dor persiste por mais de três meses é considerada crónica (11).
A Epicondilite é uma das patologias músculo-esqueléticas mais frequentes do membro superior (4), caraterizando-se por dor no epicôndilo lateral do úmero (Epicondilite lateral ou “de tenista”) ou dor no epicôndilo medial/epitróclea (Epicondilite Medial- EM ou “de golfista”), associada a múltiplos traumatismos causados por movimentos repetitivos (3). Na maioria dos casos, é autolimitada e controlada apenas com a toma de analgésicos, mas em alguns doentes os sintomas podem persistir a longo prazo, sendo refratários aos tratamentos instituídos (1) (2) (16). Em 90% dos casos existe recuperação no período de um ano de forma conservadora (5).
O diagnóstico mais frequente é a EL ou "cotovelo de tenista", descrito pela primeira vez na literatura por Runge, em 1873. Não sendo considerada uma condição inflamatória, é caracterizada pela existência de alterações degenerativas (tendinose) dos tendões extensores do punho envolvendo a sua inserção no epicôndilo lateral do úmero. É frequentemente autolimitada e cerca de 3/4 dos pacientes recuperam em 12 a 18 meses, mas 1/4 apresentam sintomas persistentes (1) (2) (16). Ela afeta cerca de 15% dos trabalhadores que realizam tarefas repetitivas com as mãos.
A assistência médica necessária e o tempo de absentismo associado traduz elevados custos. Nos Estados Unidos da América, os cuidados médicos e o tempo de trabalho perdido associados estão estimados em mais de 22 mil milhões de dólares americanos anualmente, sendo fundamental a intervenção precoce no âmbito da Saúde Ocupacional, para a prevenção e tratamento adequado (8). A EM é menos frequente e representa apenas 10 a 20% do total de diagnósticos de Epicondilite (8), tendo um prognóstico favorável com uma taxa de recuperação a três anos de 81% (3).
Existem muitas condições patológicas que podem mimetizar uma Epicondilite, como a plica sinovial intra-articular (prega da cápsula articular), osteocondrite dissecante (OCD), artrite/alterações degenerativas radiocapitelares, instabilidade rotatória posterolateral do cotovelo, síndrome do túnel radial (compressão do nervo interósseo posterior “PIN”), radiculopatia cervical com dor irradiada para o cotovelo e antebraço, inflamação/edema do músculo ancôneo, doenças inflamatórias (por exemplo artrite reumatoide) e infeções (como Propionibacterium acnes) (1) (16).
ENQUADRAMENTO
ETIOLOGIA
Qualquer atividade que exija a contração repetida e o uso excessivo dos músculos do antebraço (ténis, digitação, trabalho manual, uso de instrumentos musicais) podem cursar com tendinose (1) (16). A realização de esforços com os membros superiores que exijam flexão, torção/rotação com o antebraço são fatores de risco associados a Epicondilite (3). Movimentos repetitivos e prolongados do punho e antebraço foram associados a EL e EM num estudo longitudinal prospetivo de três anos, em trabalhadores de várias profissões, com maior prevalência, no sexo masculino, em trabalhadores da construção civil (carpinteiro; instalador de pavimentos e serralheiro) e, no sexo feminino, na profissão de empregada doméstica (3) (4). Vários estudos demonstraram a associação entre a incidência desta patologia e a exposição laboral ou prática desportiva: os esforços físicos repetitivos associados à flexão/extensão do cotovelo e flexão do punho (superiores a duas horas por dia) (4) (16), a supinação do antebraço superior a 45 graus em combinação com a realização de esforços elevados em mais de 5% do tempo (4), a realização de esforços repetitivos com cargas superiores a um quilograma ou mobilização de cargas superiores a vinte quilogramas mais de dez vezes por dia (16). Além do dano físico, pode existir um importante impacto psicológico, por vezes manifestando-se como fator agravante do stress ocupacional (3). Foram também identificados outros fatores associados, como o tabagismo e a obesidade (1) (4).
PATOGÉNESE
A patogénese permanece ainda desconhecida, mas parece existir uma combinação de patologia do tendão, alteração na perceção e da resposta local à dor e comprometimento motor (1) (16) (17). Embora a Epicondilite tenha sido classicamente identificada como um processo inflamatório, histologicamente não se verifica um predomínio de inflamação. Assim, a maioria dos autores considera esta doença como sendo uma tendinose angiofibroblástica (hiperplasia de tecido de granulação que perturba a síntese de colagénio), descrita como um processo degenerativo sintomático do tendão, consequência de microtraumatismos repetidos, associado a desorganização tissular e neovascularização na região afetada (16) (17). A vascularização do tendão é deficitária e as contrações musculares sustentadas podem levar à isquemia desta estrutura, assim como o aparecimento de sinais de regeneração de fibras (1) (16). Diversos mecanismos fisiopatológicos adicionais têm sido avaliados: um estudo sugere o crescimento vasculo-nervoso na origem comum dos tendões extensores do punho como principal fonte de dor na EL (17), as atividades repetitivas aumentam a temperatura local, o que pode originar lesões hipertérmicas na entese; a sintomatologia pode resultar em subutilização do tendão, levando ao enfraquecimento progressivo e aumentando o risco de lesão. Concomitantemente com a subutilização, as forças de cisalhamento levam à formação fibrocartilaginosa na entese do músculo extensor radial curto do carpo, o que contribui para o enfraquecimento da junção tendão-osso (1) (16).
Apesar de todas essas considerações, faltam esclarecimentos que expliquem a grande variabilidade de sintomatologia entre os pacientes.
CLÍNICA
O diagnóstico geralmente é clínico, mas alguns pacientes podem beneficiar de imagens adicionais para um diagnóstico diferencial específico (1). Na EL, a dor aumenta na face lateral do cotovelo ao realizar extensão resistida do punho (“Cozan Test” positivo - deve ser realizado com o cotovelo em extensão) e na flexão passiva do punho (estiramento dos músculos extensores). O tendão do músculo extensor radial curto do carpo ou ECRB é o mais frequentemente afetado na EL, mas o supinador e outros extensores do punho, como o extensor radial longo do carpo, extensor dos dedos, extensor do quinto dedo e o extensor cubital do carpo podem estar envolvidos (16). Na EM, a sintomatologia é exacerbada com a flexão resistida do punho e com a extensão/estiramento passivo dos músculos flexores do punho (5).
TRATAMENTO
Apesar da sua prevalência relativamente alta, não existe um algoritmo de tratamento efetivo e consistente, universalmente aceite. No entanto, alguns princípios gerais devem ser tomados em consideração: a terapêutica deve ser orientada para o controlo da dor, preservação do movimento, melhoria da força de preensão/resistência, regresso à função normal e controlo de deterioração clínica adicional (1) (5) (16). Vários tratamentos não cirúrgicos foram propostos, mas nenhum demonstrou superioridade em relação a outros, portanto, não existem evidências que apoiem uma recomendação específica (1) (3).
Na grande maioria dos pacientes, os sintomas desaparecem com o repouso, com a modificação da atividade e com a realização de técnicas de tratamento conservador. Aconselham-se os pacientes com sintomas graves ou persistentes para o cumprimento de um plano adequado de tratamento conservador com associação de múltiplas técnicas, descritas abaixo, previamente à indicação para realização de cirurgia, que deve ser reservada apenas para os casos mais graves (1) (3). Nos últimos anos foram desenvolvidas novas alternativas de tratamento conservador com resultados promissores, mas é importante informar o paciente sobre a importância do comprometimento com o plano de tratamento, pois poderão transcorrer meses até que a melhoria seja alcançada (1). Face ao tratamento cirúrgico da Epicondilite, existem diversas abordagens: através de cirurgia aberta, via percutânea e artroscópica; não existindo, no entanto, consenso sobre qual a melhor, faltando evidência que apoie uma técnica específica em detrimento de outra (1).
Os principais tratamentos utilizados são os seguintes:
1. Repouso, modificação ou evicção de atividades que exacerbem a dor, geralmente cursam com um alívio sintomático (1).
2. Fármacos anti-inflamatórios não esteroides (AINE’s): podem ser úteis para o alívio a curto prazo dos sintomas. Não se encontram diferenças significativas entre os AINE’s administrados por via oral ou tópica (1).
3. Modalidades relativas a um programa de reabilitação:
3.1. Cinesioterapia: atua no alívio da dor e na manutenção das amplitudes de movimento (1).
3.2. Eletroterapia.
3.2.1. Iontoforese: atua com a aplicação de uma leve corrente elétrica contínua que conduz moléculas com carga através da pele, permitindo que a medicação tópica penetrar os tecidos mais profundamente (5).
3.2.2. Laser de baixa intensidade: provoca um efeito estimulante na produção de colagénio nos tendões (1) (5) (16).
3.2.3. Ondas de choque (ECWS): funciona com um gerador de ultrassons de frequência específica aplicado diretamente sobre a pele adjacente ao tendão afetado (1). É usada energia nos tecidos com diferente impedância acústica, com o intuito de promover a regeneração tissular e reduzir a dor ao estimular fibras nervosas para provocar analgesia (5), mas o mecanismo de ação não é completamente conhecido (16).
3.2.4. Outras técnicas: Ultrassons; Correntes analgésicas (estimulação nervosa elétrica transcutânea - TENS); Termoterapia (calor e frio).
4. Produtos de apoio:
4.1. Bandas de antebraço (“brace”): reduzem a tensão nos músculos extensores do punho (1).
4.2. Talas imobilizadoras de punho: ortóteses de repouso do punho em extensão, utilizadas na EL (16).
5. Procedimentos minimamente invasivos:
5.1. Injeções de corticosteroides: comumente usadas para tratar a Epicondilite, para o controlo da resposta inflamatória local e na mediação da dor. Se administrados via injetável demonstram melhores resultados do que os AINE’s em quatro semanas mas, a longo prazo, nenhuma diferença foi observada (1) (5); inclusivamente foi demonstrado agravamento da sintomatologia a médio prazo (cerca de 26 semanas) (1) (2) (17). Assim, devem ser evitados, a menos que o objetivo seja a curto prazo (como um tenista profissional a meio da época desportiva), pois a maioria dos pacientes melhora sem corticosteroides e quando utilizados devem fazer parte de um programa de reabilitação. A infiltração na EM deve ser realizada com prudência devido à proximidade do nervo cubital (17). Os doentes devem ser avisados sobre os potenciais efeitos secundários, incluindo alterações na coloração da pele, perda muscular e atrofia adiposa (1).
5.2. Injeções de sangue autólogo: acredita-se que estimule uma resposta inflamatória que recrutará os nutrientes necessários para promover a cura. Foram relatados bons resultados a curto prazo, no entanto, nenhum benefício foi encontrado a longo prazo e o seu uso é recomendado apenas para casos recidivantes, quando outras modalidades de tratamento falharam (1) (5) (16).
5.3. Injeções de plasma rico em plaquetas (PRP): consiste na extração do sangue do paciente, centrifugação e reinjeção do plasma no epicôndilo. Teoricamente facilitam a cura do tendão através da libertação de fatores de crescimento no local, que potenciam o processo de regeneração do tendão (16). Foram relatadas melhorias significativas nos grupos que receberam PRP em relação aos que receberam corticosteroides injetáveis (dois anos de seguimento) (5). No entanto, não foram observadas diferenças significativas entre o PRP e as injeções de sangue autólogo (5) (19). A injeção de PRP não demonstrou produzir alterações ecográficas tendinosas, ao contrário dos corticosteroides injetáveis, que provocaram diminuição da espessura do tendão (5). No entanto, o número de estudos ainda é reduzido e existe uma grande variedade no modo de preparação e ativação do PRP em diferentes sistemas comerciais, o que dificulta a obtenção de conclusões claras sobre a sua eficácia (16) (18). Novas regulamentações poderão retardar a adoção destas últimas técnicas (1).
5.4. Injeções de toxina botulínica do tipo A: atuam na junção neuromuscular diminuindo o tónus muscular, reduzindo a tensão em repouso na inserção do ECRB, o que poderá ser benéfico no alívio da dor. Verificou-se melhoria da dor entre a quarta e a décima segunda semana após injeção, no entanto foram relatados vários casos de efeitos secundários, como diminuição da força de extensão dos dedos da mão (5) (16). Assim, ainda não existe consenso sobre o seu uso e os efeitos são condicionados pela técnica, pelo profissional e pela dose (16). Existem também vários estudos sobre a toxina botulínica aplicada de forma intradérmica para o tratamento da dor localizada. O benefício crê-se que se deva ao bloqueio de neuromediadores que atuam na dor (como o glutamato; a substância P, entre outros).
5.5. Tratamento térmico por radiofrequência percutânea: um elétrodo de radiofrequência é introduzido por via percutânea que, quando ativado, produz uma lesão térmica, induzindo uma microtenotomia e removendo o tecido patológico (1) (16). Um estudo demonstrou melhoria significativa da dor em 85% dos pacientes com EL persistente, sem ser observada redução na espessura do tendão (16).
5.6. Acupuntura: demonstrou bons resultados no controlo da dor, no seguimento a curto prazo (duas a oito semanas após o tratamento). No entanto, os resultados a longo prazo permanecem pouco claros (1) (16).
5.7. Proloterapia: consiste numa injeção composta por substâncias osmóticas/irritativas (dextrose ou polidocanol) e/ou quimiotáticos (moruato de sódio), que promovem a inflamação no tecido alvo. Propõe-se que a reação iatrogénica inflamatória local, induza a proliferação de fibroblastos e a síntese de colagénio, levando à reparação das fibras lesionadas na região do epicôndilo. Verificaram-se resultados superiores frente ao placebo, mas não demonstrou maior eficácia que os corticoides ou lidocaína injetáveis (5).
5.8. Mesoterapia ou intradermoterapia é um procedimento médico minimamente invasivo, introduzido por Michel Pistor (em 1958), um Fisiatra francês que utilizou a técnica como terapia inovadora analgésica em diversas patologias reumatológicas (15). Consiste na aplicação direta, na região a ser tratada, de múltiplas injeções intradérmicas de substâncias farmacológicas (12) (13) (14). Este método é capaz de estimular o tecido que recebe os fármacos tanto pela ação da punção, como pela ação farmacológica e defende que uma das suas vantagens é evitar o uso de medicação sistémica. A derme funciona como um reservatório a partir do qual os produtos ativam recetores dérmicos e se difundem lentamente, utilizando a unidade microcirculatória (13) (14). Múltiplas punções demonstraram maior benefício do que escassas injeções (13).
Um conceito importante no tratamento da dor crónica é o de sensibilização central, que se define como uma “amplificação do sinal transmitido ao Sistema Nervoso Central (SNC) e que é traduzido por uma hipersensibilidade à dor” (20). Este amplo conceito resulta da alteração no processamento da informação no SNC, disfunção dos mecanismos inibitórios descendentes (21), aumento da atividade dos mecanismos facilitadores de dor (22) e da potenciação de sinapses nervosas no córtex cingulado anterior (23). Assim, uma das correntes cada vez mais utilizadas no tratamento de dor crónica é a tentativa de bloqueio deste ciclo-vicioso, quer pelo bloqueio do “input” sensitivo periférico, quer pela regulação do seu efeito central, sendo também este um dos objetivos do tratamento. Foi demonstrada a difusão dos produtos farmacológicos por mesoterapia, porém a explicação do mecanismo de ação pelo estímulo de recetores locais ou de recetores à distância continuou a ser empírica. Com base nesta teoria, desenvolveu-se o conceito de interface meso, que corresponde à superfície de contato estabelecida entre os produtos e o tecido injetado- quanto mais fragmentada for a substância injetada (múltiplas injeções com menor quantidade possível do produto), maior será a interface meso e maior o número dos recetores dérmicos ativados (13). Existem relatos da utilização da Mesoterapia para tratamento de diversas patologias, nomeadamente nas doenças músculo-esqueléticas, existindo referência a benefício no tratamento de tendinose, cervicobraquialgia, lombalgia e patologias dermatológicas (13).
O objetivo deste tipo de administração é a modulação da farmacocinética da substância injetada, prolongando o efeito a nível local. Uma das principais vantagens é a possibilidade de obter um efeito farmacológico localizado sem a necessidade de altas concentrações sistémicas, o que reduz o risco de efeito/interação sistémica. Este método pode ser incluído como abordagem terapêutica adicional para o controlo da dor localizada e também demonstra benefícios na existência de sinergismo com outras terapias (14) (15).
A dor musculoesquelética crónica resulta de uma complexa interação de fatores mecânicos e bioquímicos (14). Foram demonstrados benefícios clínicos da Mesoterapia em alguns tipos de dor localizada, com necessidade de menores doses de AINE’s, relaxantes musculares, anestésicos e outros analgésicos. Uma série de estudos, incluindo 2422 pacientes com condições musculoesqueléticas dolorosas (artrite, cervicalgia, lombalgia e tendinopatia) demonstrou resultados promissores, constatando-se a redução da dor em pelo menos 50% dos indivíduos comparativamente ao início (11) (14). Quando o uso de fármacos anti-inflamatórios/analgésicos está contraindicado ou não podem ser prescritos por longos períodos de tempo devido a razões de segurança, são necessárias estratégias de tratamento alternativas. Portanto, sempre que o tratamento sistémico aumente o risco de reações ou interações farmacológicas, deverão ser consideradas estratégias localizadas para analgesia (14).
Num estudo observou-se que, após um período de três semanas de tratamento, a administração de AINE’s com Mesoterapia produziu os mesmos efeitos terapêuticos que os induzidos pela administração por via oral. Ambos diminuíram significativamente a intensidade da dor e a incapacidade para as atividades de vida diárias, no entanto apenas o grupo de Mesoterapia demonstrou uma melhoria prolongada até três meses. Mostrou-se uma eficácia similar entre a Mesoterapia e a terapia sistémica convencional apesar da menor dose de fármaco administrada (25 versus 50mg) (15). Também se observou a diminuição do risco de reações adversas a curto prazo (três semanas) no grupo de Mesoterapia.
O procedimento básico das injeções intradérmicas é descrito na literatura de diversas formas, o que reflete a falta de um padrão metodológico (13). Apenas a profundidade da injeção foi definida a partir de estudos científicos. Considera-se que a difusão de um produto em mesoterapia depende da profundidade em que é injetado, pois a via intradérmica tem uma farmacocinética própria e, por isso, recomenda-se uma profundidade máxima de quatro milímetros (mm) (11) (13). Quanto mais superficial a injeção, mais lenta é a difusão, permanecendo o produto mais tempo no local desejado. O produto injetado até 10mm difunde-se mais depressa e atinge rapidamente a circulação sistémica, sendo também eliminado com maior velocidade do que quando a punção é realizada até 4mm de profundidade. Um estudo verificou que 50% dos fármacos injetados a menos de 4mm de profundidade permaneceriam no ponto de injeção após dez minutos, enquanto apenas 16% dos fármacos injetados a mais de 4mm, permaneceriam no local após esse período (13). As injeções devem abranger a área a ser tratada e a distância entre elas é variável (de um a quatro centímetros). As aplicações são realizadas com periodicidade inicial semanal, sendo progressivamente alargados os períodos de aplicação. O número de sessões necessário é muito variável e respeita a evolução, podendo realizar-se até várias dezenas. Devem-se aplicar pequenos volumes por injeção (13).
São utilizadas pistolas que atuam como injetores eletrónicos de múltiplos pontos permitindo a quantificação do volume e da profundidade da aplicação. A sua desvantagem é a dificuldade de esterilização da pistola, embora todo o restante material (agulha, válvula antirretorno, mira e seringa) é esterilizado e de uso único. A introdução da agulha na pele deve formar um ângulo de 30° a 45° (13) (14) e pode causar um leve desconforto durante a aplicação, mas é geralmente bem tolerada. Foram descritas algumas reações adversas transitórias e reversíveis (alergias; equimose; prurido; irritação; urticária) e há relatos de complicações, como infeção por micobactérias, erupção liquenoide, indução de psoríase, necroses cutâneas, lúpus eritematoso sistémico, paniculite, acromia e atrofia dérmica. No entanto, estas foram associadas a erros nos procedimentos de assepsia, técnica inadequada ou a efeito adverso do fármaco (13).
METODOLOGIA
Realização de um estudo prospetivo de série de casos, sem grupo de controlo, decorrido entre 2017 e 2020, numa Unidade Local de Saúde (ULS).
Os critérios de inclusão neste estudo foram:
Utentes da ULS, seguidos na consulta de Mesoterapia do serviço de Medicina Física e Reabilitação;
Epicondilites crónicas com sintomatologia e limitação funcional refratárias, apesar da realização prévia de múltiplos tratamentos (programas de reabilitação, procedimentos minimamente invasivos e/ou tratamentos cirúrgicos);
Doentes que aceitaram participar no tratamento e estudo;
Doentes que aderiram ao programa de tratamentos preconizado.
Os critérios de exclusão deste estudo foram:
Epicondilites agudas;
Epicondilites crónicas não refratárias a outros tratamentos;
Epicondilites agudas ou crónicas que ainda não tivessem efetuado quaisquer tratamentos prévios;
Verificação de reações adversas/alergias aos produtos utilizados;
Doentes que durante o curso do tratamento iniciassem complementariamente outras estratégias de tratamento.
Foi aplicado um questionário com uma escala validada para Português de Portugal (“Quick DashScore”) relativo à perceção do sujeito sobre a sua situação clínica. É pontuado de um (melhor) a cinco (pior), em duas componentes: onze questões sobre incapacidade para realização de AVD’s (Atividades de Vida Diária)/sintoma e quatro itens relativos ao trabalho. Foi respondido por cada utente antes de iniciar o tratamento de Mesoterapia e após a sua realização. O score de incapacidade/sintomas foi calculado da seguinte forma: QuickDASHScore = ((soma de n respostas/n) - 1) × 25, no qual “n” equivale ao número de respostas.
Este permitiu a recolha de dados sobre a incapacidade para realização de AVD’s; limitação funcional com implicação nas atividades sociais; classificação da gravidade da dor e/ou parestesias; influência na qualidade do sono pela sintomatologia; limitações no desempenho da atividade laboral (qualidade e tempo de resposta na realização das tarefas laborais). O sucesso no tratamento foi definido com a redução superior a 25% na incapacidade/sintomas constatados no QuickDASHScore após a realização do tratamento.
Efetuou-se uma avaliação inicial de cada um dos participantes, nomeadamente a avaliação da dor à palpação do epicôndilo, sensibilidade ao toque na região afetada e irradiação no braço/antebraço (pesquisa de sinais de sensibilização central) e a realização do teste de Cozan. Em todos os casos foi confirmado o diagnóstico ecograficamente antes de iniciar o tratamento e foram reavaliados todos estes parâmetros nas consultas subsequentes.
O tratamento de Mesoterapia foi aplicado por um médico Fisiatra em consulta de especialidade, com o protocolo: uma vez por semana (nas primeiras três semanas); posteriormente uma sessão a cada quinze dias (três sessões); depois uma sessão mensal (duas sessões); progressivamente alargando o prazo entre sessões em um mês e meio; dois meses; três meses de intervalo e/ou até à data de alta.
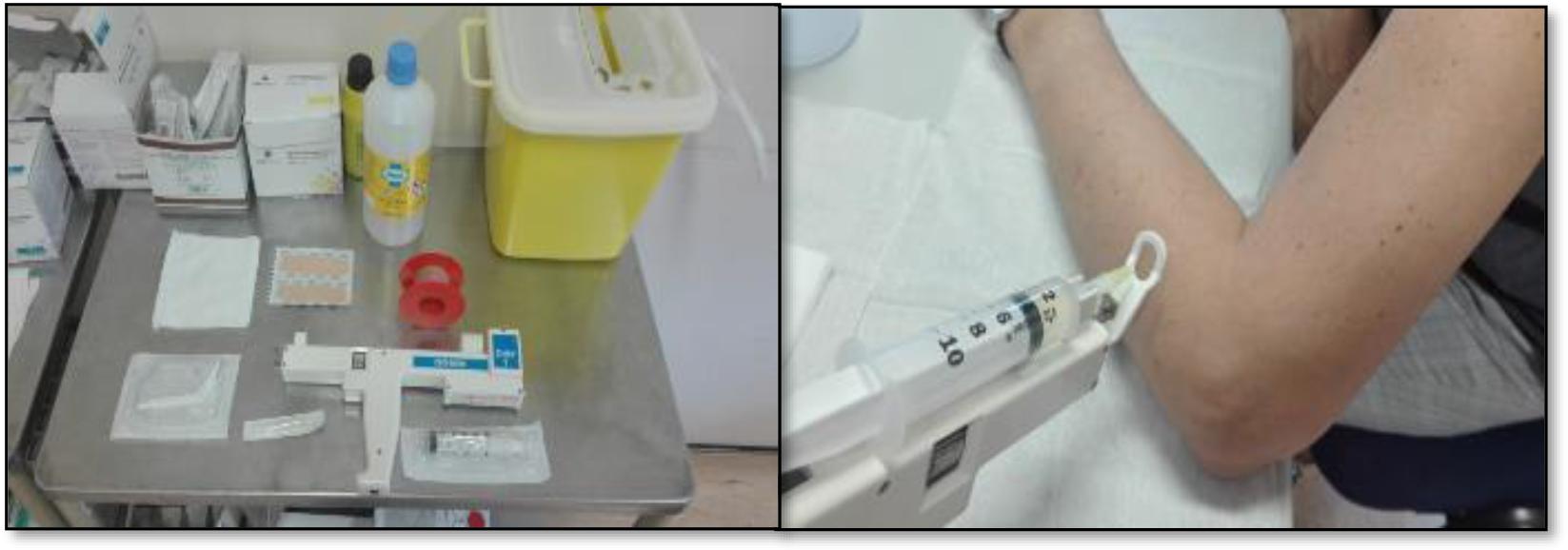
Para os tratamentos foi utilizada uma pistola de Mesoterapia DHN1, um kit (com mira e válvula antirretorno), e uma agulha hipodérmica (30 Gauge - 0,3 x 4mm) para aplicação da solução injetável composta por 1 mililitro (ml) de Cloridrato de Lidocaína a 2%, 1ml de Piroxicam 20mg/ml S.I. e 1ml de Sulfato de Glucosamina 400 miligramas (mg)/3ml (na mesma proporção) (Figura 1). Tiveram-se em conta as medidas de assepsia imprescindíveis e efetuou-se analgesia cutânea em spray com cloreto de etilo.
Complementariamente ao estudo foi efetuada uma pequena revisão através da base de dados Medline e UpToDate utilizando os termos: epicondilite; tendinopatia crónica; patologia do cotovelo; tratamento da epicondilite e mesoterapia; selecionando artigos científicos publicados nos últimos quinze anos que contivessem informação relativa à definição e caraterização de Epicondilite, etiopatogénese, clínica, tratamento (técnicas; resultados) e relativos ao tratamento de Mesoterapia.
RESULTADOS
Neste estudo foram incluídos sete indivíduos (sendo cinco do sexo feminino), com idades compreendidas entre os 37 e 55 anos de idade (média x̄=44 anos); com diversas atividades profissionais (assistentes técnicos/as administrativos/as; assistente operacional na área da saúde; funcionário/a de caixa em supermercado; técnico/a superior municipal; marinheiro/a; cozinheiro/a).
Todos os doentes selecionados já tinham efetuado durante vários meses/anos programas de reabilitação no hospital ou em regime de ambulatório e, inclusivamente, submetidos a diversas infiltrações cortico-anestésicas sem benefício significativo. Dois dos participantes haviam realizado intervenções cirúrgicas sem melhoria. Nenhum destes doentes instituiu complementariamente, durante o curso dos tratamentos, novas técnicas de tratamento conservador ou cirúrgico (facto que foi monitorizado durante as consultas). Não se verificaram reações adversas relevantes exceto alguns hematomas e dor ligeira-moderada durante a aplicação. Apesar da dor produzida pela aplicação intradérmica, o benefício no alívio álgico e ganho de capacidade funcional que descreveram logo após a primeira aplicação levou a que nenhum abandonasse o programa de tratamentos proposto.
O indivíduo nº1, de 37 anos, sexo feminino, foi submetida a duas cirurgias do cotovelo em 2014, sem melhoria de sintomas. Após onze sessões de Mesoterapia apresentou uma melhoria de incapacidade global de 34,1% e de 25% associada ao trabalho e uma diminuição da dor de muita (4) para pouca (2).
O indivíduo nº2, de 39 anos, sexo feminino, após treze sessões de mesoterapia apresentou uma melhoria de incapacidade global de 52,3% e uma diminuição da dor de extrema (5) para pouca (2). Não foi avaliada a incapacidade para o trabalho pois não se encontrava a exercer a sua atividade laboral por certificado de incapacidade temporária (motivo não relacionado com a patologia em estudo).
O indivíduo nº3, de 45 anos, sexo feminino, foi submetida em 2015 a cirurgia do cotovelo sem melhoria de sintomas. Após quatro sessões de Mesoterapia apresentou uma melhoria de incapacidade global de 11,3% e de 12,5% associada ao trabalho, não se verificando alteração da intensidade da dor.
O indivíduo nº4, de 55 anos, sexo masculino, após seis sessões apresentou uma melhoria de incapacidade global de 22,7% e de 18,75% associada ao trabalho. Verificou-se uma diminuição da dor de muita (4) para alguma (3).
O indivíduo nº5, de 43 anos, sexo masculino, após quinze sessões apresentou uma melhoria de incapacidade global de 38,7% e de 25% associada ao trabalho. Verificou-se uma diminuição da dor de muita (4) para pouca (2).
O indivíduo nº6, de 39 anos, sexo feminino, após duas sessões apresentou uma melhoria de incapacidade global de 11,3% e de 6,25% associada ao trabalho. Verificou-se uma diminuição da dor de alguma (3) para pouca (2).
O indivíduo nº7, de 52 anos, sexo feminino, após oito sessões apresentou uma melhoria da incapacidade global de 61,4% e uma diminuição da dor de extrema (5) para pouca (2). Não foi avaliada a incapacidade para o trabalho pois não se encontrava a exercer a sua atividade laboral por certificado de incapacidade temporária (motivo não relacionado com a patologia em estudo).
A percentagem média de incapacidade global antes da realização dos tratamentos de mesoterapia foi de 66,56% e após a realização dos mesmos foi de 33,44%, representando uma melhoria média da incapacidade global de 33,12%.
Os participantes não iniciaram simultaneamente o tratamento, o que explica a diferença entre o número de sessões realizadas pelos diversos indivíduos. No período de realização deste estudo, os participantes que realizaram menos de seis sessões não alcançaram os 25% de melhoria na incapacidade global nem na incapacidade para o trabalho. Todos os que realizaram oito ou mais sessões obtiveram no mínimo 25% de melhoria na incapacidade global e inclusivamente percecionaram uma melhoria significativa da dor (três pontos numa escala de um a cinco) - Figura 2 e Tabelas 1 and 3.
Dos sete participantes, dois encontravam-se com Incapacidade temporária absoluta (ITA) para o trabalho (por motivos não relacionados com a patologia em estudo) e, portanto, não foram avaliados no âmbito da incapacidade para o trabalho, tal como é indicado no QuickDASHScore.
Tabela 2 Percentagem de Incapacidade para o trabalho e percentagem de melhoria média dos pacientes
| Paciente | Tempo | Incapacidade Trabalho | % Melhoria | Nº Total de sessões - Datas de realização | |
|---|---|---|---|---|---|
| ♀ 37a | 1 | 2 | 37,50% | 25% | 11 sessões-13/04/2017 a 19/04/2018 |
| 1' | 1 | 62,50% | |||
| ♀ 39a (ITA) | 2 | 2 | NA | NA | 13 sessões - 09/02/2017 a 24/05/2018 |
| 2' | 1 | NA | |||
| ♀ 45a | 3 | 2 | 62,50% | 12,50% | 04 sessões - 01/02/2018 a 21/06/2018 |
| 3' | 1 | 75% | |||
| ♂ 55a | 4 | 2 | 56,25% | 18,75% | 06 sessões - 07/06/2018 a 09/11/2018 |
| 4' | 1 | 75% | |||
| ♂ 43a | 5 | 2 | 12,50% | 25% | 15 sessões - 01/04/2017 a 27/10/2017 |
| 5' | 1 | 37,50% | |||
| ♀ 39a | 6 | 2 | 43,75% | 6,25% | 02 sessões - 21/06/2017 e 05/07/2018 |
| 6' | 1 | 50,00% | |||
| ♀ 52a (ITA) | 7 | 2 | NA | NA | 08 sessões - 01/06/2017 a 26/07/2018 |
| 7' | 1 | NA | |||
| Total % melhoria (média) - 18% | |||||
ITA - Incapacidade Temporária Absoluta
Os restantes cinco apresentaram uma melhoria média da incapacidade para o trabalho de 18% (dois participantes obtiveram 25% de melhoria).
Tabela 3 Melhoria média da incapacidade global e da incapacidade para o trabalho
| % Média de incapacidade para o trabalho (antes) | 60,00% |
|---|---|
| % Média de incapacidade para o trabalho (depois) | 42,50% |
| % melhoria média da incapacidade para o trabalho | 17,50% |
| % Média de incapacidade global (antes) | 66,56% |
| % Média de incapacidade global (depois) | 33,44% |
| % melhoria média da incapacidade global | 33,12% |
Todos os indivíduos apresentaram melhoria da incapacidade global para a realização de AVD’s, melhoria da qualidade do sono devido à diminuição dos sintomas que no período noturno os despertavam, melhoria da incapacidade associada à realização das tarefas laborais e melhoria global da intensidade da dor.
DISCUSSÃO E CONCLUSÃO
Identifica-se a necessidade de intervenção implementando novas estratégias de tratamento integradas num plano de reabilitação com múltiplas terapias, para promover uma melhoria da evolução clínica nas Epicondilites crónicas resistentes.
O estudo realizado carece de um grupo controlo que não foi possível incluir, dado o curto período de tempo de implementação da consulta de Mesoterapia na ULS relativamente à data de realização do estudo e devido a todas as especificidades dos participantes estudados (Epicondilites crónicas com múltiplos tratamentos, com ausência de melhoria e com consentimento para o tratamento minimamente invasivo proposto).
Embora o estudo tenha abrangido um número reduzido de participantes, evidenciam-se os diversos benefícios de tratamento alcançados com a mesoterapia nestes casos crónicos refratários, nos quais uma multiplicidade de técnicas realizadas previamente não demonstrou eficácia, nomeadamente na melhoria da sintomatologia a curto e a longo prazo; na diminuição da limitação funcional e das queixas álgicas, com a consequente obtenção da melhoria na capacidade de realização das AVD’s. Verificou-se um melhor controlo da dor, sendo menos intensa e menos frequente; melhoria da qualidade do sono por diminuição das queixas que os despertavam e da capacidade e qualidade de execução das tarefas laborais.
O sucesso do tratamento, de acordo com o QuickDASHScore, é definido com a redução superior a 25% na incapacidade ou nos sintomas constatados após a realização do tratamento. Portanto, neste estudo, obtiveram sucesso de tratamento a maioria dos participantes (quatro dos sete participantes), relembrando que, os que conseguiram menos benefícios, tinham realizado um número reduzido de sessões (duas a seis).
A combinação dos medicamentos aplicados teve por base as suas indicações clínicas e a sua possibilidade de mistura (fármacos existentes em meio líquido que não precipitam quando associados). Assim, foi utilizada a Lidocaína como anestésico, como vasodilatador e veículo para outras substâncias; o Piroxicam como anti-inflamatório e o Sulfato de Glucosamina para a reparação tendinosa. Não se exclui a hipótese de existirem combinações farmacológicas distintas que possam ser mais eficazes que a utilizada neste estudo.
Seria interessante verificar o benefício desta terapia em doentes agudos e em crónicos que nunca tenham efetuado programas de reabilitação mas acreditamos, tal como descrito na literatura, que a maioria dos casos se podem resolver com uma estratégia conservadora, deixando reservado este e outros tratamentos minimamente invasivos para casos mais graves.
Existe uma escassa informação científica publicada sobre o tema, assim, alerta-se para a importância e necessidade de elaboração de mais estudos sobre esta técnica, com metodologia rigorosa, sobre a sua eficácia e sobre o mecanismo de ação da via intradérmica, que permitam esclarecer sobre os benefícios e riscos espectáveis desta abordagem e que possibilitem demonstrar o valor da mesoterapia como procedimento útil no tratamento da epicondilite para que consigamos obter um impacto mais significativo na melhoria da qualidade de vida da população afetada.