1. Introdução
A global melhoria das condições de vida das populações, a evolução da medicina e a melhoria do acesso aos cuidados de saúde desencadeou um aumento progressivo da esperança de vida, especialmente evidente nas sociedades ocidentalizadas, contribuindo para o envelhecimento das populações (Carneiro et al., 2013; Pina & Baixinho, 2020). O envelhecimento enquanto processo de declínio das capacidades físicas, mentais e sociais está associado a adversidades como o maior risco de desenvolvimento de doença, comorbilidade, fragilidade, diminuição da capacidade funcional, menor capacidade de adaptação ao meio (Ferreira et al., 2012). Estas adversidades podem conduzir à dependência funcional por dificuldade ou incapacidade para o autocuidado. As alterações músculo-esqueléticas são comuns, limitando a mobilidade e contribuindo para o aumento da fragilidade e do risco de queda.
De entre as alterações músculo esqueléticas a osteoporose é a maior causa destas complicações. A osteoporose é uma doença associada ao processo de envelhecimento, e afeta predominantemente mulheres após a menopausa (Silva et al., 2018). A diminuição da massa óssea provocada pela osteoporose condiciona alterações arquiteturais especialmente significativas nas metáfises dos ossos longos, originando fragilidade óssea e suscetibilidade para fraturas. Com o aumento do risco de queda com a idade, é natural que aumente também a frequência da fratura da extremidade proximal do fémur (Gomes, 2016; Laires et al., 2015).
A Organização Mundial de Saúde (2007) estima que, aproximadamente 28-35% da população mundial com 65 anos ou mais cai uma vez por ano. Esta percentagem eleva-se para 32-42% na população com mais de 70 anos. A queda pode ser fatal ou causar morbilidade, entre as quais, a Fratura da Extremidade Proximal do Fémur (FEPF) (Laires et al., 2015). Em Portugal a tendência epidemiológica das FEPF tem aumentado. Num estudo transversal realizado entre 2005 a 2013, por Silva e colaboradores (2018) onde foram incluídas pessoas com 65 anos ou mais, os autores concluíram que durante este período, houve uma tendência crescente do número de internamentos por FEPF, a idade média foi de 79,32 anos, 74,5% eram do sexo feminino e a incidência aumentou de 508,49 casos por 100 mil pessoas/ano em 2005 para 628,39 em 2013. (Silva, et al., 2018).
A FEPF define-se como uma solução de continuidade do fémur, desde o limite inferior da sua cabeça até 5 cm abaixo da porção mais inferior do pequeno trocânter (Marti et al., 1993 citado por Silveira et al., 2003). É recomendado o tratamento cirúrgico e que seja o mais precoce possível, idealmente nas primeiras 24 a 48h. Pretende-se não só restaurar a função do membro inferior, para níveis próximos ao anterior à fratura, como prevenir e travar o declínio funcional (Rocha et al., 2009; Silveira et al., 2003).
A localização e o tipo de fratura, associada à idade, ao grau de fragilidade óssea e ao global estado de saúde da pessoa, são elementos importantes na escolha do tipo da abordagem cirúrgica. Geralmente as fraturas extracapsulares estão associadas a uma maior frequência de utilização de técnicas de osteossíntese (alinhamento e fixação). Nas intracapsulares, pelo risco acrescido de necrose avascular é maior a frequência de utilização de próteses (parciais ou totais), principalmente nas subcapitais e transcervicais (Direção Geral de Saúde, 2013; Turesson et al., 2018).
A artroplastia parcial da anca (substituição da cabeça do fémur) é utilizada habitualmente em pessoas com idade avançada e sem sinais de artrose da articulação, pelo que a artroplastia total da anca (ATA) (substituição da cabeça do fémur e do acetábulo) é uma opção cada vez mais utilizada (Direção Geral de Saude, 2013; Turesson et al., 2018).
O impacto epidemiológico da FEPF é notável, requerendo sempre internamento hospitalar, quase sempre intervenção cirúrgica e reabilitação. Estima-se ainda que após um ano deste acontecimento adverso, 50 a 60% das pessoas expressam algum tipo de perda funcional ou motora, 30 a 40% conseguem uma recuperação funcional comparável ao nível pré-fratura e 20 a 30% faleceram (Laires et al., 2015). Por outro lado, verifica-se uma tendência para internamentos cada vez mais curtos, verificando-se também que, um número significativo de pessoas, aquando da alta hospitalar, encontra-se dependente de terceiros para o autocuidado por não ter readquirido autonomia na marcha (Baixinho, 2011; Silveira et al., 2003). O declínio funcional promove a diminuição da qualidade vida, a exacerbação do isolamento social, agrava os custos em saúde e o risco de novas quedas.
Após a cirurgia a intervenção do enfermeiro é essencial para aumentar ou manter o potencial da pessoa e, sobretudo prevenir complicações associadas à imobilidade.
A imobilidade condicionada pela FEPF induz o aparecimento de complicações, perda de funcionalidade, exacerbação das comorbilidades previamente existentes e aumento da mortalidade (Costa et al., 2009).
A imobilidade associada ao internamento hospitalar por FEPF no pré-operatório contribui para agravar as alterações músculo-esqueléticas prévias e, estas são tanto mais graves quanto mais prolongado for o período de imobilidade. Como efeitos adversos da imobilidade destacam-se: a diminuição da massa e da força muscular, diminuição da massa óssea e diminuição da amplitude articular contribuindo para a limitação da atividade física com um impacto considerável na vida das pessoas. Surgem ainda como complicações frequentes: alterações cardiorrespiratórias (pneumonia, atelectasias e fenómenos tromboembólicos), gastrointestinais e urinárias e úlceras por pressão (UPP) (Sousa & Carvalho, 2017a).
O declínio funcional é definido por Ko et al. (2019), como a perda de independência no autocuidado devido a diminuição da capacidade funcional. Acrescenta ainda que o declínio funcional na pessoa idosa internada gera consequências graves, tais como: aumento de morbilidade, dependência, institucionalização e morte. Por conseguinte, uma intervenção de enfermagem de reabilitação durante o internamento é essencial para reduzir o declínio funcional como promover o levante e o treino de marcha precoce, evitando assim, a dependência e aumentar o bem-estar.
A incapacidade ou dificuldade em andar condiciona a capacidade de autocuidado, diminui a qualidade de vida, exacerba o isolamento social, aumenta o risco de novas quedas e agrava os custos em saúde. (Baixinho, 2011; Silveira et al., 2003).
O medo de cair leva a restrição da atividade física, contribuindo para aumentar a debilidade física e o declínio do autocuidado (Melo, 2012;).
O medo de cair constitui por si só um problema, uma vez que contribui para aumentar a fragilidade e é um dos fatores que compromete o processo de reabilitação após FEPF. Identificar e compreender o medo de cair através do instrumento Falls Efficacy Scale - FES é essencial para uma intervenção ajustada que permita o planeamento de cuidados (Lachman et al., 1998).
A pessoa com FEPF, experiencia assim uma fase de transição que implica uma readaptação a uma situação de vida diferente com compromisso da capacidade do autocuidado.
O Enfermeiro Especialista em Enfermagem de Reabilitação (EEER) tendo em conta as competências definidas pela Ordem dos Enfermeiros, é um elemento integrado na equipa multidisciplinar, que atua na prevenção de complicações, na manutenção da função existente e na reeducação funcional, com foco na capacitação para o autocuidado e na reinserção social da pessoa (Bellatti et al., 2014; Crotty et al., 2011; Meehan et al., 2019). Particularizando à situação da pessoa com FEPF a relação terapêutica entre enfermeiro/pessoa e família ou cuidador inicia-se no pré-operatório e prolonga-se até que a pessoa regresse ao domicílio. De seguida, é fundamental tomar decisões como é que a pessoa/família pode ser ajudada através dos cuidados de enfermagem. Esta atividade exige uma avaliação cuidada do seu potencial funcional e das necessidades da família.
Com este artigo pretendemos identificar quais as intervenções do EEER que previnem o declínio funcional da pessoa com FEPF.
2. Metodologia
Para dar resposta ao objetivo traçado foi realizada uma Revisão Integrativa da Literatura (RIL). A RIL é uma metodologia de investigação que permite a avaliação crítica e a síntese das evidências existentes sobre um tema ou questão investigados, cujo objetivo permite aprofundar o conhecimento do problema em estudo e a implementação de intervenções efetivas na prestação de cuidados (Néné & Sequeira, 2017), de modo a promoverem a melhoria da prestação de cuidados, baseados na Prática Baseada na Evidência (Galvão et al., 2004 Mendes et al., 2008).
A RIL é um método específico, que resume a literatura empírica ou teórica, para fornecer uma compreensão mais abrangente de um determinado fenómeno (Botelho et al., 2011). Esta permite a combinação de diversas metodologias (estudos experimentais e não-experimentais) fundamentada em conhecimento científico com resultados de qualidade, de modo a promoverem a melhoria da prestação de cuidados (Galvão et al., 2004). Este método requer a formulação de um problema, a pesquisa de literatura, a avaliação crítica de um conjunto de dados, a análise de dados e, a apresentação dos resultados (Whittemore & Knafl, 2005). Permite assim, reunir e sintetizar resultados de pesquisas sobre um tema delimitado ou questão de forma sistemática e ordenada, contribuindo para o aprofundamento do conhecimento do problema investigado (Galvão et al., 2004; Sousa & Carvalho, 2017b).
Para Botelho et al., (2011), Mendes et al., (2008), Pompeo et al., (2009), Souza et al., (2010), este método de investigação tem seis etapas distintas:
Etapa 1 - A identificação do tema e selecção da questão de investigação para a elaboração da revisão. Esta etapa é considerada norteadora na condução de uma RIL e a questão de partida facilitará a definição dos descritores e a execução da procura dos estudos;
Etapa 2 - O estabelecimento de critérios para inclusão e exclusão de estudos/amostragem ou pesquisa de literatura. Consiste na determinação dos critérios que deve ser realizada em harmonização com a pergunta de partida, por isso deve incluir os participantes, a intervenção e os resultados de interesse (Souza et al., 2010). A pesquisa deve ser realizada por dois revisores de forma independente, de modo a garantir o rigor do método e dos resultados (Mendes et al., 2008);
Etapa 3 - A definição das informações a serem extraídas dos estudos selecionados/categorização dos estudos. Nesta etapa constrói-se um instrumento de colheita de dados de modo a reunir e a sintetizar as informações-chave a serem extraídas dos estudos selecionados;
Etapa 4 - A avaliação dos estudos incluídos na RIL. Etapa que corresponde à análise dos dados;
Etapa 5 - A interpretação dos resultados. Esta corresponde à discussão dos principais resultados da pesquisa;
Etapa 6 - A apresentação da revisão/síntese do conhecimento. Tem como principais objetivos reunir e sintetizar as evidências disponíveis na literatura e as suas conclusões
Tendo em consideração as etapas descritas da RIL, relativamente à etapa 1 - Identificação do tema e seleção da questão de investigação para a elaboração da revisão determinou-se a seguinte questão de investigação, elaborada de acordo com a mnemónica PI[C]O (Population; Intervention; Outcomes), "Quais as intervenções do EEER (Intervention) que previnem o declínio funcional (Outcomes) da pessoa com fratura da extremidade proximal do fémur (Population)?".
Na etapa 2 - Estabelecimento de critérios para inclusão e exclusão de estudos/amostragem ou pesquisa de literatura. Para dar resposta à questão de investigação procedemos a uma primeira pesquisa nas bases de dados CINAHL e MEDLINE através da plataforma ESBCOhost. Efetuámos a análise e identificação de palavras-chave contidas no título e no resumo dos artigos, bem como dos termos indexados correspondentes. De seguida, elaborámos o protocolo desta RIL.
Apuradas as palavras-chave e termos indexados, realizámos uma segunda pesquisa nas bases de dados CINAHL, MEDLINE, MedicLatina e da PubMed, no mês de maio de 2021. Foram usados descritores em inglês e em associações (AND e OR), em linguagem natural e indexada (termos indexados na CINAHL e MEDLINE) pela seguinte ordem: (Hip Fracture OR Femoral Fracture OR MM “Hip Fractures, Stress” OR MM “Hip Fractures+”) AND (Aged OR Older Adults OR MM “Frail Elderly” OR MM “Elderly”) AND (Rehabilitation OR MM “Rehabilitation Nursing” OR MM “Rehabilitation+”) AND (Nurs* OR MM “Practical Nurses” OR MM “Gerontologic Nurse Practitioners”).
Foram considerados apenas os artigos que cumpriam os seguintes critérios: full-text; publicados em língua inglesa, portuguesa, italiana e espanhola e delimitada aos últimos dez anos (2010-2020), de forma a privilegiar estudos mais recentes. Foram incluídos apenas estudos cujos participantes tivessem idade superior a 65 anos com FEPF.
Quanto às intervenções de enfermagem, contemplaram-se todas as que, após estabilização da fratura (pré e pós-cirurgia) sugerissem prevenção de complicações e promoção da maximização do potencial funcional da pessoa.
O método de pesquisa permitiu extrair oitenta e seis (86) artigos. De seguida aplicamos o Fluxograma PRISMA para a seleção dos estudos a incluir na RIL, como podemos observar na figura 1. Esta seleção foi realizada em simultâneo pelos autores deste estudo. Da leitura do título eliminaram-se dezoito (18) estudos duplicados. A leitura do resumo permitiu eliminar cinquenta (50) estudos que não cumpriam os critérios de inclusão. Procedeu-se à leitura integral dos dezoito (18) estudos elegíveis, sendo excluídos doze (12) por não responderem à questão de investigação. Assim, a amostra final resultou em seis (6) artigos.
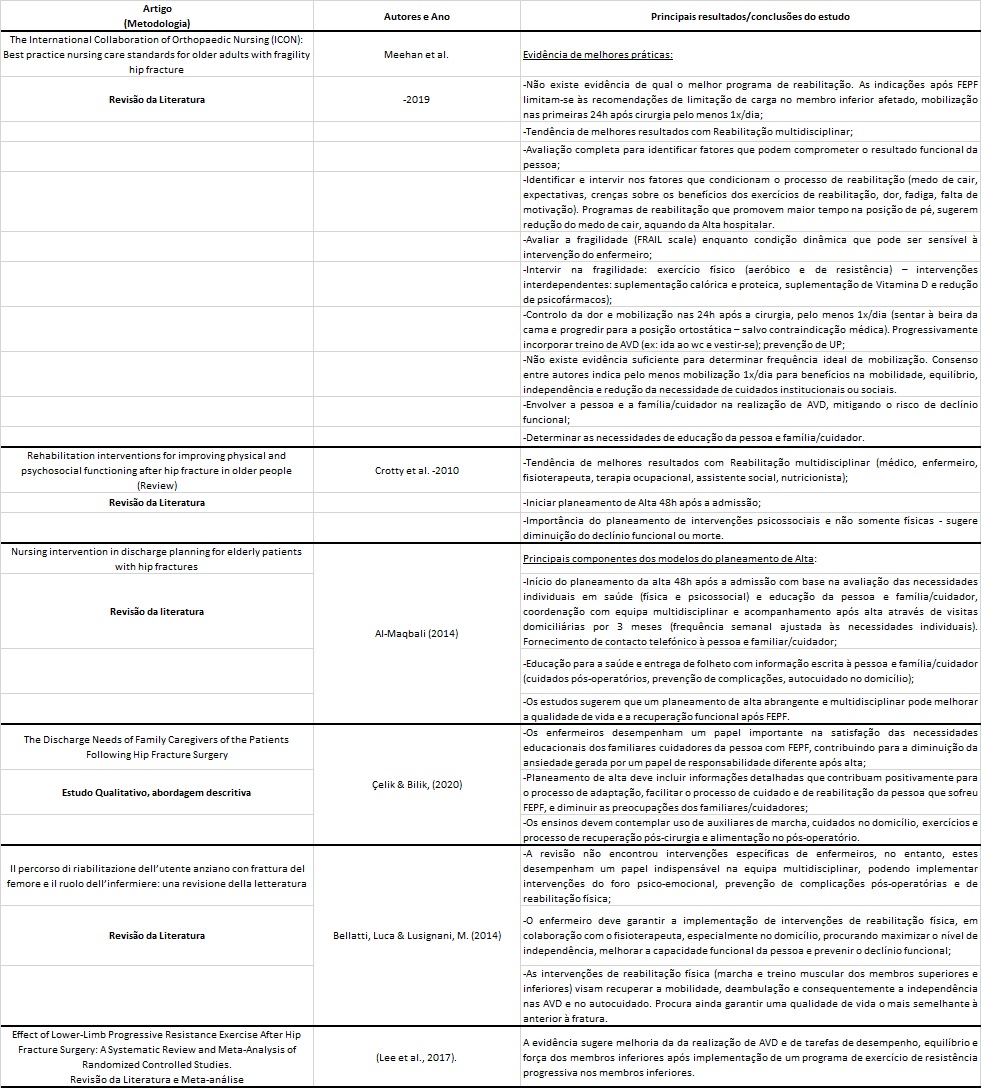
Os estudos selecionados foram analisados pelos autores e construída uma tabela de síntese dos resultados extraídos (artigo e metodologia; autores e ano; principais resultados/conclusões do estudo), Este instrumento foi denominado de “Tabela de Apresentação de Resultados” e corresponde à etapa 3.
Sendo este estudo um estudo secundário, o protocolo do mesmo foi seguido com rigor assegurando a sua validade e, seguindo os princípios da integridade da pesquisa. A análise dos dados dos estudos que constituem a amostra bibliográfica respeitou a pesquisa e os resultados obtidos pelos investigadores.
3. Resultados e Discussão
Os dados extraídos e que respondem ao objetivo e à questão de investigação estão sintetizados na seguinte tabela, permitindo a sua análise - Etapa 4 - Avaliação dos estudos incluídos na revisão da literatura:
Tendo em consideração a Etapa 5 da RIL - Interpretação dos resultados, apresentaremos a discussão dos principais resultados da pesquisa.
Da análise dos artigos que emergiram da RIL verifica-se que a maioria dos autores evidencia que a intervenção do EEER junto da pessoa com FEPF é eficaz para obter melhores resultados, sobretudo pelos ganhos em saúde (Bellatti et al., 2014; Crotty et al., 2011; Meehan et al., 2019).
O enfermeiro implementa intervenções sobretudo na prevenção de complicações relacionadas com a imobilidade após fratura ao elaborar e implementar, programas de reabilitação para melhorar a capacidade para o autocuidado da pessoa, prevenir o declínio funcional procurando maximizar o nível de independência (Bellatti et al., 2014; Crotty et al., 2011; Meehan et al., 2019). A imobilidade tem implicações significativas nas diferentes dimensões da pessoa, contribuindo para o aparecimento de complicações, compromisso no autocuidado e restrição na participação em sociedade. Um planeamento estratégico e ajustado dos cuidados de enfermagem centrados na pessoa e sua família vai ao encontro do foco da Enfermagem de Reabilitação isto é, “a manutenção e promoção do bem-estar e da qualidade de vida, a recuperação da funcionalidade, através da promoção do autocuidado, da prevenção de complicações e da maximização das capacidades (…) que contribui fortemente para a obtenção de ganhos em saúde” sensíveis aos indicadores da qualidade dos cuidados de enfermagem (Ordem dos Enfermeiros, 2015, p.3).
A forma mais eficaz de prevenir complicações associadas à imobilidade é a mobilização e o levante precoce (Silveira et al., 2003).
Meehan et al., (2019) referem que a avaliação multidimensional da pessoa e família é fundamental para identificar fatores que podem comprometer o resultado funcional da pessoa.
Conhecer as suas crenças é importante para um cuidado individualizado e uma intervenção ao nível dos fatores que condicionam o processo de reabilitação (medo de cair, expectativas, crenças sobre os benefícios dos exercícios de reabilitação, dor, fadiga, falta de motivação) e que contribuem para o declínio funcional. Estes aspetos são também evidenciados por outros autores como Ko et al. (2019), em que a avaliação funcional, utilizando escalas e instrumentos de medida, possibilitam a determinação do potencial de reabilitação. Esta avaliação facilita um planeamento de cuidados individualizados, dando ênfase aos problemas reais e potencias, à função da amplitude articular, da força muscular para a validação dos resultados obtidos (Baixinho, 2011; Sousa & Carvalho, 2017).
Verifica-se que o EEER, integrado na equipa multidisciplinar, tem junto da pessoa com FEPF uma intervenção importante ao longo de todo o processo de reabilitação, do pré e pós-operatório no internamento ao pós alta hospitalar da pessoa com FEPF (Bellatti et al., 2014; Crotty et al., 2011). A sua intervenção permite contrariar os efeitos adversos e prevenir as complicações da imobilidade, tais como: diminuição da massa óssea, diminuição da força muscular e da amplitude articular, assim como alterações cardiorrespiratórias, gastrointestinais e urinárias; atelectasias, pneumonia, fenómenos tromboembólicos e UPP (Silveira et al., 2003; Sousa & Carvalho, 2017b).
Os programas de reeducação funcional no pré-operatório devem promover os exercícios de mobilização ativa e ativa-resistida dos membros não lesados para fortalecimento muscular, contrações isométricas do membro lesado e reeducação funcional respiratória (RFR) (Silveira et al., 2003; Sousa & Carvalho, 2017a).
No pós-operatório, a reabilitação deve promover o treino de força muscular dos membros superiores e inferiores e o treino de marcha. A recuperação da mobilidade favorece o restauro da independência nas atividades de autocuidado (Bellatti et al., 2014; Meehan et al., 2019). No pós-operatório, para além do já descrito no pré-operatório, é importante promover, as mobilizações quer passivas quer ativas-assistidas e resistidas do membro submetido a cirurgia, consoante a tolerância da pessoa. Os exercícios mencionados são: flexão/extensão da articulação coxofemoral (não ultrapassando os 90º de flexão no caso de ATA) com extensão/flexão do joelho; abdução/adução da articulação coxofemoral (até à linha média no caso da ATA); dorsiflexão/flexão plantar da articulação tibiotársica (Bento et al., 2011; Silveira et al., 2003; Sousa & Carvalho, 2017a); levante e deambulação nas 24h-48h após a cirurgia (Bento et al., 2011; Meehan et al., 2019; Silveira et al., 2003); ensino e treino de equilíbrio; transferências e marcha com produtos de apoio, com ou sem carga total considerando as características da pessoa, a cirurgia efetuada e a estabilidade adquirida (Carneiro et al., 2013; Ko et al., 2019; Silveira et al., 2003; Sousa & Carvalho, 2017a). O treino de marcha precoce está associado a melhor prognóstico ao fim de um mês de pós-operatório. Este é descrito como um bom preditor da maximização da capacidade funcional, verificada após um mês de pós-operatório (Baixinho, 2011).
Não existe evidência suficiente para determinar a frequência ideal de mobilização. Meehan et al., (2019) na sua revisão da literatura referem que a mobilização se deve iniciar nas primeiras 24h após-cirurgia e, pelo menos uma vez por dia para benefícios na mobilidade, equilíbrio, contribuindo para um regresso a casa precoce e realização de atividades de forma independente e segura.
Também Lee et al., (2017) e Bellatti et al., (2014), salientam que a implementação de um programa de exercício de resistência progressiva nos membros inferiores melhora a mobilidade, o equilíbrio, e a força, contribuindo para a realização de atividades de forma mais segura e independente.
Reabilitar ou readaptar a pessoa com FEPF implica ajudar a desenvolver o máximo do seu potencial, a nível físico, psicológico e sociofamiliar, em função dos défices e limitações. Para tal, a intervenção não pode ser dirigida apenas à pessoa com FEPF, mas também aos familiares ou cuidadores, tendo em consideração o meio ambiente (Al-Maqbali, 2014; Çelik & Bilik, 2020; Meehan et al., 2019).
O planeamento de alta hospitalar deverá ser iniciado 48h após a admissão (Al-Maqbali, 2014; Crotty et al., 2011). Este deverá incluir informações detalhadas que contribuam positivamente para o processo de adaptação, facilitar o processo de cuidado e de reabilitação da pessoa que sofreu FEPF e diminuir as preocupações dos familiares/cuidadores (Çelik & Bilik, 2020). É importante certificar-se de que o familiar compreendeu o programa de exercícios, nomeadamente o programa de mobilização e de carga impostos, de forma a poder auxiliar a pessoa na realização de atividades em segurança (Al-Maqbali, 2014). Na transição para o domicílio, Al-Maqbali (2014), refere como benéfico o acompanhamento da pessoa após a alta hospitalar através de visitas domiciliárias durante três meses (com frequência semanal de acordo com as necessidades individuais). Ferreira et al. (2019), referem que as pessoas são vulneráveis à perda da continuidade dos cuidados, necessitando de suporte para desenvolver competências e dar continuidade às orientações de cuidados iniciadas no internamento hospitalar.
Para Meehan et al. (2019) a fragilidade enquanto condição da pessoa com FEPF e da família é sensível à intervenção do EEER, pelo que a sua identificação e intervenção é fundamental para prevenir novas quedas e o declínio funcional (Meehan et al., 2019). Para os autores, o programa de reabilitação deverá incluir: treino aeróbico para manutenção ou aumento da força muscular dos membros, sobretudo dos membros inferiores, equilíbrio estático e dinâmico, transferências, assim como, a subida e descida de escadas (Meehan et al., 2019). O envolvimento da família/ cuidador no programa de reeducação funcional pré e pós-operatório contribui não só para o sucesso da reabilitação da pessoa como diminuiu a ansiedade em torno do seu novo papel. A intervenção deve ser sustentada pelos princípios do cuidado centrado na pessoa/ família, respeitando o direito à autodeterminação e o seu projeto individual de saúde. Este dever do enfermeiro permite também mediar as expectativas e responsabilizar a pessoa e família pelo processo de reabilitação. Cabe ainda ao EEER prescrever, orientar e coordenar o programa de reabilitação de enfermagem, integrando-o na vida diária da pessoa/família.
4. Considerações Finais
A pessoa que sofreu uma FEPF, é confrontada com um evento agudo gerador de dependência.
Esta dependência, relacionada com o compromisso da mobilidade, favorece o declínio funcional que, por sua vez contribui para o aumento de risco de novas quedas, aumento dos custos em saúde, restrição da participação na sociedade e impacto negativo na qualidade de vida pessoal e familiar. No entanto, a dependência no autocuidado é um fator modificável através da identificação do potencial da pessoa e família e da promoção das capacidades adaptativas na superação das dificuldades e prevenção de complicações.
O EEER por estar habitualmente mais próximo da pessoa e família alvo de cuidados e pela prática clínica especializada assente num corpo próprio de conhecimentos, apresenta competências para intervir de forma eficiente. A avaliação e intervenção precoce junto da pessoa que sofreu uma FEPF e família, contribui para a prevenção de complicações associadas à imobilidade e seguidamente para um processo de recuperação contínuo, centrado na pessoa e família promovendo o desenvolvimento do seu potencial, facilitando o regresso ao nível funcional e independência pré-fratura (Bellatti et al., 2014; Silveira et al., 2003; Sousa & Carvalho, 2017b). Salientamos a intervenção do EEER tendo como foco restaurar a funcionalidade, prevenir complicações, promover o autocuidado maximizando as capacidades da pessoa submetida a FEPF. A conquista destas metas representa ganhos em saúde, que são sensíveis aos indicadores da qualidade dos cuidados especializados de enfermagem de reabilitação, e que promovem a satisfação e o bem-estar da pessoa e família (MCEER, 2018).
Verificou-se que os estudos evidenciam a problemática da pessoa com FEPF, surgindo associada ao conceito de fragilidade. Está clinicamente relacionada com a pessoa idosa por apresentar uma maior vulnerabilidade pela redução das capacidades e compromisso da sua condição de saúde. Esta circunstância eleva o risco de resultados de saúde adversos como quedas, hospitalizações, compromisso da capacidade, institucionalização e levando na maioria das vezes à morte. (Belloni et al., 2019; Cadore et al., 2013). De salientar que a fragilidade tem impacto não só na pessoa com FEPF, como na família e na sociedade em geral (Bergman et al., 2007), sendo sensível à intervenção do EEER, ao nível da prevenção de novas quedas e do declínio funcional. O acompanhamento do processo de reabilitação após a alta hospitalar por uma equipa de EEER é benéfico e com ganhos em saúde.
Esta revisão da literatura permitiu dar visibilidade à contribuição da intervenção do EEER para melhorar a condição de saúde da pessoa com FEPF. Da RIL e do rigor metodológico emergiram importantes e sistematizadas informações sobre o tema/problema contribuindo para aprofundar o corpo de conhecimento, possibilitando agilizar a transferência desse novo conhecimento, incorporando a evidência na prática clínica. A RIL pela combinação de dados de diferentes desenhos da investigação, é um método específico que fornece uma compreensão mais abrangente de um determinado fenómeno (Botelho et al., 2011; Sousa & Carvalho,2017b). A utilização de resultados da investigação na prestação de cuidados reforça a importância desta metodologia na prática clínica e na formação em enfermagem.