INTRODUÇÃO
O Acidente Vascular Cerebral (AVC) continua a ser a principal causa de morte e incapacidade permanente em Portugal. A cada hora, três portugueses sofrem um AVC e desses, um não sobrevive e metade dos sobreviventes ficarão com sequelas incapacitantes1. Após sofrerem um AVC, as pessoas frequentemente apresentam distúrbios de equilíbrio e controlo postural, não conseguindo manter uma postura adequada contra a gravidade, ou a sua linha de gravidade muda em direção ao lado não parético na posição ortostática, como resultado da mudança do tónus muscular, hipostesia e disfunção percetiva causada pela hemiparésia/hemiplegia2,3.
Em 1985 foi descrito, pela primeira vez, um comportamento surpreendente em alguns doentes vítimas de AVC4, apesar da sua descrição clínica poder remontar ao início do século passado5: um distúrbio específico do controlo postural que se denominou de síndrome de pusher. Esta síndrome caracteriza-se por um conjunto de alterações após lesão cerebral do lado esquerdo ou direito do cérebro (mais frequentemente neste último), em que as pessoas afetadas, quando sentadas ou em posição ortostática, utilizam o braço e/ou perna não parético(s) para ativamente empurrar (push) no sentido do lado parético3, o que resulta numa postura inclinada para o lado oposto ao da lesão6. Inclusivamente, caracteriza-se pela utilização dos membros do lado não parético para resistir ativamente a qualquer tentativa passiva de corrigir a sua posição inclinada3, devido a uma alteração da perceção vertical postural subjetiva associada ao medo de cair em direção ao lado não parético6.
Ao longo do tempo, diversos termos têm sido usados para definir alterações posturais após AVC. No entanto, o uso da terminologia síndrome de pusher para classificar qualquer alteração do equilíbrio após AVC deve ser evitado7. Existem diversas diferenças comparativamente a doentes com outras alterações neurológicas do equilíbrio e controlo postural, sendo as mais significativas o empurrar para o lado parético e a resistência à correção passiva3.
A síndrome de pusher causa diversos problemas na independência e no desempenho das atividades funcionais da vida diária e atrasa a recuperação das habilidades motoras, atuando como uma barreira para a reabilitação. Em muitos casos, a síndrome de pusher é frequentemente associada a distúrbios propriocetivos e disfunções cognitivas, como negligência hemiespacial e afasia. Sabe-se que esta ocorre devido a uma alteração da perceção da orientação do corpo em relação à gravidade2 e que pode resultar em quedas e instabilidade funcional8. Os doentes sentem-se verticalizados ao ver que estão inclinados e vice-versa. Por isto, têm de aprender que a informação visual corresponde efetivamente à realidade9.
Clinicamente é muito importante extinguir o comportamento de pushing, pelo desafio que representa para o doente realizar as suas atividades da vida diária, mas também porque o constante comportamento de pushing pode causar atrito entre a pele e a superfície de suporte e, portanto, pode afetar a integridade cutânea do lado hemiparético10.
Com este estudo pretende-se identificar as estratégias a utilizar nos Cuidados de Enfermagem de Reabilitação à pessoa com síndrome de pusher após AVC.
METODOLOGIA
Para a concretização do objetivo proposto realizou-se uma revisão integrativa da literatura11, uma vez que se trata de um conceito pouco estudado. Desta forma, elaborou-se uma síntese ordenada, mas abrangente, agregando a melhor informação disponível para uma prática baseada em evidência. Recorreu-se à síntese narrativa para descrever os achados da literatura.
Foi seguida a estratégia PICO simplificada em PIO para a definição da pergunta de partida (Quadro 1).
Quadro 1 Estratégia PIO
| P - Participantes | Pessoa com síndrome de pusher após AVC |
| I - Intervenção | Cuidados de Enfermagem de Reabilitação |
| O - Resultados | Estratégias a utilizar |
Após análise da estratégia PIO, emergiu a seguinte questão de investigação: “Quais as estratégias a utilizar nos cuidados de Enfermagem de Reabilitação à pessoa com síndrome de pusher após AVC?”.
Foram efetuadas pesquisas em inglês nas bases de dados Medline e Web of Science, usando os termos “(pusher syndrome) AND (rehabilitation)”, até ao dia 30 de novembro de 2021.
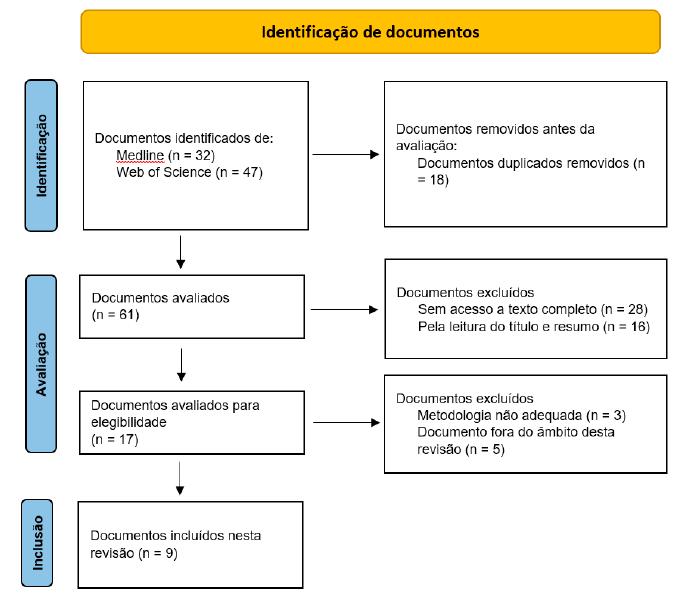
Na pesquisa efetuada foram considerados 79 artigos, sendo que, após avaliação criteriosa por dois investigadores de forma independente, foram incluídos 9 artigos, conforme descrito no Fluxograma Prisma (Figura 1). Sempre que surgiu conflito entre a decisão desses dois investigadores, foi solicitada a colaboração de um terceiro.
Os documentos elegíveis foram analisados, sem limitações quanto à sua data de publicação e sempre com a finalidade de identificar as estratégias a utilizar nos Cuidados de Enfermagem de Reabilitação à pessoa com síndrome de pusher após AVC. Foram excluídos os artigos de revisão, com texto completo indisponível e os documentos fora do âmbito desta revisão.
RESULTADOS
Foram identificados 9 artigos científicos, publicados entre 2004 e 2021, 3 provenientes da China13-15, 2 da Alemanha16,17, 1 dos Estados Unidos10, 1 da Coreia do Sul18, 1 de Taiwan19 e 1 de Itália20. A maior parte destes artigos recorreu à metodologia estudo de caso (6)10,13,15,16,18,20 e 2 deles são experimentais14,19, abrangendo 72 pessoas com síndrome de pusher. Um dos artigos não aborda o tipo de metodologia implementada17. Contudo, após leitura atenta, conseguimos verificar que se trata de um estudo observacional. Importa referir que os estudos integravam investigadores de diversas disciplinas da área da saúde.
As principais características destes 9 artigos são apresentadas de forma resumida no Quadro 2.
Dos achados destes estudos emergiram cinco áreas temáticas: prevalência/incidência da síndrome de pusher; diagnóstico da síndrome de pusher; prognóstico da síndrome de pusher; instrumentos de avaliação para síndrome de pusher e estratégias para capacitar a pessoa com síndrome de pusher.
Quadro 2 Resumo dos dados extraídos dos estudos incluídos na presente revisão
| Título | Autores, Ano, País | Objetivo | Participantes | Tipo de estudo/Metodologia | Principais Conclusões |
|---|---|---|---|---|---|
| Time course of ‘pusher syndrome’ under visual feedback treatment16 | Broetz D, Johannsen L, Karnath H-O., 2004, Alemanha | Avaliar a nova estratégia de tratamento numa série de oito casos admitidos consecutivamente que mostram pushing contraversivos graves | 8 pessoas internadas consecutivamente com AVC agudo com pushing contraversivo grave | Relato de caso. 30 minutos por dia, 6 dias por semana. Programa consistiu de feedback visual para tratar pushing contraversivo. | Este programa de treino parece acelerar a recuperação e produzir resultados bem-sucedidos. Parece que esta nova abordagem de tratamento tem o potencial de encurtar a hospitalização e acelerar a independência nas atividades da vida diária. |
| A Chinese Patient with Pusher Syndrome and Unilateral Spatial Neglect Syndrome13 | Chen X-W, Lin C-H, Zheng H, Lin Z-L., 2014, China | Observar manifestações clínicas, caraterísticas comportamentais, e efeitos da reabilitação num doente com síndrome de pusher e negligência unilateral causadas por hemorragia talâmica direita | 1 pessoa com síndrome de pusher | Relato de caso. Programa de treino: correção postural através de feedback visual; treino de alteração do centro de gravidade, transferindo o peso para o lado afetado, em posição de sentado e em pé; treino de posição correta em ortostatismo; treino de marcha com supervisão. Sessões de treino realizadas em frente ao espelho, para lembrar a pessoa da postura correta a adotar. 40min/dia, 5dias/semana durante 3 semanas. | Síndrome de pusher e negligência unilateral ocorreram simultaneamente após hemorragia talâmica direita. A reabilitação precoce pode reduzir sintomas da síndrome de pusher e da negligência unilateral e melhorar a função motora. Foi também demonstrado que o treino de marcha assistido por uma ortótese robótica do membro inferior melhora a propriocepção da posição vertical do corpo. A estimulação vestibular com recurso à electroestimulação melhora a perceção subjetiva de verticalidade. |
| Recovery of an injured medial lemniscus with concurrent recovery of pusher syndrome in a stroke patient18 | Jang SH, Lee H Do., 2018, Coreia do Sul | Relatar o caso clínico de uma pessoa com AVC hemorrágico que apresentou recuperação de lesão lemniscal medial e da síndrome de pusher | 1 pessoa com síndrome de pusher | Relato de caso. Exercícios centrados em promover a mobilidade e a função sensório-motora dos membros superior e inferior esquerdos, com sessões 5 dias/semana durante 4 meses. | Este é o primeiro estudo que sugere que a recuperação da lesão lemniscal medial pode contribuir para a recuperação da síndrome de pusher num doente com AVC. |
| Prognosis of contraversive pushing17 | Karnath H-O, Johannsen L, Broetz D, Ferber S, Dichgans J., 2002, Alemanha | Perceber o prognóstico a 6 meses em doentes com síndrome de pusher | 12 participantes com síndrome de pusher | Estudo observacional prospetivo. Reavaliação após 6 meses. | Este estudo revelou que seis meses após o AVC, os sintomas de pushing estão próximos da recuperação completa. |
| Physiotherapy for pusher behaviour in a patient withpost‐stroke hemiplegia20 | Paci M, Nannetti L., 2004, Itália | Descrever os resultados da intervenção num doente com síndrome de pusher após AVC | 1 doente de 71 anos com síndrome de pusher após AVC | Estudo de caso | Verificam-se efeitos imediatos no comportamento de pushing ao usar feedback visual e auditivo, mas não quando eram usados estímulos somatossensoriais (atividades unipodais e a alternância de peso no membro inferior parético e não parético). Esses resultados não foram mantidos até o final do tratamento. O tratamento não reduziu a inclinação para o lado afetado, mas tornou o doente capaz de usar estratégias adaptativas para a realização das suas atividades funcionais. |
| Treatment interventions for pusher syndrome: A case series10 | Pardo V, Galen S., 2019, EUA | Descrever as intervenções que reduzem o comportamento de pushing e melhoram os resultados funcionais em pessoas com síndrome de pusher | 5 doentes com síndrome de pusher | Estudo de caso | Os resultados fornecem evidências preliminares de diminuição do comportamento de pushing e melhoria do equilíbrio e transferência com a realização de um programa de intervenções destinadas a melhorar os resultados funcionais de doentes com síndrome de pusher. |
| Título | Autores, Ano, País | Objetivo | Participantes | Tipo de estudo/Metodologia | Principais Conclusões |
| Effects of interactive visual feedback training on post-stroke pusher syndrome: a pilot randomized controlled study19 | Yang Y-R, Chen Y-H, Chang H-C, Chan R-C, Wei S-H, Wang R-Y., 2015, Taiwan | Investigar os efeitos de um programa de treino de feedback visual interativo gerado por computador na recuperação da síndrome de pusher em pessoas com AVC | 12 pessoas com AVC com síndrome de pusher | Ensaio clínico randomizado controlado. Os participantes foram aleatoriamente designados para o grupo experimental (N = 7, treino de feedback visual interativo gerado por computador) ou grupo de controle (N = 5, treino de feedback visual por espelho) | Embora ambos os programas de treino tenham tido resultados benéficos, o programa de treino de feedback visual interativo gerado por computador auxiliou, de modo mais efetivo a recuperação da síndrome de pusher, em comparação com o treino de feedback visual diante do espelho. |
| A new treatment of Pusher syndrome based on central integration concept14 | Zhang L, Zhang Q, Su Y, Zheng X, Zhang L, Chen S., 2018, China | Verificar o efeito do tratamento com base no conceito de integração central na Síndrome de pusher após o AVC e ilustrar a relação entre a integração cognitiva e o controlo motor após o AVC, fornecendo uma nova forma potencial de tratar o AVC | 30 participantes com síndrome de pusher | Estudo quasi-experimental. 15 participantes no grupo experimental (intervenção baseada no conceito de integração central) e 15 no grupo controlo (programa de reabilitação habitual). | Comparado com o treino de reabilitação convencional, o tratamento baseado na integração central pode melhorar efetivamente a função de equilíbrio e a concretização do autocuidado das pessoas com síndrome de pusher após AVC, de modo a encurtar o período de hospitalização e facilitar o regresso a casa e à sociedade o mais precocemente possível. |
| Case Report: Visual Deprivation in Pusher Syndrome Complicated by Hemispatial Neglect After Basal Ganglia Stroke15 | Zhang Q, Zhang L, He W, Zheng X, Zhao Z, Li Y, et al., 2021, China | Explorar se a função motora e o autocuidado podem ser melhorados com a aplicação de privação visual em duas pessoas com síndrome de pusher complicada por negligência hemiespacial após AVC do gânglio basal direito | 2 participantes | Relato de caso. Foram avaliadas duas pessoas com AVC que sofriam de distúrbios motores graves, ambos com forte inclinação para a esquerda, com diagnóstico de síndrome de pusher e negligência hemiespacial esquerda. A visão do olho esquerdo foi ocluída com o uso de adesivos durante o programa de reabilitação. | A privação visual pode melhorar significativamente a função motora e encurtar o curso de tratamento em pessoas com AVC dos gânglios da base complicado por negligência hemiespacial. |
DISCUSSÃO
Prevalência/Incidência da síndrome de pusher
Há relatos de que esta síndrome está presente em cerca de 5 % da população com AVC e em 10% das pessoas que sofreram AVC e são referenciados para reabilitação20, em 10% das pessoas com hemiparésia após AVC3, sendo que alguns estudos referem prevalências até 62.9%21. Em 200922 um estudo indica que esta grande variabilidade provavelmente se deverá a diferenças ou viés na avaliação e/ou na seleção dos procedimentos a realizar e que, em alguns casos, este conflito dos dados pode ser consequência da utilização de diferentes escalas ou diferentes critérios de diagnóstico22. De referir que esta alteração pode também ocorrer noutros casos de lesão cerebral, provocados por tumor ou trauma3.
Diagnóstico da síndrome de pusher
A etiologia exata da síndrome de pusher mantém-se desconhecida23, embora uma das teorias propostas seja que existem discrepâncias entre a perceção visual e postural de verticalidade, fazendo com que o comportamento verificado nestas pessoas seja uma compensação resultante da necessidade de corrigir estas discordâncias entre informações aferentes contraditórias10.
No que diz respeito à localização da lesão e, apesar de existirem muitas discrepâncias quanto às áreas afetadas que são responsáveis pelo comportamento de pusher, existe consenso de que o sistema vestibular não é relevante para as manifestações clínicas deste fenómeno22, uma vez que as pessoas conseguem alinhar verticalmente o seu corpo de forma correta quando comparado com o meio envolvente3. No entanto, quando o estímulo visual é eliminado, cerca de 18% das pessoas referem o seu corpo como alinhado quando inclinado para o lado da lesão3. Estes dados sugerem que os doentes com síndrome de pusher têm uma significativa alteração na perceção da orientação corporal comparativamente com a gravidade3.
O facto das pessoas com síndrome de pusher apresentarem bons resultados nos testes de postura visual sugere que podem ser orientados por informações visuais do ambiente circundante, ou seja, por pistas visuais24. Face ao exposto e dado que, em contraste com a sua perceção distorcida da posição vertical do corpo, a perceção visual do mundo mantém-se inalterada, esta dissociação parece ser a favor da teoria de existirem diferentes vias para a perceção da gravidade separada e da perceção visual da orientação do mundo9.
O primeiro estudo realizado numa grande amostra (n=327) decorreu em 1996 e demostrou não existir relação entre comportamento de pusher, lado do AVC, negligência unilateral, anosognosia, afasia ou apraxia25.
Estes dados vieram mais tarde a ser refutados por outros autores3, que reportaram uma elevada prevalência de negligência unilateral e afasia numa amostra de doentes com comportamento de pushing, com lesões do lado direito e esquerdo do cérebro, respetivamente2. Embora o comportamento de pushing esteja altamente relacionado com negligência unilateral em doentes com lesão do hemisfério direito, este fenómeno não é observado em 20% dos doentes (neglect) com lesão hemisférica direita e nunca é observado nos doentes com lesão hemisférica esquerda2. Para além disto, a resolução do comportamento de pushing parece não depender da resolução da hemiparésia26.
Uma vez que é necessário colocar o doente na posição de sentado ou em pé, esta alteração específica é frequentemente detetada inicialmente por enfermeiros3. Este comportamento é um desafio enorme no processo de reabilitação27. Os enfermeiros e particularmente os enfermeiros especialistas em enfermagem de reabilitação, são os profissionais que passam mais tempo com a pessoa após AVC. Por este motivo, é crucial que assumam uma atuação congruente com as suas competências específicas. Neste sentido, estão numa situação privilegiada para colher dados relevantes que permitam o diagnóstico precoce desta alteração postural; conceber planos de intervenção ajustados à condição da pessoa; implementar as intervenções e, consequentemente, avaliar os resultados dessas intervenções28.
Prognóstico da síndrome de pusher
O comportamento de pusher tem um bom prognóstico a curto prazo22. A duração destas alterações é referida na literatura como muito variável, mantendo-se entre 6 meses a períodos superiores a 2 anos23. 79% dos doentes afetados pela síndrome de pusher recuperam no espaço de três meses após AVC agudo3.
Parece ser importante analisar estes achados com bastante cautela, uma vez que em alguns estudos os doentes que apresentavam comportamento de pusher severo não foram incluídos, o que pode influenciar as conclusões que são retiradas. Por exemplo, num estudo de 2010, a síndrome de pusher não está associada a piores resultados funcionais quando comparado com doentes sem comportamento de pusher10, necessitando de mais tempo de internamento bem como de um maior período de reabilitação para atingir os mesmos resultados21. Este tempo de internamento pode ser 63% superior para as pessoas com síndrome de pusher10 e pode ter uma duração média de 15,3 semanas29.
Instrumentos de avaliação para síndrome de pusher
Existem vários instrumentos que permitem avaliar clinicamente a presença da síndrome de pusher. No entanto, existem três que são os mais utilizados e referenciados pela literatura22:
Scale for Contraversive Pushing (SCP)
Modified Scale for Contraversive Pushing (M-SCP)
Burke Lateropulsion Scale (BLS)
Estes instrumentos são resumidamente descritos em seguida.
Scale for Contraversive Pushing” (SCP)
O SCP9 é o instrumento de avaliação da síndrome de pusher mais comumente utilizado9. As definições desenvolvidas até à data4 permitiram estruturar o referido instrumento. Surgiu na versão inglesa, em 2000, e consiste em três partes: postura corporal espontânea, abdução e extensão das extremidades não paréticas e resistência à correção passiva da postura inclinada9. Cada parte é avaliada tanto sentado como em pé e é classificada numa escala de 0 a 2, onde 0 significa nenhum sintoma; para ser classificado com “pusher”, o doente tem de apresentar pelo menos 1 valor em cada uma das partes avaliadas9.
Modified Scale for Contraversive Pushing (M-SCP)
A M-SCP foi desenvolvida com base numa versão modificada da SCP24. A escala modificada engloba ainda mais tarefas a examinar, sendo elas: sentar estático, ficar em pé estático, transferir sentado e transferir em pé. Todas as seções são pontuadas entre 0 e 2, com uma pontuação de 0 indicando nenhum sintoma e 2 indicando condição que define a lateralização contraversiva23.
Burke Lateropulsion Scale (BLS)
A BLS30 avalia 5 itens: rolar, sentar, ficar em pé, transferência e deambulação. Avalia se existe resistência quando a postura inclinada é corrigida, o grau dessa resistência e o momento em que esta começa. Uma pontuação superior a 2 é considerada suficiente para diagnosticar a presença de lateralização. As pontuações dos componentes variam de 0 a 3, com exceção da posição em pé, que varia de 0 a 4. As pontuações para rolar em decúbito dorsal, caminhada e transferência baseiam-se na gravidade do pushing sentido pelo examinador. A pontuação da soma varia de 0 a 17, com 0 indicando que não há lateralização. Uma pontuação total de 2 ou mais foi recomendada como pontuação de corte para indicar a presença de lateralização; no entanto, uma pontuação de corte de mais de 2 mostra melhor concordância entre o BLS e o SCP23.
Estratégias para capacitar a pessoa com síndrome de pusher
Na sequência da pouca evidência sobre as estratégias a realizar à pessoa com síndrome de pusher, o controlo simultâneo do empurrar (push) para o lado afetado e da própria hemiparésia e/ou hemiplegia e negligência hemiespacial, torna-se desafiante para a Enfermagem de Reabilitação.
É primordial consciencializar a pessoa do sentido da linha média, recorrendo a estratégias de feedback visual, através da visualização do ambiente que a rodeia, na posição de sentado e, posteriormente, em ortostatismo, promovendo a perceção que não se encontra na posição vertical16. A utilização de espelho favorece o controlo postural10,20, embora o recurso a imagens geradas por computador para treino de feedback visual em comparação com o uso do espelho, beneficia mais na recuperação da síndrome de pusher19, assim como o recurso a dicas visuais31, como molduras de portas, janelas ou o braço do profissional para colocar o corpo na posição vertical24. Há ainda relatos de que o feedback auditivo também produz resultados positivos imediatos10.
Outra estratégia foca-se no treino de equilíbrio sentado e ortostático, com recurso a espelho, exercícios de facilitação cruzada (alcançando objetos no lado afetado e vice-versa) e exercícios de alternância de peso entre o lado afetado e o lado não afetado em ortostatismo10, ou ainda exercícios em que a pessoa pratica sustentação de peso na perna hemiplégica, bem como nos membros superior e inferior não afetados24.
O treino de levantar/sentar com uso de espelho, auxiliado por um ou mais profissionais, incentivando a distribuição do peso em ambos os lados numa fase inicial e posteriormente transferindo o peso para o lado não afetado, bem como o treino de transferências com a pessoa de mãos entrelaçadas (de forma a evitar agarrar o cadeirão, por exemplo), concomitante com orientação verbal e auxílio de profissionais, tanto pelo lado afetado como pelo não afetado, são também estratégias para capacitar a pessoa com síndrome de pusher. De qualquer forma, não deve ser descurada a mobilidade global de todo o corpo, tanto do lado parético como do não parético10.
Com uma proposta de intervenção diferente, um estudo de 2021 avaliou duas pessoas que sofreram AVC nos gânglios da base à direita, com distúrbios motores graves, ambos com forte inclinação para a esquerda, com diagnóstico de síndrome de pusher e negligência hemiespacial esquerda15. Com privação visual através da oclusão do olho esquerdo, reduziu-se a entrada de informações sensoriais visuoespaciais à direita e promoveu-se o equilíbrio da perceção espacial em ambos os lados, reduzindo-se a excitabilidade das áreas cerebrais correspondentes no hemisfério esquerdo e a tendência para prestar atenção ao lado direito. Isto ajudou a reduzir a excitabilidade das conexões parietais posteriores e corticais motoras no hemisfério esquerdo, melhorando a síndrome de pusher e as funções motoras. A terapia de privação visual foi altamente eficaz nestes doentes, em comparação com o tratamento tradicional baseado em feedback visual.
CONCLUSÃO
Embora o baixo número de estudos recentes e a metodologia adotada na maioria dos estudos incluídos traduzam escassa evidência produzida sobre as estratégias a utilizar na pessoa com síndrome de pusher, os achados reforçam que esta condição representa um desafio para a Enfermagem de Reabilitação, nomeadamente no que se refere ao controlo simultâneo do empurrar para o lado afetado e da própria hemiparésia e/ou hemiplegia e negligência hemiespacial. Apesar das limitações referidas, este estudo permitiu definir propostas de algumas orientações clínicas e de investigação a serem desenvolvidas para a melhoria dos cuidados de enfermagem de reabilitação prestados a pessoas com o distúrbio explorado neste estudo, bem como consciencializar para um quadro patológico relevante, frequente e incapacitante:
Integrar o uso de instrumentos de avaliação, específicos para a síndrome de pusher, nas unidades e serviços de internamento da pessoa com lesão cerebral;
Colocar espelhos quadriculados nas enfermarias e/ou casas de banho destas unidades/serviços;
Produzir mais investigação sobre esta área, nomeadamente ensaios clínicos randomizados.