Introdução
A vacinação das comunidades imigrantes e de certas minorias étnicas tem sido encarada como uma prioridade no âmbito das políticas de saúde de vários países europeus (Socha e Klein, 2020). É reconhecido pelas diversas organizações de saúde, nomeadamente pela Organização Mundial de Saúde (OMS), que o acesso aos serviços de saúde, incluindo a vacinação, pode ser mais difícil para os imigrantes e indivíduos pertencentes a determinadas minorias étnicas (Berardi et al., 2022). Os fluxos migratórios são normalmente identificados como um desafio de saúde pública ao nível mundial (Oliveira e Gomes, 2018). Na verdade, as comunidades imigrantes ou de minorias étnicas apresentam tendencialmente taxas de vacinação mais baixas (Tankwanchi et al., 2021). As barreiras culturais e linguísticas, bem como a falta de confiança em relação aos sistemas de saúde dos países de destino têm vindo a ser apontadas como as principais dificuldades sentidas pelas comunidades imigrantes ou pertences a minorias étnicas no acesso à vacinação (Bell et al., 2019; Gorman et al., 2019).
Em Portugal, houve em 2021 um aumento de 5,6% de cidadãos estrangeiros face a 2020, contabilizando um total de 698 887 imigrantes, representando aproximadamente 6,4% do total de residentes do país (Estrela et al., 2021). Contudo, a população estrangeira residente não se distribui de forma homogénea pelo país, encontrando-se, sobretudo, concentrada no distrito de Lisboa. Em 2021, havia 294 736 residentes estrangeiros nesse distrito, o que representa 42,2% do total de residentes estrangeiros em Portugal (Oliveira, 2022). Existem evidências de que a saúde dos migrantes tende a deteriorar-se mais ao longo do tempo do que a saúde da população da maioria étnica em Portugal, na medida em que os primeiros tendem a apresentar taxas de incidência, prevalência e mortalidade provocadas por doenças não transmissíveis mais elevadas do que a população local (Dias et al., 2021). Estudos em diversos países têm vindo a dar conta de surtos de doenças preveníveis através da vacinação nas comunidades migrantes e de outras etnias (Charania et al., 2019; Bell et al., 2020). Neste sentido, é fundamental perceber e refletir sobre os riscos e as vulnerabilidades das populações imigrantes e de diferentes minorias étnicas, de modo a produzir benefícios em saúde para essas populações e também para a maioria da população do país (Dias e Gonçalves, 2007).
Pretende-se, neste artigo, contribuir para a compreensão da hesitação vacinal1, mais concretamente relativamente ao adiamento ou recusa da vacinação infantil por parte de algumas comunidades imigrantes, bem como de algumas minorias étnicas residentes em Portugal. Apesar de serem inexistentes os estudos que abordam a perspetiva dos profissionais de saúde acerca da hesitação vacinal por parte da comunidade de imigrantes e de minorias étnicas em Portugal, existem dados que mostram que neste país os profissionais de saúde, em particular os pediatras, são os que mais tendem a influenciar os pais sobre as decisões em torno da vacinação infantil (Rodrigues et al., 2019; Teixeira et al., 2016). Assim sendo, este estudo pretende explorar as perceções dos profissionais de saúde sobre a hesitação vacinal nas comunidades imigrantes ou pertencentes a minorias étnicas residentes na Área Metropolitana de Lisboa. De forma mais concreta, pretende-se identificar quais as barreiras à vacinação infantil por parte das diferentes comunidades de imigrantes e de minorias étnicas apontadas pelos profissionais de saúde em Portugal.
A hesitação vacinal em Portugal
Em Portugal, as vacinas incluídas no Programa Nacional de Vacinação (pnv) não são obrigatórias (com exceção da antitetânica e contra a difteria) mas sim recomendadas e gratuitas para toda a população residente. Portugal é um dos Estados-membros da União Europeia com a maior percentagem de indivíduos que concordam que as vacinas infantis são importantes (98%), eficazes (96,6%) e seguras (95,1%) (Larson et al., 2018). Não obstante, a taxa de cobertura vacinal em 2017 era menor que a desejável para a manutenção da imunidade de grupo, pelo que ocorreram 2 surtos de sarampo na região de Lisboa e Vale do Tejo e Algarve (Augusto et al., 2019; George et al., 2017). Os escassos estudos acerca da hesitação vacinal em Portugal sugerem que esta situação é mais prevalente nos indivíduos do sexo masculino, na população com maior nível de escolaridade e nos cidadãos estrangeiros (Fonseca et al., 2018; Silva et al., 2020).
De facto, os estudos desenvolvidos em torno da comunidade imigrante em Portugal mostram que a sua taxa de imunização é inferior quando comparada com a dos nacionais (Moura e Martins, 2019). Por exemplo, uma pesquisa comparativa entre a comunidade imigrante brasileira e os cidadãos portugueses, constatou que os primeiros tendem a ter menos confiança nas vacinas (Igreja, Barros e Teodósio, 2019). Noutro estudo recente, os dados indicam que a administração de determinadas vacinas é inferior nos cidadãos de origem africana em comparação com os cidadãos portugueses (Alarcão et al., 2021). Este facto corrobora a ideia de que os imigrantes tendem a ter piores indicadores de saúde comparativamente à população de origem do país onde vivem. Por exemplo, no que diz respeito à incidência de algumas doenças crónicas e infecciosas, bem como à taxa de mortalidade perinatal e baixa incidência de peso à nascença (Dias e Gonçalves, 2007).
No que diz respeito aos cidadãos pertencentes a minorias étnicas, em particular da comunidade cigana, foram identificados vários fatores inibidores da vacinação infantil. De realçar a crença na importância da imunidade natural, conquistada através da contração de doenças tidas como “normais da infância”, no sentido em que estas contribuem para reforçar o sistema imunitário das crianças. Por sua vez, a sobreproteção das crianças ciganas leva a que os seus progenitores percecionem as vacinas como algo que inflige dor e que ameaça o bem-estar dos mais jovens (Casa-Nova, 2011). Para além da comunidade cigana, outros estudos europeus identificaram as comunidades protestantes e judaicas ortodoxas, bem como irlandeses viajantes e comunidades antroposóficas como aquelas que apresentam uma maior preponderância para adiar ou recusar a vacinação infantil (Fournet et al., 2018).2 Em Portugal, não existem estudos sobre as comunidades anteriormente referidas no que diz respeito à aceitação, adiamento ou recusa da vacinação infantil. De salientar que embora a população cigana residente em Portugal tenha tendencialmente nascido no país onde reside, esta população possui uma cultura própria e díspare face à população autóctone (Casa-Nova, 2011).
Acredita-se que através da compreensão dos motivos subjacentes à hesitação vacinal por parte destas comunidades e minorias, seja possível identificar barreiras e desenvolver estratégias de intervenção que visem uma maior aceitação da vacinação. Assim sendo, neste artigo optou-se por, a partir de entrevistas realizadas a profissionais de saúde, identificar as barreiras que, na visão dos profissionais de saúde entrevistados, podem levar ao adiamento da vacinação infantil por parte das comunidades de imigrantes ou de minorias étnicas residentes em Portugal.
Metodologia
Apresentação do estudo
Este artigo tem por base alguns dados recolhidos através do projeto vax-trust (financiado pela Comissão Europeia), que foi desenvolvido em Portugal e mais 6 países (Bélgica, Itália, Finlândia, Reino Unido, República Checa e Polónia), com o intuito de compreender a hesitação vacinal na Europa.3 A adoção de uma abordagem qualitativa4 permitiu-nos explorar as perceções de profissionais de saúde em relação à hesitação vacinal de várias comunidades residentes na área metropolitana de Lisboa. O projeto foi aprovado pela Comissão de Ética do Instituto de Ciências Sociais da Universidade de Lisboa e dos locais onde a observação participante no âmbito da pesquisa etnográfica foi desenvolvida, incluindo as entrevistas semi-estruturadas aqui em análise. O trabalho de campo do estudo foi desenvolvido entre dezembro de 2021 e maio de 2022.
Participantes
Os participantes do estudo foram recrutados diretamente quer através de contactos obtidos por meio de websites e redes sociais (pertença a grupos que visam a promoção de um parto natural ou parentalidade naturalizada), quer através da observação participante realizada num centro de saúde, hospital e numa clínica privada na área metropolitana de Lisboa (em concelhos em que a cobertura vacinal se encontrava abaixo da média nacional). Para além disso, utilizou-se o método de bola de neve. De salientar que a pesquisa foi realizada no período da pandemia de covid-19 e que embora o enfoque não tenha sido sobre a vacinação contra o vírus sars-cov-2, as questões em torno da vacinação de modo geral foram amplamente debatidas na esfera pública.
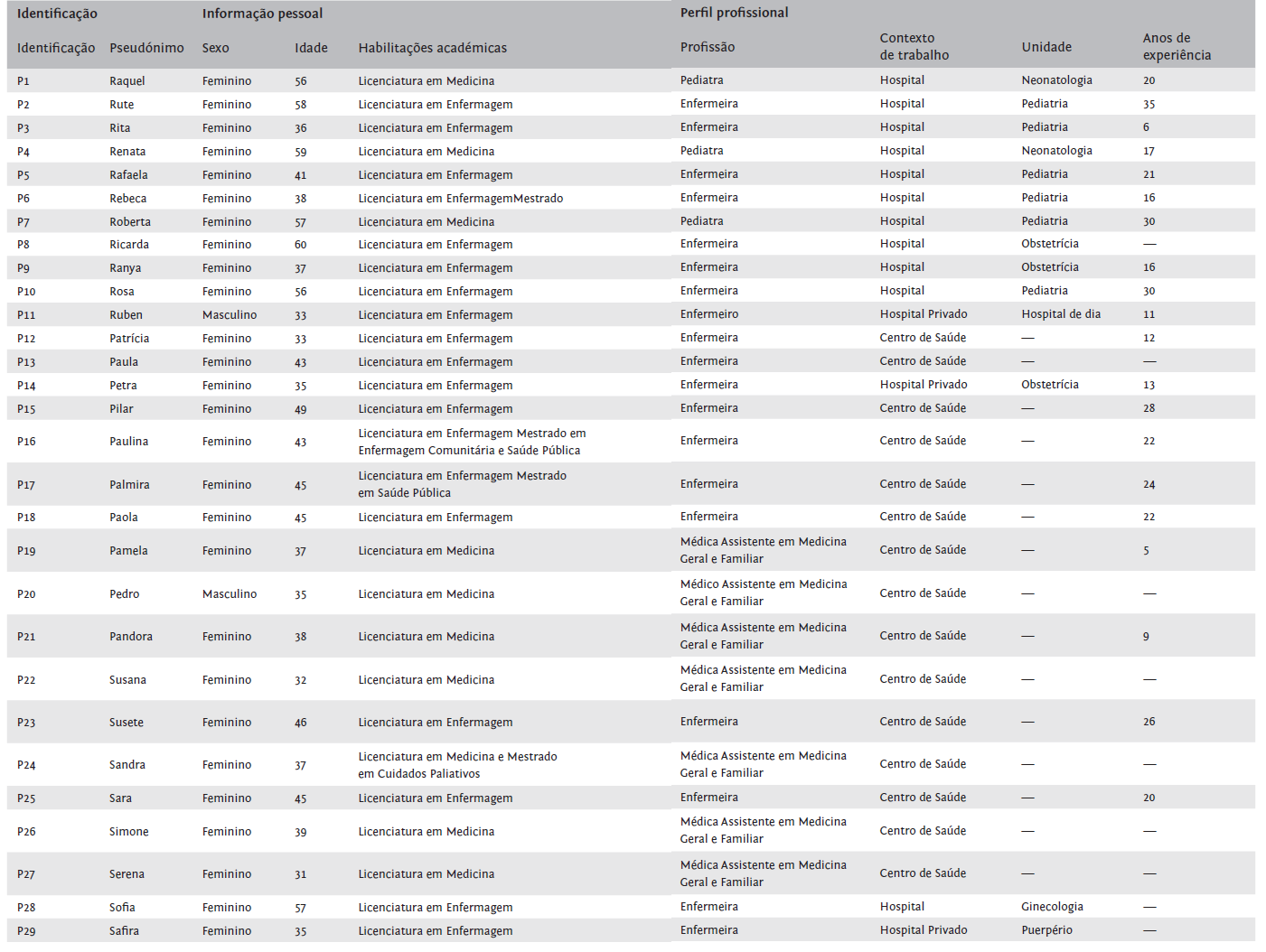
Foram realizadas 29 entrevistas semi-estruturadas (19 com enfermeiros e 10 com médicos), que duraram entre 40 minutos e uma hora e 15 minutos. As entrevistas foram realizadas pessoalmente (no local de trabalho dos profissionais de saúde) ou online (via Zoom). Foi utilizado um guião com perguntas estabelecidas à priori, mas suficientemente aberto para serem introduzidas novas questões ou alterada a sua ordem. O direito à privacidade, confidencialidade e anonimato foi respeitado no desenvolvimento do estudo. A maioria dos participantes era do sexo feminino (n = 27), com uma idade compreendida entre os 31 e os 60 anos. Os profissionais de saúde entrevistados trabalhavam em ambiente hospitalar (ambulatório, neonatologia, puerpério, pediatria, obstetrícia e ginecologia) ou em centros de saúde. A Tabela 1 contém informação detalhada acerca dos dados sociodemográficos dos participantes.
Procedimentos
Previamente à realização das entrevistas, os participantes foram contactados via telefone ou correio eletrónico, tendo-lhes sido facultado um folheto com informações sobre os objetivos do projeto, métodos, riscos e benefícios da participação no mesmo. A participação no estudo pressupôs a assinatura prévia de um formulário de consentimento informado. A análise das entrevistas anonimizadas, desenvolvida através de uma análise temática, seguiu os princípios da grounded theory (Braun e Clarke, 2006), com recurso ao software nvivo. Numa primeira fase, as entrevistas foram codificadas tendo por base categorias prévias estabelecidas conforme o guião de entrevista e que incidem em 7 temas gerais: 1) discursos e trajetórias da vacinação infantil; 2) experiência com pais que adiam ou recusam a vacinação dos seus filhos; 3) motivos que podem levar os pais a adiar ou recusar a vacinação dos seus filhos; 4) experiências com pais que adiaram ou recusaram a vacinação dos seus filhos; 5) posição dos profissionais sobre a vacinação infantil; 6) comunicação desenvolvida sobre a vacinação infantil; 7) opinião sobre as políticas de vacinação em Portugal. Após essa categorização, foram criadas subcategorias de acordo com vários subtemas que surgiram na análise das mesmas. No que diz respeito ao presente artigo, surgiram várias subcategorias associadas ao tema “experiência com pais que adiam ou recusam a vacinação dos seus filhos”. Dentro dessas subcategorias emergiu a associação da hesitação vacinal a várias comunidades migrantes e de minorias étnicas. Numa última fase, emergiram 4 temas centrais associados pelos profissionais de saúde à população imigrante e de minorias étnicas, que iremos apresentar de seguida. Para além dos temas associados à população imigrante e de minorias étnicas, foram descritos pelos profissionais de saúde em contexto de entrevista os motivos que, no seu entender, subjazem à hesitação vacinal na população maioritária portuguesa e que se encontram associados a práticas de salutarismo, motivos já descritos anteriormente num artigo tendo por base entrevistas realizadas a pais hesitantes, pelo que não serão objeto de análise neste artigo (Mendonça e Hilário, 2023).
Resultados
Os resultados que se seguem incidem sobre as principais barreiras que tendem a levar ao adiamento ou à recusa da vacinação infantil por parte das comunidades imigrantes e de minorias étnicas residentes em Portugal, na perspetiva dos profissionais de saúde. Da análise efetuada surgiram 4 subtemas distintos: i) imigrantes oriundos dos Países Africanos de Língua Oficial Portuguesa (PALOP): constrangimentos económicos e legais; ii) imigrantes provenientes da Europa de Leste: desconfiança face aos serviços de saúde; iii) comunidade cigana: crenças culturais; e iv) imigrantes oriundos da Europa Central e do Norte: o comprometimento com práticas salutaristas e compromisso com esquemas vacinais dos seus países de origem.
Imigrantes oriundos dos PALOP: constrangimentos económicos e legais
Segundo os profissionais de saúde entrevistados no âmbito do projeto VAX-TRUST, entre os imigrantes, os oriundos dos PALOP são os que mais cumprem o Programa Nacional de Vacinação (PNV). Não obstante, foram identificadas algumas barreiras que colocam em causa a vacinação infantil neste grupo: (1) impossibilidade de conciliar os horários disponíveis para a vacinação nos centros de saúde com os horários laborais dos pais - “os horários de vacinação às vezes são muito restritos… as pessoas têm que faltar ao trabalho para cá vir, porque nós estamos das 8:00 às 15:30” (Rita, 36 anos, enfermeira); (2) devido aos custos com as deslocações (constrangimentos económicos) - “há aqueles pais que têm mais défice socioeconómico, muitas vezes esses são os que faltam mais vezes.” (Sara, 45 anos, enfermeira); (3) para além de um certo receio por parte daqueles cuja situação legal se encontra irregular (constrangimentos legais) - “temos gente que não recorre... que não vai ao centro de saúde, que não é conhecida, que não está legalizada… Isto dificulta o cumprimento do plano de vacinação.” (Rute, 58 anos, enfermeira).
Em suma, os dados indicam que os migrantes oriundos dos PALOP se deparam, frequentemente, com constrangimentos do foro económico e legal no acesso aos cuidados de saúde, nomeadamente à vacinação.
Comunidade cigana: crenças culturais
Em relação às influências culturais ou de etnicidade na hesitação vacinal, uma enfermeira referiu que, “a comunidade cigana recorre muito pouco aos cuidados de saúde. Depois, às vezes, deixa passar o timing da vacinação que é estipulada”, salientando que isso tem a ver, essencialmente, com uma “questão cultural” (Rebeca, 38 anos, enfermeira). Ou seja, de acordo com este depoimento, não existe uma predisposição deliberada desta comunidade para recusar ou adiar a vacinação, mas isso acaba por acontecer por tratar-se de uma minoria que, culturalmente, não tem por hábito procurar os serviços de saúde com regularidade. Esta ideia foi corroborada por outra enfermeira: “eu tenho duas ou três famílias de raça cigana, faltam imensas vezes, pronto, depois é preciso estar a convocar para virem. Eles acabam por vir, mas quando fazem as vacinas já fazem dois, três meses depois do que era suposto” (Sara, 45 anos, enfermeira). Esta circunstância foi confirmada por outro entrevistado (Pedro, 35 anos, médico), que afirmou que são as famílias de outras culturas (como as de etnia cigana) que recorrem menos às consultas.
Estes dados evidenciam a influência cultural, bem como das crenças pessoais e religiosas, na importância que as diferentes etnias e nacionalidades atribuem aos serviços de saúde e, mais especificamente, à vacinação.
Imigrantes provenientes da europa de leste: desconfiança em relação aos serviços de saúde
De acordo com os profissionais de saúde entrevistados, a comunidade proveniente do Leste da Europa geralmente não demonstra confiança nos sistemas nacionais de saúde, o que poderá estar relacionado com as políticas dos seus países de origem. Tal desconfiança pode estar na origem da recusa ou adiamento da vacinação dos seus filhos, como explicou uma das enfermeiras entrevistadas: “… acho que têm ali um comportamento um bocadinho de desconfiança. Tive um pai que, uma vez, me disse que isto era um negócio. Ele fazia questão de ver muita televisão em canais lá daqueles países e eles explicam que é um negócio, põem coisas nas vacinas para nos controlar e para monitorizar…” (Paola, 45 anos, enfermeira)
Outra enfermeira afirmou que, “temos uma população vinda dos países de Leste, e essa população é mais renitente à vacina. Mais renitente, colocam alguns entraves, têm receios…” (Pilar, 49 anos, enfermeira). Esta ideia foi desenvolvida por outra enfermeira através do relato de uma experiência pessoal: “… lá na escola dos meus filhos há uma mãe que é ucraniana… e era enfermeira na Ucrânia. Ela sabe que eu também sou enfermeira e há tempos veio-me perguntar… ‘Sara, achas que devo fazer a vacina do HPV (Human Papilloma Virus)?’ ” (Sara, 45 anos, enfermeira). Por isso, também para a enfermeira Susete, os utentes que apresentam “muita relutância em relação à vacinação”, são os oriundos de países do Leste Europeu (Susete, 46 anos, enfermeira).
Estes resultados indicam que a desconfiança nos poderes políticos dos países de origem pode repercutir-se nos sistemas de saúde dos países de acolhimento, influenciando a adesão à vacinação.
Imigrantes oriundos da europa central e do norte: o comprometimento com práticas salutaristas e compromisso com esquemas vacinais dos seus países de origem
De acordo com uma das médicas entrevistadas, “quanto mais alta a escolaridade, mais são as dúvidas” (Serena, 31 anos, médica), sendo que, normalmente, os imigrantes mais escolarizados são aqueles provenientes “do Norte da Europa”. Para ela, estas “são as pessoas mais renitentes em vacinar os miúdos” (Roberta, 57 anos, médica).
Para além disso, outro aspeto apontado pelos profissionais de saúde entrevistados prendeu-se com a influência dos diferentes estilos de vida (imunização natural versus artificial) na abordagem da vacinação infantil.
Ainda que tais diferenças não sejam exclusivas das comunidades imigrantes, uma das entrevistadas (Serena, 31 anos, médica) disse que há países onde se aplicam “outras metodologias” e que, nesse sentido, uma das suas utentes, de origem holandesa, para além de ter optado pelo método do parto em casa, e não assistido em meio hospitalar; após o nascimento da criança, também optou pela sua não vacinação. Ainda segundo esta médica, esta utente holandesa associava o estilo de vida (alimentação saudável, prática de desporto, etc.) à imunização natural, e, por isso, considerava que não havia necessidade de a criança ser vacinada.
Outra das entrevistadas (Palmira, 45 anos, enfermeira) também sugeriu que uma utente, proveniente da Suécia, demonstrava-se hesitante em vacinar a filha com o PNV português, alegando o número elevado de vacinas comparativamente ao modelo sueco. Deste modo, para que a filha tivesse a possibilidade de adquirir imunidade natural, essa utente preferia seguir o esquema vacinal sueco em detrimento do português.
Discussão
No que se refere aos constrangimentos económicos e legais, os dados encontrados através das entrevistas realizadas no âmbito do projeto vax-trust, sugerem que tal poderá ter um impacto sobre o cumprimento do PNV por parte dos imigrantes oriundos dos PALOP. Na verdade, os imigrantes que se encontram em situação irregular em Portugal tendem a experienciar diversas dificuldades no acesso aos cuidados de saúde (Dias et al., 2011). Não obstante, em março de 2020, no decorrer da crise pandémica provocada pela Covid-19, por razões humanitárias e de saúde pública, o governo português propôs que todos os imigrantes em situação irregular que tivessem dado início ao processo de regularização teriam acesso total a todos os benefícios sociais, incluindo cuidados de saúde gratuitos (Raposo e Violante, 2021). Em situações de maior vulnerabilidade social e económica, a saúde não tende a ser encarada como uma prioridade das populações imigrantes, nomeadamente no que diz respeito à adoção de práticas preventivas pelo que tal tem impacto na adesão à vacinação (Dias et al., 2010).
No que concerne à comunidade cigana, apesar de Mendes, Magano e Candeias (2014) indicarem que esta costuma cumprir algumas consultas de rotina e a vacinação, os profissionais de saúde entrevistados neste estudo revelaram que esta comunidade recorre muito pouco aos cuidados de saúde e, por isso, acabam por deixar passar os timings da vacinação. Para além das dificuldades experienciadas pela população cigana no acesso aos serviços de saúde, existem dados que confirmam que a baixa taxa de imunização nesta população se prende com o seu baixo nível de escolaridade, as fracas condições socioeconómicas em que vivem, a fraca sensibilização para com a ideia da vacinação como medida preventiva de saúde, a exposição a processos de estigmatização, marginalização e discriminação, e as diferenças culturais em relação à população em geral - nomeadamente no que diz respeito às barreiras linguísticas, crenças religiosas, prática de casamentos precoces e à baixa posição social da mulher na comunidade cigana (Fournet et al., 2018).
Por seu turno, no que diz respeito aos imigrantes oriundos do Leste da Europa, os resultados do presente estudo vão ao encontro de dados recentes que indicam que a confiança nas vacinas de cidadãos provenientes desta parte da Europa tem vindo a diminuir exponencialmente (Bell et al., 2019). De facto, a importância da confiança nas instituições e profissionais de saúde no âmbito do processo de tomada de decisão em torno da vacinação tem sido documentada na literatura existente sobre o tema (Deml et al., 2021). Um estudo realizado em Portugal sugere que, tendencialmente, os imigrantes do Leste da Europa tendem a seguir as orientações médicas estabelecidas no seu país de origem (Dias et al., 2010). A falta de confiança experienciada pelos imigrantes oriundos do Leste da Europa em relação à vacinação poderá estar relacionada com o forte desenvolvimento do movimento anti-vacinas nestes países. Este desenvolvimento tem sido acompanhado por um aumento dos movimentos populistas na Europa de Leste, bem como por ideias anti-ciência e anti-Ocidente (Tankwanchi et al., 2021). Dados de um estudo recente ( Hadjipanayis et al., 2019) evidenciam as discrepâncias existentes ao nível da confiança na vacinação em 18 países europeus, com Portugal a destacar-se como sendo o país com maior confiança na vacinação em contraste com os países do Leste europeu, tais como a Bulgária e a Polónia, nos quais se registaram os valores mais baixos. Neste estudo, verificou-se ainda que os pais que optaram por realizar a vigilância de saúde dos seus filhos com médicos de clínica geral demonstraram maior hesitação vacinal comparativamente aos que afirmaram recorrer a pediatras para esse efeito. Tais resultados são relevantes, especialmente quando cruzados com os níveis de confiança na vacinação expressos pelos próprios médicos de clínica geral, os quais são particularmente baixos em relação a determinadas vacinas (por exemplo, a vacina contra o sarampo, papeira e rubéola) nos países do Leste da Europa, tornando a sua recomendação menos provável (Larson et al., 2018). Num estudo semelhante realizado no Reino Unido, constatou-se que os imigrantes oriundos do Leste Europeu continuam a ser influenciados pelas opiniões, normas e valores do seu país de origem no que diz respeito à vacinação infantil (Gorman et al., 2020; Gorman et al., 2019).
De entre os resultados apresentados, sobressaem também os pais oriundos da Europa do Norte e Central com níveis de educação elevados cujo estilo de vida se enquadra em práticas salutaristas (Mendonça e Hilário, 2023). Na verdade, estes pais defendem que uma alimentação de base natural (biológica e preferencialmente vegetariana), a extensão do período de amamentação para além dos primeiros 6 meses de vida, uma vivência mais próxima da natureza, permite que as crianças adquiram um sistema imunitário forte que lhes permite combater naturalmente a maioria das doenças, tornando a vacinação menos necessária (Fournet et al., 2018). Além disso, estes pais percecionam muitas vezes um maior risco associado aos possíveis efeitos secundários da vacinação do que aos riscos decorrentes da contração da doença. Esta perceção é ainda reforçada pela crença de que a contração de determinadas doenças na infância tem um efeito positivo a longo prazo no sistema imunitário das crianças, sendo igualmente potenciador do desenvolvimento físico e mental das mesmas (Harmsen et al., 2013). Para além disso, estes pais preferem vacinas monovalentes em vez de vacinas combinadas, de forma a não sobrecarregar o organismo dos seus filhos (Brown et al., 2012).
Além das estratégias acima mencionadas de promoção do sistema imunitário das crianças, a ação destes pais também se baseia no controlo do ambiente social em que as mesmas vivem, nomeadamente em relação às suas redes sociais, resguardando-as nos primeiros anos de vida (por exemplo, prolongando o tempo que as crianças permanecem em casa e retardando a sua entrada na escola) e tornando-as, assim, menos suscetíveis de contraírem doenças. Neste sentido, estes pais percecionam-se a si próprios como especialistas na gestão da saúde dos seus filhos e as suas decisões têm como base as características individuais de cada criança em oposição ao “esquema único de vacinação” proposto e defendido pelas autoridades de saúde (Wiley et al., 2020). Na verdade, parece existir a crença por parte destes pais de que conseguem gerir os riscos associados à não imunização das suas crianças através da adoção de um conjunto de práticas que consideram serem promotoras de saúde (Ward et al., 2018).
Conscientes acerca da pluralidade de visões acerca da saúde das crianças, as autoridades de saúde de alguns países de origem destes imigrantes oferecem atualmente alternativas no acompanhamento de saúde oferecido, algo que não acontece ainda em Portugal (Harmsen et al., 2012 e 2013). Assim, se por um lado, para as comunidades provenientes dos PALOP e pertencentes à etnia cigana o adiamento ou recusa da vacinação infantil tende a estar associada a processos de desigualdade social, nomeadamente no que diz respeito a constrangimentos económicos, legais e a aspetos inerentes à sua própria cultura; por outro lado, para os imigrantes provenientes da Europa do Leste, bem como da Europa Central e do Norte, o adiamento ou recusa das vacinais infantis encontra-se fortemente associado a uma falta de confiança nas instituições e nos profissionais de saúde, e a convicções diversas sobre a saúde infantil. Por sua vez, o adiamento ou recusa da vacinação infantil no caso dos imigrantes da Europa Central e do Norte pode ser visto como um privilégio de classe (Reich, 2014). De facto, esta população tem vindo a estar representada em Portugal sob o prisma de uma migração de lifestyle (Benson e O’Reilly, 2009). De modo geral, o presente estudo enuncia que para além das barreiras culturais e linguísticas previamente descritas na literatura (Bell et al., 2019; Gorman et al., 2019), existem outros fatores inerentes à própria origem da população imigrante e de minorias étnicas que influenciam o adiamento ou a recusa da vacinação infantil. De salientar que a experiência de exclusão ou discriminação por parte dos profissionais de saúde pode levar os indivíduos imigrantes ou pertencentes a minorias étnicas a não confiarem nos serviços de saúde ou nos profissionais de saúde, contribuindo para a hesitação vacinal destas comunidades (Tankwanchi et al., 2021).
Limitações
No que diz respeito às limitações do estudo, a principal prende-se com o facto de as comunidades migrantes e as minorias étnicas mencionadas neste artigo não terem sido auscultas. O retrato apresentado neste artigo tem por base os dicursos dos profissionais de saúde. É de salientar que todos os profissionais de saúde que participaram no estudo eram caucasianos-europeus, o que pode ter condicionado as respostas dadas. Apenas uma médica entrevistada era imigrante (em específico, de nacionalidade russa). A amostragem por bola de neve pode também ter influenciado as respostas, uma vez que a grande maioria dos profissionais de saúde entrevistados trabalhava nos mesmos serviços de saúde e, por conseguinte, contactava com populações imigrantes e de outras etnias semelhantes entre si.
De salientar a necessidade de desenvolver mais pesquisas sobre esta temática junto dos profissionais de saúde, uma vez que existem poucos estudos que se centrem na compreensão do fenómeno da hesitação vacinal sob o ponto de vista desta população. Sendo que a amostra do presente estudo é composta maioritariamente por profissionais do sexo feminino, sugere-se em futuros estudos a adoção de uma perspetiva de género sobre esta temática. De facto, não existem dados na literatura portuguesa sobre o modo como o género pode influenciar as perceções dos profissionais de saúde sobre a vacinação infantil. Para além das questões de género, sugere-se um enfoque em futuros estudos sobre a forma como a posição de enfermeiros versus médicos poderá eventualmente influenciar a perceção dos profissionais de saúde sobre esta temática, bem como a identificação de diferenças, consoante os tipos de vacinas e as idades das crianças.
Embora a pesquisa tenha tido lugar no momento da pandemia de covid-19, o impacto que a mesma possa ter tido sobre as perceções dos profissionais de saúde não foi o enfoque do estudo desenvolvido. Posto isto, sugere-se, em futuras pesquisas, a procura de uma compreensão mais explicativa para o modo como a pandemia de covid-19 poderá ter tido impacto nessas perceções, assim como nas taxas de vacinação infantil em Portugal.
Conclusão
Em suma, os resultados obtidos no presente estudo refletem a diversidade de motivos subjacentes à hesitação vacinal por parte de comunidades imigrantes e de minorias étnicas residentes em Portugal. Por um lado, a comunidade de imigrantes provenientes da Europa de Leste, os imigrantes oriundos da Europa Central e do Norte optam por adiar ou mesmo recusar a vacinação com base nas suas crenças e falta de confiança sobre as instituições e os profissionais de saúde. Por outro lado, na população proveniente dos PALOP e na de origem cigana o adiamento ou recusa vacinal prende-se essencialmente com uma situação de afastamento dos serviços de saúde, quer devido a constrangimentos legais e económicos, quer devido a aspetos inerentes à sua própria cultura. A diversidade de motivos subjacentes à hesitação vacinal nas comunidades imigrantes e etnias analisadas demonstra a necessidade de desenvolver estratégias de intervenção informadas e adaptadas às particularidades do grupo ao qual se destinam, uma vez que não se trata de uma população homogénea. Essas estratégias de intervenção devem passar, indubitavelmente, pela capacitação dos profissionais de saúde para lidar com as diferenças étnicas e culturais, sendo que tal poderá levar à disponibilização de serviços de saúde que sejam culturalmente sensíveis (Rodrigues e Dias, 2012).
A compreensão do contexto social e cultural das comunidades imigrantes e de minorias étnicas é fundamental para uma melhor compreensão da posição face à hesitação por parte dos indivíduos pertencentes a estas comunidades (Santinho, 2012). Saliente-se que os motivos que levam à hesitação vacinal por parte da maioria étnica da população portuguesa vão ao encontro de alguns dos motivos aqui descritos. De acordo com os profissionais de saúde entrevistados num estudo anterior, os argumentos apresentados pelos pais hesitantes pertencentes à maioria portuguesa remetem para práticas que enfatizam o conceito de salutarismo (Mendonça e Hilário, 2023).
De destacar que não existem evidências de que em Portugal o fenómeno de hesitação vacinal em idade pediátrica seja superior na população imigrante ou de minorias étnicas face à população maioritária. Neste âmbito, é fundamental o desenvolvimento de estudos neste campo de forma a conseguir-se compreender esta realidade em profundidade e estabelecer comparações sobre o fenómeno da hesitação vacinal entre a população portuguesa e as comunidades imigrantes ou de minorias étnicas. O presente artigo pretende dar o mote para o debate acerca da importância da sensibilidade cultural no desenvolvimento de estudos e intervenções sob o fenómeno da hesitação vacinal.