Serviços Personalizados
Journal
Artigo
Indicadores
Links relacionados
Compartilhar
Revista Portuguesa de Imunoalergologia
versão impressa ISSN 0871-9721
Rev Port Imunoalergologia vol.21 no.4 Lisboa dez. 2013
ARTIGO ORIGINAL
Caracterização das admissões por asma ao serviço de urgência de um hospital central
Asthmatic admissions in a central hospital emergency department
Ana Leblanc, Rui Silva, Eunice Dias de Castro
Serviço de Imunoalergologia, Centro Hospitalar São João, Porto
RESUMO
Introdução e métodos: A asma, patologia crónica, com gravidade variável e frequentes exacerbações, pode motivar recurso ao serviço de urgência (SU). Com o objectivo de caracterizar os asmáticos que, no ano de 2008, recorreram ao SU por agudização da doença, analisaram-se retrospectivamente os registos do SU em que asma foi o diagnóstico principal de alta. Resultados: Foram analisados 306 episódios de urgência, correspondendo a 260 doentes (60% do género feminino; com 41,1 ± 20,1 anos). De acordo com a triagem de Manchester, 53,3% foram classificados como amarelos, 43,5% laranjas e 2,3% vermelhos. Eram já seguidos por especialidade (Imunoalergologia//Pneumologia) 23,5% dos doentes. Quanto à medicação prévia: 12,4% não faziam medicação; 16,7% β2 em SOS; 3% aminofilina isolada; 3% β 2 de longa acção (β2LA) isolado; 5,6% corticóide inalado (CCI) e 21,2% associação β2LA/CCI; 9,2% anti-leucotrienos e outros; 6% nebulizações; 7% aminofilina + β2LA/CCI; 4% corticóide sistémico (CCS) e 2 também anti -IgE. No SU, 27 doentes fizeram apenas nebulizações (agonistas β2 ± anti -colinérgico); 256 nebulizações + CCS (18 também aminofilina e 15 MgSO4). Oito necessitaram de adrenalina e 3 de VNI. Foi pedida a colaboração de especialidades em apenas 28 episódios. Na alta, a medicação foi mantida em 61 casos e reforçada em 136 (49% com CCS). Havia infecção respiratória em 96 doentes (prescrito antibiótico a 86%). Na alta, 11% foram orientados para consulta de especialidade e 18% foram internados. Estavam grávidas 5 doentes (2 já seguidas em Imunoalergologia); nenhuma das outras 3 foi orientada para especialidade. Conclusões: Em 2008, um número significativo de doentes recorreu ao SU por exacerbações da asma, alguns em mais do que um episódio e com acentuada gravidade. De realçar que apenas um quarto destes doentes era previamente seguido em consulta de especialidade e que a medicação prévia nem sempre era a mais adequada. A colaboração de especialistas poderá melhorar a abordagem e orientação dos doentes, particularmente dos casos graves e das grávidas, com melhor controlo da asma.
Palavras-chave: Asma, exacerbação, serviço de urgência.
ABSTRACT
Background and methods: Asthma, a chronic disease with variable severity and frequent exacerbations, may lead to the emergency department (ED). In order to characterize asthmatics that, in 2008, were admitted in ED due to disease exacerbation, retrospective analysis of ED episodes records (asthma as main discharges diagnosis) was performed. Results : We analyzed 306 episodes, corresponding to 260 patients (60% female; 41.1 ± 20.1 years). According to Manchester triage, 53.3% were yellow, 43.5% orange, 2.3% red. Twenty four percent were previously followed by specialties, Allergology/Pneumology. Analyzing previous medication, 12.4% hadnt any, 16.7% only β 2 SOS, 3% aminophylline, 3% long-acting β 2 (β2LA), 5.6% inhaled corticosteroids (ICS) and 21.2% β2LA/ICS, 9.2% antileukotrienes + others, 6% nebulizations with β2 ± anticholinergics; 7% aminophylline + β2LA/ICS, 4% systemic corticosteroids (CCS) and 2 under treatment with anti -IgE. In ED, 27 patients did nebulizations (β2 –agonist ± anticolinergic drug), 256 nebulizations + CCS (18 also required aminophylline and 15 MgSO4), 8 epinephrine and 3 non –invasive ventilation. Allergology/Pneumology specialist collaboration was requested in only 28 (9.2%) episodes. At discharge, medication was maintained in 61 cases and increased in 136 (49% with CCS). Ninety six patients had respiratory infection (antibiotic was prescribed in 86%). About 70% was discharged to the family doctor, 11% to a specialist and 18% admitted. Five patients were pregnant (2 already followed in Allergology), none of the others was referred to a specialist. Conclusions: During 2008, a significant number of asthmatics used ED for exacerbations, some in several and severe episodes. Note that only a quarter of patients were previously followed by a specialist and many had inappropriate chronic medication. Specialties collaboration is advised to establish an adequate therapeutic plan, particularly in severe cases and pregnant women and to increase patient adhesion.
Keywords: Asthma, exacerbation, emergency department.
INTRODUÇÃO
A asma é uma patologia crónica, com gravidade variável e um curso fl utuante. A falta de controlo da doença resulta em exacerbações frequentes e imprevisíveis, que podem constituir motivo de recurso ao serviço de urgência (SU) e necessidade de internamento, o que aumenta a morbilidade relacionada com a asma1-3. Diversos factores, como infecções, exposição a alergénios, exercício e factores ocupacionais, entre outros, podem desencadear uma crise.
Estas exacerbações constituem uma emergência médica comum que, apesar de inúmeras revisões, publicações e guidelines, permanece, em muitos casos, mal orientada4.
Vários estudos mostraram variações significativas na abordagem e orientação das agudizações de asma, quer na avaliação do doente asmático, quer no tratamento e seguimento após a alta3-7.
O SU é um importante ponto de contacto entre os doentes asmáticos e os profissionais de saúde, constituindo uma oportunidade para educar o doente no sentido de um melhor controlo da sua patologia8,9.
Pouco se sabe sobre a realidade das urgências em Portugal, dos recursos por asma e sua orientação.
O presente estudo teve como objectivo caracterizar os recursos por agudização de asma que ocorreram durante um ano ao SU de um hospital central (Hospital de São João – HSJ).
MATERIAL E MÉTODOS
Foi efectuada uma análise retrospectiva dos recursos ao SU do Hospital de São João, no Porto, durante o ano de 2008. Foram incluídos no estudo todos os doentes adultos em que a asma (e todos os diagnósticos ICD9 relacionados com este) constituíram o diagnóstico principal de alta.
Foram analisadas as características demográficas dos doentes; o mês em que ocorreu o episódio; a classificação pelo sistema de triagem de Manchester e a queixa principal, à entrada no SU; a medicação prévia, o tratamento no SU e a terapêutica prescrita na altura da alta. O seguimento prévio por especialidade, os pedidos de colaboração à urgência e a orientação pós-alta foram revistos.
Uma análise mais pormenorizada foi efectuada em relação às exacerbações graves, que exigiram tratamento emergente, e às doentes grávidas.
RESULTADOS
De 178 335 recursos ao SU de adultos do Hospital de São João durante o ano de 2008, 306 episódios (1,7 em cada 1000 doentes) tiveram como diagnóstico principal de alta asma. Estes episódios corresponderam a 260 doentes, dos quais 156 (60%) do género feminino, com uma média de idades de 41,1 ± 20,1 anos (17 -95 anos) (Quadro 1). Trinta e seis doentes (14%) recorreram em mais do que um episódio ao SU durante esse ano.
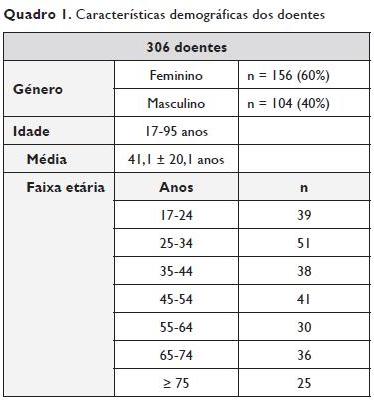
Ao longo do ano de 2008, os meses que apresentaram maior afluência de asmáticos ao SU foram Abril e Junho, com 34 e 32 episódios, respectivamente, seguidos de Setembro e Dezembro, com 31 admissões (Figura 1).
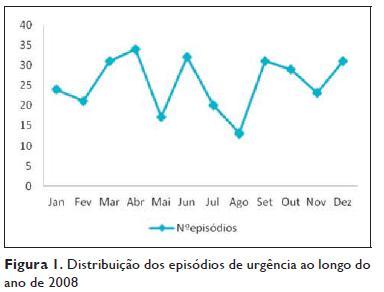
De acordo com a triagem de Manchester (classificação da prioridade à entrada no SU), 2,3% dos doentes foram classificados como vermelhos (emergentes), 43,5% laranjas (muito urgentes), 53,3% amarelos (urgentes) e 0,9% verdes ou brancos (pouco ou não urgentes). Pelo fluxograma, em 58,2% dos casos os doentes apresentavam como queixa inicial dispneia, 31% asma, 5,2% dor torácica, 3,9% indisposição e os restantes queixas diversas.
A maioria dos doentes era seguida apenas pelo Médico de Família (76,5%), enquanto 23,5% eram orientados por especialistas (Imunoalergologista ou Pneumologista).
Quanto à medicação prévia (medicação habitual do doente), 21,2% tinham prescrita uma associação fixa de agonista β2 de longa acção e corticóide inalado (β2LA/CCI); 16,7% estavam medicados apenas com um agonista β2 de curta acção para utilizar em SOS; 12,4% não fazia qualquer medicação específica para a asma; 9,2% tinha associados anti -leucotrienos a outros fármacos; 7% dos doentes fazia aminofilina e uma associação β2LA/CCI; 6% dos asmáticos fazia nebulizações diárias com agonista β2 e anti -colinérgico (brometo de ipratrópio); 5,6% tinha prescrito um corticóide inalado; 4% fazia corticoide sistémico diariamente; 3% estava medicados com aminofilina isoladamente e 3% com β2 de longa acção isolado. Dois doentes, para além da medicação prescrita para o domicílio, estavam sob tratamento com anti-IgE (omalizumab) (Quadro 2).
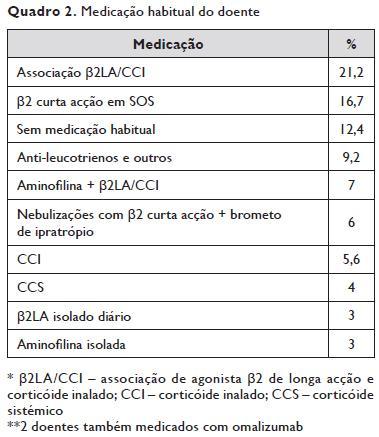
Durante a permanência no SU, 14 doentes não fizeram qualquer medicação, enquanto 27 foram tratados apenas com nebulizações com broncodilatadores (agonistas β2 ± ± anti -colinérgico). Em 256 casos, o tratamento incluiu nebulizações e a toma de corticóide sistémico; destes doentes 18 necessitaram também de aminofilina endovenosa (ev) e 15 de sulfato de magnésio ev. Foi ainda necessário usar adrenalina em 8 casos e ventilação não invasiva em 3.
Dos 306 episódios, apenas em 28 (9,2%) foi pedida a colaboração de uma especialidade ao serviço de urgência.
Onze pedidos foram dirigidos a Imunoalergologia, 8 a Pneumologia, 5 a Medicina Interna e 4 a Otorrinolaringologia
Nos 11 doentes observados por Imunoalergologia, a colaboração foi dada em termos de medicação no SU e, na altura da alta, a terapêutica foi ajustada e todos os doentes ficaram orientados para consulta externa da especialidade. Dos restantes, apenas 3 ficaram com seguimento por Pneumologia.
Na alta, a medicação prévia do doente foi mantida em 61 casos e o tratamento foi reforçado em 136. Quarenta e nove por cento destes últimos doentes foi medicado com um curso de corticóide sistémico para o domicilio. A medicação habitual foi reduzida num doente. Nos registos analisados, havia referência a presença de infecção respiratória associada à exacerbação de asma em 96 casos (31%). Em 86% destes doentes foi prescrita antibioterapia para o domicílio.
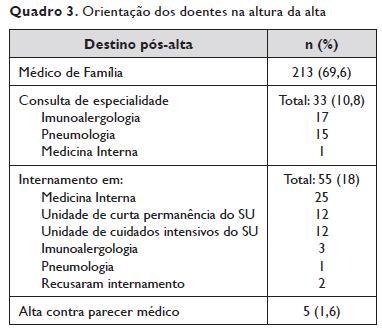
Na altura da alta, 213 doentes (69,6%) foram orientados para o Médico de Família, enquanto 33 (10,8%) foram encaminhados para uma consulta de especialidade. Entre estes últimos, 17 casos foram orientados para Imunoalergologia, 14 para Pneumologia e 2 para Medicina Interna.
Cinquenta e cinco doentes (18%) tiveram necessidade de internamento. A maioria (25 casos) foi internada no serviço de Medicina Interna (Quadro 3).
De salientar doze casos particulares que foram observados, durante o ano de 2008, no SU. Sete doentes, entre os 28 e os 70 anos, apresentaram uma agudização muito grave de asma, pelo que tiveram de ser encaminhados para a sala de emergência, 4 dos quais posteriormente internados em unidade de cuidados intensivos. A medicação habitual dos doentes em que há registos era escassa e três doentes eram seguidos anteriormente numa consulta de especialidade (Quadro 4). Cinco outras doentes encontravam -se grávidas na altura em que recorreram ao SU por agudização da sua doença – uma no primeiro trimestre de gestação, duas no segundo e 2 no terceiro trimestre.
Duas grávidas estavam medicadas com inalador β2 de curta acção para utilizar em crise e outra tinha prescrito corticóide inalado diário, desconhecendo se cumpriam o plano terapêutico. Todas necessitaram de terapêutica inalada no SU e a 4 foi prescrito corticóide sistémico. Em pelo menos dois casos a medicação foi umentada na altura da alta, não havendo registo sobre 2 doentes. Duas grávidas asmáticas eram seguidas em consulta de Imunoalergologia, enquanto 3 doentes não tinham seguimento por especialista e assim se mantiveram na altura da alta, pois não foram orientadas para nenhuma especialidade.
DISCUSSÃO
Apesar de a asma ter, geralmente, um curso benigno, podem ocorrer, com alguma frequência, agudizações que motivam a procura de atendimento não programado por parte dos doentes4,10. Foi o que ocorreu a pelo menos 260 doentes que, pela exacerbação da sua asma, recorreram ao SU do Hospital São João durante o período de um ano.
Havendo um inadequado controlo da doença, as crises de asma podem condicionar recidivas e vários recursos ao SU, o que se verificou num número significativo de doentes (14%).
O agravamento sazonal da asma é também um fenómeno reconhecido9. A maior afluência ao SU foi constatada nos meses de Abril e Junho. Nesta época algumas exacerbações poderiam ser explicadas pela exposição a alergénios ambientais, como no caso de doentes sensibilizados a pólenes. Os picos de Setembro e Dezembro poderão dever-se à exposição aos ácaros do pó, assim como ao aumento do número de infecções, também desencadeantes comuns de crises de asma1,4.
As agudizações, para além de frequentes, podem ter gravidade muito variável. Tendo em conta a prioridade atribuída à entrada na urgência, a maioria dos doentes apresentava-se com uma crise moderada a grave, com necessidade de atendimento urgente ou muito urgente.
A maioria apresentava dispneia como queixa principal, o que está de acordo com sintomatologia presente numa agudização.
Num elevado número de doentes a terapêutica prévia não era adequada, nomeadamente naqueles que estavam medicados com aminofilina isoladamente, um fármaco actualmente considerado de terceira linha no tratamento da asma, bem como nos doentes cujo tratamento diário prescrito era apenas um β2 de longa acção, fármaco que deve ser sempre utilizado em associação com um corticóide inalado1.
Enquanto alguns doentes, tendo em conta a análise da sua medicação habitual, pareciam ter uma asma ligeira (os que não faziam qualquer medicação ou que tinham apenas β2 de curta acção SOS), outros teriam uma asma moderada a grave, com necessidade de múltiplos fármacos, corticóides sistémicos ou mesmo terapêutica anti-IgE.
De realçar que apenas cerca de um quarto destes doentes era seguido previamente em consulta de especialidade, o que parece inadequado dada a gravidade da doença que estes casos apresentavam. Um acompanhamento por um especialista da área poderia trazer benefício, através de uma orientação mais correcta da situação clínica, quer a nível das terapêuticas instituídas, quer de medidas de reforço às mesmas, o que poderia proporcionar um melhor controlo da doença.
O tratamento das exacerbações de asma na urgência parece ter respeitado, em termos gerais, as orientações (guidelines) nalguns aspectos importantes. Sendo os agonistas β2 o tratamento de primeira linha para uma crise de asma tratada no SU1,4,5,8,11, podendo a estes adicionar-se anti-colinérgicos, a sua ampla utilização parece adequada à situação clínica. No entanto, apesar da evidência de eficácia e benefício dos inaladores utilizados com câmara expansora8, estes não estão disponíveis a nível de SU, sendo o tratamento inalado feito por nebulização.
Num número significativo de casos (256 em 306), foi prescrito corticóide sistémico ainda durante a permanência no SU, fármaco que deve ser administrado durante a primeira hora de tratamento nos doentes com crises moderadas a graves4. Terapêuticas mais intensas, não recomendadas por rotina, como aminofilina, sulfato de magnésio ou adrenalina, foram adicionadas a um tratamento de base (broncodilatadores e corticóides sistémicos), aos quais os doentes pareciam não estar a responder, o que pode constituir uma opção válida nestas situações4,10.
A gravidade da limitação do fluxo aéreo de uma exacerbação deve ser determinada, antes e depois do tratamento e na altura da alta, através, se possível, de uma espirometria (avaliação do FEV1) ou da simples medição do débito expiratório máximo instantâneo (DEMI)8. Nos registos do SU não há referência a qualquer avaliação da função pulmonar nestes doentes, o que pode ser explicado pela falta de meios técnicos (inexistência de espirómetro ou peak-flow meter no SU).
Num número muito escasso de casos (9,8%) foi pedida a colaboração de uma especialidade (Imunoalergologia/Pneumologia) ao SU. Um contributo importante em termos de diagnóstico, tratamento e orientação do doente pode ser dado por profissionais com um maior conhecimento e experiência nestas situações.
Na altura da alta de uma agudização por asma, todos os doentes devem ser considerados candidatos a corticoterapia oral durante um curto período (mínimo de 3 a 7 dias), o que diminui a probabilidade de recidiva. O tratamento de controlo (que deverá incluir o uso de corticoides inalados) deve ser reiniciado, continuado ou aumentado e a técnica inalatória deve ser revista1,4,8,11. De 136 doentes em que a medicação prévia foi reforçada na alta, aproximadamente metade recebeu corticóide sistémico, o que parece ainda um valor insuficiente para conferir uma maior protecção aos doentes e diminuir as recidivas. A medicação foi reduzida num caso, medida inadequada para uma observação única e transversal do doente, em contexto de urgência e sem seguimento posterior do mesmo.
Os factores desencadeantes da crise devem ser identificados e, se possível, evitados ou minimizados1,4. Os mais comuns são as infecções e os alergénios ambientais.
Em cerca de um terço dos casos foi diagnosticada infecção respiratória concomitante, que motivou a prescrição de antibioterapia num número significativo de doentes.
Um plano de acção escrito, isto é, um sumário de orientações envolvendo a prescrição e propósito de cada medicação, deve ser fornecido ao doente e explicado como actuar precocemente em exacerbações futuras1,4,5,11.
Se a abordagem for baseada em guidelines<, um melhor controlo e uma diminuição de recidivas podem ser alcançados1,4.
A maioria das exacerbações tratadas na urgência resolve em menos de 2 horas. Apenas 6 a 13% dos doentes requer hospitalização e ainda menos necessitam de admissão numa unidade de cuidados intensivos4. No ano de 2008 constatou -se haver um maior número de doentes (18%) com necessidade de internamento por asma.
A reavaliação de um doente que tem alta é um elemento crucial para se atingir e manter o controlo da asma.
A referenciação de um asmático para um especialista é de suma importância4,8,9,11. Um estudo prospectivo demonstrou que o acesso facilitado a especialistas (imunoalergologistas) de doentes asmáticos de risco, após a alta da urgência, reduz as recidivas e melhora a qualidade do tratamento12. No SU apenas pouco mais de 10% dos doentes foram encaminhados para uma consulta de especialidade (nomeadamente casos graves com necessidade de internamento na unidade de cuidados intensivos), o que fica muito aquém do desejável.
Dos casos particulares observados, naqueles que necessitaram de tratamento na sala de emergência, são de realçar a medicação prévia escassa – ou se tratava de asmas ligeiras ou défice de prescrição ou de adesão do doente – e a falta de orientação por especialidade. Pelos escassos registos do SU torna -se difícil perceber se algum factor poderia explicar uma crise de tal gravidade e como seria a adesão dos doentes ao tratamento.
Uma crise de asma na grávida, pelo risco que apresenta para o feto, maior do que os efeitos adversos da medicação, deve ser tratada como nas outras doentes.
Por receio das doentes, mas também de médicos não especialistas na área, a medicação é frequentemente diminuída ou mesmo suspensa nesta fase, aumentando o risco de agudizações. Nestes casos, uma terapêutica e seguimento mais apertado são ainda mais importantes, pelo que a orientação para uma especialidade está particularmente indicada4.
Como limitações a este estudo poder-se-ão questionar os diagnósticos que terão escapado à análise efectuada, para os quais também poderá ter contribuído uma codificação nem sempre correcta na alta e por situações como a doença pulmonar obstrutiva crónica poder ter sido referenciada como asma. Por falta de registo informático no SU pediátrico, o estudo teve de se limitar à análise dos doentes adultos. Inúmeros casos de doentes asmáticos, já seguidos em consulta de Imunoalergologia, não foram igualmente analisados, pois o recurso por agudização da doença terá sido efectuado directamente à consulta de atendimento não programado do Serviço de Imunoalergologia do Hospital de São João.
CONCLUSÕES
Uma correcta abordagem do doente com exacerbação de asma no SU pode contribuir para um controlo mais adequado da doença. O uso de guidelines, medidas agressivas no SU e uma abordagem optimizada na altura da alta, pode diminuir o número de internamentos desnecessários e o risco de recidivas.
Recomenda-se a existência de um peak< -flow meter (debitómetro) no SU que permita a avaliação inicial do DEMI a todos os doentes asmáticos em crise, útil na avaliação da gravidade da crise, da resposta à terapêutica e na decisão de dar alta ao doente; assim como de câmaras expansoras, para administração da terapêutica inalada, com vantagens práticas e maior eficácia em relação aos nebulizadores.
Seria importante aumentar a prescrição de corticoterapia sistémica, quer durante a permanência na urgência, quer na altura da alta; reforçar o papel da educação do doente e dos planos de acção; e ter especial atenção aos casos mais graves e às grávidas asmáticas.
A visita ao SU constitui assim uma oportunidade para melhor orientar estes doentes e aumentar a referenciação às especialidades.
REFERÊNCIAS
1. Global Initiative for Asthma. Bethesda: National Heart, Lung and Blood Institute. National Institutes of Health, US Department of Health and Human Services; Updated 2009. Available from: http://www.ginasthma.com
2. Bousquet J, Bousquet PJ, Godart P, Daures JP. The public health implications of asthma. Bulletin of the World Health Organization 2005; 83: 548-54. [ Links ]
3. Fitzgerald JM, OByrne PM, McFetridge JT, Demuth D, Allen-Ramey FC. Pulmonary function testing in the Emergency Department and medications prescribed at discharge: results of the Multinational Acute asthma Management, Burden, and Outcomes (MAMBO) study. Prim Care Resp J 2010; 19: 155-62. [ Links ]
4. Hodder R, Lougheed MD, Rowe BH, Fitzgerald JM, Kaplan AG, McIvor RA. Management of acute asthma in adults in the emergency department: nonventilatory management. CMAJ 2010; 182: E55-67. [ Links ]
5. Beveridge RC, Grunfeld AF, Hodder RV, Verbeek PR. Guidelines for the emergency management of asthma in adults. CAEP/CTS Asthma Advisory Committee. Canadian Association of Emergency Physicians and the Canadian Thoracic Society. CMAJ 1996; 155:25-37. [ Links ]
6. Lougheed D, Olajos -Clow J, Szpiro K, Moyse P, Julien B, Wang M, et al. Multicentre evaluation of an emergency department asthma care pathway for adults. CJEM 2009; 11: 215-29. [ Links ]
7. Tattersfield AE, Postma DS, Barnes PJ, Svensson K, Bauer C -A, OByrne PM, et al. Exacerbations of asthma. A descriptive study of 425 severe exacerbations. Am J RespirCrit Care Med 1999; 160: 594-9. [ Links ]
8. Fitzgerald JM, Hargreave FE. Acute asthma: emergency department management and prospective evaluation of outcome. Can Med Assoc J 1190; 142: 591-6. [ Links ]
9. Bugalho de Almeida A, Cristóvão C, Ricomá J, Furtado S, Monteiro P. Asma brônquica: Que realidade? Rev Port Imunoalergol 2001; 9:43-7. [ Links ]
10. Valença LM, Restivo PCN, Nunes MS. Variação sazonal nos atendimentos de emergência por asma em Gama, Distrito Federal. J Bras Pneumol 2006; 32: 284-9. [ Links ]
11. Dalcin PTR, Perin C. Manejo da asma em adultos na sala de emergência: evidências atuais. Rev Assoc Med Bras 2009; 55:82-8. [ Links ]
12. Zeiger RS, Heller S, Mellon MH, Wald J, Falkoff R, Schatz M. Facilitated referral to asthma specialist reduces relapses in asthma emergency room visits. J Allergy Clin Immunol 1991; 87: 1160-8. [ Links ]
Ana Leblanc
Serviço de Imunoalergologia, Centro Hospitalar São João
Alameda Professor Hernâni Monteiro
4200 -319 Porto
E-mail: ana_leblanc@yahoo.com
Financiamento: Nenhum.
Declaração de conflito de interesses: Nenhum
Data de recepção / Received in:16/05/2012
Data de aceitação / Accepted for publication in:23/12/2012














