Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Nascer e Crescer
versão impressa ISSN 0872-0754
Nascer e Crescer vol.23 no.4 Porto dez. 2014
CASOS CLÍNICOS / CASE REPORTS
Diagnóstico Precoce de Encefalocelo Frontal Fetal – Caso Clínico
Ilda RochaI, Rosete NogueiraI, Cristina GodinhoI, Francisco ValenteI
I U. Diagnóstico Pré-natal, CH Vila Nova de Gaia / Espinho, 4400-129 Vila Nova de Gaia, Portugal. E-mail: ilda_j@hotmail.com; rosetenogueira@gmail.com; cristina.r.m.godinho@gmail.com; prenatal@chvng.min-saude.pt.
RESUMO
Os autores descrevem o caso de um encefalocelo frontal (com 7,2 mm) diagnosticado às 10+2 semanas numa primigesta, caucasiana, de 27 anos, sem antecedentes médico-cirúrgicos relevantes. Ecograficamente não foram encontradas outras mal-formações associadas.
Face à literatura por nós consultada, este é aparentemente o caso mais precoce de encefalocelo isolado com diagnóstico pré-natal (46, XY). No seguimento intra-uterino até às 17 semanas, a dimensão da lesão atingiu os 16 mm e acompanhou o crescimento fetal. A evolução intra-uterina e o estudo complementar com ressonância magnética fetal cerebral contribuíram para a decisão da interrupção médica de gravidez às 18 semanas. O exame necrópsico foi totalmente concordante.
ABSTRACT
We describe a case of a frontal encephalocele (7,2 mm), diagnosed at the 10+2 weeks’ ultrasound, in a 27 year-old primigravida, without relevant medical or surgical history. No other malformations were found at the ultrasound examination.After reviewing the published literature, this is apparently the earliest case of isolated encephalocele diagnosed prenatally (46,XY). In the intrauterine follow-up until 17 weeks, the lesion reached 16mm in size and accompanied fetal growth. The intrauterine evolution and additional study with fetal brain magnetic resonance imaging contributed to the decision of the medical termination of pregnancy at 18 weeks. The autopsy findings were consistent with the diagnosis.
Key words: Encephalocele, neural tube defect, folic acid, fetal malformations
INTRODUÇÃO
O encefalocelo é o defeito do tubo neural menos frequente(1-4). Na embriogénese do tubo neural, o processo de formação da placa embrionária, que lhe dá origem, inicia-se na 3º semana de gestação e o seu encerramento ocorre entre a 3º e a 4º semana de gestação. Um defeito no seu encerramento ao nível do neuroporo anterior poderá originar uma série de malformações, nomeadamente o encefalocelo, a espinha bífida e a anencefalia(4).
O encefalocelo caracteriza-se pela herniação de tecido cerebral e meninges ou apenas herniação de meninges através de um defeito da calote craniana(1-4). A sua etiologia é desconhecida(1). A prevalência estimada é de 0,8 a 5 por 10 000 recém-nascidos. Não existe predominância por sexo. Os encefalocelos podem ser occipitais (75%), fronto-etmoidais (13-15%), parietais (10-12%) ou esfenoidais (1-2%)(1,5,6). O encefalocelo frontal é dos menos frequentes e está associado a melhor prognóstico(1,3,5-8). As diferenças geográficas estão presentes no que diz respeito ao tipo de encefalocelo(5,6,8). O encefalocelo occipital é mais frequente na Europa Ocidental e América do Norte e o encefalocelo frontal é mais frequente na Ásia(5,8).
O encerramento da calote craniana faz-se pelas 10 semanas de gestação, altura em que se torna possível o diagnóstico pré-natal na maior parte dos casos(2-4). O diagnóstico ecográfico mais precoce descrito na literatura foi às 12-13 semanas de gestação(3,4,9,10). Sorak M et al, em 2010, diagnosticou um encefalocelo occipital às 13 semanas(9). Borowski D. et al, por sua vez, em 2011, diagnosticou dois encefalocelos também occipitais às 12 semanas de gestação(3).
O encefalocelo pode estar associado a cromossomopatias em 33-44% dos casos e a outras malformações (espinha bífida, agenesia do corpo caloso, malformação de Arnold-Chiari II e malformação de Dandy-Walker) ou Síndromes genéticos em 20% dos casos (Meckel-Gruber, von Voss, Chemke, Roberts, Knobloch e Fraser)(6,7,11). A sua presença suscita também a possibilidade etiológica de bandas amnióticas, uso de varfarina, rubéola materna e diabetes(4-5).
O prognóstico depende da associação a cromossomopatias, a malformações ou Síndromes genéticos, dos tecidos herniados (nomeadamente se há envolvimento do parênquima cerebral) e da localização e extensão do encefalocelo(12). A taxa de sobrevida ao nascer é de 21%(12). Após o nascimento é de 50%(12). Mesmo com a possibilidade de intervenção cirúrgica nos casos de menor dimensão, a morbilidade associada é elevada, com 75% de atraso do desenvolvimento psicomotor(12).
CASO CLÍNICO
Grávida de 27 anos, primigesta, raça caucasiana, sem antecedentes médico-cirúrgicos relevantes. Gravidez vigiada desde as cinco semanas de gestação, altura em que objetivámos perda hemática vaginal com descolamento do saco ovular. Às nove semanas de gestação a grávida encontrava-se assintomática, sem qualquer perda hemática vaginal.
No estudo ecográfico às 10+2 semanas observámos defeito do polo cefálico, de localização frontal, supra-orbitário com 7,2mm de diâmetro, muito sugestivo de poder corresponder a um encefalocelo frontal (Figuras 1 e 2).
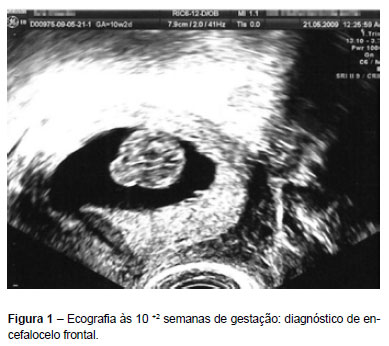
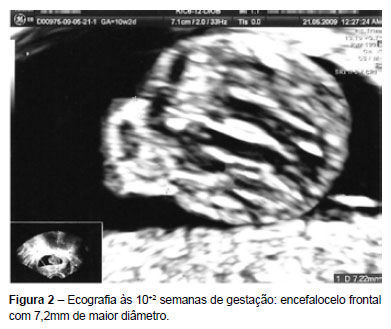
Na ecografia do primeiro trimestre efectuada às 12+6 semanas evidenciámos melhor o encefalocelo frontal. Apresentava ainda inversão da onda a do ductus venoso, sem outras alterações ecográficas relevantes. O cariótipo fetal obtido por biópsia das vilosidades coriónicas era normal (46, XY).
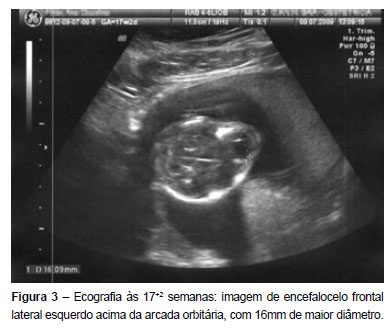
O estudo ecográfico seriado (2D/3D) confirmou o crescimento progressivo do encefalocelo que atingiu a dimensão máxima de 16mm de diâmetro, às 17 semanas, de localização frontal esquerda supra-orbitária (Figura 3). Este diagnóstico foi ainda corroborado por ressonância magnética (RMN) fetal cerebral efetuada às 17 semanas.
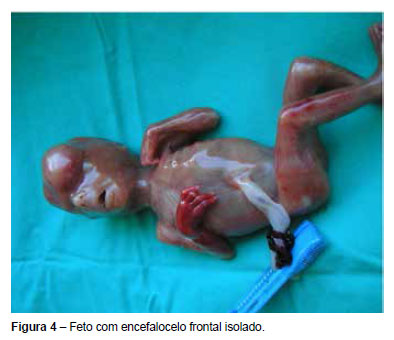
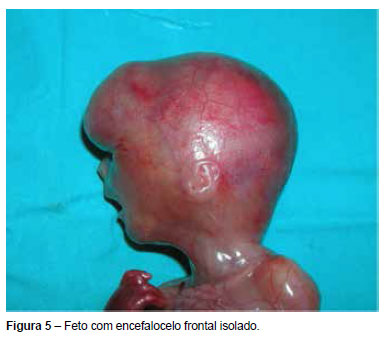
A interrupção médica de gravidez foi realizada às 18 semanas e o exame anatomopatológico foi totalmente concordante (Figuras 4 e 5).
DISCUSSÃO
O diagnóstico de encefalocelo implica a exteriorização de tecido cerebral e meninges ou apenas meninges por um defeito de encerramento da calote craniana. A ultrassonografia permite o diagnóstico pré-natal precoce, excluindo diagnósticos diferenciais como hemangioma, meningioma, glioma, teratoma, duplicação orbital e proboscis(1-4).
No nosso caso, o diagnóstico foi efetuado às 10+2 semanas. Trata-se portanto do caso mais precoce e isolado, com diagnóstico pré-natal (Borowski D. et al diagnosticou às 12 semanas de gestação)(2-4). A ressonância magnética fetal cerebral realizada mais tarde, às 17 semanas, não acrescentou mais informação(2). O valor da RMN fetal cerebral nestas idades gestacionais não está demonstrado(2).
O diagnóstico tão precoce do encefalocelo frontal permitiu observar a evolução natural intra-uterina das 10 às 18 semanas que, dada a raridade e a precocidade do diagnóstico não tinha sido ainda avaliada. O ritmo de crescimento (1,3mm/semana), pese embora a localização frontal da lesão, estimaria a termo dimensões consideráveis que constituem um fator de agravamento do prognóstico(1-6). Obviamente que devemos ter em consideração que o crescimento do encefalocelo é também influenciado por outros fatores, como por exemplo alterações da vascularização do parênquima cerebral herniado e pela presença de hidrocefalia(1-6). Mesmo que fosse possível intervir cirurgicamente neste caso, a quantidade de tecido cerebral envolvida seria considerada grande e volumosa(1-6).
Relativamente ao exame anatomopatológico, não foram diagnosticadas outras malformações associadas nem alterações da estrutura óssea da base do crâneo, por vezes concomitantes nos casos de encefalocelos frontais(4).
Do ponto de vista etiológico, a ausência de administração preventiva de ácido fólico não esteve patente neste caso(13). No entanto, a ocorrência de hemorragias no primeiro trimestre, na sequência de descolamento do saco ovular pelas cinco semanas poderá suscitar a possibilidade da sua origem na disrupção do saco ovular. Assim, eventos hemorrágicos no primeiro trimestre precoce poderão chamar a atenção para alterações precoces no desenvolvimento, nomeadamente do tubo neural. Desta forma, um encefalocelo poderá ser diagnosticado precocemente pelas 10 semanas de gestação, altura em que se completa a ossificação da calote craniana, embora não se deva dispensar a posterior confirmação do diagnóstico(2-4).
REFERÊNCIAS BIBLIOGRÁFICAS
1. Cameron M, Moran P. Prenatal screening and diagnosis of neural tube defects. Prenat Diagn 2009; 29:402-11. [ Links ]
2. Van Zalen-Sprock RM, van Vugt JM, van Geijn HP. First-trimester sonographic detection of neurodevelopmental abnormalities in some single-gene disorders. Prenat Diagn 1996; 16:199-202. [ Links ]
3. Borowski D, Wegrzyn P, Bartkowiak R, Wyrwas D, Wielgoś M. First trimester diagnosis of encephalocele - report of two cases and review of the literature. Ginekol Pol 2011; 82:700-4. [ Links ]
4. Blaas HG, Eik-Nes SH. Sonoembryology and early prenatal diagnosis of neural anomalies. Prenat Diagn 2009; 29:312-25. [ Links ]
5. Amadi CE, Eghwrudjakpor PO. The pattern of distribution of encephalocele in University of Port Harcourt Teaching Hospital--a three year experience. Niger J Med 2013; 22:19-23. [ Links ]
6. Ahmed A, Noureldin R, Gendy M, Sakr S, Naby MA. Antenatal sonographic appearance of a large orbital encephalocele: a case report and differential diagnosis of orbital cystic mass. J Clin Ultrasound 2013; 41:327-31. [ Links ]
7. Singh N, Singh DK, Aga P, Singh R. Multiple neural tube defects in a child: A rare developmental anomaly. Surg Neurol Int 2012 ;3:147. [ Links ]
8. Onrat ST, Seyman H, Konuk M. Incidence of neural tube defects in Afyonkarahisar, Western Turkey. Genet Mol Res 2009; 8:154-61. [ Links ]
9. Sorak M, Zivanović A, Varjacić M, Lukić G, Babić G. The ultrasonographic diagnosis of fetal encephalocele at 13th gestational week. Vojnosanit Pregl 2010; 67:69-72. [ Links ]
10. Liao SL, Tsai PY, Cheng YC, Chang CH, Ko HC, Chang FM. Prenatal Diagnosis of Fetal Encephalocele Using Three- dimensional Ultrasound. Journal of Medical Ultrasound 2012; 20:150-4. [ Links ]
11. Yazici LE, Malatyalioglu E, Sakinci M, Tosun M, Bildircin FD, Ogur G, Karayel M. Chromosomal anomalies and additional sonographic findings in fetuses with open neural tube defects. Arch Gynecol Obstet 2012; 286:1393-8. [ Links ]
12. Thompson DN. Postnatal management and outcome for neural tube defects including spina bifida and encephalocoeles. Prenat Diagn 2009; 29:412-9. [ Links ]
13. Calvo EB, Biglieri A. Impact of folic acid fortification on womens nutritional status and on the prevalence of neural tube defects. Arch Argent Pediatr 2008; 106:492-8. [ Links ]
Endereço para correspondência Recebido a 8-11-2013 | Aceite a 2-4-2014
Ilda Rocha
Rua Santa Rita nº3, 2º andar
4400-219 Vila Nova de Gaia, Portugal
E-mail: ilda_j@hotmail.com














