Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Nascer e Crescer
versão impressa ISSN 0872-0754
Nascer e Crescer vol.24 no.1 Porto mar. 2015
CASOS CLÍNICOS / CASE REPORTS
Acalásia na adolescência – dois casos
Esophageal Achalasia In Adolescence – Two Case Reports
Inês Vaz SilvaI, Rita Belo MoraisI,II, Patrícia FerreiraI, Florbela CunhaI
IS. Pediatria Médica, Hospital Vila Franca de Xira, 2600-009 Vila Franca Xira, Portugal. E-mail: inesvazsilva83@gmail.com; ritabmorais@gmail.com; patisferreira@gmail.com; flor.cunha@gmail.com
IIS. Pediatria Médica, CHLisboa Ocidental,1449-005 Lisboa, Portugal.
RESUMO
Introdução: A acalásia é uma doença rara, particularmente em idade pediátrica. Caracteriza-se por aperistaltismo do esófago e inadequado relaxamento do esfíncter esofágico inferior. A sua etiologia está ainda pouco esclarecida.
Casos clínicos: Descrevem-se dois adolescentes com disfagia para sólidos e líquidos, vómitos, perda ponderal e tosse noturna, durante vários meses. Inicialmente foi considerada a hipótese de doença do comportamento alimentar, mas a investigação posterior levou ao diagnóstico de acalásia confirmado por manometria esofágica num caso e por biópsia intraoperatória no outro. Foram submetidos a miotomia de Heller com procedimento antirrefluxo, um por laparoscopia e outro por laparotomia, com evolução favorável.
Discusão/conclusões: Destacamos a raridade e desafio diagnóstico destes casos. A sintomatologia inespecífica leva frequentemente ao diagnóstico de doença do comportamento alimentar, protelando o tratamento dirigido. Na persistência de sintomas é mandatório considerar a hipótese de acalásia, sendo a manometria esofágica o exame diagnóstico de escolha. O tratamento de eleição é cirúrgico, salientando-se a eficácia das diferentes técnicas aplicadas.
Palavras-chave: acalásia, adolescente, doença do comportamento alimentar.
ABSTRACT
Introduction: Achalasia is a rare disorder, particularly in pediatrics, characterized by esophageal aperistalsis and inadequate relaxation of the lower esophageal sphincter. Its etiology remains unclear.Cases: We describe two adolescents with dysphagia for solids and liquids, vomiting, weight loss and nocturnal cough for a few months. Initially it was considered to be an eating disorder, and the diagnosis of achalasia was reached later by esophageal manometry in one case and by intraoperative biopsy in another. The patients were submitted to Heller myotomy with an antireflux procedure, laparoscopically in one case, and by laparotomy in another, both with a favorable outcome.
Discussion/Conclusions: We emphasize the rarity and diagnostic challenge of these cases. The nonspecific symptoms often lead to the diagnosis of an eating disorder, delaying the correct treatment. If symptoms persist achalasia must be considered and the esophageal manometry is the diagnostic test of choice. The gold standard in treatment is surgical, and we highlight the effectiveness of the techniques applied.
Keywords: achalasia, adolescent, eating disorders.
INTRODUÇÃO
A acalásia é uma patologia primária do esófago provocada pela degeneração neuronal do plexo mioentérico1,2. Na criança tem uma incidência estimada entre 0,1 e 0,3: 100 000/ano3-5. Caracteriza-se por aperistaltismo do esófago médio e distal e por um esfíncter esofágico inferior (EEI) com relaxamento incompleto durante a deglutição1-3,5 e frequentemente hipertónico em repouso1,2,5. A sua etiologia não está esclarecida, admitindo-se fatores genéticos, infecciosos ou autoimunes1,2,5.
Os sintomas na criança mais velha assemelham-se aos do adulto, com disfagia para sólidos e posteriormente líquidos e regurgitação, logo após a refeição ou durante o sono1,2,5. Pode ocorrer perda ponderal, dor retroesternal e pirose1,2,5. Na criança pequena a clínica é inespecífica, com deficiente progressão ponderal, recusa alimentar, vómitos, halitose, tosse crónica ou noturna e pneumonias de repetição1,2,5.
Apresentamos dois casos de acalásia na adolescência que se destacam pela raridade e desafio diagnóstico que representam.
CASOS CLÍNICOS
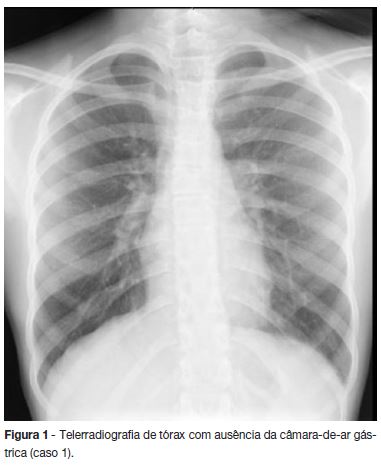
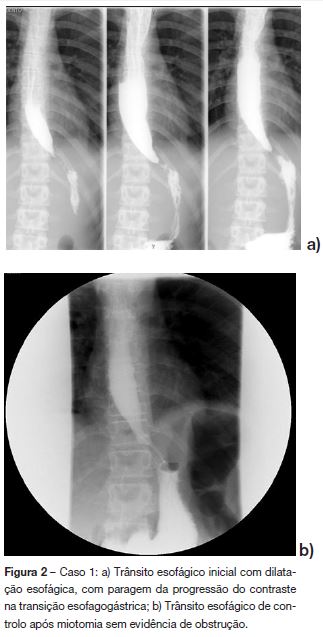
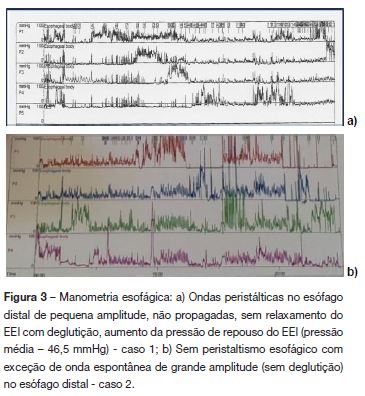
Caso 1: Rapariga de 15 anos, previamente saudável, seguida em consulta de pediatria por disfagia, vómitos esporádicos, baixa autoestima e comportamento depressivo, com 23 meses de evolução. Por suspeita de doença do comportamento alimentar, foi medicada com valeriana e domperidona e iniciou acompanhamento em psicologia e pedopsiquiatria. Após agravamento clinico, com vómitos sem náusea, diários, imediatamente após as refeições e durante a noite, disfagia para sólidos e líquidos, tosse noturna, astenia e perda ponderal de 5,5 kg em 2 semanas foi internada. À observação apresentava um olhar triste e aspecto emagrecido (37,5 kg, < percentil 5), sem outras alterações significativas. Na avaliação analítica inicial tinha hemoglobina 12 g/dL, leucócitos 10400 /uL (neutrófilos 69,2%), plaquetas 242000 /uL, glicemia 66 mg/dL, creatinina 0,7 mg/dL, ureia 36 mg/dL, Na+ 135 mEq/L, K+ 3,8 mEq/L, Mg2+ 1,76 mEq/L, cálcio total 9,5 mg/dL, AST 20 UI/L, ALT 13 UI/L, GGT 17 UI/L, albumina 3,5 g/dL, proteínas totais 6,9 g/dL, LDH 207 UI/L, velocidade de sedimentação 28 mm/h (normal <20), proteína C reativa 0,3 mg/dL (normal <0,5) e função tiroideia normal. A ecografia abdominal não revelou alterações mas na telerradiografia do tórax em pé não se visualizava a câmara-de-ar gástrica (figura 1). Foi efectuada endoscopia digestiva alta (EDA) que mostrou dilatação esofágica, com restos alimentares abundantes, e estreitamento na sua porção inferior, com dificuldade na progressão do endoscópio. Perante estes achados foi feito trânsito baritado esofágico que evidenciou ondas peristálticas ineficazes e estenose significativa da porção inferior do esófago (figura 2a), sugerindo acalásia. O diagnóstico foi confirmado pela manometria esofágica (figura 3a) que mostrou um EEI hipertónico, sem relaxamento com a deglutição e ondas não propagadas nos dois terços distais do esófago.
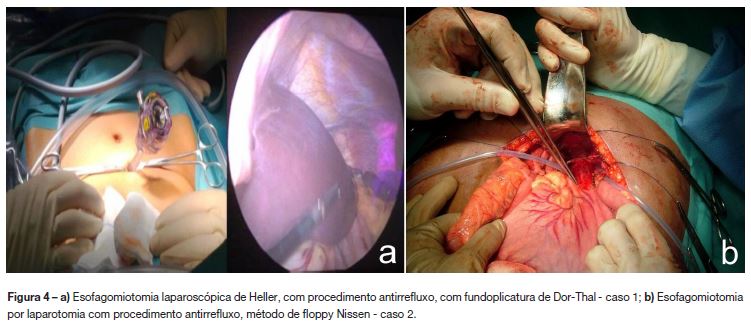
Foi submetida a esofagomiotomia laparoscópica (técnica de Heller) com procedimento antirrefluxo por fundoplicatura de Dor-Thal (figura 4a), com duração de 3 horas. Iniciou alimentação oral ao terceiro dia e teve alta ao quarto dia pós-operatório. Uma semana após a cirurgia realizou um trânsito esofágico de controlo que não apresentava obstrução esofágica (figura 2b). Um mês depois estava assintomática e tinha aumentado 4 kg, mantendo-se sem queixas e com peso no percentil 50-75 três anos mais tarde.
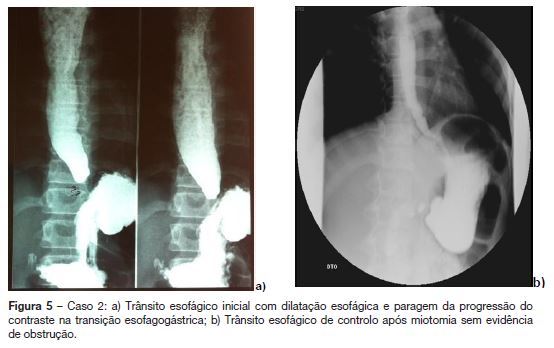
Caso 2: Rapaz de 14 anos, previamente saudável, seguido pelo médico assistente por suspeita de doença do comportamento alimentar com 8 meses de evolução, por apresentar vómitos esporádicos e disfagia para sólidos. Verificou-se um agravamento progressivo do quadro, com aumento dos vómitos e disfagia também para líquidos, associados a tosse noturna e perda ponderal de 8 kg nos últimos dois meses, tendo sido internado para investigação. O exame objectivo e a avaliação analítica inicial não revelavam alterações significativas, tendo hemoglobina 11,7 g/dL, leucócitos 11800 /uL (neutrófilos 66,4%), plaquetas 369000 /uL, glicemia 73 mg/dL, creatinina 0,7 mg/dL, ureia 26 mg/dL, Na+ 136 mEq/L, K+ 4,3 mEq/L, AST 24 UI/L, ALT 11 UI/L, GGT 20 UI/L, albumina 3,9 g/dL, proteínas totais 7,1 g/ dL, LDH 323 UI/L, proteína C reativa 3,0 mg/dL (normal <0,5). Na telerradiografia do tórax em pé não se visualizava a câmara-de-ar gástrica. Realizou trânsito esofágico que evidenciou dilatação esofágica, com paragem da progressão do contraste na transição esofagogástrica (figura 5a). Para esclarecimento do quadro efetuou-se EDA que confirmou um esófago dilatado, com líquido abundante, mucosa edemaciada e estreitamento na porção distal, com difícil progressão do endoscópio pediátrico. Perante a suspeita de acalásia foi realizada manometria esofágica que detetou aperistaltismo esofágico não se conseguindo ultrapassar o EEI pela marcada dilatação esofágica (figura 3b). Por este motivo foi efectuada ressonância magnética da transição esofagogástrica que salientou dilatação de todo o trajeto do esófago torácico com afilamento na transição para o estômago e excluiu causas extrínsecas de obstrução esofágica ou espessamentos da parede, sendo compatível com o diagnóstico de acalásia.
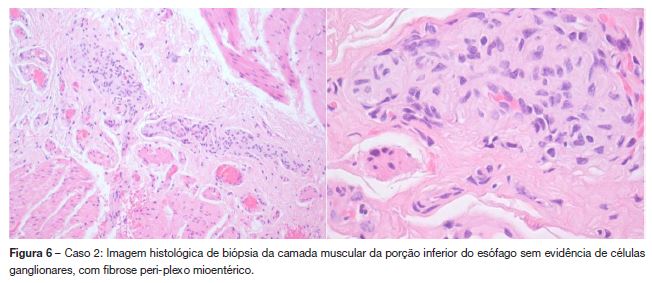
Por agravamento súbito, com disfagia intensa, incapacidade de se alimentar e tosse persistente, foi submetido de urgência a laparotomia para esofagomiotomia cirúrgica (Heller modificada) com procedimento antirrefluxo (método de floppy Nissen) (figura 4b), com duração de 1h30. Iniciou dieta ao terceiro dia e teve alta ao sétimo dia pós-operatório. No exame histológico e imunohistoquimico (com calretinina e sinaptofisina) da biópsia da porção distal do esófago não se identificaram células ganglionares na camada muscular havendo fibrose peri-plexo mioentérico, sem infiltrado inflamatório, aspectos compatíveis com acalásia (figura 6). Três meses após a cirurgia encontrava-se assintomático, com aumento ponderal de 8 kg e no trânsito esofágico de controlo não revelava obstrução esofágica inferior (figura 5b). Dois anos após a cirurgia mantém-se sem sintomas e com peso no percentil 50-75.
DISCUSSÃO
A acalásia é uma patologia rara em pediatria1,3. Tem-se observado um aumento de incidência neste grupo etário4, em parte relacionado com a maior facilidade de acesso aos métodos de diagnóstico.
Pela inespecificidade das manifestações clinicas, a acalásia pode ser confundida com doenças do comportamento alimentar como anorexia e bulimia3,5 ou com outra patologia gastroesfágica nomeadamente refluxo gastroesofágico (RGE), estenose péptica, tumores do esófago distal (pseudoacalásia) e doença de Chagas1-3,5,6. Estes fatores têm contribuído para o atraso no diagnóstico, descrito em várias séries, demorando em média 23 a 36 meses desde o início da sintomatologia2,3,5,7. Os casos apresentados foram interpretados como doença do comportamento alimentar adiando o diagnóstico alguns meses.
Geralmente, o primeiro exame efetuado na suspeita de acalásia é o trânsito esofágico com papa baritada, sendo típico o estreitamento distal do esófago em bico de lápis1,6,8 (figura 2a). No entanto, o estudo mais sensível e específico é a manometria esofágica,1,2,5,8 fazendo o diagnóstico pelo aperistaltismo dos dois terços distais do esófago e relaxamento incompleto do EEI1,5,6,8 podendo associar-se também a elevação da pressão do EEI em repouso1,5,6, ilustrados no caso 1. No segundo doente a manometria confirmou o aperistaltismo esofágico mas a impossibilidade de avaliar o relaxamento e tonicidade do EEI tornou-a inconclusiva.
Para complementar os estudos anteriores deve ser efectuada a EDA, pois além da visualização de características típicas, permite a realização de biopsias e exclusão de lesões tumorais, esofagite ou estenose péptica1,5,6,8. No primeiro doente, foram as alterações da EDA que despoletaram a investigação subsequente, enquanto que no segundo corroboraram a hipótese diagnóstica.
O exame anatomopatológico tipicamente revela ausência de células ganglionares mioentéricas na camada muscular da porção distal do esófago1,5 acompanhada de reação inflamatória peri-plexo mioentérico, que evolui para fibrose1. No caso 2 os achados histológicos confirmaram o diagnóstico de acalásia, compatível com uma evolução de vários meses, dada a presença de fibrose.
A telerradiografia de tórax pode sugerir acalásia pela ausência da câmara-de-ar gástrica (50% dos casos)1,5, tendo-se confirmado em ambos os doentes (figura 1).
Por rotina, na investigação de acalásia não se efetua a ressonância magnética esofágica, podendo estar indicada em caso de dúvidas diagnósticas como as que surgiram no segundo doente. Este exame permitiu excluir causas de estreitamento esofágico como o anel cartilagíneo, hiperplasia muscular do esófago e compressão externa por massas tumorais.
O tratamento é paliativo1,2 e tem como objetivo suster a evolução da doença com progressiva perda de peso e risco de aspiração pulmonar2. A abordagem médica ou cirúrgica pretende melhorar o relaxamento do EEI e facilitar a passagem de alimentos para o estômago1,2,8. Os fármacos mais usados são bloqueadores dos canais de cálcio (nifedipina) e nitratos1,2,8. No entanto, pelo efeito de curta duração, efeitos secundários importantes e resposta insatisfatória em cerca de 50% dos doentes, reservam-se para casos com contraindicação cirúrgica1,2,8.
A injeção local de toxina botulínica por endoscopia foi usada em crianças mostrando boa resposta inicial1. Contrariamente existe pouca experiência na dilatação pneumática do EEI nestas idades1,5,6. O risco de recorrência e de complicações como inflamação da mucosa, fibrose, hemorragia e perfuração limitam a recomendação destes procedimentos1,3,5-7.
O tratamento de primeira linha da acalásia é a esofagomiotomia cirúrgica, devido à sua eficácia a longo prazo1-3,5-7,9. A principal complicação é o RGE8, pelo que a maioria dos especialistas associa um procedimento antirrefluxo1,3,5,6,10, tal como nos doentes apresentados. Alguns autores preferem uma miotomia anterior isolada pouco extensa, preservando o mecanismo antirrefluxo fisiológico1,3,5,7.
A esofagomiotomia pode ser realizada por laparotomia ou laparoscopia. Por ser menos invasiva, a via laparoscópica realizada no caso 1 está associada a menos dor, menor duração do internamento, recuperação mais rápida e menor cicatriz operatória1,5,7, tornando-a a via de eleição em centros experientes. No segundo doente o agravamento súbito condicionou uma abordagem por laparotomia, que apesar de ter sido uma intervenção mais rápida, necessitou de internamento mais prolongado (7 versus 4 dias). Porém o início de dieta entérica e a evolução favorável foram semelhantes nos dois casos.
O alívio sintomático verificado após cirurgia está de acordo com a literatura1,3,5,8-10, melhorando o prognóstico em cerca de 80% dos casos1,8. Mantém-se, no entanto o risco de progressão da doença, de aparecimento de metaplasia de Barrett ou carcinoma epidermóide do esófago (140 vezes superior ao da população geral)2, o que justifica um seguimento médico continuado. Pela inespecificidade dos sintomas aliada às dificuldades diagnósticas na adolescência, as autoras alertam que perante um doente com disfagia e perda ponderal é fundamental investigar patologia orgânica gastro-intestinal como a acalásia.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Jackson CCA, Liu DC. Chapter II. 5 - Achalasia. In: Guandalini S, editor. Textbook of pediatric gastroenterology and nutrition. London: Taylor and Francis; 2004. p. 61-72. [ Links ]
2. Staiano A, Miele E, Clouse RE, Chapter 11 – Achalasia. In: Guandalini S, editor. Essential pediatric gastroenterology, hepatology, and nutrition. New York: McGraw-Hill; 2005. p. 143-51. [ Links ]
3. Tannuri ACA, Tannuri U, Velhote MCP, Romão RLP. Laparoscopic extended cardiomyotomy in children: an effective procedure for the treatment of esophageal achalasia. J Pediatr Surg 2010; 45: 1463-6. [ Links ]
4. Marlais M, Fishman JR, Fell JME, Haddad MJ, Rawat DJ. UK incidence of achalasia: an 11-year national epidemiology study. Arch Dis Child 2011; 96(2): 192–4. [ Links ]
5. Sood M, Rudolph CD. Chapter 21 - Achalasia and Other Motor Disorders. In: Wyllie R, Hyams J, Kay M, editors. Pediatric Gastrointestinal and Liver Disease, 3rd ed. Philadelphia: WB Saunders; 2006. p. 329-33. [ Links ]
6. Fernandez PM, Lucio LAG, Poliachi F. Acalásia de esófago de causa desconhecida na infância. J Pediatr (Rio J). 2004;80:523-6. [ Links ]
7. Corda L, Pacilli M, Clarke S, Fell JM, Rawat D, Haddad M. Laparoscopic oesophageal cardiomyotomy without fundoplication in children with achalasia: a 10-year experience. Surg Endosc 2010; 24: 40-4. [ Links ]
8. Vaezi MF, Richter JE. Diagnosis and Management of Achalasia. Am J Gastroenterol 1999; 94 (12): 3406-11. [ Links ]
9. Lee WL, Kays DW, Chen MK, Islam S. Outcomes of treatment of childhood achalasia. J. Pediatr Surg 2010; 45: 1173-7. [ Links ]
10. Mattioli G, Esposito C, Prato AP, Doldo P, Castagnetti M, Barabino A et al. Results of laparoscopic Heller-Dor procedure for pediatric esophageal achalasia. Surg Endosc 2003; 17: 1650-2. [ Links ]
AGRADECIMENTOS
As autoras agradecem ao Dr. António Queirós e à Dra. Isabel Afonso a importante contribuição diagnóstica e colaboração na revisão do texto. Agradecem ao Dr. Paolo Casella e Dra. Cristina Borges a orientação terapêutica dos doentes e a colaboração na revisão do texto. Agradecem ainda ao Dr. Mário Ferraz Oliveira a cedência das imagens histológicas.
Não existe qualquer tipo de conflito de interesse.
Endereço para correspondência
Inês Vaz Rodrigues da Silva:
Serviço de Pediatria Médica do Hospital Vila Franca de Xira Estrada Nacional Nº1, Povos
2600-009 - Vila Franca de Xira
E-mail: inesvazsilva83@gmail.com telefone: 263 006 500
Recebido a:12.03.2014 | Aceite a 12.05.2014