Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Nascer e Crescer
versão impressa ISSN 0872-0754
Nascer e Crescer vol.24 no.2 Porto jun. 2015
ARTIGOS ORIGINAIS | ORIGINAL ARTICLES
Infeções sexualmente transmissíveis e factores de risco nas adolescentes e jovens: Dados de um Centro de Atendimento a Jovens
Sexually transmitted diseases and risk factors in adolescent and young girls: data from a youth attendance center
Maria Isabel SáI; Maria Teresa SilvaI; Daniela AlmeidaI; Bruna VieiraI; Tânia LimaI; Cidália CondeI; Marcília TeixeiraI; Joana LimaI; Teresa OliveiraI
IS. Ginecologia e Obstetrícia, Departamento da Mulher e da Medicina Reprodutiva do Centro Hospitalar do Porto.4099-001 Porto, Portugal. E-mail: misabelrcsa@gmail.com; teresinha_1983@hotmail.com; daniela.almeida.med@gmail.com; bruna_didia@hotmail.com; tanialima_med@hotmail.com; cidaliaconde@hotmail.com; marcilia.aires.teixeira@gmail.com; joanamlimas60@gmail.com; teresa_log@sapo.pt
RESUMO
Introdução: As infeções sexualmente transmissíveis (ISTs) têm alta prevalência nas adolescentes e jovens, estando associadas a morbilidade significativa.
Objectivos: Determinar a prevalência de ISTs numa amostra de jovens e avaliar os factores que se associam a aumento do risco de ISTs.
Material e Métodos: Estudo transversal que incluiu 100 jovens do sexo feminino abaixo de 27 anos, divididas em dois subgrupos: assintomáticas e com sintomas ginecológicos. Foram colhidas variáveis demográficas e clínicas, realizado exame ginecológico com colheita de exsudado cervico-vaginal para pesquisa de Trichomonas vaginalis, Chlamydia trachomatis e Neisseria gonorrhoeae, e realizadas serologias das Hepatites B e C, Vírus da Imunodeficiência Humana, Sífilis e Herpes simplex tipo2. As associações significativas entre variáveis (p<0.05) foram identificadas através do teste qui-quadrado.
Resultados: Encontrou-se evidência de pelo menos uma IST em 16% da amostra. Os resultados foram:Trichomonas em 1%, Chlamydia em 7%, Neisseria em 1%, Sífilis em 1% e Herpes simplex tipo2 em 12%. O número de parceiros sexuais superior a 5 e a ectopia cervical associaram-se a aumento de risco de evidência laboratorial de pelo menos uma IST (p=0.009 e p=0.006 respectivamente).
Conclusões: A prevalência de ISTs encontrada justifica o investimento continuado na educação das jovens no sentido do adiamento do início da actividade sexual e do uso consistente do método de barreira. Os profissionais de saúde que contactam com este grupo etário, devem ter em conta a importância do rastreio das ISTs e do seu tratamento, de modo a prevenir as suas complicações tardias.
Palavras-chave: adolescentes, jovens, factores de risco, infeções sexualmente transmissíveis
ABSTRACT
Introduction: Sexually transmitted diseases (STDs) have a high prevalence during adolescents and young adults, being associated with significant morbidity.
Aim: To determine the prevalence of STDs in a group of young girls and to evaluate which factors are associated with higher risk of STDs.
Material and Methods: Cross-sectional study including 100 young girls under 27 years, divided in two subgroups: asymptomatic and with gynecologic symptoms. We collected demographic and clinical variables, vaginal and cervical swabs for Trichomonas vaginalis, Chlamydia trachomatis and Neisseria gonorrhoeae and collected blood samples for Hepatitis B and C, Human Immunodeficiency Virus, Syphilis and Herpes simplex type 2virus serologic tests. Significant associations between variables (p<0.05) were identified by chi-square test.
Results: We found evidence of at least one STD in 16% of the sample. The results were: Trichomonas 1%, Chlamydia 7%, Neisseria 1%, Syphilis 1% and Herpes simplex type 2 12%. More than 5 sexual partners and cervical ectopy were associated with increased risk of laboratorial evidence of at least one STD (p=0.009 and p=0.006 respectively).
Conclusions: Prevalence of STDs justifi the continued investment in young girls education towards the delay of onset of sexual intercourse and the consistent use of condom. Physicians taking care of adolescents must be aware of the importance of STD screening and treatmen,t so its late complications might be avoided.
Keywords: adolescents, youth, risk factors, sexually transmitted diseases
INTRODUÇÃO
A adolescência é um período de crescimento heterogé- neo que marca a passagem da infância à vida adulta, estando associada ao desenvolvimento do comportamento sexual, e por isso ao aumento do risco de infeções sexualmente transmissíveis (ISTs). A adolescência precoce, dos dez aos 13 anos, caracteriza-se pelo ritmo de crescimento rápido e pelo aparecimento dos caractéres sexuais secundários.1,2 A adolescência média inicia-se aos 14 anos e termina por volta dos 16 anos.1 Nesta altura dá-se a maturação dos órgãos reprodutores, é alcançada a estatura máxima e verifica-se um aumento progressivo do interesse sexual.2 A adolescência tardia corresponde ao período a partir dos 17 anos até à vida adulta, e está associada ao aumento da actividade sexual e do risco de ISTs.1,2 Aos 20 anos cerca de 75% e 86% dos indivíduos do sexo feminino e masculino respectivamente já têm vida sexual activa.3
Nos Estados Unidos estima-se que 24% das jovens com idades entre os 14 e 19 anos tenham evidência laboratorial de pelo menos uma das seguintes ISTs: vírus do papiloma humano (HPV) (18%), Chlamydia trachomatis (4-7%), Trichomonas vaginalis (3%), herpes simplex tipo 2 (2%), e Neisseria gonorrhoeae (0.5%).2,4 Dados do United States Centers for Disease Control revelam que dois terços dos 12 milhões de indivíduos infectados por ISTs correspondem a jovens abaixo dos 25 anos.5 Além disso, existe evidência de que cerca de 40 a 50% das adolescentes infectadas, sofrem reinfecção num curto espaço de tempo.6
Têm sido descritos vários factores de risco para o contágio com ISTs, nomeadamente de ordem comportamental, biológica, psicológica e social. Aumentam o risco de IST o número de anos de vida sexual activa (particularmente para o HPV), coitarca na adolescência precoce (particularmente para a Chlamydia), múltiplos parceiros, novos parceiros, parceiros com múltiplos parceiros, uso inconsistente de método de barreira2,5 e consumo de álcool ou drogas.2,5
Quanto aos factores de risco biológicos, pensa-se que a ectopia cervical, isto é, o exocolo coberto por tecido glandular, possa predispor a ISTs, uma vez que apresenta maior susceptibilidade que o epitélio pavimentoso à infecção por HPV, Chlamydia e Neisseria.2,7 Outro factor que parece estar associado ao aumento de risco para ISTs na adolescência é o nível de imunoglobulinas da classe A (IgA) nas secreções vaginais.2 Os níveis de IgA que estariam aumentados na fase secretora do ciclo menstrual e que confeririam menor risco de infecção, permanecem baixos na adolescência devido à anovulação típica desta faixa etária.2 Da mesma forma, a maturidade imunológica do muco cervical também só ocorre 2 a 3 anos após a menarca.3 Do ponto de vista psicológico, factores como a auto-estima, os valores pessoais e a motivação influenciam positivamente a atitude face à sexualidade, enquanto a sensação de invulnerabilidade típica da adolescência o faz de forma negativa.3,5
Quanto aos factores sociais, sabe-se que as raparigas adolescentes de grupos desfavorecidos, por exemplo minorias étnicas, apresentam taxas mais elevadas de doença inflamatória pélvica.5 A falta de recursos económicos, a falta de recursos educativos e a inacessibilidade a recursos médicos estão associados a maior prevalência de ISTs.5 Da mesma forma, o constante apelo dos media à sexualidade sem a transmissão adequada de mensagens educativas, favorece o desenvolvimento de comportamentos pouco responsáveis.5
A importância do reconhecimento destas infeções prende-se com o risco associado de aquisição do Vírus da Imunodeficiência Humano (VIH), e com as complicações tardias das ISTs que ocorrem já após a juventude.2
No que diz respeito à infecção pelo VIH, num relatório publicado nos anos 90 ocupava a sexta posição nas principais causas de morte entre os 15 e os 24 anos.5,7 Já a infecção persistente pelo HPV é responsável pelo carcinoma invasivo do colo do útero.5
As infeções por Chlamydia e Neisseria não tratadas levam a doença inflamatória pélvica, resultando mais tarde em dor pélvica crónica, infertilidade e gravidez ectópica.5,8-12 A infecção por Chlamydia, sendo a causa mais prevalente de cervicite purulenta, está ainda associada a uretrite, síndrome uretral agudo, rotura prematura de membranas, corioamnionite, parto pré-termo e infeções puerperais e neonatais.10 Em 1991, os custos associados à doença inflamatória pélvica e gravidez ectópica ascendiam aos 4,2 biliões de dólares nos Estados Unidos.3 A infecção por Chlamydia desempenha ainda um papel importante como cofactor no desenvolvimento de neoplasias do colo nas mulheres com infecção por HPV.10
O Espaço Jovem é um centro de atendimento a jovens até aos 26 anos, desburocratizado, gratuito, anónimo e confidencial que funciona diariamente na Unidade Maternidade Júlio Dinis do Centro Hospitalar do Porto desde 1994, actualmente Centro Materno-Infantil do Norte, sob a forma de consulta aberta. Conta com uma equipa de Ginecologistas/Obstetras, Enfermeira e Psicóloga. Tem como principal objectivo contribuir para a saúde sexual dos jovens promovendo comportamentos responsáveis, sendo prestados os seguintes serviços: disponibilização de métodos contraceptivos, rastreio de ISTs, rastreio do cancro do colo uterino, diagnóstico e tratamento das principais patologias ginecológicas benignas, diagnóstico e orientação de gravidez, informação e esclarecimento de dúvidas na área da sexualidade e apoio psicológico.
Este estudo tem como objectivo determinar a prevalência das principais ISTs num grupo de jovens do sexo feminino, utentes do Espaço Jovem, e avaliar os factores que se associam a aumento do risco para a infecção por estas doenças.
MATERIAL E MÉTODOS
Estudo transversal que incluiu aleatoriamente 100 jovens que recorreram à consulta do Espaço Jovem de forma a obter 2 subgrupos: utentes assintomáticas e com sintomas ginecológicos. O grupo das jovens sintomáticas incluiu todas as utentes que recorreram à consulta por queixas ginecológicas. O grupo das jovens assintomáticas incluiu aquelas que recorreram à consulta por outros motivos mas com necessidade de exame ginecológico.
Foi realizado um questionário médico para recolha das variáveis abaixo descritas.
A idade foi definida em anos completos; a proveniência foi classificada em urbana ou rural; o grau de escolaridade foi dividido em três tipos de ensino, ensino secundário, ensino profissional e licenciatura, de acordo com o qual a utente se encontrava a frequentar ou tinha completado; a profissão foi classificada nas seguintes classes: estudante, desempregada, profissão indiferenciada, profissão diferenciada e profissão de risco, referindo-se esta última às jovens envolvidas na prática da prostituição.
Quanto às variáveis clínicas, a menarca e a coitarca foram registadas em anos completos e o intervalo entre estes dois eventos foi registado em meses completos; o género dos parceiros sexuais foi classificado como masculino, feminino ou ambos; o número de parceiros corresponde ao número de parceiros total desde a coitarca; o método contraceptivo foi classificado como sem método contraceptivo, contracepção oral, método de barreira, implante subcutâneo e anel vaginal; foi também avaliado o uso de preservativo indepen- dentemente do método contraceptivo e os antecedentes pessoais de doença inflamatória pélvica, bem como a prática de alguns hábitos como o duche vaginal; o passado obstétrico foi avaliado de acordo com as seguintes classes: nuligesta, não nuligesta e com filhos, diferenciando assim as jovens com abortamentos e as jovens com gravidezes levadas a termo.
As jovens foram igualmente inquiridas quanto aos hábitos aditivos, como drogas e tabaco, e quanto à existência de violência sexual no seu passado.
As queixas avaliadas foram os seguintes: leucorreia, prurido, ardor, dispareunia, coitorragia, úlcera vulvar, adenomegalias e dor pélvica.
Relativamente ao exame ginecológico, foi avaliada a existência de ectopia cervical.
Quanto à pesquisa das ISTs, foram colhidos a todas as participantes exsudados cervico-vaginais para pesquisa de Trichomonas vaginalis, Chlamydia trachomatis e Neisseria gonorrhoeae. Foi realizada colpocitologia às utentes com idade igual ou superior a 21 anos e às utentes com coitarca há mais de 3 anos, de acordo com os dados publicados no Consenso sobre Infecção HPV e lesões intraepiteliais do colo, vagina e vulva, da Sociedade Portuguesa de Ginecologia, publicado em Maio de 2011. Foi realizado também estudo analítico a todas as participantes para pesquisa das seguintes infeções: hepatite B, hepatite C, vírus da imunodeficiência humana, sífilis, e herpes simplex tipo 2.
As associações significativas entre variáveis (p<0.05) foram identificadas através da aplicação do teste do qui-quadrado utilizando o programa SPSS® versão 17.0. Foi estudada a associação entre evidência laboratorial de pelo menos uma IST e a proveniência, a idade, o nível de ensino, o consumo de drogas, a coitarca, o número de parceiros, a contraceção oral, o uso de preservativo, o hábito de duche vaginal, a presença ou ausência de sintomas e a ectopia cervical.
Todos os dados foram recolhidos no último semestre de 2012 e primeiro semestre de 2013 até se completar uma amostra de 100 jovens com critérios de inclusão no estudo.
Este estudo teve parecer favorável da Comissão de Ética para a Saúde do Centro Hospitalar do Porto. O consentimento informado foi dado verbalmente por todas as participantes dado o carácter anónimo da Consulta do Espaço Jovem de acordo com indicação do mesmo organismo.
RESULTADOS
Obtivemos uma amostra de 100 jovens do sexo feminino com idade média de 21.9 anos (DP± 2.3, Min. 14, Max. 26). Este grupo de jovens apresentou idade média da menarca de 12.8 anos (DP± 1.6, Min. 9, Max. 18), idade média da coitarca de 16.8 anos (DP± 1.9, Min. 12, Max. 22), e intervalo médio entre menarca e coitarca de 48.2 meses (DP± 25.6, Min. 0, Max. 120). Os resultados que caracterizam a amostra encontram-se na Tabela 1.
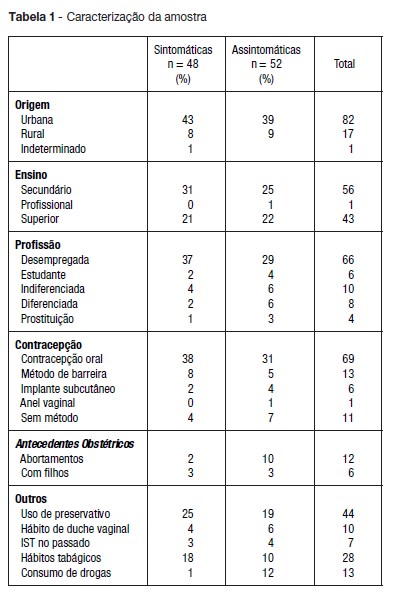
Destes dados, 4% das jovens estavam envolvidas na prática da prostituição, 44% da amostra referiu uso consistente de método de barreira e 11% não apresentava nenhum método contraceptivo. Das jovens que referiram antecedentes de abortamentos, na maior parte dos casos, estes referiam-se a interrupções da gravidez por opção.
O número médio de parceiros foi de 5.3 (DP± 10.9, Min. 1, Max. 100). Vinte e nove por cento da amostra revelou ter tido relações com 5 ou mais parceiros. Da totalidade das jovens, 1% referiu parceiros do género feminino e 5% de ambos os géneros. Três jovens referiram ter sido vítimas de violência sexual no seu passado.
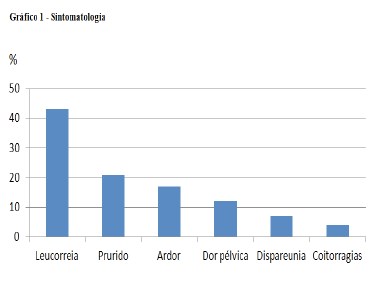
Os sintomas referidos encontram-se no Gráfico 1. O exame ginecológico revelou ectopia cervical em 11% das jovens, embora este dado seja omisso em 45% da amostra.
Oitenta e um por cento da amostra realizou citologia cervical, tendo-se encontrado 7% de lesões pavimentosas de baixo grau e 4% de células pavimentosas atípicas de significado indeterminado.
Relativamente à prevalência das ISTs, a colheita do exsudado cervico-vaginal permitiu identificar infecção por Trichomonas vaginalis em 1% da amostra, Chlamydia trachomatis em 7% e Neisseria gonorrhoeae em 1%. As serologias foram positivas para Herpes simplex tipo 2 em 12% e para VDRL (com teste treponémico positivo) em 1%. Não houve resultados positivos para as serologias dos vírus das hepatites B e C, ou do vírus da imunodeficiência humana.
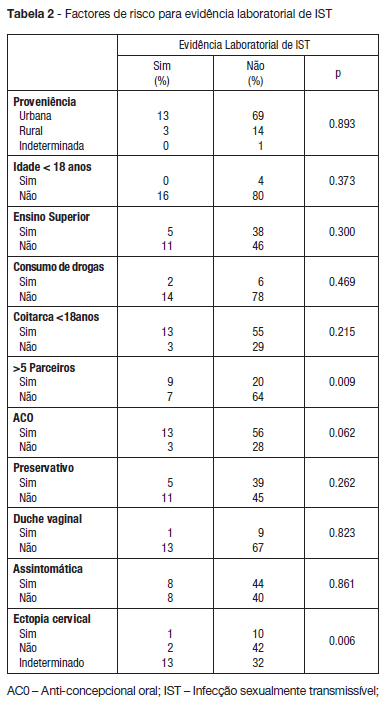
Globalmente encontrou-se evidência de pelo menos uma IST em 16% da amostra. O número de parceiros sexuais superior a 5 e a existência de ectopia cervical foram associados a aumento de risco de evidência laboratorial de pelo menos uma IST (p=0.009 e p=0.006 respectivamente). As variáveis estudadas encontram-se na Tabela 2.
DISCUSSÃO
A importância deste estudo prende-se com o facto de, na medida do nosso conhecimento, não existirem dados nacionais sobre a prevalência das ISTs, particularmente nas adolescentes e jovens, e o conhecimento destes dados permitir alterar a prática clínica no que diz respeito à prevenção da transmissão destas patologias, à detecção precoce e à diminuição das suas complicações.
A prevenção primária não se tem mostrado eficaz e é uma área para a qual devem ser dirigidos todos os esforços, quer no âmbito dos serviços de saúde quer nos serviços escolares. Assim, a prevenção secundária desempenha um papel crucial.
O rastreio universal das infeções bacterianas deve ser instituído, uma vez que a infecção por Chlamydia e Gonorrhoeae é prevalente (7% e 1% respectivamente no nosso estudo), está associada a morbilidade significativa, pode ser diagnosticada e é tratável. Segundo um estudo publicado em 2005, estima-se que 20% das jovens infectadas por Chlamydia desenvolvam doença inflamatória pélvica, 4% dor pélvica crónica, 3% infertilidade e 2% desfechos desfavoráveis na gravidez.13 Num estudo sueco de 1998, ficou demonstrado que os esforços investidos na diminuição da infecção por Chlamydia levaram a uma diminuição de cerca de 40% das gravidezes ectópicas10. No homem, a Chlamydia é responsável por cerca de 5% das uretrites não gonocócicas causando infertilidade masculina por epididimite e prostatite que levam a obstrução do sistema de ductos, orquite e disfunção das glândulas acessórias.13 Mais recentemente tem surgido evidência de que a infecção por Chlamydia leva a danos directos no esperma levando a diminuição da motilidade, a aumento das formas não viáveis de espermatozóides e a um aumento da peroxidação lipídica das membranas celulares devido aos elevados níveis de IgA13. Pensa-se ainda que esta infecção possa desencadear a apoptose nas células espermáticas levando a fragmentação do DNA13. No nosso estudo não incluímos jovens do sexo masculino, mas esta poderá ser uma área de um futuro estudo.
Além disso, o rastreio universal revelou ser custo-eficaz para prevalências de infecção por Chlamydia superiores a 3.9% tal como na nossa série.10
A prevenção terciária não tem sido eficaz, uma vez que quando existe clínica o dano orgânico já é significativo.10
Com este estudo pode-se caracterizar a vida sexual das jovens que constituem esta amostra.
A idade média da coitarca encontrada foi semelhante à referida na literatura internacional.2 No entanto sabe-se que o adiamento da coitarca é um factor protector relativamente à transmissão das ISTs. São vários os factores que influenciam a coitarca: factores biológicos (género, idade da puberdade, níveis de testosterona) e sociais (pobreza, violência, disrupção marital dos progenitores, falta de coesão familiar, nível baixo de educação dos pais, falta de supervisão parental, ausência de crença religiosa, abuso de drogas e álcool, pressão dos pares, abuso sexual, baixo rendimento escolar, baixas expectativas educacionais, baixa auto-estima, coitarca materna precoce, percepção do adolescente relativamente aos valores e normas parentais, mãe solteira e preocupação com temáticas sociais).14 O Relatório do Estudo HBSC 2010, numa população de jovens portugueses dos 11 aos 21 anos encontrou uma prevalência de jovens com vida sexual activa de 16.9%, com coitarca antes dos 14 anos de 18.3%.15 Faz parte do papel do clínico a detecção do risco e a intervenção precoce de modo a alertar para a importância do adiamento da coitarca.
Verificou-se neste estudo um elevado número médio de parceiros, cinco no nosso estudo comparado com três num estudo de Boston incluindo jovens entre os 10-25 anos e uma elevada taxa de múltiplos parceiros (29% de cinco ou mais parceiros comparado com uma taxa de 15% reportada nos Estados Unidos).2,7 Assim como 6% de homo/bissexualidade contra 5% valor reportado nos Estados Unidos.4 No entanto, estes estudos americanos reportam-se já ao início do século XXI, o que pode justificar esta diferença.
Constatou-se também baixa aderência ao método de barreira (44% de uso de preservativo contra 60% no mesmo estudo Americano);2 além de 44% ser um número inferior ao desejável, pode ainda estar sobrestimado já que num trabalho de 1992, apenas 55% dos adolescentes que referiram usar sempre preservativo responderam afirmativamente quando questionados acerca do uso de método de barreira na última relação sexual;3 no Relatório do Estudo HBSC 2010, 82.5% dos jovens portugueses referiram ter usado preservativo na última relação sexual.15 São vários os factores que influenciam o uso do preservativo: idade, número de parceiros sexuais, conhecimento no uso do preservativo, acesso ao método, cultura, influência dos pares, uso de ACO, consumo de drogas e álcool, atitude do parceiro perante o uso de preservativo, idade do parceiro e capacidade de negociação de uso de preservativo com parceiro.7 Mais uma vez o clínico deve avaliar estes parâmetros para intervir face a uma situação de risco.
Apesar de todos os esforços dirigidos à divulgação dos métodos contraceptivos, constatámos que uma parte importante da amostra 11% referia não utilizar qualquer método contraceptivo.
Apesar destes indicadores encontrados, a frequência de pelo menos uma IST na nossa amostra foi de 16%, face a 28% numa amostra de adolescentes nos Estados Unidos dos 14 aos 19 anos.6
Uma limitação do estudo é o facto da população estudada ser à partida uma população de maior risco (100% com vida sexual activa), no entanto pensa-se que grande parte das jovens iniciem a sua vida sexual precocemente e que aos 20 anos a maioria seja sexualmente activa3. Sabe-se que nos Estados Unidos, 4755.2% da população no liceu refere já ter tido a coitarca e um terço ter vida sexual activa regular.4,7,14,16
Um dos pontos fortes deste estudo é o facto de serem incluídas jovens assintomáticas permitindo calcular uma prevalência das ISTs mais próxima da realidade. A maior parte dos estudos publicados inclui apenas jovens que procuraram os Serviços de Saúde por se encontrarem sintomáticas.
CONCLUSÕES
Após uma reflexão sobre os resultados obtidos, é determinante acentuar os esforços na educação dos jovens. Idealmente, o jovem deve ser capaz de evitar a exposição às ISTs, não consumir drogas injectáveis ou partilhar agulhas, resistir à pressão dos pares para a prática de comportamentos de risco, reconhecer os primeiros sintomas das ISTs, não colocar os pares em risco de ISTs se suspeitar ser portador de uma, procurar rapidamente orientação médica, cumprir o tratamento médico no caso de IST, referenciar aos cuidados médicos os parceiros em caso de IST, não ser discriminatório para com indivíduos infectados, ser fonte de informação fiável acerca das ISTs, ser modelo positivo para os pares e promover a educação e investigação acerca destas doenças.5 No entanto, trabalhos mostram que não existe relação entre o conhecimento sobre o que deve ser feito para prevenir as ISTs e a sua prática.3,6 Logo, a educação para a saúde deve ser reforçada pela vacinação sempre que possível (HPV e HBV)17, e pelo rastreio sistemático destas infeções.
As adolescentes e jovens com vida sexual activa devem fazer rastreio anual de Chlamydia e Neisseria gonorrhoeae até aos 25 anos, repetindo o teste 3 meses após o tratamento pois a taxa de reinfecção é elevada; nos grupos de risco de ser realizado também o rastreio do HIV e sífilis.2,6,16 Os parceiros devem ser sempre referenciados e tratados.
Concluindo, pretendemos com este estudo basear a nossa prática clínica em dados nacionais e salientar a importância da intervenção médica no que diz respeito ao atraso do início da actividade sexual, ao uso consistente do método de barreira e de métodos contraceptivos, ao rastreio das ISTs, ao seu tratamento e prevenção de complicações tardias. Este estudo abre-nos também caminho para investigações futuras, nomeadamente no que diz respeito à prevalência das ISTs nos jovens do sexo masculino.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Fonseca H. Compreender os Adolescentes, Um Desafio para Pais e Educadores. Lisboa: Editorial Presença; 2012. P. 17-22. [ Links ]
2. Sexually transmitted diseases: Overview of issues specific to adolescents. www.uptodate.com (3 Mar 2014, last update). [ Links ]
3. Hiltabiddle SJ. Adolescent Condom Use, the Health Belief model, and the Prevention of Sexually Transmitted Disease. Journal of Obstetric, Gynecologic, & Neonatal Nursing. 1996; 25(1): 61-6. [ Links ]
4. Adolescent sexuality. www.uptodate.com (26 Jun 2013, last update). [ Links ]
5. Yarber WL, Parrillo AV. Adolescents and Sexually Transmitted Diseases. Journal of School Health. 1992; 62(7): 331-8. [ Links ]
6. Diclemente RJ, Wingood GM, Sionéan C, Crosby R, Harrington K, Davies S, Hook EW, Oh MK. Association of Adolescents History of Sexually Transmitted Disease (STD) and Their Current High-Risk Behavior and STD Status, A Case for Intensifying Clinic-Based Prevention Efforts. Sexually Transmitted Diseases. 2002; 29(9):503-9. [ Links ]
7. Shrier LA, Goodman E, Emans SJ. Partner Condom Use Among Adolescent Girls with Sexually Transmitted Diseases. Journal of Adolescent Health. 1999; 24: 357-61. [ Links ]
8. Srivastava P, Jha R, Bas S, Salhan S, Mittal A. In infertile women, cells from Chlamydia trachomatis infected site release higher levels of interferon-gamma, interleukin-10 and tumor necrosis factor-alpha upon heat shock protein stimulation than fertile women. Reproductive Biology and Endocrinology. 2008; 6:20. [ Links ]
9. Stephens AJ, Aubuchon M, Schust DJ. Antichlamydial Antibodies, Human Fertility, and Pregnancy Wastage. Infectious Diseases in Obstetrics and Gynecology. 2011; ID525182. [ Links ]
10. Paavonen J, Eggert-Kruse W. Chlamydia trachomatis: impact on human reproduction. Human Reproduction Update. 1999; 5:433-47. [ Links ]
11. Haggerty CL, Gottlieb SL, Taylor BD, Low N, Xu F, Ness RB. Risk of Sequelae after Chlamydia trachomatis Genital Infection in Women. The Journal of Infectious Diseases. 2010; 201(S2): S134-55. [ Links ]
12. Kamwendo F, Forslin L, Bodin L, Danielsson D. Decreasing Incidences of Gonorrheaand Chlamydia-Associated Acute Pelvic Inflammatory Disease, A 25-Year Study From an Urban Area of Central Sweden. Sexually Transmitted Diseases. 1996; 23(5):384-91. [ Links ]
13. Sonnenberg P, Clifton S, Beddows S, Field N, Soldan K, Tanton C, et al. Prevalence, risk factors, and uptake of interventions for sexually transmitted infections in Britain: findings from the National Surveys of Sexual Attitudes and Lifestyles (Natsal). The Lancet. 2013; 382:1795-806. [ Links ]
14. Lammers C, Ireland M, ResnicK M, Blum R. Influences on Adolescents Decision to Postpone Onset of Sexual Intercourse: a Survival Analysis of Virginity Among Youths Aged 13 to 18 Years. Journal of Adolescent Health. 2000; 26:42-8. [ Links ]
15. Aventura Social & Saúde, A Saúde dos Adolescentes Portugueses, Relatório do estudo HBSC 2010. 2010.
16. Mansouri R, Santos XM. Doenças sexualmente transmissíveis em adolescentes. Patient care – edição portuguesa. 2014. 19(199): 23-31. [ Links ]
17. Neves F, Marques F, Carnide C. Infeções Sexualmente transmissíveis. Actualizações em Saúde Reprodutiva e Sexualidade na Adolescência. 2014; 79-88. [ Links ]
Endereço para correspondência
Maria Isabel Sá
Avenida do Bessa 216 Entrada1 9ºcentro
4100-012 Porto.
e-mail: misabelrcsa@gmail.com
telefone: 919 195 922
Recebido a 15.10.2014 | Aceite a 10.11.2014














