Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Nascer e Crescer
versão impressa ISSN 0872-0754
Nascer e Crescer vol.24 no.4 Porto dez. 2015
CASOS CLÍNICOS / CASE REPORTS
Pneumomediastino espontâneo como apresentação de infeção por Mycoplasma pneumoniae
Spontaneous Pneumomediastinum As The Presenting Sign Of Mycoplasma Pneumoniae Infection
Ângela PereiraI; Catarina FariaI; Susana CarvalhoII; Teresa PontesII; Ana AntunesII; Henedina AntunesI,III,IV,V; Sofia MartinsII
I Serviço de Pediatria, Hospital de Braga. 4710-057 Braga, Portugal. chelacbr@hotmail.com; catmagalhaesfaria@gmail.com; henedinaantunes@gmail.com
II Unidade de Adolescentes, Serviço de Pediatria, Hospital de Braga. 4710-057 Braga, Portugal. carvalhosusana@hotmail.com; tpontes@sapo.pt; ana.antunes.p@gmail.com
III Instituto de Investigação em Ciências da Vida e Saúde. 4710-057 Braga, Portugal. henedinaantunes@gmail.com
IV Escola de Ciências da Saúde, Universidade do Minho. 4710-057 Braga, Portugal. henedinaantunes@gmail.com
IV Laboratório Associado ICVS/3B’s. 4710-057 Braga, Portugal. henedinaantunes@gmail.com
ABSTRACT
Introduction: Spontaneous pneumomediastinum (SP) results from nontraumatic mediastinal air leakage. It is uncommon in children requiring a high index of suspicion.
Case Report: A 17-year-old tall thin boy, light smoker, with no history of trauma or lung disease presented to our emergency room with symptoms dominated by chest pain and mild dyspnea. He reported a violent cough event in the previous hours. Pneumomediastinum was suspected considering the presence of subcutaneous air in the supraclavicular region, and was confirmed by chest radiograph, which showed mediastinal air. Serology study was positive for Mycoplasma pneumoniae and therefore a macrolide was added to symptomatic treatment, with a complete recovery.
Discussion/Conclusion: SP is a diagnosis to consider when facing an adolescent with acute chest pain. This condition is possibly underdiagnosed, given its benign course and mild symptoms. Smoking acts as a predisposing factor. SP has only exceptionally been described in Mycoplasma infection.
Keywords: pneumoniae; pneumomediastinum; subcutaneous emphysema
RESUMO
Introdução: O pneumomediastino espontâneo (PE) define-se pela presença de ar livre no mediastino, sem causa traumática. É raro em idade pedi átrica e exige elevada suspeição diagnóstica.
Caso Clínico: Adolescente de 17 anos, longil íneo, fumador ocasional, sem história traumática nem patologia pulmonar, observado na Urgência por dor retrosternal intensa acompanhada por dispneia ligeira. Refer ência a acessos de tosse seca violenta horas antes. O diagnóstico de PE suspeitou-se pela palpação de enfisema subcutâneo supraclavicular e confirmou-se por telerradiografia do tórax mostrando ar livre mediastínico. A investigação revelou infeção por Mycoplasma pneumoniae pelo que foi medicado com macrólido para além do repouso e analgesia propostos para o PE, evoluindo favoravelmente.
Discussão/Conclusôes: O PE é um diagnóstico a não esquecer perante dor torácica aguda no adolescente. A presença de sintomas, por vezes, frustres e a evolução habitualmente benigna contribuem para um provável subdiagnóstico. O tabagismo é um fator predisponente. A associação a infeção por Mycoplasma pneumoniae só raramente foi descrita.
Palavras-chave: dor torácica; enfisema subcutâneo; Mycoplasma pneumoniae; pneumomediastino
INTRODUÇÃO
O pneumomediastino espontâneo (PE) é uma causa rara, provavelmente subdiagnosticada, de dor torácica aguda.1 Relatamos o caso de um adolescente com esta patologia, motivados pela curiosidade em relação à semiologia clínica e imagem radiológica características de uma patologia rara que se manifesta por um sintoma frequente (dor torácica) e que implica um elevado nível de suspeição para o seu diagnóstico. Apesar de se reconhecer o seu carácter benigno, pode ocasionalmente acompanhar-se de um curso mais grave por compressão das estruturas locais, pelo que é importante a sua identificação.
CASO CLÍNICO
Adolescente de 17 anos, sexo masculino, biótipo longilíneo, fumador (carga tabágica 0,3 Unidades Maço Ano), sem antecedentes patológicos relevantes (nomeadamente sem história de asma ou outra patologia pulmonar), recorreu ao Serviço de Urgência por episódio súbito de dor torácica retroesternal intensa, agravada pela inspiração profunda e pelo decúbito dorsal, com irradiação para a região cervical. Associadamente apresentava dispneia ligeira. Na história clínica, apurou-se a ocorrência de acessos de tosse, não produtiva e violenta, nas doze horas prévias à admissão, associados a uma obstrução nasal ligeira, sem febre ou outra sintomatologia sistémica. Negou inalação de drogas ilícitas ou toma de medicamentos, bem como traumatismo, esforço físico ou engasgamento.
Ao exame objetivo, apresentava-se com bom estado geral, embora queixoso e com f ácies exprimindo dor. Acian ótico, sem sinais de dificuldade respiratória, com saturações periféricas de oxigénio em ar ambiente de 100%. Apir ético e hemodinamicamente estável. A auscultação cardiopulmonar era normal. À palpação cervical apresentava crepitações subcutâneas supraclaviculares e na porção superior do hemit órax esquerdo.
A observação atenta da telerradiografia (Rx) do tórax postero-anterior (figura 1) confirmou a presença de ar livre no mediastino evidenciada por discreta lâmina radiotransparente delineando a silhueta cardíaca e enfisema subcutâneo supraclavicular. Não se observou pneumotórax concomitante. Para melhor elucidação realizamos uma Rx do tórax de perfil, onde se tornou mais evidente o diagnóstico de PE (figura 2). O estudo analítico realizado, que incluiu enzimas cardíacas (creatinofosfoquinase fração MB, mioglobina, troponina I) foi normal. Realizou eletrocardiograma e ecocardiograma, ambos sem alterações.
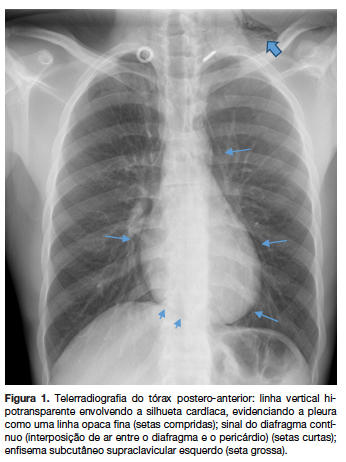
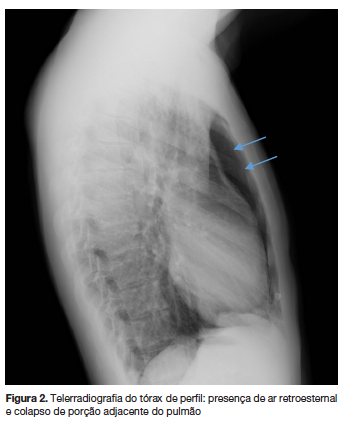
Internou-se para vigilância, com monitorização cardiorrespiratória e tratamento sintomático (repouso, analgesia e oxigenoterapia).
Face às queixas respiratórias, complementamos o estudo com a pesquisa de serologia de Mycoplasma pneumoniae, por Ensaio Imunoenzimático (EIA) ImmunoCard Mycoplasma®, que foi positiva para IgM, pelo que foi medicado com um macrólido (claritromicina 15mg/Kg/dia, oral, 10 dias).
No sentido de avaliar a extensão de ar disseminado e excluir patologia pulmonar subjacente, realizou-se tomografia computorizada (TC) no quinto dia de internamento, que não revelou outras alterações para além do pneumomediastino já documentado na Rx.
A evolução foi favorável, marcada pela resolução gradual do enfisema subcutâneo e da sintomatologia álgica e respiratória, sendo que ao 8º dia de internamento se encontrava assintomático e sem alterações ao exame objetivo. Nesta altura, repetiu Rx do tórax que mostrou reabsorção completa do pneumomediastino e do enfisema subcutâneo.
Teve alta para o domicílio, orientado para consulta e com indicações para cessação tabágica. O período de seguimento é ainda curto (dois meses), não se tendo registado, até ao momento, quaisquer sinais de recidiva e mantendo evicção de hábitos tabágicos.
DISCUSSÃO
O pneumomediastino é uma entidade rara, definida pela presença de ar livre no mediastino. É mais frequente nos jovens do sexo masculino, longilíneos, raramente antes dos 18 anos.2,3 O número de casos por admissões hospitalares varia de 1 em 800 a 1 em 42000.3,4
Este caso partilha vários aspetos com a maioria dos referidos na literatura, nomeadamente na forma de apresentação, abordagem terapêutica e evolução clínica. Aqui, contudo, a história sugestiva de infeção respiratória alta associada à identificação de IgM Mycoplasma pneumoniae fez-nos colocar a hipótese de a infeção aguda por este agente ter desencadeado tosse violenta o suficiente para as alterações das pressões levarem ao extravasamento de ar.5
As infeções respiratórias, reconhecidamente uma patologia comum na idade pediátrica, são uma possível causa de pneumomediastino, embora habitualmente a asma seja o principal fator associado quando excluímos os casos traumáticos.6 Segundo o descrito na literatura, só muito raramente é encontrada uma associação entre PE e infeção por Mycoplasma pneumoniae (encontramos dois casos descritos, ambos na sequência de infeção grave).7,8 Não existindo nenhum exame gold-standard, o diagnóstico da infeção por Mycoplasma pneumoniae passa essencialmente por testes não culturais (serologia ou biologia molecular). Apesar de não ter sido realizada, é possível a deteção direta do M. pneumoniae nas secreções nasofaríngeas (ou expectoração/lavado brônquico) por Polymerase Chain Reaction (PCR), apresentando elevada sensibilidade e especificidade, contudo, é um recurso dispendioso.5 O método serológico aplicado no presente caso é um teste qualitativo para deteção de IgM M. pneumoniae; pode detetar IgM específica em amostra única, apresenta sensibilidade comparável à PCR na identificação de infeção aguda, boa especificidade, é rápido e relativamente económico.5,9 A determinação de anticorpos por fixação do complemento, apesar de sensível, restringe-se ao diagnóstico retrospetivo pois requer a verificação da subida dos títulos para o quádruplo em duas amostras colhidas em tempos separados (fase aguda e convalescença). Apesar de não haver uma clara evidência de infeção aguda no caso descrito, postulamos a hipótese de que a infeção respiratória por M. pneumoniae estará na origem da rotura alveolar, provavelmente decorrente do esforço da tosse e das lesões próprias do infiltrado inflamatório, num adolescente com fatores predisponentes como o tabagismo e o biótipo longilíneo.
Os mecanismos fisiopatológicos apoiados pela literatura relacionam a rotura dos alvéolos terminais com o aumento da press ão alveolar, um mecanismo comum ao do pneumotórax espontâneo.1 Consequentemente, ocorre extravasamento do ar para o espaço intersticial e peribrônquico, e daí até o hilo e o mediastino. O ar no mediastino pode atravessar as fáscias e disseminar-se para o tecido celular subcut âneo da região torácica e cervical, espaço retrofar íngeo, peritoneu, retroperitoneu e pericárdio.10
A classificação etiológica divide-o em traumático, que inclui os iatrogénicos, ou espontâneo. Alguns autores classificam ainda o PE em primário ou secundário, mediante a ausência ou presença de patologia pulmonar subjacente, respetivamente. A maioria dos PE encaixa-se neste segundo grupo.4
Têm sido descritos casos relacionados com esforços físicos violentos ou manobras de Valsalva repetidas, tais como os episódios de vómitos ou tosse. Os fumadores são um grupo de risco.11 Nos adolescentes é também importante investigar a história de inalação de drogas ilícitas que frequentemente envolvem manobras de Valsalva (quadro 1).3,4

A associação com infeção respiratória não é comum, podendo ser mediada pelo aumento da pressão intra-alveolar nas vias aéreas obstruídas, desencadeado pela manobra de Valsalva durante a tosse ou pela necrose tecidular resultante da própria infeção.4
A dor torácica é o principal sintoma, descrita como lancinante, com irradiação para o pescoço e agravamento com a inspiração profunda e mudanças posicionais; esta pode ser acompanhada por dispneia (possivelmente devido à dor e/ou patologia pulmonar subjacente) e, mais raramente, disfagia ou disfonia.3,11 Apesar de menos frequente, o enfisema subcutâneo (geralmente no hemitórax esquerdo e região cervical anterior), é um sinal bastante específico, permitindo assumir o diagnóstico quando presente.1,12 A auscultação de crepitações síncronas com os batimentos cardíacos (sinal de Hamman) classicamente descrita como patognomónica, e no entanto pouco frequente ou dificilmente percetível.1,2,12 O ensurdecimento dos sons cardíacos pode também estar presente. Por outro lado, no PE não complicado, o exame físico pode não revelar qualquer alteração. O diagnóstico é estabelecido pela clínica e confirmado por Rx e, nos casos duvidosos, por TC2.
A Rx do tórax geralmente é o único exame auxiliar de diagnóstico necessário; deverá compreender uma imagem postero-anterior e de perfil e incluir a área cervical (avaliando a extensão do enfisema subcutâneo).4 Existem sinais altamente sugestivos de pneumomediastino, que resumimos no quadro 2.
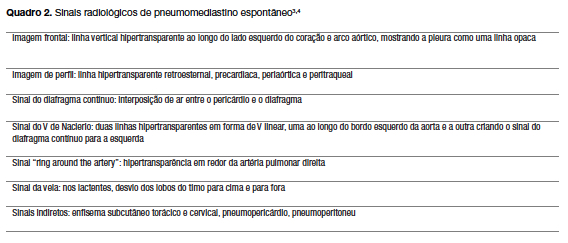
A TC é um exame mais sensível, podendo diagnosticar pequenas quantidade de ar mediast ínico não visualizado na Rx - contudo, esta quantidade ínfima de ar costuma ser clinicamente insignificante. Assim, a TC deve ficar reservada para os casos duvidosos ou se h á suspeita de doença pulmonar concomitante.4 Perante dificuldades no diagn óstico diferencial com patologia cardíaca (nomeadamente pericardite), ecografia cardíaca, eletrocardiograma e enzimas card íacas poderão ser um instrumento útil. A realização de outros exames dever á ser orientada pela suspeita de fatores subjacentes ou perante outras hip óteses diagnósticas.10 Neste caso, poderia ter sido dispensada a sua realiza ção.
O PE não deixa de ser um diagnóstico de exclusão, devendo pesquisar-se causas secundárias possíveis que representariam uma maior gravidade.1 O principal diagnóstico diferencial a colocar é a perfuração esofágica, muito rara na idade pediátrica, seguindo-se habitualmente a um episódio de vómito violento ou como complicação de um corpo estranho, ou por patologia do esófago como esofagite eosinofilica.3
A terapêutica consiste em repouso e analgesia. A oxigenoterapia tem sido usada mas provavelmente não será necessária a não ser nos casos severos com insuficiência respiratória.3,4 O tratamento instituído incidiu sobre o alívio sintomático, repouso e evitamento de movimentos associados a manobra de Valsalva, bem como a antibioticoterapia dirigida à infeção respiratória diagnosticada.
As complicações são raras, geralmente relacionadas com a patologia subjacente. Um pneumotórax, pneumopericárdio ou pneumoperitoneu podem estar associados, sobretudo nos casos iatrogénicos ou traumáticos. Excecionalmente, o ar pode comprimir as vias aéreas superiores originando um síndrome obstrutivo e este exige intervenção urgente.1 Estão ainda descritos casos raros de pneumomediastino de tensão com compressão das estruturas vasculares e vias aéreas centrais, a maioria em doentes que estavam em ventilação mecânica após terem sofrido pneumomediastino traumático.3,4
Na maioria das vezes, contudo, a evolução é favorável, resolvendo espontaneamente em 3 a 15 dias, podendo mesmo ser paucisintomática, pelo que alguns casos passarão despercebidos.3,4
As recorrências são raras (menos que 5% dos casos) e são também elas benignas.4 A identificação de fatores predisponentes deve conduzir à sua correção, uma vez que parece lógico pensar que a sua permanência facilitará o risco de recorrências.3 O doente manterá seguimento em consulta (vigilância clínica apenas, tendo em conta a apresentação não complicada do PE), identificando possíveis recorrências e reforçando a importância da evicção tabágica.
Os autores pretendem com este caso partilhar a experiência de um diagnóstico raro, manifestado por uma apresentação comum (dor torácica) para o qual é necessário um alto nível de suspeição. A clínica (toracalgia, dispneia e enfisema subcutâneo) aliada a uma Rx do tórax são habitualmente suficientes para o diagnóstico de PE. O tratamento é sintomático e a identificação e correção de possíveis fatores desencadeantes é importante na tentativa de evitar complicações e recidivas.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Avaro JP, DJourno XB, Hery G, Marghli A, Doddoli C, Peloni JM, Miltgen J, Bonnet D. Pneumomédiastin spontané du jeune adulte: une entité clinique bénigne. Rev Mal Respir. 2006 Feb;23(1 Pt 1):79-82. [ Links ]
2. E. Bodart, G. de Bilderling, J.F. Nisolle, J.P. Trigaux, D. Tuerlinckx. Pneumomédiastin spontané chez un adolescent: une cause sous-estimée de douleurs thoraciques. Arch Pédiatr. 1999;6:1293-6. [ Links ]
3. Chalumeau M, Le Clainche L, Sayeg N, Sannier N, Michel JL, Marianowski R, Jouvet P, Scheinmann P, de Blic J. Spontaneous pneumomediastinum in children. Pediatr Pulmonol. 2001 Jan;31(1):67-75. [ Links ]
4. Ammar A Saadoon, Ibrahim A Janahi. Spontaneous pneumomediastinum in children and adolescents. Setembro, 2014. (Acedido em 15 de Outubro de 2014). Disponível em http://www.uptodate.com. [ Links ]
5. Dori F Zaleznik, Jesus G Vallejo. Mycoplasma penumoniae infection in children. Junho, 2015. (Acedido em 11 de junho de 2015). Disponível em http://www.uptodate.com. [ Links ]
6. Okposio MM, Unior MO. Pneumomediastinum and subcutaneous cervical emphysema: unusual complications of childhood pneumonia. Niger J Paed 2014; 41 (1):81–3. [ Links ]
7. Vázquez JL, Vázquez I, González ML, García-Tejedor JL, Repáraz A. Pneumomediastinum and pneumothorax as presenting signs in severe Mycoplasma pneumoniae pneumonia. Pediatr Radiol. 2007;37:1286-8. [ Links ]
8. Fearon D, Hesketh EL, Mitchell AE, Grimwood K. Mycoplasma pneumoniae infection complicated by pneumomediastinum and severe mucositis. J Paediatr Child Health. 2007 May;43(5):403-5. [ Links ]
9. Dunn JJ, Malan AK, Evans J, Litwin CM. Rapid detection of Mycoplasma pneumoniae IgM antibodies in pediatric patients using ImmunoCard Mycoplasma compared to conventional enzyme immunoassays. Eur J Clin Microbiol Infect Dis. 2004 May;23(5):412-4. [ Links ]
10. Semedo FHMA, Silva RS, Pereira S, Alfaiate T, Costa T, Fernandez P et al. Pneumomediastino espontâneo: relato de um caso. Rev Assoc Med Bras 2012; 58(3):355-7. [ Links ]
11. L. Bonnard, V. Lemaire, M.A. Radermecker, B. Ghaye, R. Limet. Image du mois. Le pneumomédiastin spontané. Rev Med Liege 2006; 61:2:65-6. [ Links ]
12. Kliegman RM, Stanton BF, St. Geme J, Schor N, Behrman RE. Nelson Textbook of Pediatrics. 19th ed. Philadelphia: Saunders Elsevier; 2011: chap 406, p. 1512-3. [ Links ]
13. B. Petitprez, G. Temgoua, E. Breitkopf, C. Vervel. Pneumomédiastin spontané chez un adolescent: place des examens complémentaires. Annales françaises de médecine durgence. 2011; 1(6):415-7. [ Links ]
Endereço para correspondência
Ângela Pereira:
Hospital de Braga, Sete Fontes,
4710-243 São Victor, Braga, Portugal
Telefone: 00351 963 166 519
Email: chelacbr@hotmail.com
Recebido a 03.02.2015 | Aceite a 07.08.2015














