Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Nascer e Crescer
versão impressa ISSN 0872-0754
Nascer e Crescer vol.25 no.4 Porto dez. 2016
CASOS CLÍNICOS | CASE REPORTS
Invaginação intestinal – uma etiologia rara
Intussusception – a rare etiology
Mariana BrancoI; Ana Isabel SequeiraI; Sandrina MartinsI; Teresa BernardoI; Ana CarneiroI
I S. de Pediatria da Unidade Local de Saúde do Alto Minho. 4901-858 Viana do Castelo, Portugal. mariana.a.branco@hotmail.com; ana87sequeira@gmail.com; marsandrina@gmail.com; mtbernardo@gmail.com; anacatfcsousa@gmail.com
Endereço para correspondência
RESUMO
Introdução: A invaginação intestinal é a causa mais comum de obstrução intestinal entre os três meses e os seis anos de idade. Embora maioritariamente idiopática, em 2 a 8% dos casos uma patologia subjacente pode ser identificada.
Caso clínico: Adolescente de 12 anos de idade, sexo masculino, sem antecedentes familiares relevantes, encaminhado para a consulta para estudo após invaginação intestinal. Apresentava má evolução estaturo-ponderal e diarreia crónica. A investigação realizada excluiu doença celíaca, doença inflamatória intestinal e parasitose intestinal. A prova do suor foi positiva e em consulta de fibrose quística repetiu a prova do suor e realizou estudo genético que confirmaram o diagnóstico.
Discussão/Conclusões: O caso clínico descrito pretende alertar para a importância de investigar uma patologia subjacente em determinadas crianças e adolescentes com invaginação intestinal. Neste caso o estudo levou ao diagnóstico de fibrose quística.
Palavras-chave: diarreia crónica; fibrose quística; invaginação intestinal; má evolução estaturo-ponderal
ABSTRACT
Introduction: The intussusception is the most common cause of intestinal obstruction between three months and six years old. Although mostly idiopathic, in 2 to 8% of cases an underlying pathology can be identified.
Clinical case: Male adolescent, 12 years old with no significant family history, forwarded to medical study after intussusception. He had failure to thrive and chronic diarrhea. The investigation ruled out celiac disease, inflammatory bowel disease and intestinal parasites. The sweat test was positive and in cystic fibrosis consultation the sweat test was repeated and a genetic study was performed that confirmed the diagnosis.
Discussion / Conclusions: The clinical case described is intended to alert to the importance of investigating an underlying disease in some children and adolescents with intussusception. In this case the study led to the diagnosis of cystic fibrosis.
Keywords: chronic diarrhea; cystic fibrosis; intussusception; failure to thrive
INTRODUÇÃO
A invaginação intestinal foi descrita pela primeira vez em 1674 por Paul Barbette e em 1876 Sir Jonathan Hutchinson realizou a primeira redução cirúrgica com sucesso.1 Trata-se de uma situação clínica resultante da penetração de um segmento proximal do trato gastrointestinal noutro segmento mais distal que origina uma obstrução intestinal mecânica e compressão dos vasos sanguíneos, podendo progredir para isquemia intestinal e necrose.1-4 Ocorre preferencialmente na região ileocólica, embora estejam descritas outras localizações.3,4
Representa a causa mais comum de obstrução intestinal entre os três meses e os seis anos de idade. Mais de 80% dos casos ocorrem em crianças com idade inferior a dois anos. A incidência varia entre um a quatro por 1000 nados vivos, sendo a maioria dos indivíduos afetados do sexo masculino, numa relação de 3:1. 1,3
A maioria dos casos é idiopática, podendo no entanto ser identificada uma causa subjacente em 2 a 8% dos casos, especialmente nas crianças com idade superior a dois anos. Várias entidades nosológicas têm sido associadas com invaginação intestinal, incluindo divertículo de Meckel, linfomas, pólipos intestinais, lipomas, parasitoses intestinais, púrpura de Henoch-Schonlein, fibrose quística, doença celíaca, doença de Crohn entre outras.1,3,4
A tríade clássica de dor abdominal em cólica, massa abdominal palpável e emissão de fezes com sangue está presente em menos de 15% dos casos. Dor abdominal e vómitos são os sintomas mais comuns. No entanto, em lactentes a apresentação clínica pode corresponder a períodos de letargia alternados com dor paroxística ou a alterações do estado de consciência.1,3 Perante uma história clínica e exame físico sugestivos de invaginação intestinal a ecografia abdominal é o exame de eleição para a sua confirmação.1,3,4
A redução de uma invaginação intestinal é uma emergência e deve ser realizada imediatamente após o diagnóstico. A redução pneumática ou hidrostática são as modalidades de tratamento preferidas. A cirurgia é reservada para os casos em que a desinvaginação não cirúrgica não é eficaz ou está contraindicada, em situações de invaginação recorrente ou quando há suspeita de patologia subjacente.
Se não for rapidamente tratada, uma invaginação intestinal pode ser fatal. A maioria das crianças recupera se a invaginação intestinal for reduzida nas primeiras 24 horas mas a taxa de mortalidade aumenta rapidamente após este período de tempo. A taxa de recorrência após a redução não cirúrgica da invaginação é de cerca de 10% e após redução cirúrgica é de 2 a 5%.3
CASO CLÍNICO
Adolescente de 12 anos de idade, sexo masculino, raça caucasiana. Sem antecedentes familiares de relevo.
Recorre ao serviço de urgência por dor abdominal intensa, generalizada e em cólica, sem irradiação e sem fatores de alívio ou agravamento associada a vómitos inicialmente alimentares e posteriormente biliares. Ao exame objetivo estava apirético, com palidez cutânea e com abdómen distendido e doloroso à palpação em todos os quadrantes.
O estudo analítico revelou leucocitose com neutrofilia e trombocitose; ionograma, função renal, aminotransferases e proteína C reativa dentro dos valores de referência.
A ecografia abdominal evidenciou imagem sugestiva de invaginação intestinal na transição ileocólica, tendo sido submetido a desinvaginação pneumática que decorreu sem intercorrências.
Tendo em conta a idade, a má evolução estaturo-ponderal e a desnutrição (quadro 1, figuras 1 e 2) foi encaminhado para a consulta de pediatria para estudo. História clínica compatível com diarreia crónica, cerca de três dejeções diárias diurnas e noturnas de fezes moles, volumosas, brilhantes e fétidas sem sangue ou muco, com um ano de evolução. Sem outra sintomatologia de relevo, nomeadamente respiratória.
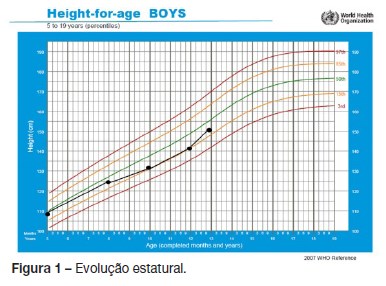
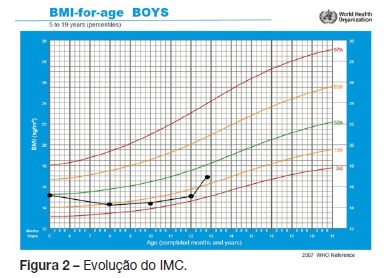
Ao exame físico apresentava bom aspeto geral. Peso 30 kg, estatura 141 cm (percentil 12,7) e Índice de Massa Corporal (IMC) no percentil 6,8 (OMS). Pele e mucosas coradas e hidratadas, auscultação cardíaca e pulmonar sem alterações. Abdómen sem distensão abdominal e sem massas ou organomegalias palpáveis e região perineal íntegra. Sem atrofia de massas musculares, hipocratismo digital ou deformidades da caixa torácica.
Perante este quadro clínico, foram consideradas como hipóteses de diagnóstico mais prováveis a doença celíaca, a doença inflamatória intestinal, a parasitose intestinal e a fibrose quística. Na avaliação laboratorial não apresentava alterações no hemograma, a velocidade de sedimentação era de 16 mm/h e a proteína C reativa negativa. A imunoglobulina A era de 140 mg/ dL e os anticorpos IgA antitransglutaminase negativos. Os anticorpos anti-citoplasma dos neutrófilos (ANCA), anticorpos anti-saccharomyces cerevisiae (ASCA) e o exame parasitológico de fezes foram negativos. Realizou prova do suor segundo o método quantitativo (Quantitative Pilocarpine Iontophoresis Test) que foi positiva com valor de ião cloreto de 154 mmol/L. Posteriormente, foi encaminhado para consulta de fibrose quística, onde repetiu a prova de suor, pelo mesmo método, com valor de ião cloreto de 114 mmol/L e realizou estudo genético que revelou homozigotia para a mutação F508del que permitiu a confirmação do diagnóstico.
Após o diagnóstico realizou radiografia de tórax que revelou hiperinsuflação pulmonar e opacidades bilaterais sugestivas de bronquiectasias que foram confirmadas na tomografia axial computorizada. Iniciou cinesiterapia respiratória, dornase alfa recombinante, beta 2 agonista de curta ação (salbutamol), enzimas pancreáticas e suplementação com vitaminas lipossolúveis. Perante a colonização crónica por Staphilococcus aureus associada a deterioração funcional respiratória iniciou terapêutica supressora crónica com flucloxacilina.
Nove meses após o início da terapêutica verificou-se melhoria clínica e dos parâmetros antropométricos (estatura no percentil 23,1 e IMC no percentil 25,6 – OMS).
DISCUSSÃO/CONCLUSÃO
Com o caso clínico descrito, pretende-se alertar para a importância de investigar determinados casos de invaginação intestinal, uma vez que a incidência de uma patologia subjacente aumenta com a idade.1,3
Perante uma invaginação intestinal aos 12 anos de idade associada a um quadro clínico de má evolução estaturo-ponderal e diarreia crónica foram consideradas como possíveis patologias subjacentes a doença celíaca, a doença inflamatória intestinal, a parasitose intestinal e a fibrose quística, sendo esta última confirmada pelas duas provas do suor e estudo genético realizados.6-11
A invaginação intestinal ocorre em pelo menos 1% dos casos de fibrose quística. Além de fezes espessas impactadas no intestino, provavelmente devido a uma combinação de deficiência de enzimas pancreáticas e presença de muco espesso e viscoso, pensa-se que uma incapacidade do intestino em propulsionar estas fezes atue como fator precipitante da invaginação intestinal.12
A fibrose quística é a doença genética mais frequente na raça caucasiana, que se caracteriza pela existência de mutações num gene localizado no braço longo do cromossoma sete. Este gene codifica a síntese da proteína Cystic Fibrosis Trans-membrane Conductance Regulator (CFTR) com funções de canal cloreto na membrana apical das células epiteliais de alguns órgãos, nomeadamente criptas intestinais, pâncreas, vias biliares, aparelho respiratório, aparelho reprodutor, glândulas sudoríparas e túbulos renais.11,13 A possibilidade de ocorrência de diferentes mutações e diferentes graus de disfunção nos diversos sistemas orgânicos citados dá um carácter sistémico a esta doença e consequentemente múltiplas manifestações clínicas de gravidade variável.11,13
O caso descrito realça esse facto, uma vez que o quadro clínico era composto apenas por sintomatologia gastrointestinal e embora a invaginação intestinal seja uma forma de manifestação da fibrose quística, a sua ocorrência nesta doença é rara.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Preece J, Shanker K, Clewner LM, et al. Index of Suspicion. Pediatrics in Review 2013; 34: 408-16. [ Links ]
2. Fiorentino JA, Oneto A, Dip M. Invaginación intestinal en pediatría. Rev. de Cir. Infantil 1997; 7: 147-51. [ Links ]
3. Kennedy M, Liacouras CA. Intussusception. In: Kliegman R, et al. Nelson Textbook of Pediatrics. 19th ed. Elsevier Saunders; 2011. p. 1287-9. [ Links ]
4. Ross A, LeLeiko NS. Acute Abdominal Pain. Pediatrics in Review 2010; 31: 135-44. [ Links ]
5. Pandey A, Singh S, Wakhlu A, Rawat J. Delayed presentation of intussusceptions in children – a surgical audit. Annals of Pediatric Surgery 2011; 7: 130-2. [ Links ]
6. Tavares M, Matos IV, Bandeira A, Guedes M. Abordagem da má evolução ponderal. Nascer e Crescer 2013; 22: 162-6 [ Links ]
7. Zella GC, Israel EJ. Chronic Diarrhea in Children. Pediatrics in Review 2012; 33: 207-18. [ Links ]
8. Glick SR, Carvalho RS. Inflammatory Bowel Disease. Pediatrics in Review 2011; 32: 14-25. [ Links ]
9. Ediger TR, Hill ID. Celiac Disease. Pediatrics in Review 2014; 35: 409-16. [ Links ]
10. Fernandes S, Beorlegui M, Brito MJ, Rocha G. Protocolo de parasitoses intestinais. Acta Pediatr Port 2012; 43: 35-41. [ Links ]
11. Paranjape SM, Mogayzel PJ. Cystic Fibrosis. Pediatrics in Review 2014; 35: 194-205. [ Links ]
12. Holmes M, Murphy V, Taylor M, Denham B. Intussusception in cystic fibrosis. Arch Dis Child 1991; 66: 726-7. [ Links ]
13. Damas C, Amorim A, Gomes I. Fibrose quística: Revisão. Rev Port Pneumol 2008; 14: 89-112. [ Links ]
ENDEREÇO PARA CORRESPONDÊNCIA
Mariana Branco
Serviço de Pediatria
Unidade Local de Saúde do Alto Minho
Estrada de Santa Luzia,
4901-858 Santa Luzia
Email: mariana.a.branco@hotmail.com
Recebido a 24.07.2015 | Aceite a 12.04.2016














