Introdução
O aumento da esperança média de vida decorrente da melhoria das condições socioeconómicas e sanitárias dos últimos 100 anos, contribuiu para o aumento do número de pessoas com doenças crónicas, muitas das quais progressivas e incapacitantes.1,2Após a resolução de um quadro clínico agudo, a incapacidade e a dependência podem surgir com necessidade de instituir um processo de reabilitação.
O ónus destes cuidados recai frequentemente em cuidadores informais sem capacidade para desempenhar adequadamente essas funções, comprometendo o seu estado de saúde e a recuperação funcional do doente.3 Estas necessidades sociais e de saúde requerem novas e diversificadas respostas.4 Em 2006, foi criada pelo decreto-lei nº 101/2006, em Portugal, a Rede Nacional de Cuidados Continuados Integrados (RNCCI) na dependência exclusiva da Saúde ou desta com a Segurança Social. Integram a RNCCI, unidades de internamento [Unidade de Convalescença(UC), Unidade de Média Duração e Reabilitação (UMDR) e Unidade de Longa Duração e Manutenção (ULDM)] e equipas de cuidados domiciliárias [Equipas de Cuidados Continuados Integrados (ECCl)].5 Inicialmente as Unidades de internamento de Cuidados Paliativas (UCP) e as Equipas Intra-hospitalares e/ou Domiciliárias de Cuidados Paliativas estavam incluídas na RNCCI, mas essa orientação foi abandonada em 2012 após a implementação da Rede Nacional de Cuidados Paliativos,6 continuando a integrar a RNCCI algumas unidades de internamento com acordo público/privado.
As UC e UMDR permitem a reabilitação o mais integral possível da pessoa com perda transitória de autonomia potencialmente recuperável e que não necessita de cuidados hospitalares de agudos, destinando-se a internamentos com previsibilidade de até 30 e 30 a 90 dias consecutivos, respetivamente. A ULDM destina-se a apoiar doentes dependentes, com necessidade de cuidados não passíveis de serem efetuados no domicílio e que retardem a progressão da situação de dependência por um período de internamento superior a 90 dias consecutivos.5 As UCP destinam-se a doentes com doença avançada, incurável e progressiva, que não se encontrem a efetuar tratamento modificador da doença, com sintomas descontrolados e/ou sem condições para tratamento no domicílio e com previsibilidade de internamentoaté 30 dias.6 A nível hospitalar, é feita uma referenciação dos doentes pela Equipa de Gestão de Altas (EGA) à Equipa de Coordenação Local (ECL) que avalia a situação de saúde e social e verifica o cumprimento dos critérios de referenciação. Em caso do seu cumprimento, inicia-se o processo de integração do doente na RNCCI.7 A implementação deste modelo permitiria, para além de dar respostas às necessidades sanitárias e sociais do doente crónico, agilizar os processos de alta, diminuir o tempo e o número de internamentos, reduzir custos diretos e indiretos em saúde e aliviar a sobrecarga das famílias cuidadoras.8
Desde a sua criação, a capacidade da RNCCI tem aumentado com a criação de mais camas e equipas prestadoras de cuidados.9 Apesar disso, em 2019, o número de doentes que aguardavam vaga na RNCCI correspondeu a 18,3% do número total de vagas e a taxa de ocupação das unidades de internamento rondou os 100%, traduzindo uma procura significativamente superior à oferta.10 Estudos mostram que a referenciação hospitalar acarreta um aumento do tempo de internamento e dos custos associados a nível hospitalar,11-13mas a investigação sobre o efeito da referenciação no prolongamento do internamento e complicações médicas antes e após a alta, assim como nos custos e sustentabilidade do Serviço Nacional de Saúde (SNS) é escassa.
O presente estudo pretende avaliar o tempo de internamento e complicações clínicas dos doentes internados referenciados para a RNCCI num hospital português em 4 anos distintos ao longo de um período de 9 anos.
Material e Métodos
Estudo observacional retrospetivo realizado por consultados processos clínicos dos doentes admitidos aos cuidados do Departamento de Medicina do Hospital Pedro Hispano (HPH) e referenciados para a RNCCI nesse internamento, entre 1 de abril a 30 de junho de 2010, 2012, 2016 e 2019.
Deste grupo foram excluídos os doentes cirúrgicos admitidos na Unidade de Cuidados Intermédios Polivalentes, quer no pós-operatório, quer em qualquer fase de complicação cirúrgica. Foram recolhidos dados demográficos como género
e idade à data da admissão hospitalar, clínicos como motivo de admissão hospitalar (com categorização nos seguintes grupos: infeção, evento cerebral agudo, outras doenças neurológicas, doença cardíaca, doença pulmonar, doença oncológica, doença musculoesquelética, doença gástrica, doença hepática crónica, doença renal), identificação das comorbilidades do doente com recurso ao "Charlson Score Comorbídíty lndex" (score que permite avaliar o risco de mortalidade dos doentes em 1 ano, numa escala de 0 a 10, tendo por base as suas patologias crónicas, categorizando-os em "0 pontos", risco de mortalidade a 1 ano de 12%, "1-2 pontos" risco de 26%, "3-4 pontos" risco de 52% e "::c:5 pontos" risco de 85%),14 identificação de complicações clínicas (definidas como intercorrências clínicas que justifiquem manter o internamento) desenvolvidas após o período em que o doente apresentou condições clínicas para alta hospitalar designada de "alta clínica" (com aplicação da categorização utilizada no "motivo de admissão hospitalar"), desenvolvimento de agudização clínica após alta hospitalar, relacionada ou não com o internamento prévio, com necessidade de recorrência ao Serviço de Urgência (SU) ou internamento no período de 1 e 2 a 3 meses após alta e tempo total de internamento hospitalar e de espera desde a alta clínica até integração na unidade (considerando-se o primeiro momento em que o doente teve altaclínica, independentemente de ter desenvolvido complicações).
Associadamente foi recolhida informação referente a motivo(s) de referenciação (nomeadamente fisioterapia, terapia da fala, aspiração de secreções, cinesioterapia respiratória, situação social precária, cuidados paliativos, treino do prestador de cuidados, tratamento de feridas, gestão de terapêutica e outros motivos), tipologia da unidade (UC, UMDR, UL DM, UCP ou ECCI), datas de referenciação pela ECL e de integração na RNCCI, ocorrência de interrupção do processo de referenciação e motivos (nomeadamente, falecimento, melhoria clínica, recusa do doente e recusa da família) e se o desenvolvimento de complicações clínicas condicionaram perda de vaga.
Os resultados foram apresentados sob a forma de frequência relativa (%), média e desvio padrão para variáveis contínuas com distribuição normal ou mediana e intervalo interquartil {IQR) para variáveis contínuas sem distribuição normal. Os testes de normalidade utilizados foram os testes de Kolmogorov-Smirnov e de Shapiro-Wilk. Nas variáveis contínuas, apenas a "idade à data da admissão hospitalar" com teste de Kolmogorov-Smirnov com p > 0.05 e Teste de Shapiro-Wilk com p > 0.05, seguiu uma distribuição normal, pelo que foi realizado o teste T student. Nas restantes variáveis contínuas, com teste de Kolmogorov-Smirnov com p < 0,05 e teste de Shapiro-Wilk com p < 0,05, não seguiram uma distribuição normal, pelo que foi aplicado o teste de Mann-Whitney. Nas variáveis categóricas, foi aplicado o teste de qui-quadrado ou o teste de Fisher, conforme indicado. Para análise estatística dos dados foi usado o IBM SPSS Statistics®, versão 27 e p < 0,05 foi considerado estatisticamente significativo.
O estudo foi aprovado pela Comissão de ética do Hospital Pedro Hispano - ULSM, nº 122/CES/JAS.
Resultados
Durante o período do estudo, 205 doentes foram referenciados para a RNCCI, 54, 1 % dos quais do género masculino (n = 111 ). A idade média à data da referenciação foi 7 4,4 ± 12,3 anos e a mediana do score de Charlson foi de 3, IQR 1- 4. Em 201 O e 2012 a mediana do score foi superior ao verificado em 2019, p = 0,025. Na Tabela 1 estão apresentadas as características dos doentes em cada período analisado.
Os motivos de admissão hospitalar de todos os doentes incluídos foram maioritariamente infeção (37, 1 %, n = 76), evento cerebral agudo (35,6%, n = 73) e outras doenças neurológicas (10,2%, n = 21). Em 2010 e 2012 a infeção foi o motivo mais comum seguido do evento cerebral agudo, tendência que se inverteu em 2016 e em 2019, anos em que o evento cerebral agudo foi o motivo internamento mais frequente seguido de infeção, p = 0,08 (Tabela 2).
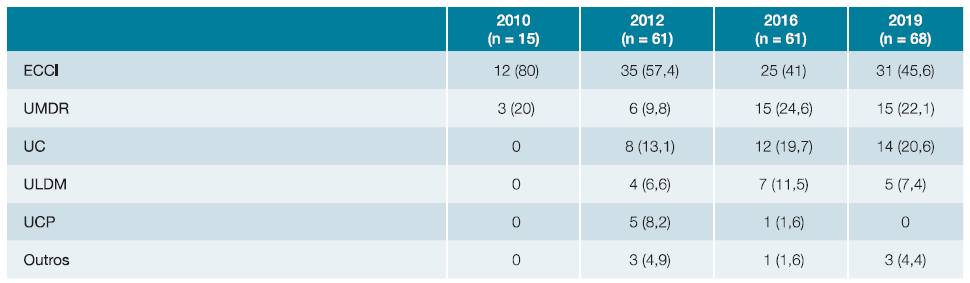
Relativamente à tipologia da unidade, foram realizadas no total 103 referenciações para a ECCI (50,2%), 39 para a UMDR (19%), 34 para a UC (16,6%), 16 para a ULDM (7,8%), 6 para a UCP (2,9%) e 7 (3,4%) para outros (maioritariamente ECSCP e unidades em hospitais privados). Em 2010, 2016 e 2019 as tipologias da unidade mais frequentemente solicitadas foram a ECCI e a UMDR e em 2012 foram a ECCI e a UC (Tabela 3).
A média do tempo entre a data do início do processo de referenciação pela ECL e a aceitação da integração na RNCCI foi 1, 1 ± 0,4 dias. Na altura da alta clínica, todos os doentes tinham sido referenciados para a RNCCI
A recuperação funcional (fisioterapia e terapia da fala) foi o motivo de referenciação mais frequente de todos os doentes (79,5%, n = 163), seguido de reabilitação respiratória (23,4%, n = 48) que incluiu cinesioterapia respiratória e aspiração de secreções (Tabela 4). Vários doentes reuniam 2 motivos de referenciação. Verificou-se um aumento da referenciação para fisioterapia em 2016 e 2019 comparativamente a 2010 e 2012, p = 0,005, e uma maior referenciação para a UMDR em 2016 e 2019 em comparação com 201 O e 2012, p = 0,02.
Tabela 4: Motivos de referenciação para a RNCCI nos intervalos temporais estudados. Vários doentes tiveram vários motivos de referenciação. Os resultados estão expressos em n (%).

Após referenciação para uma unidade, o processo foi interrompido em 11,2% dos doentes (n = 23), 2 em 2010, 7 em 2012, 4 em 2016 e 10 em 2019 (Fig. 1). Os motivos de recusa da referenciação foram óbito (47,8%, n = 11), melhoria clínica (30,4% n = 7), recusa do doente (13%, n = 3) e recusa da família (8,7%, n = 2). Após a alta clínica, 42,9% (n = 78) desenvolveram complicações clínicas (Tabela 5). Destes, 24,4% (n = 19) perderam a vaga em RNCCI, necessitando de nova referenciação, e 5% (n = 4) faleceram.

Figura 1: Doentes referenciados para a RNCCI e motivos de ausência de integração na unidade. Os resultados estão expressos em n.
Apesar do aumento do tempo de espera para integrar a RNCCI ao longo dos anos analisados, não se verificou uma diferença estatisticamente significativa na taxa de complicações clínicas de ano para ano (33,3% [n = 4] em 2010, 51,9% [n = 28] em 2012, 42,1% [n = 24] em 2016 e 37,9% [n = 22] em 2019, p = 0,412). Globalmente, a infeção foi a complicação mais comum (65,4% de todas as complicações), mas a sua prevalência não aumentou ao longo dos anos, sendo mais frequente no ano de 2012 e 2016 do que em 2019, p = 0,03.
Relativamente ao tempo de estadia hospitalar, a mediana do número de dias do internamento hospitalar foi 29 (IQR 18-48,5) e do número de dias de espera para integrar a unidade após alta clínica foi 8 (IQR 1 , 75-21 ). Verificou-se um aumento da duração total do internamento de uma mediana de 22 dias [IQR 12-34] em 201 O e 19 dias [IQR 14-32] em 2012 para 39 dias [IQR 23-56,5] em 2016 e 34 dias [IQR 24,75-54,75] em 2019, p < 0,001. Esta evolução acompanhou o aumento do número de dias desde a alta clínica até integração na unidade (2 dias [IQR O-7] em 201 O, 5 dias [IQR 1 ,25-13, 75] em 2012, 13 dias [IQR 3-26] em 2016 e 9 dias [IQR 0,25-36,5] em 2019), p<0,04. O tempo total de internamento e a aguardar integração na unidade após alta clínica foi superior nos doentes que desenvolveram complicações clínicas (46 dias [IQR 28-64] e 16 dias [IQR 7 -38], respetivamente) comparativamente aos doentes sem complicações (25 dias [IQR 15-40,5] e 5 dias [IQR 2-14], respetivamente), p < 0,01.
Após a alta hospitalar, pelo menos 17,4% (n = 31) e 19, 1 % (n = 34) dos doentes desenvolveu complicações que motivaram ida ao SU no primeiro mês (recorrência precoce) e segundo ou terceiro mês (recorrência tardia), respetivamente. O reinternamento precoce(< 1 mês pós-alta hospitalar) ocorreu em pelo menos 17,4 % (n = 31) e o tardio (entre 1 e 3 meses após a alta) em 14,6% (n = 26). Não se verificou um aumento estatisticamente significativo de reinternamentos precoces (p = 0,745) ou reinternamentos tardios (p = 0,699) ao longo dos anos.
Discussão
Este estudo permitiu avaliar o tempo de internamento e, pela primeira vez, as complicações clínicas antes e após a alta hospitalar de doentes médicos referenciados para a RNCCI a partir de um hospital português nos primeiros 12 anos da sua criação.
Os resultados obtidos revelam que os doentes internados por patologias médicas referenciadas para a RNCCI apresentam idade avançada, múltiplas patologias, tempos de internamentos prolongados e uma elevada prevalência de intercorrências clínicas antes e após a alta hospitalar. Como esperado, a maior prevalência de eventos cerebrais agudos e infeções que motivaram o internamento traduziuse numa maior referenciação para reabilitação funcional e cinesioterapia respiratória. A elevada frequência de referenciação para ECCI reflete a heterogeneidade de respostas fornecidas por esta tipologia (desde cuidados de reabilitação e respiratórios, gestão de terapêutica e treino do cuidador) e demonstram a elevada proporção de doentes que mantem vontade e possibilidade de ser tratado no domicílio permitindo cuidados mais personalizados e com maior envolvimento dos cuidadores informais.15 Depois da ECCI, a UMDR e UC foram as tipologias mais solicitadas, refletindo o potencial de recuperação da autonomia dos doentes referenciados com reabilitação funcional.
Em Portugal, a taxa de mortalidade padronizada por doença cerebrovascular tem diminuído ao longo dos anos, de 79,9 óbitos por 100 000 habitantes em 2007 para 61,9 em 2011 e 48,5 em 20191 6 mas o número de internamentos por AVC tem-se mantido relativamente constante (24 784 em 2011, 25 181 em 2015 e 23 444 em 2016).16 O aumento da sobrevida dos doentes com doença cerebrovascular sugere que um maior número de doentes pode necessitar de reabilitação funcional.17•18Este pressuposto poderia justificar a maior prevalência de doentes admitidos por evento cerebral agudo e referenciados para recuperação funcional em 2016 e 2019 face aos anos de 2010 e 2012.
Este estudo revelou também uma considerável necessidade de apoio comunitário e social dos doentes referenciados, demonstrado na análise dos motivos de referenciação como a situação social, treino do prestador de cuidados e gestão de terapêutica, que justificaram cerca de 19% das solicitações.
O número de complicações clínicas após a alta clínica ao longo dos anos de estudo foi constante apesar da tendência crescente da demora após alta clínica, permitindo inferir que o prolongamento do internamento verificado se deveu tanto a intercorrências clínicas como a outros fatores não analisados neste estudo. Como esperado, os doentes que apresentaram complicações após a alta clínica apresentaram internamentos mais prolongados. Os autores levantam a hipótese de que estes eventos associados a maior demora do internamento tiveram impacto negativo no processo de reabilitação e conduziram a um gasto adicional de recursos hospitalares.
O elevado número de complicações após a alta hospitalar que motivou a avaliação no SU (n = 65) e reinternamentos nos primeiros 3 meses (n = 57) refletem um elevado grau de fragilidade dos doentes estudados (mediana do score de Charlson de 2-3 pontos, traduzindo um risco de mortalidade a 1 ano de 26% a 52%). Paralelamente, a constância da frequência destes eventos ao longo dos vários períodos de tempo analisados, mesmo com aumento do tempo de estadia hospitalar verificado ao longo dos anos, sugere não haver relação com o tempo a aguardar vaga para integração na RNCCI. Salienta-se que estes dados podem estar subvalorizados, dado que muitos doentes integraram unidades fora da área de referenciação do HPH, pelo que em caso de agudizações, estas seriam tratadas em outros hospitais.
O período de tempo decorrido entre o momento de início do processo de referenciação pela ECL e a integração na RNCCI não foi considerado relevante para o desenvolvimento de intercorrência clínicas por ser curto e porque todos os doentes já estavam referenciados para a RNCCI no momento da alta clínica.
A análise de dados sobre a referenciação hospitalar para a RNCCI em 4 anos não consecutivos permite uma avaliação da sua evolução na perspetiva do hospital referenciador. No entanto, este estudo não incluiu doentes referenciados a partir de serviços cirúrgicos o que permitiria uma generalização mais fidedigna dos dados. Por outro lado, a comparação dos doentes referenciados com um grupo de controlo de doentes não referenciados para a RNCCI permitiria compreender se o prolongamento do internamento se relaciona com a referenciação. A obtenção de dados através da consulta dos processos clínicos dos doentes, nomeadamente de registos não uniformizados, contribuiu para a impossibilidade de obter outros dados relevantes como o número de referenciações por doente, as intercorrências de doentes admitidos em unidades fora da área do HPH, a data da sinalização da EGA à ECL e o período de tempo desde esse momento até integração da RNCCI, impossibilitando a compreensão da influência do circuito de referenciação para a demora total no internamento e complicações clínicas.
Este estudo permite uma reflexão sobre a repercussão da referenciação para a RNCCI na gestão e sustentabilidade do SNS. Além dos recursos humanos e económicos que a própria RNCCI consome, a referenciação a partir do internamento acarreta um aumento nas demoras hospitalares com consequências clínicas e aumento de encargos hospitalares. Assim, para além da necessidade de criar mais unidades, nomeadamente com capacidade de tratamento de agudizações sem necessidade de internamento em agudos e de promover a instrução e apoio social aos doentes e cuidadores informais, é fundamental investigar as repercussões do circuito de referenciação no acesso à RNCCl.19 Por outro lado, o estudo das intercorrências clínicas que motivaram idas ao SU após a alta hospitalar e a compreensão da proporção destas que poderia ser tratada nas unidades ou por equipas domiciliárias da RNCCI, permitiria melhorar os mecanismos de assistência da mesma e reduzir a sobrecarga económica dos hospitais e, consequentemente, do SNS.
Conclusão
A RNCCI é uma resposta fundamental face às alterações sanitárias e demográficas que têm vindo a ocorrer na sociedade ocidental nas últimas décadas. A existência de uma população cada vez mais envelhecida e a maior sobrevida de doentes com incapacidade faz prever que o número de referenciações venha a aumentar. No presente estudo não se verificou um aumento do número de referenciações de 2012 para 2019, mas constatou-se um maior tempo de espera no internamento, cenário que traduz a saturação atual da RNCCI, mesmo com a criação de mais unidades e equipas.10 Os dados obtidos revelam um elevado número de intercorrências clínicas durante o período de espera a aguardar integração na RNCCI, apesar de não ter acompanhado o aumento do tempo de hospitalização verificado ao longo do tempo. É possível, no entanto, que a maior demora implique maior gastos de recursos humanos e económicos e um atraso no processo de reabilitação dos doentes. Além da notória necessidade de ampliar os serviços da RNCCI, é fundamental trabalhar para reduzir as carências sociais e dar apoio e formação adequados aos prestadores de cuidados informais para reduzir a sobrecarga hospitalar e na própria RNCCI.
São necessários mais estudos, nomeadamente prospetivos, para compreender o verdadeiro impacto da RNCCI na sustentabilidade do SNS com o objetivo de estabelecer medidas para melhorar o seu funcionamento.