Introdução
A ateromatose complexa da aorta é uma manifestação de ateromatose sistémica,1 ocorrendo com maior frequência em doentes idosos e com múltiplos fatores de risco vascular.2 Definem-se placas complexas da aorta como placas com mais de 4 mm de espessura, ulceradas ou com um componente móvel associado como, por exemplo, um trombo.3 Esta definição surge após ter sido comprovado que placas complexas estão associadas a maior risco de tromboembolismo periférico,4 podendo originar diversos eventos tromboembólicos, tais como acidente vascular cerebral (AVC), enfarte renal, isqué-mia intestinal ou dos membros.5 Vários estudos têm demonstrado a íntima relação entre ateromatose complexa da aorta e o risco de AVC.5-8Dos doentes com história de AVC ou embolismo periférico, dois a 14% apresentam placas complexas da aorta,7 sendo a ateromatose complexa da aorta mais frequente em doentes com AVC do que em doentes sem AVC.8 Apesar desta relação bem estabelecida, o tratamento da ateromatose complexa da aorta é bastante controverso, sobretudo pela falta de evidência científica. Até à data, o único estudo randomizado realizado sobre este tema foi terminado prematuramente por falta de recrutamento e financiamento, condicionando a interpretação dos seus resultados.9 Como tal, a realização de mais estudos sobre o tratamento da ateromatose complexa da aorta torna-se fulcral. Este trabalho tem como objetivo avaliar a eficácia e segurança das várias estratégias terapêuticas utilizadas na ateromatose complexa da aorta, a fim de aferir a estratégia mais segura e eficaz.
Material e Métodos
Trata-se de um estudo observacional, descritivo-exploratório de abordagem qualitativa. Foi realizada uma análise retrospetiva dos doentes internados por AVC isquémico com diagnóstico de ateromatose complexa da aorta por ecocardiograma transesofágico (ETE), efetuado durante a investigação etiológica do AVC. Foram incluídos os doentes internados entre 1 de janeiro de 2010 e 31 de dezembro de 2022. Os dados foram obtidos através de registos clínicos e registados em Excel. O objetivo principal do estudo é analisar a eficácia e segurança das várias estratégias terapêuticas utilizadas na ateromatose complexa da aorta a fim de aferir a estratégia com menor taxa de complicações hemorrágicas e menor grau de recorrência de AVC isquémico.
A análise estatística foi realizada utilizando o software SPSS® 23.0 (IBM, USA). As variáveis contínuas foram apresentadas como mediana com amplitude interquartil. As variáveis categóricas foram apresentadas como frequência absoluta e relativa (percentagem). As variáveis categóricas foram comparadas através do teste de Fisher ou teste Qui-quadrado. Foi usado o modelo de regressão logística multivariada para avaliar os preditores independentes de recorrência de AVC, que incluiu as variáveis com diferença estatisticamente significativa entre os grupos analisados na análise bivariada. O valor de p < 0,05 foi considerado como estatisticamente significativo.
Os procedimentos seguidos encontram-se em conformidade com os princípios éticos e legais, de acordo com as recomendações da Declaração de Helsínquia da Associação Médica Mundial, tendo o presente estudo sido autorizado pela Comissão de Ética para a Saúde do Hospital. Foi respeitado o protocolo de Proteção de Dados da instituição em questão.
Resultados
Obteve-se um total de 82 doentes internados por AVC isquémico, com diagnóstico de ateromatose complexa da aorta por ETE, cujas principais comorbilidades presentes na admissão estão resumidas na Tabela 1.
Tabela 1: Características gerais da população em estudo e dos grupos sem recorrência de AVC e com recorrência de AVC
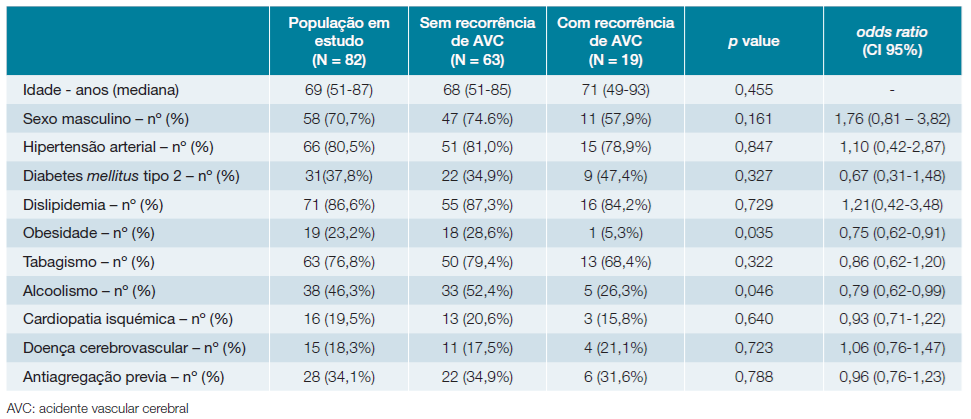
A mediana de idade foi de 69 anos, com uma predominância do sexo masculino (70,7%, n = 58). De referir que 81,7% (n = 67) dos doentes apresentavam três ou mais fatores de risco vascular. No que concerne a doença vascular estabelecida, 18,3% (n = 15) já havia tido um evento cerebrovascular no passado, mas cujo estudo etiológico não tinha sido realizado, ou cuja causa não tinha sido esclarecida. À admissão, 34,1% (n = 28) dos doentes encontravam-se medicados com terapêutica antiagregante, 28,0% (n = 23) com ácido acetilsalicílico (AAS) e 4,9% (n = 4) com clopidogrel. Nenhum doente se encontrava previamente medicado com terapêutica anticoagulante ou com estatina de alta potência em alta dose.
Comparando os grupos com e sem recorrência de AVC, observamos que não houve diferença estatisticamente significativa entre a maioria das variáveis estudadas, excetuando obesidade (p = 0,035) e hábitos alcoólicos (p=0,046), que foram mais frequentes no grupo sem recorrência (Tabela 1).
Importa ainda referir que 75,6% (n = 62) dos doentes apresentavam aterosclerose carotídea, expressa por um aumento da espessura da íntima no eco Doppler dos vasos do pescoço. Apenas 30,5% (n = 25) apresentavam placas com carácter estenosante no eco Doppler dos vasos do pescoço ou transcraniano.
Quanto à causa do AVC, 25,6% (n = 21) dos doentes apresentavam outra causa e, destes, em nenhum dos casos a ateromatose complexa da aorta foi considerada como causa primária do AVC. Apenas 11,0% (n = 9) dos doentes apresentavam fibrilhação auricular (FA).
Avaliando a terapêutica prescrita à data de alta, 25,6% (n = 21) dos doentes foram medicados com AAS em monoterapia, 17,1% (n = 14) com clopidogrel em monoterapia, 23,1% (n = 19) com dupla antiagregação plaquetária (DAPT), 21,9% (n = 18) com AAS e clopidogrel, dos quais 72,2% (n = 13) manteve DAPT por mais de três meses e 44,4% (n = 8) por mais de um ano. Em um caso (1,2%) foi iniciada DAPT com AAS e ticagrelor, tratando-se de um doente com cardiopatia isquémica concomitante. Relativamente à anticoagulação, 9,8% (n=8) dos doentes iniciaram anticoagulantes orais diretos (DOAC), sendo que todos os doentes medicados com DOAC apresentavam diagnóstico concomitante de FA ou tromboembolismo pulmonar. Em 20,7% (n = 17) dos doentes foi iniciada varfarina em monoterapia e em 3,7% (n = 3) varfarina associado a antiagregação com clopidogrel ou AAS. Dos doentes medicados com varfarina apenas um apresentava indicação formal para anticoagulação por diagnóstico concomitante de FA.
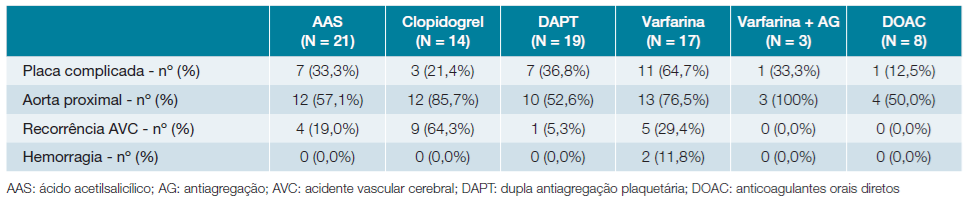
A Tabela 2 resume a associação entre a terapêutica prescrita à data de alta e a presença de placas complicadas (com trombo ou úlcera), placas na aorta proximal (no arco aórtico), recorrência de AVC e presença de eventos hemorrágicos.
Relacionando as características da placa com a terapêutica prescrita, observa-se um uso mais frequente de varfarina em doentes com placas complicadas, e um uso mais frequente de clopidogrel e de varfarina nos doentes com placas da aorta proximal.
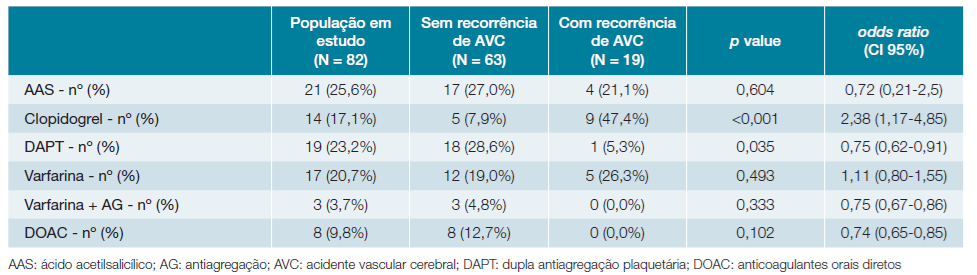
O tempo máximo de follow-up após o evento vascular primário foi de 13 anos e o tempo mínimo de dois meses. Na nossa população a taxa de recorrência de AVC isquémico foi de 23,2% (n = 19). Destes, 47,4% (n = 9) apresentavam placas complicadas e 78,9% (n = 15) apresentavam placas na aorta proximal. O timing de recorrência foi bastante heterogéneo, variando entre um mês e sete anos após o primeiro evento vascular; contudo, 57,9% (n = 11) das recorrências ocorreram nos primeiros seis meses. De salientar que 47,4% (n = 9) destes doentes se encontravam medicados com clopidogrel em monoterapia. Houve apenas um caso de recorrência em doentes duplamente antiagregados, que correspondeu ao doente medicado com AAS e ticagrelor. Não houve recorrência de AVC em doentes duplamente antiagregados com AAS e clopidogrel, mesmo após suspensão de um dos antiagregantes, nem em doentes anticoagulados com DOAC. De referir cinco casos (26,3%) de recorrência de AVC em doentes medicados com varfarina, todos com INR infra-terapêutico. Comparando as diferentes estratégias terapêuticas (Tabela 3), observamos que doentes medicados com clopidogrel apresentam maior taxa de recorrência de AVC isquémico (p <0,001), enquanto doentes medicados com DAPT apresentam menor taxa de recorrência (p = 0,035). As restantes tera-pêuticas não apresentaram significância estatística.
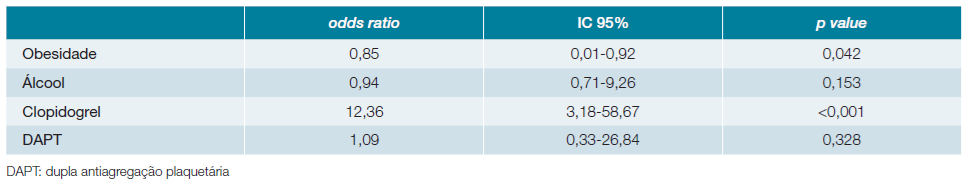
Na análise multivariável (Tabela 4) o uso de clopidogrel em monoterapia constituiu um preditor independente de recorrência de AVC (p <0,001), enquanto o uso de DAPT não atingiu significância estatística. A obesidade mostrou ter um efeito protetor na nossa população (p = 0,042).
Em apenas dois casos (2,4%) foi realizado diagnóstico de fibrilhação auricular durante o follow-up, ambos mais de cinco anos após o evento vascular inicial. Um dos casos resultou em recorrência de AVC isquémico. Ocorreram dois eventos hemorrágicos, tratando-se em ambos os casos de hemorragia digestiva em doentes medicados com varfarina, uma delas fatal.
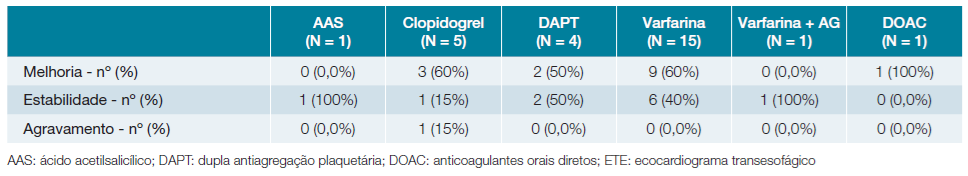
De referir que 32,9% (n = 27) dos doentes foram reavaliados por ETE, com timings muito díspares, que variaram entre dois meses e 10 anos após AVC. Dos doentes medicados com varfarina, 88,2% (n = 15) realizaram ETE de reavaliação, enquanto nos restantes grupos a percentagem foi significativamente inferior: 35,7% (n = 5) no grupo medicado com clopidogrel, 33,3% (n = 1) no grupo varfarina e antiagregante, 21,0% (n = 4) no grupo DAPT, 12,5% (n = 1) no grupo DOAC e 4,8% (n = 1) no grupo AAS (Tabela 5).
Importa salientar a reavaliação por ETE de um doente medicado com apixabano, aos 18 meses, com melhoria da placa para ateromatose simples.
Foi iniciada estatina de alta potência em alta dose em 76,8% (n = 63) dos doentes.
Discussão
Sendo a ateromatose complexa da aorta uma manifestação de ateromatose sistémica, a grande maioria dos doentes apresentava múltiplos fatores de risco vascular, resultando numa elevada prevalência de doença vascular estabelecida, motivo pelo qual mais de um terço dos doentes já se encontrava sob terapêutica antiagregante à admissão. Estes dados demonstram a ineficácia da antiagregação per si no controlo da ateromatose complexa da aorta, salientado a importância do controlo dos diversos fatores de risco vascular.9
As populações com e sem recorrência de AVC eram semelhantes em relação à idade, sexo, fatores de risco vascular e doença vascular já estabelecida (Tabela 1), excetuando a obesidade e presença de hábitos alcoólicos, que foram mais frequentes na população sem recorrência. Estes dados vêm de encontro a múltiplos estudos que demonstram que a obesidade parece ser um fator protetor nos doentes com AVC isquémico, relacionando-se com menor taxa de mortalidade e de recorrência de AVC no primeiro ano.10-12Este efeito protetor tem sido designado como paradoxo da obesidade; contudo, os mecanismos fisiopatológicos que explicam este efeito ainda não são claros.13
Apesar da ateromatose complexa da aorta ser um reflexo da presença de aterosclerose sistémica, cerca de um quarto dos doentes não apresentava aterosclerose carotídea e apenas 30,5% tinham placas com carácter estenosante. Assim, na nossa população, contrariamente ao demonstrado em estudos prévios,14 um eco Doppler carotídeo sem alterações não dispensa a realização de ETE para exclusão de ateromatose complexa da aorta. Todavia, a presença de placas ateromatosas nos vasos do pescoço ou vasos intracranianos deve aumentar a nossa suspeição para ateromatose da aorta. Como tal, em doentes com AVC contralateral à estenose carotídea e sem outras causas identificadas, é consensual a realização de ETE para avaliação de ateromatose complexa da aorta.1 Contudo, é menos consensual o papel do ETE em doentes com outras causas identificadas. Na nossa população apenas 25,6% dos doentes apresentavam outras causas para AVC e apenas 11,0% apresentavam diagnóstico de FA quando, em estudos previamente publicados, até 40% dos doentes com FA e AVC isquémico apresentavam ateromatose complexa da aorta.15 Desta forma, podemos inferir que a maioria dos doentes que têm outras causas identificadas não realizam ETE. Assim, uma elevada percentagem dos casos de ateromatose complexa da aorta não é diagnosticada, sendo a sua prevalência provavelmente muito superior aquela que tem sido estimada.16A ausência de diagnóstico de ateromatose complexa da aorta pode levar ao controlo menos agressivo dos fatores de risco vascular, nomeadamente no que concerne ao tratamento da dislipidemia, o que pode aumentar o risco de recorrência de AVC por ateromatose complexa da aorta.17 Como tal, a presença concomitante de ateromatose do arco aórtico e FA associa-se a um risco aumentado de recorrência de AVC e pior outcome funcional, podendo favorecer a realização de ETE mesmo nos doentes com diagnóstico prévio de FA.18
A falta de evidência científica e de recomendações reflete-se numa grande heterogeneidade no tratamento da ateromatose complexa da aorta. O ensaio clínico randomizado ARCH - the aortic arch related cerebral hazard, realizado em 2014, comparou doentes com AVC e ateromatose complexa da aorta medicados com varfarina e doentes medicados com clopidogrel e AAS. Os doentes medicados com DAPT pareciam apresentar menor recorrência de AVC isquémico, menor risco de AVC hemorrágico, menor taxa de embolismo periférico e de enfarte agudo do miocárdio e menor mortalidade vascular do que os doentes medicados com varfarina. Contudo, o estudo foi terminado prematuramente por falta de recrutamento e de financiamento, pelo que os seus resultados não atingiram significância estatística e devem ser interpretados com cautela.9 Apesar disso, após a divulgação dos seus resultados assistiu-se a uma mudança de paradigma no tratamento da ateromatose complexa da aorta. As guidelines atuais recomendam o uso de antiagregação em detrimento da anticoagulação.19 Não existem, contudo, recomendações claras quanto ao uso de DAPT em comparação com antiagregação em monoterapia, nem quanto à duração da DAPT, caso se opte por esta estratégia. Estudos recentes sugerem que o uso prolongado de DAPT se associa a aumento do risco hemorrágico, sem diminuição do risco trombótico.20 Não existem ainda dados sobre a segurança dos DOAC nos doentes com ateromatose complexa da aorta.
Na nossa população a maioria dos doentes (65,8%) encontravam-se medicados com antiagregação, dupla ou em monoterapia. Comparando primeiramente o uso de antiagregação simples, observamos que a taxa de recorrência foi superior nos doentes medicados com clopidogrel (64,3%) do que nos doentes medicados com AAS (19,0%). Dos doentes com recorrência de AVC, 47,4% estavam medicados com clopidogrel e apenas 21,1% estavam medicados com AAS. Na análise estatística o uso de clopidogrel associou-se a maior recorrência de AVC isquémico. Embora esta diferença seja notória, existem fatores que limitam a interpretação destes resultados. Tanto em estudos publicados,21 como na nossa população, as placas situadas na aorta proximal apresentam maior risco de recorrência. Na nossa amostra, os doentes medicados com clopidogrel apresentavam maior percentagem de placas na aorta proximal (85,7%), do que os doentes medicados com AAS (57,1%). Contudo, este fator não parece explicar totalmente a diferença de recorrência verificada nos dois grupos. A falta de evidência científica sobre o tratamento da ateromatose complexa da aorta também dificulta a interpretação e validação destes resultados. Alguns estudos realizados comparando o uso de clopidogrel vs. AAS em monoterapia após AVC isquémico parecem favorecer o uso de clopidogrel, com menor taxa de recorrência de AVC isquémico e de eventos hemorrágicos.22 No entanto, os doentes com ateromatose complexa da aorta representam apenas uma pequena franja nestes estudos, sendo difícil extrapolar estes resultados para esta população específica.
A DAPT com AAS e clopidogrel parece ser uma estratégia segura e eficaz, não existindo nenhum caso de recorrência com esta terapêutica, nem nenhum evento hemorrágico na nossa população. Mais de metade (57,9%) das recorrências de AVC isquémico ocorreram nos primeiros seis meses após o evento inicial. Estes resultados estão em concordância com alguns estudos que demonstram que o risco de recorrência de AVC é maior nos primeiros meses após o evento isquémico inicial.23 Desta forma, a DAPT vem conferir uma proteção adicional na fase inicial, em que existe maior risco de recorrência de AVC, sem um efeito rebound ou aumento do risco de recorrência após a suspensão de um dos antiagregantes.24 Na nossa população o uso de DAPT parece ter este efeito protetor a longo prazo, já que, mesmo após suspensão de um dos antiagregantes não existiu recorrência de AVC neste grupo de doentes. Este efeito protetor a longo prazo poderá ser explicado em parte pelo facto de a maioria dos nossos doentes ter realizado DAPT por mais de três meses, alguns dos quais por mais de um ano. Apesar desta estratégia não ser recomendada, por se associar a um amento do número de hemorragias major, quer intra quer extracranianas,25 este aumento não se verificou na nossa população.
Na nossa amostra apenas um doente iniciou DAPT com AAS e ticagrelor, tendo apresentado recorrência de AVC. Assim, na nossa população, a DAPT com AAS e ticagrelor não se demonstrou tão eficaz como a DAPT com AAS e clopidogrel. Contudo, o reduzido número da amostra limita de forma significativa a interpretação dos resultados. Numa meta-análise realizada comparando o uso de DAPT com AAS e ticagrelor versus AAS e clopidogrel, o uso de ticagrelor não se associou a uma maior taxa de recorrência de AVC isquémico.26
Apesar das recomendações para uso de antiagregação em detrimento da anticoagulação, na nossa população observamos ainda uma percentagem significativa (24,4%) de doentes medicados com varfarina em monoterapia ou em associação com antiagregação. A varfarina é mais frequentemente prescrita em doentes com maior risco de embolização, com placas complicadas ou placas proximais. Para valores de INR terapêuticos, a varfarina apresenta elevada eficácia, sem recorrência nesta condição. Contudo, destacam-se cinco casos de recorrência de AVC por INR infra-terapêutico, demonstrando assim uma importante limitação do uso de varfarina. Os únicos eventos hemorrágicos ocorreram em doentes medicados com varfarina, um dos quais fatal. Assim, na nossa população, a dificuldade em manter valores de INR terapêuticos e o elevado risco hemorrágico tornam a varfarina num fármaco menos seguro.
Já a anticoagulação com DOAC parece ser segura e eficaz. Neste grupo não existiu recorrência de AVC nem nenhuma complicação hemorrágica, apesar dos resultados não terem atingido significância estatística. De salientar a resolução de ateromatose complexa da aorta para ateromatose simples no doente medicado com rivaroxabano, fortalecendo a eficácia dos DOAC nesta patologia.
Tal como o tratamento, também a reavaliação por ETE foi bastante discrepante, quer em termos de timing, quer em termos de percentagem de reavaliação para cada grupo terapêutico. Verificou-se uma maior taxa de reavaliação nos doentes medicados com varfarina (88,2%), possivelmente pelos riscos associados a este fármaco, que tornam mais premente uma mudança para um fármaco mais seguro, caso se verifique melhoria da placa. A percentagem de melhoria foi semelhante entre os doentes medicados com clopidogrel, clopidogrel com AAS e varfarina, embora o tamanho da amostra dificulte a interpretação dos resultados, uma vez que a maioria dos doentes não realizou ETE de reavaliação. Verificou-se agravamento da placa em apenas um caso, tratando-se de um doente medicado com clopidogrel.
Apesar de estar estabelecido que as estatinas de alta potência em alta dose desempenham um papel crucial na prevenção de recorrência de AVC e de progressão das placas ateromatosas da aorta,27 apenas 76,8% dos doentes iniciariam esta terapêutica. Importa assim alertar para a extrema importância do controlo agressivo dos fatores de risco vascular que, tal como vimos, desempenham um papel essencial na prevenção da recorrência de AVC por ateromatose complexa da aorta.
As principais limitações deste estudo prendem-se com a reduzida dimensão da amostra, que limita a interpretação dos resultados, e com a ausência de evidência científica e de guidelines orientadoras, que se reflete numa elevada variabilidade na gestão destes doentes. Torna-se assim essencial a validação deste estudo através da realização de ensaios clínicos multicêntricos com amostras de maiores dimensões.
Conclusão
De acordo com os resultados do nosso estudo, a estratégia mais segura e eficaz para o tratamento da ateromatose complexa da aorta parece ser a DAPT com AAS e clopidogrel durante 3 a 6 meses, seguido de antiagregação simples com AAS. O uso de clopidogrel parece associar-se a maior taxa de recorrência de AVC quando comparado com AAS. Nos doentes com indicação para anticoagulação a terapêutica com DOAC parece ser eficaz, sendo uma escolha mais segura do que a varfarina. Mesmo nos doentes com outras causas para AVC, nomeadamente FA, deve ser considerada a realização de ETE, já que o controlo agressivo dos fatores de risco vascular é essencial para a prevenção de recorrência de AVC por ateromatose complexa da aorta, sendo de extrema importância o uso de estatina de alta potência em alta dose.