Mulher de 47 anos, diagnosticada com lúpus eritematoso sistémico (LES) de atingimento articular (artralgias a nível cervical, dorsal, ombro, cotovelo, punho e joelhos) e cutâneo (rash malar ocasional), medicada com hidroxicloroquina, azatioprina e deflazacorte. Apresentava controlo sintomático adequado e níveis de complemento normais, quando desenvolveu cervicalgia esquerda não desencadeada pelo esforço, palpitações e cansaço, com uma semana de evolução. Posteriormente desenvolveu edema cervical, motivando ida ao serviço de urgência. À admissão, encontrava-se eupneica, taquicárdica, hipertensa, sem alterações à auscultação cardiopulmonar. Objetivado exuberante edema cervical com extensão ao ombro esquerdo, doloroso ao toque, sem enfisema, e notório engorgitamento venoso na região torácica esquerda. Analiticamente apresentava d-dímeros 1378 ng/mL, sem outras alterações. A angiotomografia cervical revelou um volumoso trombo (6 cm) na veia jugular interna (VJI) esquerda, com extensão à veia subclávia e tronco braquiocefálico (Fig. 1). A doente foi internada no serviço de Medicina, verificando-se evolução favorável após início de hipocoagulação com enoxaparina, posteriormente alterada para varfarina por eventual síndrome do anticorpo anti-fosfolípido (SAAF) secundário ao LES.1,2
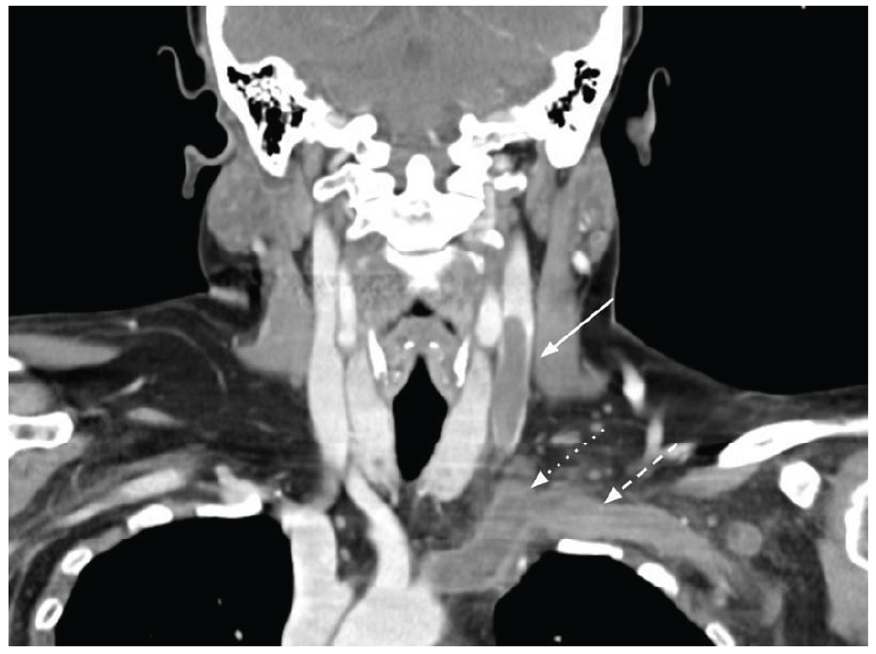
Figura 1: Corte coronal de TC evidenciando volumoso trombo na veia jugular interna (seta cheia), com extensão ao tronco braquiocefálico (seta em picotado) e veia subclávia (seta em tracejado).
Do estudo etiológico, os anticorpos antifosfolípidos (anticoagulante lúpico, anticorpo anti-cardiolipina IgG/IgM e anticorpo anti-beta2-glicoproteína IgG/IgM) foram avaliados três vezes, sempre negativos. Esta avaliação, realizada 10 anos antes em contexto de aborto espontâneo, fora também negativa. As avaliações de défice de antitrombina, proteína C, proteína S, mutações do gene da protrombina e do fator V Leiden foram igualmente negativas.
Foi colocada a hipótese de síndrome de Lemierre, dado ter apresentado quadro de infeção dentária homolateral, algumas semanas antes do desenvolvimento do quadro. Esta é caracterizada por bacteriémia, tromboflebite da VJI e embolização séptica à distância. No entanto, a ausência de culturas positivas, de febre e a resolução sem utilização de antibióticos diminuem a probabilidade deste diagnóstico.3-5
Em conclusão, não foi possível identificar um claro fator etiológico, admitindo-se uma trombose atípica. Sabe-se que a doença maligna é factor de risco relevante para desenvolvimento de trombose, pelo que foi excluída doença oncológica, através dos respectivos rastreios adequados à idade, e excluiu-se também trombose associada ao exercício físico. Pondera-se manutenção da hipocoagulação por tempo indefinido. Este caso ilustra a importância de considerar o elevado risco trombótico nos doentes com LES, sabendo-se que alguns fatores se associam a risco aumentado de trombose, incluindo (mas não limitado a) SAAF, doença ativa com envolvimento renal ou ausência de tratamento.















