Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Pneumologia
versão impressa ISSN 0873-2159
Rev Port Pneumol v.16 n.4 Lisboa ago. 2010
Entendendo a classificação, a fisiopatologia e o diagnóstico radiológico das bronquiectasias
Bruno Hochhegger 1, Klaus Irion 2, Rodrigo Bello 3, Edson Marchiori 4, José Moreira 5, Nelson da Silva Porto 6 e Daniela Quinto dos Reis 7
1 Médico residente do Complexo Hospitalar Santa Casa de Misericórdia de Porto Alegre. Aluno do Programa de Pós-graduaçao em Ciências Pneumológicas da UFRGS
2 Consultant radiologist of the Cardiothoracic Centre and Royal Broadgreen university hospital NHS Trust
3 Médico radiologista do Complexo Hospitalar Santa Casa de Misericórdia de Porto Alegre
4 Professor de Radiologia da Universidade Federal Fluminense.
5 Professor titular da Pneumologia da Universidade Federal do Rio Grande do Sul.
6 Médico radiologista do Complexo Hospitalar Santa Casa de Misericórdia de Porto Alegre
7 Médica residente do Grupo Hospitalar Nossa Senhora da Conceição
Programa de Pós-Graduação em Ciências Pneumológicas da Universidade Federal do Rio Grande do Sul -UFRGS
Resumo
O termo bronquiectasia é definido como uma dilatação brônquica anormal persistente geralmente associada a inflamação na via aérea e no parênquima pulmonar. A doença continua a ser uma causa comum de morbidade e mortalidade, especialmente quando associada a doenças hereditárias, como a fibrose cística, a discinesia ciliar e a alguns estados de imunodeficiência. A tomografia computadorizada é, actualmente, a modalidade de escolha para o dianóstico e pode também contribuir para o manejo clínico, sugerindo possíveis diagnósticos. Destacamos nesta revisão a classificação, a fisiopatologia e as manifestações radiológicas desta doença.
Palavras-chave: Tomografia computadorizada espiral, bronquiectasia, radiologia, fisiologia, patologia.
Understanding the classification, physiopathology and the diagnostic radiology of bronchiectasis
Abstract
Bronchiectasis is defined as an abnormal persistent bronchial dilatation usualy associated with inflammation in the bronchial tree and lung parenchyma. The disease remains a common cause of significant morbidity and mortality, especially when associated with hereditary disorders such as cystic fibrosis, ciliary dyskinesia, and immunodeficiency states. Computed tomography is now the diagnostic modality of choice and may also contribute to clinical management, suggesting some etiologic causes. We highlight developments in classification, physiopathology and radiology of this debilitating disease.
Key-words: Tomography, spiral computed, bronchiectasis, radiology, physiology pathology.
Introdução
Uma das primeiras e mais completas descrições de bronquiectasias foi realizada por Leannec1 no início do século xix, para designar a condição anatómica em que um ou mais brônquios se encontravam dilatados. Ulteriormente, atribuiu tal condição a retenção de secreções na árvore brônquica, com subsequente enfraquecimento das paredes e dilatação. Um pouco depois, Reynaud1,2 chamou a atenção para a obliteração de brônquios menores como tendo importância no surgimento da dilatação dos brônquios maiores. Essa ideia da oclusão da via brônquica lateral na génese das bronquiectasias foi retomada por Churchill3 e mais amplamente desenvolvida por Duprez4, apoiando-se em estudos de peças cirúrgicas apropriadamente preparadas. Os achados dependeriam essencialmente da ocorrência previa de uma bronquiolite obliterante. Coerente com tais achados foram os resultados obtidos por Reid5 que, ao estudar broncograficamente e anatomopatologicamente casos de bronquiectasias, verificou uma redução do número de divisões brônquicas e obliteração de pequenas vias laterais, associada a participação do colapso do pulmão como factor importante de ser considerado na causa das bronquiectasias6-8. O papel da inflamação, que, de facto, acabaria por levar à desestruturação permanente da parede brônquica, é valorizado por diversos autores5. Boyd8 relatou que em mais de metade dos seus casos estudados de bronquiectasias havia o registo da ocorrência de episódio de broncopneumonia ou de bronquite na infância. Experiências semelhantes foram também referidas por Warner9 e por Whitwell10. Outros mecanismos têm sido valorizados como podendo determinar o aparecimento de bronquiectasias. Tal é o caso do mecanismo neuroparalítico, sugerido por Stokes em 188211, e retomado por Koberle e Alcântara11, no Brasil, a partir de 1959. As observações destes autores em doentes portadores de doença de Chagas, 5% dos quais eram portadores de bronquiectasias, registaram a destruição de gânglios parassimpáticos brônquicos, o que poderia explicar atrofia muscular e dilatações dos brônquios11.
Uma vez estabelecidas, as bronquiectasias costumam constituir-se numa afecção permanente; entretanto, em algumas situações, observam-se definidas dilatações brônquicas no curso de infecções pulmonares agudas, reversíveis com a melhoria da infecção. Isto foi demonstrado por vários autores12,13,14. A ocorrência de tal facto traz consigo evidentes implicações quanto ao tratamento.
A ocorrência de bronquiectasias, em geral, mantém correlação directa com o número e a gravidade das infecções respiratórias presentes na comunidade, particularmente em crianças. Esta ocorrência era maior na era pré-antibiótico, diminuindo paulatinamente à medida que programas de vacinação (especialmente contra sarampo e coqueluche) se ampliaram, e coincidindo também essa diminuição com o tratamento mais adequado e precoce das infecções pulmonares. Field15 encontrou redução de 48 para 10 casos de bronquiectasias por 10 000 internamentos em hospitais pediátricos do Reino Unido, entre 1952 e 1960.
Classificação
Existem diversas classificações das bronquiectasias. Moll16, observando casos clínicos e de necrópsia, descreveu bronquiectasias uniformes, tubulares ou cilíndricas, fusiformes ou em dedo de luva, globulares ou saculares, e moniliformes ou semelhantes a gotas. Reid5, estudando 45 lobos pulmonares ressecados, introduziu para as bronquiectasias as designações cilíndricas, varicosas e saculares ou císticas. Fundamentando-se também em material cirúrgico de 200 casos, Whitwell10 classificou as bronquiectasias em infecciosas pós-pneumónicas (foliculares ou saculares). atelectásicas (agudas ou crónicas), e congénitas.
O esquema de classificação de Reid e de Whitwell tem sido o mais amplamente utilizado, embora todos eles sejam superponiveis em vários aspectos. Seguem-se algumas observações acerca destes diversos tipos de classificações de bronquiectasias, as quais são reunidas de acordo com sua forma de apresentação.
– Quanto à apresentação patológico-radiológica:
Bronquiectasias cilíndricas: o brônquio encontra-se dilatado de maneira uniforme, terminando de forma abrupta; em geral, encontra-se preservado o número de gerações brônquicas, mas a via lateral não aparece na broncografia;
Bronquiectasias císticas (saculares): as dilatações brônquicas aumentam progressivamente em direcção à periferia do pulmão. São envolvidas 3 ou 4 gerações e a árvore brônquica termina em fundo de saco, muito próxima da superfície pleural;
Bronquiectasias varicosas: os brônquios dilatados não têm tamanho e forma regulares; são deformados por constrições em vários locais, e caracteristicamente apresentam dilatação terminal.
– Quanto à situação do parênquima pulmonar adjacente:
Bronquiectasias broncopneumônicas: seguem-se à ocorrência de um episódio de broncopneumonia, em geral na infância. Dentre os agentes infecciosos, assumem papel destacado os vírus, como o do sarampo, influenza e adenovírus. Pertencem a esse grupo as bronquiectasias foliculares, caracterizadas, especialmente do ponto de vista anatomopatológico, pela presença de infiltração celular linfóide nas paredes dos brônquios afectados e tecidos pulmonares adjacentes. Usualmente apresentam -se nos indivíduos antes dos 7 anos; em dois terços dos casos existe história prévia de infecção aguda, como sarampo ou coqueluche. Estas alterações costumam ser do tipo cilíndrico ou fusiforme, e predominam nos lobos inferiores. Pertencem também ao grupo das bronquiectasias broncopneumónicas as bronquiectasias saculares. Nestas, os sintomas iniciam em idade mais tardia e as alterações costumam ser mais focais do que as observadas no tipo folicular, embora o comprometimento dos pequenos brônquios seja importante.
Bronquiectasias atelectásicas: as dilatações brônquicas são encontradas nas áreas de colapso pulmonar, o qual decorre de obstrução da via brônquica axial (bronquiectasias distais) ou da via brônquica lateral (bronquiectasias proximais). As causas da obstrução podem ser diversas, como exsudato inflamatório, corpo estranho, neoplasia, e, de acordo com a duração e gravidade do acometimento, as dilatações dos brônquios podem ser agudas, e regredirem, seguindo-se ao desaparecimento ou retirada do factor causal, ou crónicas, persistentes.
– Quanto à apresentação clínica
Neste tópico as bronquiectasisas podem ser divididas em secas e com secreções.
Bronquiectasias secas são localizadas predominantemente em lobos superiores, muitas vezes associadas a sequelas de doença granulomatosa crónica. Este componente de drenajem gravitacional é um dos princiais factores de estas bronquiectasis não reterem secreções. Estas bronquiectasias, frequentemente não apresentam sintomas significativos e a auscultação é muitas vezes normal. Bronquiectasias com supuração/ secreções crónicas (broncorreicas) são localizadas predominantemente em lobos inferiores, muitas vezes associadas a zonas de atelectasia e fibrose. Continuadamente acumulam secreções e são sede de infecção crónica (bronquiectasias secas), e a hemoptise é episódica, às vezes desencadeada por infecção brônquica aguda. À auscultação pode haver a presença de estertores localizados e a radiografia de tórax é frequentemente considerada normal.
– Quanto à natureza
Bronquiectasias congénitas: a natureza congénita de alguns casos de bronquiectasias foi inicialmente proposta por Heuter17, depois reforçada por Sauerbruch18, e posteriormente admitida por diversos autores. Actualmente, entretanto, as evidências disponíveis têm tornado esse conceito cada vez mais frágil.
Bronquiectasias adquiridas: aceita-se, hoje, que a imensa maioria dos casos de bronquiecatsias seja adquirida, o maior contingente seguindo-se a uma infecção com ou sem obstrução de brônquio da via axial, e os demais casos associados a um defeito anatómico ou imunológico; este defeito, sim, pode ser de natureza congénita ou hereditária. Dentre eles destacam-se discinesias ciliares (onde se inclui a síndroma de Kartagener), síndromas de Young e de Williams Campbell, traqueobroncomegalia (síndroma de Mounier Kuhn), mucoviscidose e deficiências de alfa 1 antitripsina e de imunoglobulinas.
Fisiopatologia
O entendimento da patogenia das bronquiectasias ainda não é hoje completo, sendo debatidos o significado e a importância dos diversos factores envolvidos19. Para a sua compreensão, entretanto, é fundamental que se tenha presente a existência de duas vias aéreas intrassegmentares: a via axial, que cursa directamente do hilo do segmento até à superfície pleural distalmente oposta, e a via lateral, que parte da via axial e ventila as zonas do parênquima pulmonar entre o hilo segmentar e a superfície distal. As vias aéreas axiais de maior calibre estão armadas por uma bainha conjuntivo-cartilaginosa na maior parte da sua extensão, enquanto a totalidade ou a subtotalidade das vias aéreas laterais são bronquíolos com calibre significativamente menor do que o do brônquio axial de onde emergem. Um brônquio que é armado de bainha conjuntivo-cartilaginosa, ao dilatar-se, mantém a forma cilíndrica; por outro lado, um bronquíolo imerso no seio do parênquima pulmonar sem essa armadura tende a assumir a forma esférica, cística, ao sofrer a força de tracção elástica do pulmão circunjacente.
Os três mecanismos que têm sido sugeridos para explicar as bronquiectasias são os aumentos de tracção peribrônquica, como ocorre na atelectasia (Fig. 1), o aumento da pressão endobrônquica, como acontece na retenção de secreções, e a diminuição da resistência da parede brônquica, como se verifica na bronquite obliterante20,21. Nenhum desses mecanismos, entretanto, parece ter exclusividade patogénica. As bronquiectasias broncopneumónicas (sem atelectasia) e as bronquiectasias secas (sem expectoração) mostram, respectivamente, que nem atelectasia e nem acúmulo de secreções endobrônquicas são indispensáveis para que ocorra dilatação dos brônquios19. Na óptica dos autores, a obliteração da via aérea lateral é o factor crucial na etiologia das bronquiectasias. Este fechamento da via lateral causa um aumento da pressão brônquica na via axial, com consequente dilatação destes. Se o encerramento da via lateral é permanente, desenvolvem-se as bronquiectasias; se não, a dilatação desfaz-se (bronquiectasias reversíveis).
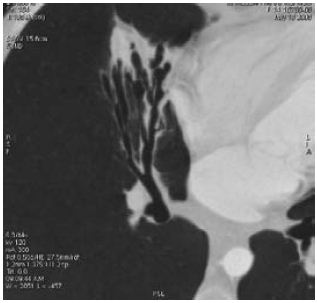
Fig. 1 – Bronquiectasias no lobo médio, representativas do aumento da tracção peribrônquica que ocorre nas bronquiectasias
Esta teoria é mais bem explicada através do gradiente de pressão transbrônquica, que surge quando a via aérea lateral é ocluída, e que não se pode transmitir, redistribuindo-se às regiões situadas em torno do brônquio da via axial; tal força de tracção faz-se sentir fundamentalmente sobre as paredes desse brônquio, e ocasiona a dilatação (Fig. 2)19. A presença da oclusão da via brônquica lateral nas bronquiectasias é demonstrada pela broncografia, que documenta a redução do número de gerações brônquicas dilatadas, as quais, aparentemente, têm comprimento mais alongado, e anatomopatologicamente através de estudos macroscópicos e em cortes microscópicos seriados19,20,21. A oclusão da via brônquica lateral pode ser determinada por bronquiolite (e/ou bronquite) obliterante, geralmente causada por vírus (sarampo, influenza, adenovírus 21, etc.), por bactéria, ou por substância química inalada ou aspirada (amónia, cloro, suco gástrico, etc.). Se a bronquiolite obliterante progride e forma fibrose, as bronquiectasias tornam-se permanentes (crónicas); entretanto, se a bronquiolite ou os rolhões mucosos (ou mucopurulentos) bronquiolares regridem, as dilatações brônquicas dela dependentes também desaparecem (bronquiectasias reversíveis) 19,20. O carácter permanente, crónico, das dilatações brônquicas, é geralmente acentuado nas definições de bronquiectasias, mas este é válido apenas para justificar as suas formas clínicas, infectadas (broncorreicas) ou hemoptóicas, mas em nada contribui para o esclarecimento do mecanismo patogénico. O facto inicial importante na patogenia das bronquiectasias é, certamente, a ocorrência de bronquiolite obliterante, na maioria das vezes de natureza infecciosa19,20. As diversas outras entidades que se correlacionam com bronquiectasias, como discinesia ciliar, mucoviscidose, hipogamaglobulinemia, obstrução de brônquio pré-segmentar, etc., mantém essa relação porque condicionam a infecção e, portanto, propiciam o surgimento da bronquiolite obliterante. Quando relacionadas a processos inflamatórios virais, as bronquiectasias são mais frequentes nos lobos inferiores dos pulmões, onde em dois terços das vezes ocorrem unilateralmente, ocorrendo tanto à direita como à esquerda, e em um terço bilateralmente.
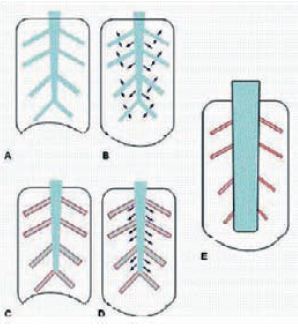
Fig. 2 – Mecanismo inicial de formação das bronquiectasias. Em A (expiração) e B (inspiração), via brônquica axial normal com seus ramos laterais permeáveis. Note a força radial (setas) homogeneamente distribuída por todo o volume pulmonar. Em C (expiração) e D (inspiração), Via brônquica lateral ocluída. As forças radiais transmitem-se às paredes da via brônquica lateral permeável, traccionando-a. Isto resulta em E, dilatação brônquica. Com base neste mecanismo podemos explicar, além das formações das bronquiectasias, as bronquiectasias reversíveis, onde após a resolução da obstrução da via lateral, as forças radiais se distribuem homogeneamente novamente e os brônquios voltam ao calibre normal
O brônquio injuriado, dilatado, sofre importantes consequências no que diz respeito aos mecanismos de defesa, em especial o transporte mucociliar, o qual fica gravemente prejudicado. As secreções acumuladas são facilmente colonizadas por bactérias, mais frequentemente por Streptococos pneumonae e Hemophilus influenzae, seguindo-se a fagocitose e a libertação de produtos nocivos no meio (radicais superóxidos e proteinases, particularmente a elastase)19,20.
A tuberculose pulmonar é uma causa reconhecida de bronquiectasias21. Na literatura, a sua prevalência varia de 1 a 11%21. Actualmente, observa-se tendência mundial de aumento dos índices de prevalência da tuberculose, das taxas de abandono do tratamento e dos casos multirresistentes, provavelmente devido à deterioração das condições socioeconómicas, à desestruturação dos sistemas de saúde e ao impacto da epidemia de sida. As bronquiectasias do lobo superior direito e do culmen devem-se frequentemente à tuberculose ou à aspergilose broncopulmonar alérgica19,20.
Ao estudo histopatológico, as paredes dos brônquios ectásicos têm a anatomia subvertida, com perda progressiva de cartilagens e musculatura; são revestidas por epitélio normal ou escamoso, podendo apresentar ulcerações e áreas de intensa fibrose. Os brônquios dilatados têm as vias laterais obliteradas e costumam terminar em verdadeiros fundos de saco. No parênquima circundante pode haver quantidades variáveis de fibrose, colapso e focos de broncopneumonia19,20. No caso das bronquiectasias foliculares, chama a atenção ao exame microscópico a presença de nódulos e folículos linfóides nas paredes brônquicas marcadamente espessadas.
Imagem
Os achados de imagem nas bronquiectasias estão bem descritos. Eles incluem uma perda da definição das marcas vasculares em segmentos pulmonares específicos, presumivelmente secundária à fibrose brônquica e redução volumétrica. O espessamento das paredes brônquicas é um achado frequente. Nos casos mais graves, a presença de massas císticas, algumas contendo níveis hidroaéreos, são os achados mais frequentes. A maioria dos achados à radiografia simples são inespecíficos e o diagnóstico definitivo de bronquiectasias raramente é realizado por este método22. A broncografia, apesar de muito utilizada no passado, hoje não encontra lugar na conduta clínica, após a introdução da tomografia computadorizada de alta resolução21.
Critérios tomográficos para avaliação das bronquiectasias
A tomografia computadorizada de alta resolução é actualmente o padrão áureo de imagem para avaliação das bronquiectasias23. O diagnóstico por TC das bronquiectasias é baseado no reconhecimento de vários achados directos e/ou indirectos. Os achados directos incluem dilatação brônquica, perda do afilamento brônquico usual e identificação de vias aéreas periféricas a menos de 1cm da pleura. Os sinais indirectos incluem espessamento de paredes brônquicas e irregularidade destas, bem como a presença de impactação mucóide. Alguns sinais associados têm sido descritos e incluem traqueomegalia, aprisionamento aéreo (como uma manifestação de doença de pequenas vias aéreas nas tomografias em expiração), fibrose, atelectasia e enfisema pulmonar.
Dilatação brônquica
O reconhecimento das dilatações brônquicas é o critério-chave para o diagnóstico tomográfico de bronquiectasias. Entretanto, até ao momento, não há consenso sob o critério tomográfico22,24-27. Como inicialmente definida28, as bronquiectasias são mais frequentemente diagnosticadas quando o diâmetro interno do brônquio aparece maior que o diâmetro do vaso pulmonar adjacente29-33. Este sinal é descrito em termos pictóricos como sinal do anel de sinete29-31. Nos doentes com bronquiectasias, frequentemente, o diâmetro interno brônquico é muitas vezes maior que o diâmetro da artéria pulmonar adjacente devido não só à dilatação das paredes brônquicas, como também à vasoconstrição ocasionada pela hipoventilação26. O índice bronquioarterial (IBA) é tipicamente definido como o diâmetro brônquico intraluminal dividido pelo diâmetro da artéria pulmonar adjacente22,26,34,35 (Fig. 3). Alguns autores relatam que até 26% dos doentes normais podem ter este índice alterado22. Há também estudos demonstrando que esta relação é dependente da altitude onde o doente se encontra em relação ao nível do mar26. A definição do IBA varia muito entre os autores22,25-27,34. A literatura varia também nos padrões de normalidade para o IBA, sendo descrito índice de 1 até 2. Além de todas estas variáveis, também há a variação interobservador, devido à inspecção visual poder causar uma superestimação do IBA, principalmente quando associado a espessamento de paredes brônquicas. Entretanto, as concordâncias inter e intraobservadores na aferição do diâmetro brônquico são boas na literatura35,36. Adoptamos como normal um índice bronco arterial entre 0,6 e 0,7 em doentes jovens. Em doente com mais de 65 anos o índice em torno de 1 pode ser esperado. O índice bronquio arterial ou IBA de 1,5 ou superior é aceite como diagnóstico de bronquiectasias22.
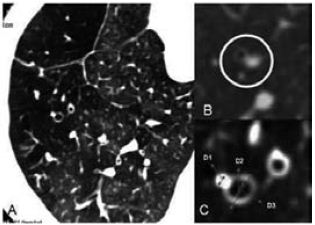
Fig. 3 – O índice bronquioarterial (IBA) é definido como o diâmetro brônquico intraluminal dividido pelo diâmetro da artéria pulmonar adjacente. A. demonstração de um doente com várias dilatações brônquicas com IBA>1. Note algumas áreas de aprisionamento aéreo associadas às áreas de bronquiectasias. B. IBA normal para comparação. C. Mesmo doente de A, demonstração do cálculo de IBA (D2/D1). O índice de espessamento brônquico ([D3D2]/ D3) e o índice do lúmen da luz brônquica (D2/D3) também podem ser calculados
Perda do afilamento brônquico usual
A perda do afilamento brônquico usual é reconhecida como o critério mais sensível no diagnóstico de bronquiectasias, em particular nas bronquiectasias cilíndricas37. Num estudo com 47 doentes portadores de diagnóstico patológico de bronquiectasias, encontrou-se que o afilamento de paredes brônquicas tem uma acurácia de 79% e o índice bronquioarterial em apenas 50%22. Este achado é descrito em termos pictóricos como brônquio em trilho de comboio, devido a perda do afilamento. Esta iconografia foi descrita primeiramente em radiografias de tórax, mas hoje já é aplicado também em TC21. A avaliação deste achado é limitada na ausência de cortes volumétricos, especialmente na ausência de reformatações multiplanares (Fig. 4). A definição deste critério consiste na identificação de permanência do diâmetro da via aérea por mais de 2 cm após uma bifurcação26. Cabe ressaltar que as reformatações em projecção de intensidades mínimas têm importante papel na identificação deste achado.
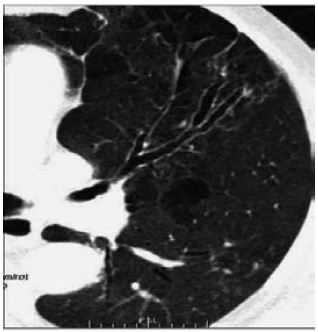
Fig. 4 – TC com imagem axial no nível da emergência do brônquio da língula demonstra a perda do afilamento brônquico usual, o que é compatível com o diagnóstico de bronquiectasias
Identificação de vias aéreas periféricas
Este critério é frequentemente citado como diagnóstico de bronquiectasias, com a identificação destas na metade distal ou terço distal do parênquima pulmonar (Fig. 5). É descrita uma diferenciação entre a distância usual da pleura mediastinal e da pleura costal, sendo o critério mais seguro o uso de identificação de vias aéreas a menos de 1cm da pleura costal38.
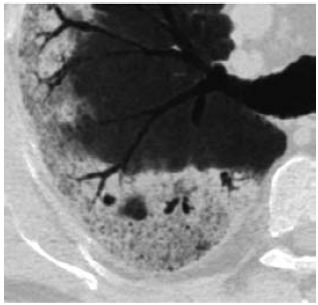
Fig. 5 – Imagem por TC em projecção de intensidade mínimas (Minip) de um doente com diagnóstico de fibrose pulmonar idiopática, com dilatações brônquicas até menos de 1 cm da pleura subcostal. Estes achados são compatíveis com bronquiolectasias e bronquiectasias de tracção devido à fibrose perilesional
Espessamento de paredes brônquicas
Em contraste com a dilatação brônquica, o achado de espessamento de paredes brônquicas não é específico para bronquiectasias, sendo frequentemente identificado em doentes com bronquite crónica não específica, especialmente em fumadores. Não surpreendentemente, entretanto, este achado é de elevada frequência nos doentes com bronquiectasias e torna-se um factor importante no diagnóstico desta entidade. Semelhante às variações encontradas no IBA, existem variações nos métodos sugeridos para avaliação da espessura de paredes brônquicas. Até ao momento, o diagnóstico de espessamento das paredes brônquicas tem sido subjectivo. Uma atenção especial tem sido voltada para uma selecção mais precisa na avaliação visual e na medida de índices para o diagnóstico dessas entidades27,38,39,40. Nos casos difíceis, devido as bronquiectasias e/ou espessamento de paredes brônquicas serem multifocais, a comparação com outras regiões pulmonares pode ser útil no diagnóstico (Fig. 6). Como regra geral, o índice entre a espessura da parede brônquica dividido pelo diâmetro brônquico não deve superar 0,2. Como alternativa a este índice, também pode ser usado o índice do lúmen da luz brônquica (ILB), definido pela divisão do diâmetro interno pelo diâmetro externo34. A variação da normalidade média é de 0,66, com um desvio máximo de 0,51 a 0,86 (Fig. 3).
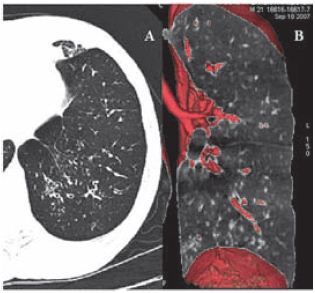
Fig. 6 – Doente com bronquiectasias, nódulos centrolobulares e padrão de árvore em brotamento em ambas as bases, por acúmulo de secreção. Em A, a TC em imagens axiais demonstra os nódulos centrolobulares e do padrão de árvore em brotamento na base pulmonar esquerda. Em B, a representação tridimensional coronal das bronquiectasias e nódulos centrolobulares da base esquerda
Impactação mucóide
A impactação mucóide é um achado que representa um brônquio repleto de material patológico. A atenção dever ser dada para as dilatações brônquicas nesta impactação mucóide. O aumento da atenuação deste muco deve lembrar a aspergilose broncopulmonar alérgica41,42. Este achado é, na maioria das vezes, uma representação em maior escala dos nódulos centrolobulares e do padrão de árvore em brotamento, frequentemente associados às bronquiectasias (Fig. 7)43.
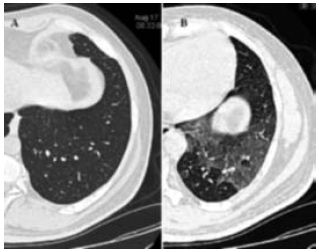
Fig. 7 – TC do pulmão esquerdo em inspiração (A) e expiração (B) de um doente com bronquiectasias. O corte em expiração demonstra áreas de aprisionamento aéreo, coincidente com as áreas de bronquiectasias
Achados associados
Os achados mais frequentemente encontrados associados às bronquiectasias são as doenças de pequenas vias aéreas. Num estudo anatomopatológico, com 47 lobos ressecados, a bronquiolite foi evidenciada em 85% dos doentes22. Nestes mesmos doentes a atenuação em mosaico foi vista em aproximadamente 50% dos casos, bronquiolectasias em torno de 40% e opacidades centrolobulares em 10% dos casos22 (Fig. 8). O achado de retenção aérea e atenuação em mosaico nas tomografias em expiração é uma prova de manifestação inicial das bronquiectasias44 (Fig. 8). Alguns estudos têm mostrado uma correlação razoável da extensão e gravidade das bronquiectasias com as áreas de hipoatenuação na tomografia em expiração44. A avaliação da extensão e gravidade das bronquiectasias ainda não tem consenso25,26,38,40,44,50. Entretanto, o uso da tomografia como uma avaliação de resposta ao tratamento e a progressão da doença tem sido considerada40,46,50. Em geral, os sistemas de graduação são demasiadamente complexos e não trazem grandes alterações na conduta clínica, apesar de terem boa correlação com as radiografias e os testes funcionais25,40,51,53.
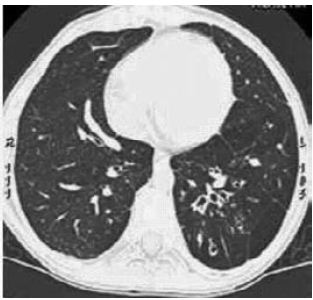
Fig. 8 – Doente com bronquiectasias à direita, associadas a espessamento brônquico. O espessamento dos brônquios é assegurado pela comparação com os brônquios da mesma altura, à direita
Doenças associadas às bronquiectasias
As bronquiectasias podem fazer parte da história natural de diversas condições que, ou favorecem infecções de repetição, ou por alterarem a estrutura morfofuncional das vias aéreas, que em geral apresentam as bronquiectasias como um dos componentes estruturais (por vezes até como principal achado)54. Com vista nessas informações, é fundamental que na avaliação dos doentes com diagnóstico recente de bronquiectasias difusas se exclua a possível ocorrência de uma destas entidades crónicas. Neste contexto, cabe ressaltar a fibrose cística, as discinesias ciliares, as imunodeficiências, aspergilose broncopulmonar alérgica e, mais recentemente, a síndroma da imunodeficiência adquirida54. Nestas condições, o tratamento costuma ser dirigido para a condição básica e para a profilaxia das infecções de repetição. A radiologia é de fundamental importância nestes casos, pois a diferenciação de bronquiectasias difusas e focais ajuda consideravelmente no algoritmo de investigação destes doentes. Outrossim, na presença de bronquiectasias focais, deve sempre atentar a possibilidade de compressão ou lesão endobrônquica.
Por fim, concluímos que se torna importante uma minuciosa avaliação radiológica das bronquiectasias para auxiliar na classificação destas, com papel cada vez mais importante das reformatações multiplanares na TC, o que nos pode ajudar no entendimento da etiologia da doença e no manejo terapêutico.
Agradecimentos
Gostaríamos de agradecer ao nosso eminente professor Dr. Darcy de Oliveira Ilha, exemplo de profissional, ao Dr. Antônio Carlos Maciel e ao Dr. Fernando Leiria pelo incentivo integral à realização deste estudo.
Bibliografia
1. Laennec RTH. Auscultation Mediate. Paris, Brosson et Chaude, 1819.
2. King P, Holdsworth S, Freezer N, Holmes P. Bronchiectasis. Intern Med J 2006; 36(11):729 -737. [ Links ]
3. Churchil ED. The segmental and lobular physiology and pathology of the lung. J Thorac Surg 1949; 18:279- 293. [ Links ]
4. Duprez A. Les limites anatomiques de la dilatation des bronches; lobstruction des petites bronches. J Franc Chir Thorac 1951; 5:442 -453. [ Links ]
5. Reid LM. Reduction in bronchial subdivision in bronchiectasis. Thorax 1950; 5:233 -247. [ Links ]
6. Hedblon CA. Pathogeneses, diagnosis and treatment of bronchiectasis. Surg, Gynec & Obstet 1931; 52:406- 417. [ Links ]
7. Findlay L. Atelectasis or compensatory bronchiectasis. Arch Dis Child 1935; 10:61 -84. [ Links ]
8. Boyd GL. Bronchiectasis in children. Canad Med Ass J 1931; 25:174 -182. [ Links ]
9. Warner WP. Factors causing bronchiectasis,their clinical applications to diagnosis and treatment. JAMA 1935; 105:1666 -1670. [ Links ]
10. Whitwell F. A study of the pathology and pathogenesis of bronchiectasis. Thorax 1952; 7:213 -239. [ Links ]
11. Koberle F, Alcantara FG. Mecanisms of destruction of the neurons of the peripheral nervous system in Chagas disease. Hospital (Rio) 1960; 57:1057 -1062. [ Links ]
12. Moreira JS, Porto NS, Camargo JJP, Felicetti JC, Cardoso PFG, Moreira ALS, et al. Bronquiectasias: aspectos diagnósticos e terapêuticos Estudo de 170 doentes. J Pneumol 2003; 29:258 -263. [ Links ]
13. Blades B, Dungan DJ. Pseudobronchiectasis. J Thorac Surg 1944; 13:408. [ Links ]
14. Finke W. Reversibility of early bronchiectasis; its complications for therapy and prevention. NY J Med 1951; 51:116 -136. [ Links ]
15. Field CE. Bronchiectasis. Third report in a follow up study of medical and surgical cases of childhood Arch Dis Child 1969; 45:551 -561. [ Links ]
16. Moll HH. A Clinical and pathological study of bronchiectasis. Q J Med 1932; 25:457 -46 [ Links ]
17. Heuter C. Ueber angeborone bronchkiectaien and angebore wabenlunge. Beitrz Z Path Anat 1914; 59:520- 538. [ Links ]
18. Sauerbruch F. Die operative Behadlung der Kongenitalen Bronchiektasien. Arch Klin Chir 1934; 180:312 -320. [ Links ]
19. Fraser RS, Muller NL, Colman NC, Pare PD. Bronchiectasis and other bronchial abnormalities. In: Fraser RS, Muller NL, Colman NC, et al (Eds.). Fraser and Pares Diagnosis of Diseases of the Chest. 4th ed. Philadelphia, Pa: WB Saunders;1999: 226 -597.
20. Lander FPL. Bronchiectasis and atelectasis : Temporary and permanent changes. Thorax 1946 1: 198 - 121. [ Links ]
21. Javidan -Nejad C, Bhalla S. Bronchiectasis. Radiol Clin North Am. 2009; 47(2):289 -306. [ Links ]
22. Kang EY, Miller RR, Muller NL. Bronchiectasis: comparison of preoperative thinsection CT and pathologic findings in resected specimens. Radiology 1995; 195:649 -654. [ Links ]
23. Naidich DP, Harkin TJ. Airways and lung: CT versus bronchography through the fiberoptic bronchoscope. Radiology 1996; 200:613 -614. [ Links ]
24. Thicket KM, Kumararatne DS, Banerjee AK, Dudley R, Stableforth DE. Common variable immune deficiency: respiratory manifestations, pulmonary function and high -resolution CT scan findings. Q J Med 2002; 95:655 -662. [ Links ]
25. Smith IE, Jurriaans E, Diederich S, Ali N, Shneerson JM, Flower CD. Chronic sputum production: correlations between clinical features and findings on highresolution computed tomographic scanning of the chest. Thorax 1996; 51:914 -918.
26. Kim JS, Muller NL, Park CS, Lynch DA, Newman LS, Grenier P, Herold CJ. Bronchoarterial ratio on thin section CT: comparison between high altitude and sea level. J Comput Assist Tomogr 1997; 21:306 -311. [ Links ]
27. Diederich S, Jurriaans E, Flower CDR. Interobserver variation in the diagnosis of bronchiectasis on highresolution computed -tomography. Eur Radiol 1996; 6:801 -806. [ Links ]
28. Naidich DP. Computed tomography of bronchiectasis. J Comput Assist Tomogr 1982; 6:437 -444. [ Links ]
29. Joharjy IA, Bashi SA, Abdullah AK. Value of médium thickness CT in the diagnosis of bronchiectasis. Am J Roentgenol AJR 1987; 149:1133 -1137. [ Links ]
30. Cooke JC, Currie DC, Morgan MP. Role of computed tomography in the diagnosis of bronchiectasis. Thorax 1987; 42:272 -277. [ Links ]
31. Silverman PM, Godwin JD. CT/bronchographic correlations in bronchiectasis. J Comput Assist Tomogr 1987; 11:52 -56. [ Links ]
32. Young K, Aspestrand F, Kolbenstvedt A. High resolution CT and bronchography in the assessment of bronchiectasis. Acta Radiol 1991; 32:439 -441. [ Links ]
33. McGuinness G, Naidich DP, McAuley DI. Bronchiectasis: CT evaluation (pictorial essay). Am J Roentgenol AJR 1993; 160:253 -259. [ Links ]
34. Kim SJ, Im JG, Kim IO. Normal bronchial and pulmonary arterial diameters measured by thin section CT. J Comput Assist Tomogr 1995; 19:365 -369. [ Links ]
35. Seneterre E, Paganin F, Bruel JM, Michel FB, Bousquet J. Measurement of the internal size of bronchi using high resolution computed tomography (HRCT). Eur Respir J 1994; 7:596 -600. [ Links ]
36. Desai SR, Wells AU, Cheah FK, Cole PJ, Hansell DM. The reproducibility of bronchial circumference measurements using computed tomography. Br J Radiol 1994; 67:257 -262. [ Links ]
37. Lynch DA, Newell JD, Tschomper BA, Cink TM, Newman LS, Bethel R. Uncomplicated asthma in adults: comparison of CT appearance of the lungs in asthmatic and healthy subjects. Radiology 1993; 188:829 -833. [ Links ]
38. Kim JS, Muller NL, Park CS, Grenier P, Herold CJ. Cylindrical bronchiectasis: diagnostic findings on thinsection CT. Am J Roentgenol AJR 1997; 168:751- 764. [ Links ]
39. RemyJardin M, Amara A, Campistron P, et al. Diagnosis of bronchiectasis with multislice spiral CT: accuracy of 3mm thick structured sections. Eur Radiol 2003; 13:1165 -1171. [ Links ]
40. Bhalla M, Turcios N, Aponte V, et al. Cystic fibrosis: scoring system with thinsection CT. Radiology 1991 ;179:783 -788. [ Links ]
41. Goyal R, , White CS, Templeton PA, Britt EJ, Rubin LJ. Case report. High attenuation mucous plugs in allergic bronchopulmonary aspergillosis: CT appearance. J Comput Assist Tomogr 1992; 16:649 -650. [ Links ]
42. Logan PM, Muller NL. High -resolution computed tomography and pathologic findings in pulmonary aspergillosis: a pictorial essay. Can Assoc Radiol J. 1996; 47:444 -452. [ Links ]
43. Webb WR. Thin -section -CT of the secondary pulmonary lobule: anatomy and the image? The 2004 Fleischner Lecture. Radiology 2006; 239:322 -339 [ Links ]
44. Hansell DM, Strickland B. Highresolution- omputed tomography in pulmonary cystic fibrosis. Br J Radiol 1989; 62:15. [ Links ]
45. King MA, Stone JA, Diaz PT, Mueller CF, Becker WJ, Gadek JE. Alpha(1)antitrypsin deficiency: Evaluation of bronchiectasis with CT. Radiology 1996; 199:137 -141. [ Links ]
46. de Jong PA, Lindblad A, Rubin L, Hop WC, de Jongste JC, Brink M, Tiddens HA. Progression of lung disease on computed tomography and pulmonary function tests in children and adults with cystic fibrosis. Thorax 2006; 61:80 -85. [ Links ]
47. Ooi GC, Khong PL, ChanYeung M, et al. Highresolution CT quantification of bronchiectasis: Clinical and functional correlation. Radiology 2002; 225:663 -672. [ Links ]
48. Altin R, Savranlar A, Kart L, et al. Presence and HRCT quantification of bronchiectasis in coal workers. Eur J Radiol 2004; 52:157 -163. [ Links ]
49. Morice AH, Fontana GA, Sovijarvi AR, et al. The diagnosis and management of chronic cough. Eur Respir J 2004; 24:481 -492. [ Links ]
50. Edwards EA, Boraschi P, Antonelli A, Falaschi F, Baschieri L. HRCT lung abnormalities are not a surrogate for exercise limitation in bronchiectasis. Eur Respir J 2004; 24:538 -544. [ Links ]
51. Shah RM, Sexauer W, Ostrum BJ, Fiel SB, Friedman AC. High -resolution CT in the acute exacerbation of cystic fibrosis: evaluation of acute findings, reversibility of those findings, and clinical correlation. Am J Roentgenol AJR 1997; 169:375 -380. [ Links ]
52. Helbich TH, HeinzPeer G, Eichler I, Wunderbaldinger P, Götz M, Wojnarowski C, et al. Cystic fibrosis: CT assessment of lung involvement in children and adults. Radiology 1999; 213:535 -544. [ Links ]
53. Helbich TH, HeinzPeer G, Fleischmann D, et al. Evolution of CT findings in patients with cystic fibrosis. Am J Roentgenol AJR 1999; 173:81 -88. [ Links ]
54. Moreira JS, Camargo JJP, Porto N, Moreira ALS. Bronquiectasias. In: Tarantino AB. Doenças pulmonares.Ed. Guanabara Koogan, 2008.
Bruno Hochhegger
Rua João Alfredo 558/301
Porto Alegre, Cidade Baixa. Brasil
Recebido para publicação/received for publication: 08.10.27
Aceite para publicação/accepted for publication: 09.12.14













