Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista de Enfermagem Referência
versão impressa ISSN 0874-0283
Rev. Enf. Ref. vol.serIV no.16 Coimbra mar. 2018
https://doi.org/10.12707/RIV17058
ARTIGO DE INVESTIGAÇÃO
RESEARCH PAPER
Prevalência de flebite da venopunção periférica: fatores associados
Prevalence of peripheral intravenous catheter-related phlebitis: associated factors
Prevalencia de flebitis en la venopunción periférica: factores asociados
Alexandra Sofia Pires Nobre*; Matilde Delmina da Silva Martins**
* RN., Enfermeira, Escola Superior de Saúde, Instituto Politécnico de Bragança, 5300-146, Bragança, Portugal [alexandra.nobre@sapo.pt]. Contribuição no artigo: pesquisa bibliográfica, recolha, tratamento e análise e discussão dos dados e redação o artigo. Morada para correspondência: Rua da Esperança Nº32, Macedo de Cavaleiros, 5340-304, Bragança, Portugal.
** Ph.D., Professora Adjunta, Escola Superior de Saúde, Instituto Politécnico de Bragança, 5300-146, Bragança, Portugal [matildemartins@ipb-pt]. Contribuição no artigo: análise e discussão dos dados.
RESUMO
Enquadramento: A flebite apresenta-se como um evento adverso de importância epidemiológica, apontando valores entre 25,8% e 55,6%, considerados elevados.
Objetivo: Identificar a prevalência de flebite na venopunção periférica em doentes internados numa instituição de saúde do norte de Portugal, durante o mês de maio de 2017, e analisar os fatores de risco associados.
Metodologia: Estudo de coorte prospetivo. A recolha de dados decorreu no mês de maio de 2017, numa unidade hospitalar do norte de Portugal recorrendo à Phlebitis Scale versão portuguesa e ao processo clínico, para dados sociodemográficos e clínicos. A amostra ficou constituída por 58 doentes.
Resultados: Dos participantes, 53,4% eram do género feminino, com média de idade de 64 anos, a média de tempo de permanência do cateter venoso periférico (CVP) foi de 3,25 dias. A taxa de flebite foi de 36,7%, predominando o grau I (63%).
Conclusão: Associou-se a flebite ao tempo de permanência do CVP. Sugere-se a realização de outros estudos, e ações de sensibilização dos enfermeiros, para a necessidade de avaliação do tipo e grau de flebite.
Palavras-chave: cateterismo periférico; flebite; enfermagem
ABSTRACT
Background: Phlebitis is a major adverse event. It has a high prevalence, ranging from 25.8% to 55.6%, which makes it an epidemiologically relevant phenomenon.
Objective: To identify the prevalence of peripheral intravenous catheter-related phlebitis in patients admitted to a hospital unit in the North region of Portugal in May 2017, as well as to analyze its associated risk factors.
Methodology: Prospective cohort study. Data were collected in May 2017 at a hospital unit in the North region of Portugal using the Portuguese version of the Phlebitis Scale, as well as patients' medical records for the collection of sociodemographic and clinical data. The sample was composed of 58 patients.
Results: The participants had a mean age of 64 years, 53.4% of them were women, and the mean dwell time of the peripheral venous catheter (PVC) was 3.25 days. The prevalence of phlebitis was 36.7%, with a predominance of Grade 1 phlebitis (63%).
Conclusion: The occurrence of phlebitis was associated with the PVC dwell time. Further studies and interventions should be conducted to raise nurses' awareness of the importance of assessing the type and severity of phlebitis.
Keywords: catheterization, peripheral; phlebitis; nursing
RESUMEN
Marco contextual: La flebitis se presenta como un evento adverso de importancia epidemiológica, con valores entre el 25,8% y el 55,6%, los cuales se consideran elevados.
Objetivo: Identificar la prevalencia de flebitis en la venopunción periférica en pacientes internados en una institución de salud en el norte de Portugal durante el mes de mayo de 2017, y analizar los factores de riesgo.
Metodología: Estudio de cohorte prospectivo. La recogida de datos se realizó en mayo de 2017 en un hospital en el norte de Portugal, para lo cual se utilizó la Phlebitis Scale versión portuguesa y el proceso clínico de datos sociodemográficos y clínicos. La muestra constó de 58 pacientes.
Resultados: De los participantes, el 53,4% era del género femenino, con una media de edad de 64 años. La media de tiempo de permanencia del catéter venoso periférico (CVP) fue de 3,25 días. La tasa de flebitis fue del 36,7%, con predominio del grado I (63%).
Conclusión: Se asoció la flebitis al tiempo de permanencia del CVP. Se sugiere realizar otros estudios, así como acciones de sensibilización de los enfermeros para responder a la necesidad de evaluación del tipo y grado de flebitis.
Palabras clave: cateterismo periférico; flebitis; enfermería
Introdução
As organizações de saúde preocupam-se, cada vez mais, em manter ou aumentar os níveis de qualidade dos serviços prestados, para tal é necessário reunir um conjunto de ações em saúde eficazes, eficientes, equitativas, aceitáveis e seguras (Souza, Oliveira, Dias, & Nicola, 2015).
Os períodos passados em internamento são caracterizados por uma diminuição das defesas do organismo, através de técnicas de diagnóstico, monitorização ou terapêutica que os deprimem ou ultrapassam, gerando-se condições para a ocorrência de infeções (Direção-Geral da Saúde, 2015). As infeções associadas aos cuidados de saúde (IACS) podem ser causadas por agentes inoficiosos de fonte endógena ou exógena. Como fontes endógenas temos as zonas do corpo, como a pele, o nariz, a boca, o aparelho gastrointestinal ou zona genital onde normalmente existem microrganismos. As fontes exógenas são aquelas que são exteriores ao doente, como os profissionais prestadores de cuidados de saúde, os familiares e outras visitas, equipamentos médicos utilizados na prestação de cuidados, dispositivos ou o ambiente envolvente (Direcção-Geral da Saúde, 2009).
Os métodos de vigilância epidemiológica das IACS incluem estudos de incidência e de prevalência. Nos estudos de incidência, é medido o número de novos casos de IACS ao longo do tempo e nos estudos de prevalência, é medido o número de doentes num determinado período de tempo. Em Portugal têm vindo a ser realizados estudos de prevalência que apontam para uma taxa de infeção hospitalar de 10,6%, valor este que se encontra acima da prevalência europeia, que é de 6,1%. As infeções da corrente sanguínea corresponderam a 8,1% das IACS (Pina, Paiva, Nogueira, & Silva, 2013).
A infeção nosocomial da corrente sanguínea (INCS) constitui uma das IACS mais importantes, contribuindo para o aumento da mortalidade e morbilidade hospitalar, assim como dos custos na prestação de cuidados de saúde (Direção-Geral da Saúde, 2015).
De acordo com a Direção-Geral da Saúde (2015), é de extrema importância obter informações sobre os principais fatores de risco de INCS relacionados com a presença de dispositivos invasivos.
De acordo com Enes, Optiz, Faro, e Pedreira (2015), para realizar terapia intravenosa é necessário a inserção de um cateter na veia. O cateter venoso periférico (CVP) é o mais frequentemente utilizado, visto que proporciona um acesso ao sistema vascular de forma mais rápida, menos invasiva e de menor complexidade.
Os mesmos autores definem flebite como uma complicação local muito frequente e grave estando relacionada com o uso de CVP, caraterizada pela inflamação da parede da veia, com sintomatologia classificada em graus variáveis de edema, dor e eritema ao redor do local de inserção do cateter ou ao longo do trajeto do vaso, sendo possível a evolução para um cordão fibroso palpável, além de intenso rubor, sensibilidade local e febre.
O estudo dos fatores de risco sobre a prevalência de flebites em doentes internados torna-se uma prioridade, sendo um instrumento valioso à organização, por um lado porque pode ser utilizado como indicador de qualidade dos serviços prestados e no sentido de fomentar tomadas de decisão mais assertivas em prol da prevenção desta complicação (Souza et al., 2015). Assim, este estudo tem como objetivo: identificar a prevalência de flebite na venopunção periférica, em doentes internados numa unidade hospitalar do norte de Portugal durante o mês de maio de 2017 e analisar os fatores de risco associados.
Enquadramento
O guia prático do Ministério da Saúde em colaboração com o do Instituto Ricardo Jorge diz que as infeções hospitalares agravam a incapacidade funcional e o stress emocional do doente e podem, em alguns casos, levar a situações que diminuem a qualidade de vida. Este guia prático demonstrou que, o aumento na demora média da hospitalização de doentes foi de 8,2 dias, variando de 3 dias para cirurgia ginecológica a 9,9 para a cirurgia geral e 19,8 dias para a cirurgia ortopédica (Direção-Geral da Saúde & Instituto Nacional de Saúde Dr. Ricardo Jorge, 2006).
A infeção hospitalar é adquirida após a admissão do doente no hospital e manifesta-se durante o internamento ou após a alta, desde que possa ser relacionada com o internamento ou com os procedimentos hospitalares, uma vez que as infeções não se limitam ao ambiente hospitalar, pelo que a terminologia IACS tem sido considerada mais apropriada (Menegueti, Canini, Bellissimo-Rodrigues, & Laus, 2015).
A venopunção periférica é o procedimento invasivo mais comum entre doentes hospitalizados e exige competência técnica e destreza manual, conhecimentos de anatomia e fisiologia do sistema vascular e de farmocoterapêutica. A venopunção periférica envolve diferentes finalidades e períodos de utilização, não sendo isenta de riscos, podendo surgir complicações locais expressas por meio de hematoma, infiltração, extravasamento, obstrução do CVP e flebite (Urbanetto, Peixoto, & May, 2016).
O'Grady et al. (2011) refere que a patogénese da infeção associada ao cateter venoso está relacionada com quatro formas de contaminação: por migração de microorganismos residentes (microbiota) na pele do doente que se deslocam aquando a inserção do CVP e colonizam o cateter; por contaminação do cateter através do contacto direto com as mãos do profissional, fluidos ou dispositivos previamente contaminados; por colonização dos cateteres através da corrente sanguínea a partir de outro foco de infeção (respiratória, urinária, ferida cirúrgica); e através da administração de fluidos contaminados que levam a uma infeção sistémica. São os enfermeiros que realizam a inserção dos CVP e vigiam a pessoa portadora do mesmo, realizando um conjunto de ações que visam a prevenção de complicações. São também estes profissionais, que perante alguma alteração que inviabilize a continuidade do anterior dispositivo, tomam a decisão de realizar nova inserção de forma a permitir a continuidade de terapêutica ou outro fim a que se destinava (Oliveira & Parreira, 2010).
No Inquérito Nacional de Prevalência de Infeção, o CVP surge como o fator de risco extrínseco mais importante para a ocorrência de infeções nosocomiais. Resultados mais recentes, referentes à realização de novo inquérito, permitiram verificar que o CVP como fator de risco extrínseco aumenta para 11,7% a prevalência de infeções nosocomiais, quando na ausência do cateter era de 8,3% (Pina et al., 2013).
Segundo os autores Souza et al. (2015, p. 115), a flebite é definida como
um processo inflamatório desenvolvido na camada íntima de uma veia. Pode ser classificada da seguinte maneira: flebite mecânica, tipo mais comum, relacionado com a punção ou manipulação inapropriada do cateter ou calibre inadequado da veia; flebite química, relacionada com a infusão de drogas de extremos de pH e osmolaridade, ou ainda, infusão muito rápida; flebite infeciosa, relacionada com a contaminação do cateter no momento da punção venosa, ou colonização do sistema de terapia intravenosa na manipulação; flebite pós infusional refere-se ao processo inflamatório de um vaso que já não apresenta cateter in situ e que se manifesta de 48 a 96 horas após a retirada do mesmo.
Independentemente do fator etiológico, é importante a classificação da flebite em graus utilizando a Phlebite Scale versão portuguesa, pois trata-se de uma escala de fácil aplicação, composta por cinco graus de observação (Braga et al., 2016).
De acordo com Martins (2008), os fatores de risco para a ocorrência de infeções relacionadas com o CVP incluem a trombogenicidade do material, a duração prolongada da cateterização e o local do acesso vascular, a técnica e a assepsia na inserção, a prévia higienização das mãos do profissional na instalação e/ou no manuseio, além dos fatores relacionados com o paciente, como a idade e a presença de comorbilidades.
O hospedeiro suscetível é a pessoa ou pessoas que vão ficar contaminadas ou infetadas se as suas defesas forem deficientes (Administração Regional de Saúde do Norte, 2013). Face às necessidades, o Centers for Disease Control and Prevention (CDC) e o Healthcare Infection Control Practices Advisory Committee (HICPAC) desenvolveram as Guidelines for the Prevention of Intravascular Catheter-Related Infections (Centro Europeu de Prevenção e Controlo das Doenças, 2011), entre outras recomendações elaboradas na Europa. (O'Grady et al., 2011). Neste contexto são focalizados os seguintes cuidados com o cateter: a seleção do tipo de cateter, a seleção do local de inserção, a técnica assética e a desinfeção cutânea durante a inserção, a sua manutenção e do local de inserção, as estratégias de substituição e a profilaxia antibiótica (O'Grady et al., 2011).
Nos CVP recomenda-se a monitorização diária e frequente de sinais de sensibilidade e dor no local de inserção do cateter, vigiando e tateando através do penso opaco ou visualizando, se o penso for película transparente semipermeável (Centro Europeu de Prevenção e Controlo das Doenças, 2011). Para Oliveira e Parreira (2010), o enfermeiro é o principal responsável pelo procedimento de inserção, manutenção e otimização do CVP, pelo que é fundamental que desenvolva competências no reconhecimento dos sinais e sintomas de complicações, e dos fatores de risco relacionados com a ocorrência de flebites.
Questão de Investigação
Qual a prevalência de flebite na venopunção periférica em doentes internados numa unidade hospitalar do norte de Portugal durante o mês de maio de 2017 e fatores de risco associados ao seu desenvolvimento?
Metodologia
Tendo em conta os objetivos do estudo desenhámos um estudo de coorte prospetivo. A população alvo do presente estudo foram os doentes com pelo menos uma venopunção periférica, numa unidade hospitalar do norte de Portugal. Definimos como critérios de inclusão, doentes internados num serviço de internamento no mês de maio de 2017, com pelo menos um CVP, que tenha sido inserido por um profissional de enfermagem no serviço de internamento ou bloco operatório. Como critérios de exclusão, doentes que no momento de admissão no serviço apresentem CVP e doentes que estejam internados no serviço, mas não possuam CVP. Após a aplicação dos critérios definidos anteriormente obtivemos uma amostra de 58 doentes, com 78 CVPs e 221 observações no total.
A recolha de dados realizou-se durante o mês de maio de 2017, pela investigadora, de segunda a domingo das 08 às 16 horas.
Para proceder à recolha de dados foi utilizada uma tabela de informação, elaborada pela investigadora, com base nas recomendações para a prevenção das infeções associadas ao CVP do Centro Europeu de Prevenção e Controlo das Doenças (2011). Nesta tabela foram registados os dados sociodemográficos e clínicos do doente (idade, género, diagnóstico e antecedentes patológicos), a observação feita do local de inserção do cateter e a observação direta dos procedimentos de colocação, manutenção e remoção do cateter (calibre, local da inserção do CVP, tipo de desinfeção das mãos do enfermeiro, a solução de desinfeção utilizada no local da punção, tipo de penso para fixação do CVP, tempo de permanência do CVP, administração de terapêutica endovenosa (EV), antibioterapia e/ou outra terapêutica EV, motivo de remoção do CVP e condições do penso quando removido o CVP). Foi utilizada a Phlebitis Scale versão portuguesa para determinar a presença ou ausência de flebite.
De acordo com Braga et al. (2016), a escala é composta por cinco graus de observação, contendo em cada nível os sinais e os sintomas de flebite: Grau 0 – Sem sintomas; Grau 1 - Dor no local ou áreas adjacentes ao cateter durante a administração de solução ou medicamento, OU Eritema no local do acesso com ou sem dor; Grau 2 - Dor no local do acesso E edema E eritema; Grau 3 - Dor no local do acesso E eritema OU edema, E Rubor ao longo do percurso da veia, E Cordão venoso palpável e Grau 4 - Dor no local do acesso E eritema E/OU edema, E Rubor ao longo do percurso da veia, E Cordão venoso palpável > 2,5 cm de comprimento, E Drenagem purulenta.
Durante o estudo teve-se em conta as normas éticas e os direitos dos participantes, tendo por base o que está consignado na Declaração de Helsínquia e na Convenção de Oviedo. Para aplicação do instrumento de recolha numa unidade hospitalar do norte de Portugal, foi realizado um pedido de autorização ao Presidente do Conselho de Administração e Comissão de Ética. Após a autorização do Presidente do Conselho de Administração, procedeu-se à apresentação do tema e explicitação das suas características ao Diretor Clínico pedindo o fornecimento anónimo dos dados demográficos e clínicos relativos aos doentes inseridos no estudo.
Todos os participantes foram previamente informados e esclarecidos sobre o estudo, tornando a sua participação voluntária com a garantia de confidencialidade dos dados, podendo em qualquer momento recusar. Antes de iniciar a recolha de dados foi entregue o consentimento informado escrito, pedindo a sua anuência para participar no estudo e autorização para a utilização dos seus dados, registados no processo clínico, seguindo-se a assinatura da declaração. Os dados foram codificados, inseridos e analisados em programa informático de forma a garantir e respeitar o anonimato dos participantes.
A análise estatística dos dados foi realizada através do programa informático IBM SPSS Statistics, versão 21.0. Recorremos à estatística descritiva para proceder à caraterização da amostra através da idade, género, antecedentes patológicos, tipo de cirurgia, número de observações por CVP, local de inserção, calibre, tipo de penso usado para proceder à fixação, motivo de remoção, solução utilizada para proceder à desinfeção do local e solução utilizada para realizar desinfeção das mãos do profissional de enfermagem. Foi utilizado o teste t Student para a comparação de médias entre o desenvolvimento de flebite com o tempo de permanência do CVP e a idade do doente, foi utilizado o teste do chi-square ou o teste exato de Fisher, para a comparação de proporções entre o tipo de cirurgia, antecedentes patológicos, género, idade, calibre, desinfeção das mãos, terapêutica de administração EV, (fluidoterapia, antibioterapia (ATB) e terapêutica EV), tipo de penso, local de inserção, e tempo de permanência do CVP.
Resultados
Dos 58 participantes no estudo, 46,6% eram do género masculino e 53,4% do género feminino, a média de idades é de 64 anos e 79,3% tem antecedentes patológicos e 65,5% foram submetidos a cirurgia major, possuindo em média 1,53 CVP por doente (Tabela 1).
O local de eleição para inserção do CVP são as veias do dorso da mão (52,6%), seguido das veias do antebraço e da fossa ante cubital, sendo o calibre 18G o mais frequente (70,5%), seguido do 20G (24,4%). A remoção do CVP ocorreu maioritariamente por alta do doente, 35,9% e por opção do enfermeiro (26,9%; Tabela 2).
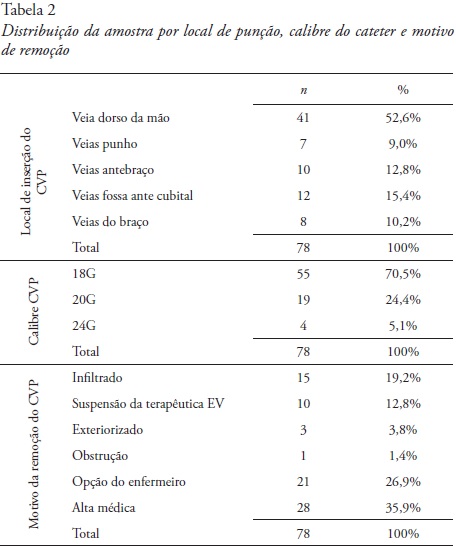
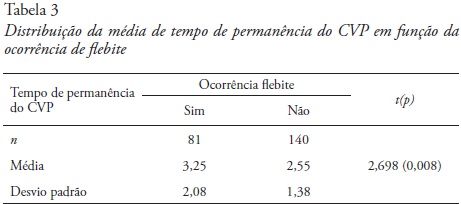
Observou-se uma média de tempo maior (3,25 dias) de permanência do CVP nas venopunções que desenvolveram flebite, sendo esta diferença estatisticamente significativa (p = 0,008; Tabela 3).
De acordo com a Tabela 4, foi observado que a fluidoterapia de eleição é o soro polieletrolítico com glicose, seguindo-se o soro fisiológico, e que os CVP com mais de três observações não possuem fluidoterapia em curso. Nos CVP com uma observação a ATB profilática é a mais frequente, 62,8%, correspondendo ao pós-operatório imediato sendo por protocolo do serviço administradas três tomas de antibiótico EV e suspenso de imediato, o uso de ATB de tratamento (vancomicina), é observado em todas as observações de CVP. A terapêutica EV é observada principalmente nos CVP com uma e duas observações.
O penso mais usado para proceder à fixação do CVP foi a pelicula transparente, seguida do adesivo hipoalergénico, embora nos CVP com quatro observações surjam CVP fixos com ambos os tipos de penso. Em todos os CVP observados prevalece o penso seco e uma taxa mais baixa de CVP mal fixos (Tabela 5).
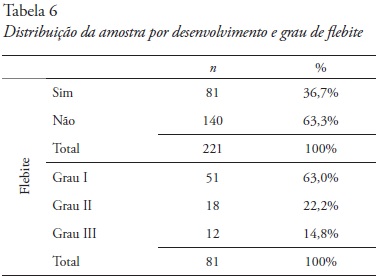
Das 221 observações realizadas, 81 CVP desenvolveram flebite, sendo o Grau I a assumir maior percentagem, 63%, seguido do Grau II, 22,2%, o Grau III, 14,8%, e não foram observados CVP com flebite Grau IV, foram inexistentes, pelo que não foi contemplado em tabela (Tabela 6).
Discussão
Por se tratar de um serviço de cirurgia programada existe um maior número de doentes do género feminino (53,4%) uma vez que são acometidas de um maior desgaste ósseo devido à descalcificação provocada pelo climatério (Nassaji-Zavareh & Ghorbani, 2007). No seu estudo, verificaram taxas de flebite mais elevadas no género feminino (31%) do que no género masculino, e relacionaram tal facto com as diferenças hormonais.
A idade média dos doentes que participaram no estudo foi de 64 anos, foi observado que os doentes com flebite apresentavam em média mais idade, dada a conjuntura de envelhecimento do organismo.
Dos 58 doentes que participaram no estudo, 79,3% referem antecedentes patológicos sendo a hipertensão e a diabetes os mais frequentes. Pereira, Souza, Tipple, e Prado (2005) defendem o conhecimento do binómio saúde/doença como condição necessária para manter a homeostasia ou instalação de um processo infecioso, pelo que qualquer patologia de base deve estar controlada. Nassaji-Zavareh e Ghorbani (2007) referem que doentes com diabetes mellitus apresentam taxas de flebite de 57,7% referindo que a doença provoca lesões no endotélio do vaso, elevando o risco de flebite.
Perante a patologia ortopédica, 65,5% dos doentes foram submetidos a cirurgia major, entenda-se por Prótese Total do Joelho (PTJ), Prótese Total da Anca (PTA) e cirurgia à coluna, com o objetivo do alívio sintomático da dor e recuperação da funcionalidade e da independência perdida. Em média de 1,53 CVPs, significando a necessidade de mais do que um CVP por doente.
Apesar da escolha por parte dos profissionais de enfermagem para realizar a higienização das mãos ser a solução alcoólica antes da realização da venopunção periférica, assistimos a uma taxa elevada de flebite, presente em todos os CVPs observados, podendo relacionar os resultados como uma lacuna nos procedimentos da higienização das mãos. Torna-se importante referir que as Guidelines for the Prevention of Intravascular Catheter-Related Infections recomendam a higienização das mãos com água e sabão ou solução alcoólica antes e depois da palpação do local da venopunção, antes e depois da venopunção periférica, aquando da avaliação do local de inserção do CVP e manutenção do mesmo.
A desinfeção do local de inserção do CVP foi realizada em 51,3% com álcool a 70º podendo afirmar que existe uma adesão às boas práticas por parte dos profissionais de enfermagem do serviço de ortopedia pois utilizam uma das três soluções recomendadas pelo CDC e pela Infusion Nurses Society, recomendando como antisséptico da pele o álcool a 70º, a tintura de iodo e a clorohexidina, sendo esta a de eleição, excepto em crianças com idade inferior a 2 meses. A Infusion Diseases Society of America afirma que a pele dever ser previamente limpa, independentemente do antisséptico utilizado e deve ser respeitado o tempo de contacto e de secagem com a pele.
O local de eleição para realizar a venopunção periférica foi o dorso da mão (52,6%) por serem mais visíveis e por conseguinte maior sucesso na venopunção periférica. Souza et al. (2015) constatou maior prevalência de flebite nos acessos localizados no dorso da mão por possuírem finalidades importantíssimas de mobilidade e os vasos serem menos calibrosos e mais tortuosos, com menor capacidade de hemodiluição causando irritação.
O calibre eleito foi de 18G por apresentar um calibre moderado, ideal para as necessidades terapêuticas.
O principal motivo de remoção do CVP foi a alta clínica do doente (35,9%), seguindo-se a remoção do CVP por decisão do enfermeiro (26,9%).
O tempo médio de permanência do CVP foi de 3,25 dias, mostrando relação estatisticamente significativa (p = 0,008) com a ocorrência de flebite e o tempo de permanência do CVP.
Os doentes que apresentavam flebite tinham em média mais tempo de permanência do CVP. A Infusion Nurses Society retirou a recomendação da mudança por rotina do CVP num intervalo específico de tempo, referindo que os enfermeiros devem substituir o CVP apenas na presença de sinais clínicos de flebite ou quando o tratamento propuser alimentação parenteral.
O tipo de penso mais frequentemente utilizado para proceder à fixação do CVP é a película transparente. A utilização de pensos transparentes tem como principal vantagem a sua troca em intervalos mais longos, permitindo visualização do local de inserção, tendo como desvantagem o custo efetivo. (Tertuliano, Borges, Fortunato, Oliveira, & Poveda, 2014).
Foi possível observar que a maioria dos pensos se encontravam secos. Capdevila (2013) refere que a observação diária do CVP, a remoção de todos os CVPs com os primeiros sinais de flebite, e os que não eram necessários por suspensão de terapêutica, assim como os colocados na urgência, ajudavam a diminuir a taxa de infeção relacionada com o CVP.
A terapêutica de manutenção acontece principalmente nas primeiras 48h de pós-operatório, sendo o soro polieletrolítico com glicose o mais utilizado, e permite uma lavagem contínua do acesso venoso, evitando a acumulação de resíduos químicos na cânula do cateter, e maior diluição da terapêutica administrada.
Os doentes intervencionados por protocolo são sujeitos a antibioterapia de profilaxia nas primeiras 24h de pós-operatório, e ao uso de antibioterapia de tratamento, aquando de infeção do local cirúrgico com uma duração de tratamento de 6 semanas. O antibiótico habitualmente utilizado é a Vancomicina, por se tratar de um antibiótico do grupo dos glicopeptideos, com elevadas taxas de toxicidade. Torna-se importante uma correta diluição a fim de diminuir a osmolaridade e o pH e tempos adequados de perfusão. Urbanetto et al. (2016) referem que doentes com ATB – vancomicina apresentam taxas de flebite elevadas (33,3%) e sinais de flebite pós infusão.
Capdevila (2013) diz que as principais causas de flebite estão relacionadas com as irritações químicas dos medicamentos administrados, causando flebite química.
A taxa de flebite observada foi de 36,7%, muito acima do aceitável tendo em conta os valores de referência da Infusion Nurses Society.
A maior percentagem de flebite foi de Grau I (63%), Magerote, Lima, Silva, Correia, e Secoli (2011) num estudo de coorte prospetivo comum encontraram uma taxa de flebite de 25,8%, em que a flebite de Grau I foi mais frequente, seguida das de Grau II e III, chegando algumas a Grau IV. No presente estudo não foi observado flebite de Grau IV pelo que pode ser inferido que o CVP foi retirado antes da evolução de grau III para Grau IV.
Este estudo mostra resultados preocupantes, fica evidente que os doentes foram expostos a taxas de flebite elevadas admitindo que uma percentagem pode evoluir para INCS, podendo ser considerado um problema para os profissionais de enfermagem, do serviço de ortopedia de uma unidade hospitalar do norte de Portugal, tornando-se essencial a implementação de estratégias para a prevenção e identificação precoce de sinais desta complicação.
Conclusão
Observou-se uma prevalência de flebite elevada, predominando a flebite Grau I. O fator que evidenciou relação estatisticamente significativa para o desenvolvimento de flebite foi o tempo de permanência do CVP. Sugerimos que o tempo de permanência dos CVPs seja reduzido, sempre que possível, e/ou trocados de local na manifestação precoce de sinais de flebite, através da aplicação da Phlebitis Scale versão portuguesa por parte dos profissionais de enfermagem. Para que a temática em análise possa merecer um conhecimento mais profundo, subsidiando a implementação de melhores práticas de cuidados, sugere-se a realização de outros estudos, utilizando uma amostra maior.
Referências bibliográficas
Administração Regional de Saúde do Norte. (2013). Programa de Prevenção e Controlo de Infeção e Resistência aos Antimicrobianos (PPCIRA). Porto, Portugal: Autor. [ Links ]
Braga, L. M., Oliveira, A. S., Henriques, M. A., Rodrigues, M. A., Rodrigues, C. J., Pereira, S. A., & Parreira, P. M. (2016). Tradução e adaptação da Phlebitis Scale para a população portuguesa. Revista de Enfermagem Referência, 4(11), 101-109. doi: 10.12707/RIV16048 [ Links ]
Capdevila, J. A. (2013). El catéter periférico: El gran olvidado de la infección nosocomial. Revista Española de Quimioterapia, 26(1), 13-17. Recuperado de http://seq.es/seq/0214-3429/26/1/capdevila.pdf [ Links ]
Centro Europeu de Prevenção e Controlo das Doenças. (2011). ECDC: Excelência na prevenção e controlo das doenças infecciosas. Recuperado de http://www.ecdc.europa.eu/pt/publications/Publications/1105_COR_ECDC_Brochure_2011.pdf [ Links ]
Direção-Geral da Saúde. (2009). Programa Nacional de prevenção e controlo de infeção associada aos cuidados de saúde. Lisboa, Portugal: Autor. [ Links ]
Direção-Geral da Saúde, & Instituto Nacional de Saúde Dr. Ricardo Jorge. (2006). Recomendações para a prevenção da infecção associada aos dispositivos intravasculares. Lisboa, Portugal: Autor. [ Links ]
Direção-Geral da Saúde. (2015). Prevenção e Controlo de Infeções e de Resistência aos Antimicrobianos em números. Lisboa, Portugal: Autor. [ Links ]
Enes, S., Optiz, S., Faro, A., & Pedreira, M. (2016). Phlebitis associated with peripheral intravenous catheters in adults admitted to hospital in the Western Brazilian Amazon. Revista da Escola de Enfermagem da USP, 4(2), 263-271. doi: 10.1590/S0080-623420160000200012 [ Links ]
Magerote, N., Lima, M., Silva, J., Correia, L., & Secoli, S. (2011). Associação entre flebite e retirada de cateteres intravenosos periféricos. Texto Contexto Enfermagem, 20(3), 486-492. doi: 10.1590/S0104-07072011000300009 [ Links ]
Martins, J. C. A. (2008). Investigação em Enfermagem: alguns apontamentos sobre a dimensão ética. Pensar Enfermagem. Lisboa. ISSN 0873- 8904. Vol. 12, N.º 2, p. 62-66 [ Links ]
Menegueti, M. G., Canini, S. R., Bellissimo-Rodrigues, F., & Laus, A. M. (2015). Avaliação dos programas de controle de infecção hospitalar em serviços de saúde. Revista Latino-Americana Enfermagem, 23(1), 98-105. doi: 10.1590/0104-1169.0113.2530 [ Links ]
Nassaji-Zavareh, M, & Ghorbani, R. (2007). Peripheral intravenous catheter-related phlebitis and related risk factors. Singapore Medical Journal, 48(8), 733-736. Recuperado de http://smj.sma.org.sg/4808/4808a4.pdf [ Links ]
O'Grady, N. P., Alexander, M., Burns, L. A., Dellinger, E. P., Garland, J. Heard, S. O., . . . Healthcare Infection Control Practices Advisory Committee. (2011). Guidelines for the prevention of intravascular catheter-related infections. Clinical Infectious Diseases, 52(9), e162-e193. doi: 10.1093/cid/cir257 [ Links ]
Oliveira, A. S., & Parreira, P. M. (2010). Intervenções de enfermagem e flebites decorrentes de cateteres venosos periféricos. Revisão da literatura. Revista de Enfermagem Referência, 3(2), 137-147. doi: 10.12707/RIII1027 [ Links ]
Pereira, M., Souza, A., Tipple, A., & Prado, M. (2005). A Infeção Hospitalar e as suas implicações para o cuidar da Enfermagem. Texto Contexto Enfermagem, 14(2), 250-257 doi.10.1590/S0104-07072005000200013. [ Links ]
Pina, E., Paiva, J. A., Nogueira, P., & Silva, M. G. (2013). Prevalência de infeção adquirida no hospital e do uso de antimicrobianos nos hospitais portugueses – Inquérito 2012. Lisboa: Direção-Geral de Saúde. [ Links ]
Souza, A. E., Oliveira, J. L., Dias, D. C., & Nicola, A. L. (2015). Prevalencia de flebitis en pacientes adultos ingresados en hospital universitario. Revista RENE, 16(1), 114-122. doi: 10.15253/2175-6783.2015000100015 [ Links ]
Tertuliano, A., Borges, J., Fortunato, R., Oliveira, A. L., & Poveda, V. (2014). Flebite em acessos venosos periféricos de pacientes de um Hospital do Vale do Paraíba. REME - Rev Min Enferm., 18(2), 334-339 doi: 10.5935/1415-2762.20140026. [ Links ]
Urbanetto, J. S., Peixoto, C. G., & May, T. A. (2016). Incidência de flebites durante o uso e após a retirada de cateter intravenoso periférico. Revista Latino-Americana de Enfermagem, 24, e2746 doi: 10.1590/1518-8345.0604.2746 [ Links ]
Recebido para publicação em: 27.06.17
Aceite para publicação em: 08.01.18














