A obesidade, conforme definido pelo índice de massa corporal (IMC) > 30 kg/m2, é uma doença crónica, cuja prevalência, tem aumentado em crianças e adultos. Definida como um acúmulo excessivo de gordura corporal, compromete a saúde e aumenta significativamente o risco de outras comorbidades (MacMahon et al., 2009). Deste modo, como estratégia de controlo do peso, a cirurgia bariátrica é uma diretriz clínica recomendada para sujeitos com obesidade extrema (IMC > 40 kg/m2) ou para sujeitos com IMC > 35 kg/m2, desde que haja comorbidades médicas associadas (Mechanick et al., 2013). É, atualmente, considerado o tratamento mais eficaz para a obesidade grave, como referido pela literatura existente (Buchwald & Consensus Conference Panel, 2005).
Aponta-se que a maioria dos sujeitos alcança, de facto, uma perda de peso bem-sucedida, destacando-se a redução máxima do peso no primeiro ano pós-cirúrgico (Courcoulas et al., 2013). No entanto, parece existir uma preocupação particular aos 12-24 meses após a cirurgia, tendo vindo a ser considerado um período de maior suscetibilidade à recuperação de peso (Conceição et al., 2016). Denota-se que a compulsão alimentar é um dos preditores mais consistentes da recuperação do peso no período pós-cirúrgico (Kalarchian et al., 2002). Apesar da cirurgia bariátrica alterar de forma drástica a capacidade fisiológica de ingestão e digestão e, consequentemente, alterar a quantidade de alimentos que os sujeitos podem ingerir, a experiência de comer com a sensação de perda de controlo - embora em quantidades menores - pode perdurar após a cirurgia (Conceição et al., 2015). Outros fatores que parecem contribuir para o aumento do peso são: padrões alimentares disfuncionais (Conceição et al., 2015), o petisco contínuo (Conceição et al., 2014), o “comer emocional” (Weineland et al., 2012), a baixa atividade física, depressão, baixa autoestima, o reduzido número de consultas médicas e a consequente diminuição na monotorização pós-cirúrgica (Odom et al., 2010). Portanto, a monotorização é a chave para a deteção precoce de comportamentos que originam o reganho do peso (Conceição et al., 2015).
Tem-se sugerido que a intervenção psicológica pode oferecer ferramentas e estratégias para motivar mudanças comportamentais e, consequentemente, otimizar os resultados cirúrgicos (Chan et al., 2020) . Torna-se, então, crucial desenvolver habilidades que permitam lidar com as dificuldades que podem ocorrer após a cirurgia. Por conseguinte, denota-se que a Terapia Cognitivo-Comportamental é uma intervenção-chave para os sujeitos submetidos à cirurgia bariátrica. Estudos evidenciaram que após receberem sessões desta terapia, os sujeitos tornaram-se mais propensos a perder mais de 50% de excesso de peso após a cirurgia, uma vez que ocorreram mudanças positivas no comportamento alimentar e se alcançou uma estabilidade emocional, nomeadamente, menores níveis de ansiedade e stress e um aumento da autoestima (Abilés et al., 2013). No mesmo sentido, demostraram-se melhorias na psicopatologia alimentar aquando iniciado esta terapia (Cassin et al., 2016). Por outro lado, práticas baseadas em Mindfulness, parecem promover a maximização dos resultados da cirurgia e incentivar a adesão destes sujeitos aos regimes alimentares pós-cirúrgicos: mastigar bem e consumir lentamente os alimentos, comer nos horários estabelecidos, responder adequadamente aos sinais de saciedade (Leahey et al., 2008). Da mesma forma, a Terapia da Aceitação e do Compromisso parece ser eficaz na redução do “comer emocional” e no aumento da flexibilidade psicológica (Weineland et al., 2012).
Finalmente, a intervenção psicológica em grupo tem sido alvo de grande reconhecimento, uma vez que aponta eficácia em vários ambientes clínicos (Vinogradov et al., 2003). Permite atingir mais sujeitos, cuja partilha de experiências, promove a sua validação pelo grupo e, consequentemente, fornece sentido de pertença. Esse suporte só é possível porque há um entendimento de que o problema não é único de um só sujeito.
Neste sentido, insere-se o APOLO-Bari. Tratando-se de uma intervenção adjuvante ao tratamento habitual pós-cirúrgico em pacientes submetidos à cirurgia bariátrica, o APOLO-Bari foi desenvolvido com o propósito de acompanhar os resultados da cirurgia bariátrica, de forma continuada, a longo-prazo, no período pós-operatório. Centrando-se na prevenção de recaídas e no reganho do peso após a cirurgia, oferece monotorização, orientação e suporte clínico. Visa oferecer autoajuda e treino de habilidades através de um manual com uma forte componente psicoeducativa, que reúne estratégias tidas como eficazes, de base Cognitivo-Comportamental, Mindfulness e Terapia de Aceitação e Compromisso (Conceição et al., 2016). A fim de diminuir as dificuldades sentidas no pós-operatório, a Terapia Cognitivo-Comportamental foca-se em educar acerca das alterações vivenciadas e necessárias para prevenir a recuperação do peso, assim como busca identificar padrões desadaptativos de pensamentos, desafiando-os (Weineland et al., 2012). No mesmo sentido, procura identificar gatilhos, ensinar estratégias de coping e trabalhar as qualidades positivas não relacionadas ao peso/corpo. O Mindfulness propõe-se a treinar a mente a estar plenamente em contacto com o momento presente, incentivando a sua aceitação sem julgamento, particularmente, no que concerne ao estilo de vida pós-cirúrgico e ao peso atual. Propõe-se a tornar consciente o meio ambiente em que se está inserido, o consumo consciente dos alimentos e a consciência das sensações físicas e sinais de saciedade, que podem promover a uma melhor adesão dos sujeitos aos regimes alimentares do pós-operatório (Leahey et al., 2008). A Terapia da Aceitação e Compromisso busca ensinar a aceitação das situações desafiadoras, dos aspetos corporais menos positivos e dos pensamentos e sentimentos relacionados com o peso (Weineland et al., 2012), assim como propõe um compromisso com a mudança, procurando quebrar tendências, alcançar uma maior flexibilidade cognitiva e melhorarias na psicopatologia alimentar. Cada um dos capítulos do manual, abordados e distribuídos ao longo da intervenção, propõe determinados objetivos, com implicações na mudança do estilo de vida da população submetida à cirurgia bariátrica. Este programa permite também estabelecer suporte clínico pós-operatório, uma vez que promove o contacto direto e continuado com psicólogos treinados. Por último, oferece uma metodologia de monitorização sistemática de comportamentos de risco para o aumento de peso após a cirurgia (Conceição et al., 2016).
O objetivo central deste estudo é: testar a eficácia do APOLO-Bari, numa amostra portuguesa feminina. Para este efeito, a eficácia é definida pela estabilização ou redução das variáveis psicológicas, pela estabilização ou redução das variáveis de comportamento alimentar e pela estabilização ou redução do peso. De forma complementar, será também testado de que forma as subescalas da variável de comportamento alimentar - TFEQ-21 - se associam entre si e com as restantes variáveis, uma vez que se têm apontado relações relevantes (Conceição et al., 2017; Duarte et al., 2020).
Para uma melhor compreensão da eficácia desta intervenção, será testado o impacto da adesão ao programa, nos resultados do APOLO-Bari. O que a literatura tem apontado é que uma maior adesão a programas de apoio após a cirurgia bariátrica propicia uma maior possibilidade de perda ou manutenção do peso (Andreu et al., 2020; Galioto et al., 2013). Por conseguinte, torna-se também objetivo verificar se os resultados obtidos diferem perante uma maior ou menor adesão ao programa.
Método
Design
Trata-se de um estudo clínico interventivo, com um design que inclui dois grupos: um grupo controlo (GC) que recebeu o tratamento usual pós-cirúrgico e um grupo de intervenção (GI) que foi submetido ao tratamento usual e, simultaneamente, à intervenção complementar - APOLO-Bari.
Participantes e Critérios de Inclusão e Exclusão
Foram recrutados sujeitos do sexo feminino, de dois centros hospitalares do Norte de Portugal - Hospital de Braga e Hospital de São João (Porto), com idades entre os 18 e 71 anos, que tinham sido submetidos à cirurgia bariátrica primária (Sleeve Gástrico ou Bypass Gástrico) há, pelo menos, 12 meses.
Os critérios de exclusão incluíam: sujeitos com outras perturbações do foro psiquiátrico associadas (por exemplo, Perturbação Bipolar, Perturbação Psicótica, Perturbações Alimentares, Ideação Suicida); tratamentos farmacológicos que alteram o peso; tratamentos simultâneos de perda de peso (para além do tratamento usual); gravidez ou amamentação.
Recrutamento
Grupo de Intervenção. As participantes foram contactadas via telefone ou durante a consulta médica de seguimento - de cirurgia bariátrica - nos Centros Hospitalares de Braga e São João. Caso atendessem aos critérios de inclusão, seriam convidadas para uma sessão de grupo, onde eram informadas sobre o programa e procedimentos do estudo.
Grupo de Controlo. As participantes foram recrutadas do estudo longitudinal de Pinto-Bastos et al. (2019). Este pretendia comparar aspetos comportamentais e psicológicos assim como a evolução do peso em pacientes que foram submetidos à cirurgia bariátrica primária. Através da utilização de instrumentos comuns ao estudo aqui realizado, nomeadamente: Escala de Ansiedade, Depressão e Stress; Escala do Comportamento Impulsivo; Questionário de Petisco Contínuo; Questionário de Alimentação de Três Fatores, registou-se a evolução das participantes em três momentos do pós-operatório, que correspondiam às avaliações realizadas no grupo de intervenção. Não houve outro tipo de monitorização, orientação ou suporte fornecido pela equipa de investigação. As participantes deste estudo também não tiveram qualquer tipo de intervenção prévia. Assim, tornou-se elegível para constituir a amostra todos os sujeitos do sexo feminino, com idades entre os 18 e 71 anos, que tivessem realizado pela primeira vez Sleeve ou Bypass Gástrico - há pelo menos 12 meses - e que não estivessem perante uma gravidez ou amamentação. Todas as participantes com estas características tornaram-se elegíveis para o estudo ao completar duas ou três avaliações.
Procedimento
O grupo de controlo recebeu o tratamento usual pós-cirúrgico, recomendado pelas Direções Nacionais do Sistema Nacional de Saúde, sendo avaliado por meio de uma bateria de questionários em determinados momentos de avaliação (em média: aos 18 meses pós-cirurgia - avaliação inicial; aos 24 meses pós-cirurgia - avaliação intermédia; aos 36 meses pós-cirurgia - avaliação final). As avaliações foram realizadas após as consultas médicas no Hospital de São João.
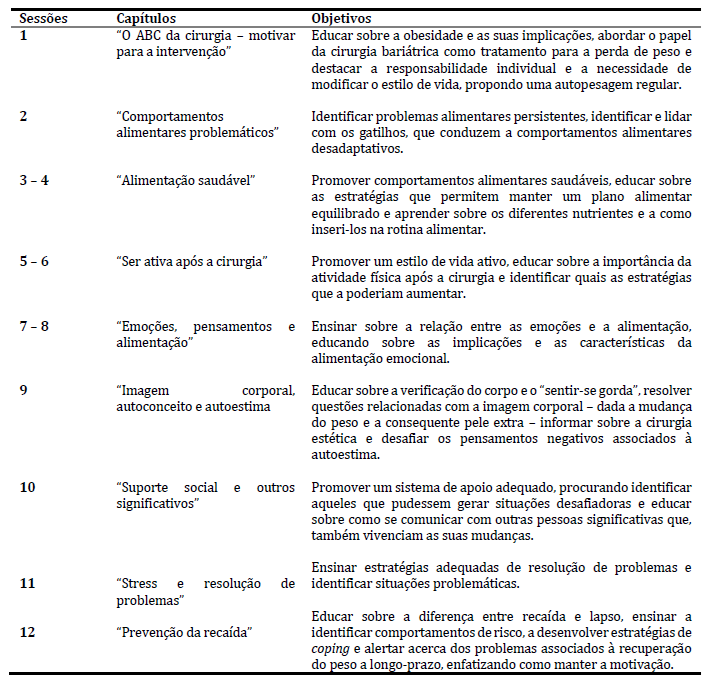
O grupo de intervenção, teve acesso a um conjunto de 12 sessões de intervenção em grupo, presenciais, de 1h de duração cada, distribuídas ao longo de 12-18 meses e das quais se disponibilizava uma por mês, ao longo desse período. Nesta sessão, abordava-se um dos capítulos do manual (Conceição et al., 2016) disponibilizado no programa. Este incluía um total de 9 capítulos, distribuídos ao longo da intervenção, tal como descrito na Tabela 1. Em determinados momentos (em média: aos 22 meses pós-cirurgia - avaliação inicial; aos 28 meses pós-cirurgia - avaliação intermédia; aos 34 meses pós-cirurgia - avaliação final), foram também avaliados por uma bateria de questionários. Estas sessões foram conduzidas por um psicólogo treinado, com os níveis de mestrado ou doutoramento.
É ainda de referir que se efetuou o registo da altura e peso de ambos os grupos, nas avaliações inicial (T1), intermédia (T2) e final (T3).
Compensação
Apresentado como um programa de apoio a longo-prazo, a fins de minimizar o atrito e incentivar à participação continuada das participantes, foram atribuídos vales FNAC, em sorteio, para usufruto próprio, a alguns sujeitos do grupo de intervenção que completassem, pelo menos, 70% das avaliações exigidas pela intervenção.
Instrumentos
Histórico Sociodemográfico e de Peso. Avalia informações sociodemográficas (sexo, idade, estado civil, nível de escolaridade e situação de emprego) e variáveis clínicas de interesse (tipo de cirurgia a que se submeteu, a altura, o peso atual, o peso na data da cirurgia, o peso mais baixo desde a cirurgia, o maior e menor peso na idade adulta).
Escala de Ansiedade, Depressão e Stress (EADS-21). Desenvolvido por Lovibond & Lovibond (1995) e validado para a população portuguesa por Pais-Ribeiro et al. (2004). É constituído por 21 itens, avalia os sintomas experienciados na última semana através de uma escala de Likert de quatro pontos (em que 0 corresponde a “não se aplicou nada a mim” e 3 “a maior parte das vezes”). Este resulta em respostas para três subescalas: depressão, ansiedade e stress. Quanto mais elevada for a pontuação em cada subescala, maiores serão os estados afetivos negativos. Visto que estes estão associados a uma maior probabilidade de desenvolver experiências de comer emocional e favorecem a alimentação com perda de controlo, estados afetivos mais negativos podem indicar piores resultados na perda de peso (Boniecka et al., 2017; Keskitalo et al., 2008).
Escala do Comportamento Impulsivo (UPPS-P). Desenvolvido por Whiteside & Lynam (2001) e validado para a população portuguesa por Gonçalves (2020). É um instrumento organizado em cinco subescalas (Urgência Negativa, Falta de Premeditação, Falta de Perseverança, Procura de Sensações e Urgência Positiva) constituído por um total de 59 itens. Apenas se utilizou a subescala de “Urgência Negativa”, que contém 12 itens e avalia a tendência de um sujeito a subjugar-se a fortes impulsos, sobretudo quando acompanhados de emoções negativas. As respostas são dadas através de uma escala de Likert de quatro pontos (em que 1 corresponde a “completamente de acordo” e 4 a “discordo completamente”). Quanto mais elevadas forem as pontuações, maior será a urgência negativa. Dado que a literatura aponta que esta pode ser responsável pelo desenvolvimento de comportamentos de compulsão alimentar, sujeitos perante níveis mais elevados de urgência negativa poderão apresentar um aumento do peso (Bekker et al., 2004).
Questionário de Petisco Contínuo (Rep(Eat)-Q). Desenvolvido por Conceição et al. (2017), avalia o padrão de petisco contínuo por meio de 12 itens, tendo em consideração o último mês. As respostas são dadas através de uma escala de Likert de sete pontos (em que 0 corresponde a “nunca” e 6 a “todos os dias”). Este resulta em duas subescalas que refletem o petisco contínuo compulsivo e petisco contínuo não compulsivo. Pontuações mais elevadas indicam a presença de um padrão de petisco contínuo, o que aponta ser um fator de risco para piores resultados na perda de peso após a cirurgia bariátrica (Conceição et al., 2017).
Questionário de Alimentação de Três Fatores (TFEQ-21). Desenvolvido por Stunkard & Messick (1985) e validado para a versão portuguesa por Duarte et al. (2020). É constituído por 21 itens, compõe três subescalas: restrição cognitiva, comer emocional e comer descontrolado. É respondido através de uma escala de Likert de quatro pontos (em que 1 corresponde a “completamente verdadeiro” e 4 a “completamente falso”). Quanto maior a pontuação apresentada em cada domínio, mais presente está o comportamento a que se refere. Assim, pontuações mais elevadas de “comer emocional” indicam uma maior ingestão, um padrão alimentar menos saudável e, consequentemente, um aumento do peso (Keskitalo et al., 2008). Pontuações mais elevadas de “comer descontrolado” indicam um aumento da ingestão, preferência por alimentos com alto teor em gordura e salgados (Keskitalo et al., 2008), assim como uma tendência a desenvolver comportamentos de compulsão alimentar, contribuindo para um menor sucesso na perda de peso (Westenhoefer et al., 1999). A “restrição cognitiva” tem demonstrado resultados controversos (McGuire et al., 2001; Neumark-Sztainer et al., 2006; Westenhoefer et al., 1999), que serão discutidos posteriormente.
Análise de Dados
As análises estatísticas foram realizadas com recurso ao programa Statistical Package for Social Sciences (IBM® SPSS®), versão 28.0. Numa primeira instância, conduziu-se uma análise exploratória para descrever as características demográficas, peso e altura, com recurso a médias, desvios-padrão, percentagens e Testes T para Amostras Independentes - com o instituto de verificar se estas características diferiam significativamente entre grupos. Posteriormente, por meio de uma análise Modified Intention-to-Treat (mITT) - com o critério “incluir para análise todas as participantes que realizaram, pelo menos, as avaliações inicial e intermédia” - e com uma consequente imputação de dados (Last Observation Carried Foward), realizou-se o procedimento estatístico Análise de Variância de Medidas Repetidas para averiguar o efeito principal do tempo, bem com a sua interação com o grupo, nas diferentes variáveis de interesse - EADS-21, UPPS-P, Rep(Eat)-Q, TFEQ-21 e Índice de Massa Corporal (IMC). Testou-se também de que forma o TFEQ-21 se relacionava entre si e com as restantes variáveis, nos diferentes grupos. Para tal, realizaram-se Correlações de Pearson. A fim de verificar se o nível de adesão é um fator diferenciador dos resultados obtidos no grupo de intervenção, realizaram-se Testes T para Amostras Independentes. O nível de confiança utilizado foi de 95%.
Resultados
Caracterização da Amostra
Foram contactados 161 sujeitos para o grupo de controlo, dos quais 24 (14.91%) foram excluídos pelos motivos apresentados na Figura 1. Ficaram elegíveis para o estudo 137 sujeitos (85.09%), dos quais 62 (35.51%) realizaram os três momentos de avaliação. Para o grupo de intervenção foram contactados 189 sujeitos, dos quais 110 (58.2%) demonstraram desinteresse em continuar a sua participação no estudo. Ficaram elegíveis 79 sujeitos (41.8%), dos quais 27 (14.29%) concluíram a intervenção. Destes 27, dois sujeitos compareceram em 10 das 12 sessões disponibilizadas pelo programa, não tendo, em contrapartida, concretizado a avaliação intermédia. Os restantes 25, embora realizassem todas as avaliações, compareceram, em média, a 10 sessões (M = 9.84, DP = 1.68, min = 6, max = 12). A população analisada, por meio de mITT, compreendeu 113 sujeitos para o grupo de controlo e 38 para o grupo de intervenção (comparação de 3:1). A Figura 1 representa a distribuição das participantes pelos grupos.
No grupo de intervenção, as participantes concluíram, em média, 9 das 12 sessões disponibilizadas (M = 8.76, DP = 2.33, min = 4, max = 12). Quatro participantes completaram as 12 sessões.
No grupo de intervenção, o tempo médio desde a realização da cirurgia bariátrica até ao final da intervenção foi de 34 meses; no grupo de controlo, o tempo médio desde a realização da cirurgia até ao final do acompanhamento foi de 36 meses.
A Tabela 2 descreve as características sociodemográficas, peso e altura da amostra, para os grupos de intervenção e de controlo, e indica que existem diferenças estatisticamente significativas entre grupos nas características: “idade do peso mais baixo”, “tipo de cirurgia”, “escolaridade”, “situação de emprego” e “hospital”. Quanto às variáveis clínicas relevantes para o estudo, não se encontraram diferenças estatisticamente significativas entre grupos.
*As variáveis “peso/IMC mais elevado” correspondem à média do maior peso/IMC registado desde sempre. As variáveis “peso/IMC mais baixo” correspondem à média do menor peso/IMC registado desde a idade adulta. As variáveis “idade do peso mais elevado/mais baixo” correspondem à média da idade em que os sujeitos revelaram, respetivamente, desde sempre e na idade adulta, o maior e menor peso registado.
Relação entre comer descontrolado, comer emocional, restrição cognitiva e as restantes variáveis
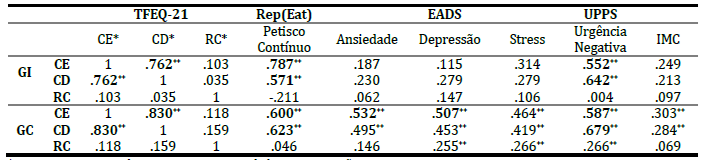
A Tabela 3 descreve as correlações encontradas entre as subescalas da variável de comportamento alimentar - TFEQ-21 - e as restantes variáveis, nos diferentes grupos. Verificou-se que (a) no grupo de intervenção: o comer emocional e o comer descontrolado associam-se forte e positivamente com o petisco contínuo e com a urgência negativa, assim como se correlacionam forte e positivamente entre si; (b) no grupo de controlo: o comer emocional associa-se forte e positivamente com o comer descontrolado, petisco contínuo, ansiedade, depressão e urgência negativa, e moderada e positivamente com o stress e IMC; o comer descontrolado associa-se forte e positivamente com o petisco contínuo e com a urgência negativa, e moderada e positivamente com a ansiedade, depressão, stress e IMC; a restrição cognitiva correlaciona-se moderada e positivamente com a depressão, stress e urgência negativa.
Avaliação da eficácia do APOLO-Bari no grupo de intervenção
Destaca-se que os grupos foram avaliados nos seguintes momentos: T1 - aos 22 meses para o GI e aos 18 meses para o GC; T2 - aos 28 meses para o GI e aos 24 meses para o GC; T3 - aos 34 meses para o GI e aos 36 meses para o GC.
A Figura 2 representa a evolução das variáveis psicológicas ao longo da intervenção.
Verificaram-se efeitos de interação entre o grupo e o tempo nas subescalas de Depressão, F(1.77, 260.50) = 3.84, p = .027, η 2 = .025, Ansiedade, F(1.69, 248.03) = 4.42, p = .018, η 2 = .029, e Stress, F(1.77, 260.44) = 4.37, p = .017, η 2 = .029, o que sugere que os grupos evoluíram de formas distintas, destacando-se uma diminuição progressiva dos níveis de depressão, ansiedade e stress no grupo de intervenção, no decorrer do programa, ao passo que no grupo de controlo esses níveis aumentaram.
Apesar de a Figura 2 demonstrar uma tendência em que o grupo de intervenção parece diminuir, de forma mais percetível, os níveis de urgência negativa, não se verificou um efeito de interação para a urgência negativa - UPPS, F(1.84, 268.70) = 0.29, p = .727, η 2 = .002, mas encontrou-se um efeito de tempo significativo, F(1.84, 268.70) = 4.15, p = .019, η 2 = .028, sugerindo que ambos os grupos tiveram uma diminuição significativa das pontuações do UPPS ao longo do tempo.
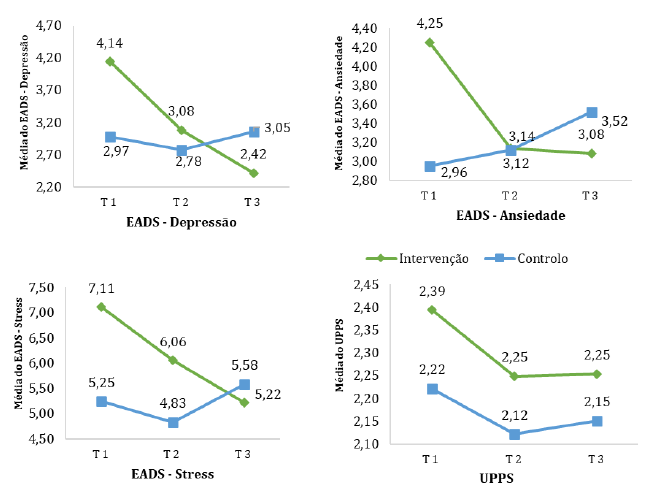
Figura 2 Evolução do EADS-21 (subescalas de Depressão, Ansiedade e Stress) e UPPS ao longo da intervenção.
A Figura 3 representa a evolução das variáveis de comportamento alimentar ao longo da intervenção.
Verificou-se um efeito de interação entre o grupo e o tempo no Rep(Eat) - Pontuação Total (F(1.84, 268.37) = 5.21, p = .008, η 2 = .034), o que sugere que os grupos evoluíram de formas distintas, destacando-se uma diminuição dos níveis de petisco contínuo no grupo de intervenção, no final do programa, e um aumento dos mesmos no grupo de controlo.
Apesar da Figura 3 demonstrar uma tendência em que o grupo de intervenção parece diminuir os níveis de comer descontrolado e comer emocional ao longo do programa, assim como parece aumentar os níveis de restrição cognitiva, contrariamente ao grupo de controlo, não se verificaram efeitos de interação e de tempo, respetivamente, nas subescalas de comer descontrolado (F(1.81, 159.53) = 0.20, p = .794, η 2 = .002; F(1.81, 159.53) = 0.23, p = .774, η 2 = .003), restrição cognitiva (F(1.69, 148.93) = 2.94, p = .064, η 2 = .032; F(1.69, 148.93) = 0.45, p = .605, η 2 = .005) e comer emocional (F(1.72, 150.97) = 3.20, p = .051 e η 2 = .035; F(1.72, 150.97) = 2.34, p = .110, η 2 = .026), sugerindo que não há diferenças significativas entre grupos, nas trajetórias destas variáveis, ao longo da intervenção.
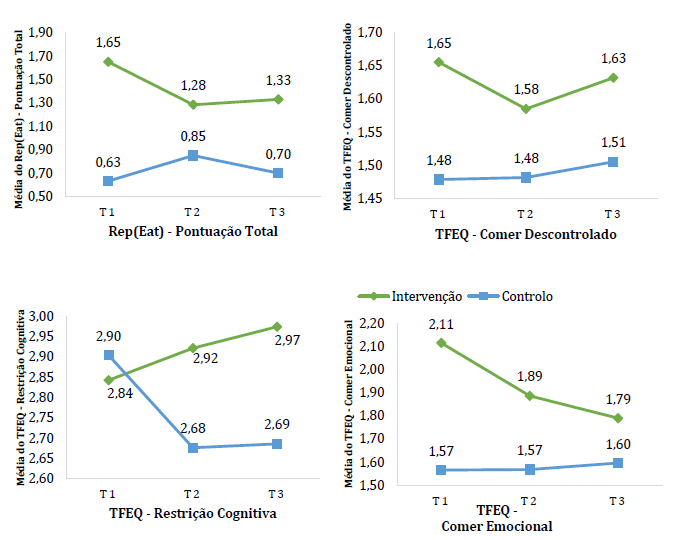
Figura 3 Evolução do Rep(Eat) e do TFEQ (subescalas de Comer Descontrolado, Restrição Cognitiva e Comer Emocional) ao longo da intervenção.
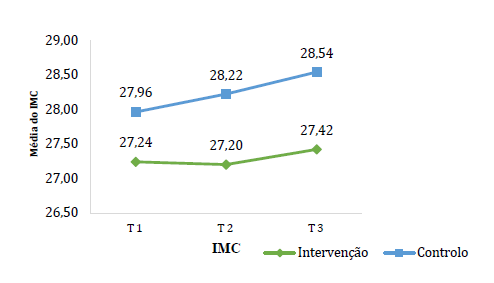
A Figura 4 representa a evolução do IMC ao longo da intervenção.
Apesar da Figura 4 demonstrar uma tendência em que que o grupo de controlo parece aumentar de forma mais percetível o IMC, quando comparado ao grupo de intervenção, não se verificou um efeito de interação entre o grupo e o tempo (F(1.78, 258.74) = 1.21, p = .296, η 2 = .008), sugerindo que não há diferenças nas trajetórias dos grupos ao longo da intervenção. Contudo, encontrou-se um efeito do tempo (F(1.78, 258.74) = 4.36, p = .017, η 2 = .029), o que sugere que ambos os grupos tiveram um aumento significativo do IMC ao longo do programa.
Adesão ao APOLO-Bari
Adesão ao APOLO-Bari
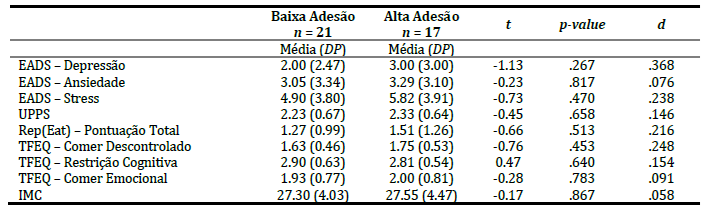
Para efetuar a análise, definiu-se adesão como “número sessões em que as participantes compareceram”. Portanto, as participantes foram divididas de acordo com o nível de adesão. O grupo de “baixa adesão” incluía todas aquelas que compareceram a menos de 80% das sessões programadas (até 9 sessões); o grupo de “alta adesão” incluía todas aquelas que compareceram a, pelo menos, 80% das sessões (10 ou mais).
Ao analisar se os resultados diferem perante uma maior ou menor adesão ao programa, obteve-se:
A Tabela 4 indica que não existem diferenças estatisticamente significativas entre os grupos de alta e baixa adesão, o que evidencia que as pontuações finais das variáveis de interesse não diferiram nos grupos.
Discussão
Este estudo pretendia testar a eficácia do APOLO-Bari numa amostra feminina portuguesa. De forma complementar, propusemo-nos a testar de que forma a variável de comportamento alimentar - TFEQ-21 - se relacionava entre si e com as restantes variáveis, assim como tornamos objetivo verificar se os resultados obtidos diferiam perante uma maior ou menor adesão ao programa.
Relativamente à análise de correlações, verificamos que, o grupo de controlo, em comparação ao grupo de intervenção, apresentou diversas associações, que variaram de moderadas a fortes, entre o TFEQ-21 e as restantes variáveis. Portanto, estes resultados ressaltam a importância de intervir, quer a nível do comportamento alimentar, quer a nível psicológico, uma vez que (1) os fatores emocionais estão intrinsecamente associados aos padrões alimentares; (2) uma abordagem clínica integrada, poderá ser mais eficaz na promoção de uma alimentação saudável e na psicopatologia alimentar.
Ao testar a eficácia verificamos mudanças positivas nas variáveis psicológicas e de comportamento alimentar, nomeadamente no EADS-21, em todas as subescalas, e no Rep(Eat) - Pontuação Total. Tornou-se então evidente que os níveis de depressão, ansiedade, stress e de petisco contínuo evoluíram de formas distintas entre grupos, percebendo-se aumentos desses níveis no grupo de controlo e diminuições no grupo de intervenção. Estas reduções contrariam Gill et al. (2019) que afirmaram que os níveis de depressão, reduzem expressivamente até aos 24 meses do pós-operatório e, posteriormente, aumentam. No mesmo sentido não corroboram outros resultados, que apontam que a ansiedade e o stress apenas reduzem a curto-prazo após a cirurgia (Boniecka et al., 2017; Gill et al., 2019) e que o petisco contínuo é o comportamento mais frequente após os 18 meses do pós-operatório, período em que os sujeitos alcançam uma estabilização do peso (Nicolau et al., 2015). Destaca-se ainda que lidar com emoções negativas pode afetar a seleção dos alimentos e a preferência dos sabores, favorecendo a perda de controlo e a predileção por alimentos com elevado teor calórico, beneficiando o aumento do peso (Boniecka et al., 2017). Assim, ao atenuar o sofrimento psicológico e ao prevenir os comportamentos alimentares desadaptativos - fortes preditores para o aumento do peso (Pinto-Bastos et al., 2019) - mais evidente se tornará o sucesso da cirurgia bariátrica, a longo-prazo. Verificamos ainda que 2.9% da variabilidade da ansiedade e stress, 2.5% da variabilidade da depressão e 3.4% da variabilidade do petisco contínuo são explicadas pela interação entre o grupo e o tempo. Isto indica que as diferenças entre os grupos ao longo do tempo são significativas, porém moderadas, em termos de magnitude. Embora os efeitos observados não sejam extremamente marcados, a sua consistência e significância estatística sugerem que são clinicamente relevantes. Portanto, estes resultados permitem evidenciar que, se este programa consegue ter impacto na trajetória destas variáveis, então está a atuar em fatores de risco importantes que, a longo-prazo, podem conduzir à recuperação do peso.
Observamos ainda diminuições significativas nos níveis de urgência negativa e um aumento significativo do IMC ao longo do programa, não se evidenciando evoluções distintas nas trajetórias dos grupos. Verificamos também que as trajetórias do TFEQ-21 (comer descontrolado, restrição cognitiva e comer emocional) não diferiram entre grupos, ao longo da intervenção. Contudo, deve considerar-se que estas variáveis, apesar de não revelarem um efeito de interação significativo, permitem deduzir, através das suas representações gráficas, tendências a trajetórias distintas para cada um dos grupos: (a) percebemos diminuições mais evidentes no grupo de intervenção, quando comparado ao grupo de controlo, nos níveis de urgência negativa. Uma vez que esta se tem associado a comportamentos de compulsão alimentar (Bekker et al., 2004), ao reduzi-la, estaremos a prevenir o aumento do peso após a cirurgia; (b) aumentos menos percetíveis no grupo de intervenção, em comparação ao grupo de controlo, no IMC. Esta tendência parece comprovar o estudo de Pinto-Bastos et al. (2019), que afirmava que não receber nenhuma intervenção específica, focada nos aspetos psicológicos e comportamentos pós-cirúrgicos, contribui para uma recuperação mais marcada do peso, a longo-prazo. Analisando ainda a urgência negativa e o IMC, percebemos, respetivamente, que 2.8% e 2.9% das variabilidades destas variáveis são explicadas pelo tempo. Isto evidencia que o tempo tem um impacto estatisticamente significativo nestas variáveis, embora a sua magnitude seja moderada; (c) uma diminuição dos níveis de comer descontrolado e de comer emocional no grupo de intervenção e um aumento dos mesmos no grupo de controlo. As reduções alcançadas no grupo de intervenção, contrariam os estudos de Nasirzadeh et al. (2018) e Colles et al. (2008), que apontaram, respetivamente, que o comer emocional é um comportamento que está presente no pós-operatório, surgindo no primeiro ano pós-cirúrgico e progredindo, de forma negativa, até ao terceiro ano de cirurgia; e que o comer descontrolado aumentou após o primeiro ano de cirurgia, contribuindo para uma menor perda de peso e para um maior sofrimento psicológico. Estes resultados podem indicar que o peso, no grupo de intervenção, poderá ter sofrido um impacto menos evidente, devido às diminuições alcançadas; (d) um aumento dos níveis de restrição cognitiva no grupo de intervenção e uma diminuição dos mesmos no grupo de controlo. O aumento verificado no grupo de intervenção corrobora as conclusões de Rieber et al. (2013), que apontava que após um ano de cirurgia, sujeitos com níveis mais elevados de restrição cognitiva apresentavam um peso mais baixo. Parece então que esta tendência poderá ter contribuído para um aumento menos evidente do IMC, no grupo de intervenção. Contudo, deve destacar-se que a literatura tem registado conclusões distintas entre a associação “maior restrição, menor peso”. Assim, os estudos de McGuire et al. (2001) e de Westenhoefer et al. (1999), afirmaram que níveis mais elevados de restrição estão associados a uma maior perda de peso e, por consequência, a um menor IMC. Por outro lado, Neumark-Sztainer et al. (2006), apontaram que uma maior restrição cognitiva conduzirá a comportamentos de compulsão alimentar e, consequentemente, potenciará o aumento do peso. Por último, é possível que estas tendências não tenham conduzido a resultados significativos, pelo facto de o tamanho da amostra ser reduzido. Além disso, se esta tendência se mantiver, estas diferenças podem tornar-se significativas em avaliações realizadas num momento mais tardio do pós-operatório. Dito isto, a fim de obter diferenças mais marcadas e resultados estatisticamente mais significativos, poder-se-ia beneficiar ao ter uma amostra maior e um acompanhamento a mais longo-prazo.
Ao analisar a adesão verificamos que esta não é um fator diferenciador dos resultados, uma vez que uma maior ou menor adesão ao programa não impactou os resultados obtidos no final da intervenção. Estes achados podem ser justificados pelo facto de o grupo de “baixa adesão” incluir todas as participantes mITT que, embora, comparecessem a menos sessões, apresentaram uma estabilização das pontuações desde o registo da avaliação intermédia, dada a ausência da verdadeira evolução no final da intervenção.
É ainda de destacar que o APOLO-Bari, tinha como objetivo a prevenção do aumento do peso, a prevenção do desenvolvimento de estados afetivos negativos e a prevenção do desenvolvimento de comportamentos alimentares desadaptativos, não se esperando, necessariamente, reduções nos níveis destas variáveis, mas uma estabilização dos mesmos. Também não era esperado que os resultados do grupo de controlo fossem significativamente piores do que os do grupo de intervenção ou ao longo do tempo. Portanto, por este constituir um grupo de risco - pelo facto de estarem perante o seu curso natural de desenvolvimento - era apenas expectável que ocorressem modificações/oscilações na trajetória das variáveis durante o acompanhamento e que, a longo-prazo, ocorresse uma recuperação de peso, como aponta a literatura.
Apesar da relevância deste estudo, o mesmo apresenta algumas limitações: (a) por ser constituído por uma amostra exclusivamente feminina, os resultados não podem ser generalizados para o sexo masculino (por exemplo, Kochkodan et al. (2018) demonstraram que o sexo feminino apresenta níveis de depressão superiores ao sexo masculino no pós-operatório, portanto se a amostra os incluísse, a trajetória do EADS - Depressão poderia ser distinta da aqui apresentada); (b) o tempo médio desde a realização da cirurgia e o final do acompanhamento/intervenção não era equivalente nos dois grupos. Ainda assim, admite-se que dois meses de diferença, num total de 36 meses de pós-operatório, não são explicativos da variabilidade de resultados encontrados. Como ressalta a literatura, quanto mais tempo decorre desde a cirurgia, maior a probabilidade de se desenvolver estados afetivos negativos e comportamentos alimentares problemáticos, o que não se verificou neste estudo. Portanto, se o tempo médio de acompanhamento fosse equivalente, acredita-se que os resultados seriam ainda mais significativos; (c) os tamanhos das amostras não são equivalentes para ambos os grupos, em parte, devido à grande taxa de abandono no grupo de intervenção. Portanto, poderiam existir resultados mais expressivos em termos de significância que, em alguns casos, não se verificou; (d) os grupos não foram randomizados, embora constituíssem amostras aleatórias; (e) a imagem corporal deveria ter sido alvo de avaliação, uma vez que se trata de uma variável psicossocial que tem sido associada a resultados relevantes na cirurgia bariátrica. Dado que a estética é um aspeto importante das expectativas da cirurgia, as medidas de avaliação aplicadas deveriam permitir identificar possíveis distorções associadas ao próprio corpo, visto que estas podem originar psicopatologias no comportamento alimentar, comprometendo o sucesso dos resultados cirúrgicos. No entanto, não há um consenso na literatura que demonstre que uma avaliação mais positiva da imagem corporal proporcionará um menor IMC (Bertoletti et al., 2019); (f) os resultados podem ter sido prejudicados pelo elevado número de itens avaliados.
Para estudos futuros, recomenda-se que estas limitações sejam ultrapassadas, a fim de obter resultados com maior significância estatística. Seria também pertinente aplicar esta intervenção em formato online, com o propósito de diminuir a taxa de abandono e reduzir os fatores que podem conduzir ao comparecimento de menos sessões - por exemplo, dificuldades de deslocação, razões económicas, incompatibilidade horária, pelo facto de a grande maioria dos sujeitos estar empregado, etc.; e estabelecer um programa de apoio com mais tempo de acompanhamento, para que os resultados se tornem mais evidentes estatisticamente.
Conclusão
O APOLO-Bari parece ser promissor na alteração do curso das variáveis de risco - depressão, ansiedade, stress e petisco contínuo - que contribuem para a recuperação do peso após a cirurgia. Apesar de não se ter verificado uma evolução distinta nas trajetórias das restantes variáveis, as suas tendências apontam um potencial impacto a longo-prazo. A evolução das variáveis em estudo contribuiu para um menor impacto no IMC, uma vez que este parece indicar um aumento menos percetível no grupo de intervenção, em comparação ao grupo de controlo. Estes resultados sugerem a importância de um acompanhamento multidisciplinar a longo-prazo, após a cirurgia bariátrica, que tanto atue nos aspetos comportamentais como psicológicos, que proporcione o conhecimento de estratégias relevantes, que auxilie na promoção de um maior bem-estar e propicie uma melhor adesão à mudança de estilo de vida desta população.
Declaração de contribuição de autoria credit
Ana Martins: visualização, curadoria dos dados, análise formal e redação do rascunho original. Marta de Lourdes: conceptualização, aquisição de financiamento, metodologia e investigação. Catarina Gomes: análise formal e redação - revisão e edição. Inês Ribeiro: curadoria dos dados e redação - revisão e edição. Eva Conceição: conceptualização, aquisição de financiamento, metodologia, administração do projeto, supervisão e redação - revisão e edição.