Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Psicologia, Saúde & Doenças
versão impressa ISSN 1645-0086
Psic., Saúde & Doenças vol.18 no.3 Lisboa dez. 2017
https://doi.org/10.15309/17psd180310
Viver com diabetes é “carregar uma cruz”: metáforas de idosos diabéticos tipo2
Living with diabetes is “carrying a cross”: metaphors of elderly diabetic
Carmen Elisa Travieso1, Álvaro Mendes2, & Liliana Sousa3,*
1 Departamento de Educação e Psicologia, Universidade de Aveiro, Aveiro, Portugal(carmentorrellas@hotmail.com);
2 Departamento de Ciências Médicas, Universidade de Aveiro, Aveiro, Portugal(alvaro.mendes@ibmc.up.pt) ;
3 Departamento de Educação e Psicologia; CINTESIS (Centro de Investigação em Tecnologias e Serviços de Saúde) Universidade de Aveiro, Aveiro, Portugal(lilianax@ua.pt)
Endereço para Correspondência
RESUMO
A diabetes mellittus é uma doença crónica cuja forma mais comum é a tipo 2. Em Portugal afeta mais de um quarto da população idosa. O tratamento está definido e é eficaz, dependendo da autogestão dos pacientes. Contudo, os dados mostram a frágil autogestão. As metáforas são modelos mentais que revelam a experiência vivida, permitindo aos profissionais adequar a intervenção. O objetivo deste estudo é analisar as metáforas de diabéticos tipo 2 idosos (≥ 65 anos), sobre “viver com diabetes” (reação ao diagnóstico, gestão das recomendações terapêuticas, principais desafios). Este estudo qualitativo e exploratório recorre à teoria cognitiva da metáfora explorando metáforas através de entrevistas semiestruturadas. A amostra compreende 17 participantes que relataram 114 metáforas. As entrevistas foram submetidas a análise de conteúdo pelo procedimento de análise sistemática de metáforas. Os principais resultados indicam: reação ao diagnóstico “mexeu comigo”; gestão das recomendações terapêuticas envolvem “pecar” e “habituar-se”; principais desafios incluem “acompanhar a cruz que Deus nos deu” e “ter cuidado”. Estas metáforas sugerem que os idosos diabéticos tipo 2 vivem numa “espiral”, que gira em torno da doença, sentindo vontade de se libertar e infringindo recomendações.
Palavras-chave: diabetes tipo 2, idoso, metáforas, autogestão, educação para a saúde
ABSTRACT
Diabetes mellitus is a chronic disease, being type 2 the more frequent form. In Portugal, it affects more than a quarter of the older population. The treatment is defined, but depends on patients' self-management. However, data shows that excellent self-management is low. Metaphors are mental models that reveal the lived experience, contributing to support the professionals adjusting intervention. This study aims to analyse metaphors of type 2 older (≥ 65 years) diabetics, about “living with diabetes” (reaction to diagnosis; management of therapeutic recommendations; main challenges). This qualitative and exploratory study uses the cognitive metaphor theory to uncover participants' metaphors through semi-structured interviews. The sample comprises 17 participants that reported 114 metaphors. The interviews were submitted to content analysis, based on the procedure of metaphors systematic analysis. Main findings show that: reaction to diagnosis involves “it distressed me”; management of therapeutic recommendations comprise “commit sins” and “to habituate”; main challenges include “carrying the cross God gave us” and “be cautious”. These metaphors suggest that the older type 2 diabetics live in a “spiral”, where all goes around the illness, feeling the need to free themselves by trespassing recommendations.
Keywords: diabetes type 2, older persons, metaphors, self-management, health education
A diabetes mellittus (DM) é uma doença crónica e progressiva cuja prevalência e incidência tem vindo a aumentar, principalmente na população idosa; desde 1975, é considerada pela Organização Mundial de Saúde um problema de saúde pública (SPD, 2014; WHO, 2009). A DM envolve doenças metabólicas caracterizadas por hiperglicemia: ocorre porque o pâncreas não produz insulina (tipo 1: DMT1); e quando o pâncreas não produz insulina suficiente ou através da combinação da reduzida capacidade do pâncreas para produzir insulina com a resistência a esta ação (tipo 2: DMT2) (e.g., Camp, Fox, Skrajner, Antenucci & Haberman, 2015).
A DMT2 é a forma mais comum da doença, correspondendo a cerca de 90% dos casos, e ocorrendo sobretudo em adultos após a quarta ou quinta década de vida. Afeta cerca de 10% das pessoas com ≥ 70 anos e em Portugal atinge mais de um quarto da população entre os 60 e os 79 anos (e.g., SPD, 2014). Em Portugal, estima-se que 8% a 15% das mortes na população adulta estão associadas a má autogestão da DMT2 (WHO, 2009). A doença exige significativos recursos económicos, para as medidas de promoção da autogestão e para o tratamento das complicações associadas (como doenças cardiovasculares e renais, cegueira e amputação de membros). Em Portugal, em 2013, os gastos com a diabetes representavam 0,9% do PIB (Produto Interno Bruto) e 9% dos gastos totais em saúde (SPD, 2014).
O tratamento (não curativo) da DMT2 depende da capacidade de autogestão dos pacientes, pois envolve mudanças no estilo de vida (incluindo redução de peso, dieta diabética, exercício físico e avaliação regular da glicémia). Os dados apontam para a frágil autogestão: o controlo da glicemia (HbA1c <7,0%) é alcançado em menos de metade das pessoas com DMT2 (Norris et al., 2002); e apenas cerca de 20% dos pacientes são ótimos e consistentes autogestores (Alberti, 2002; Bazata, Robinson & Grandy, 2008; Gardete-Correia et al., 2010). Assim, o desafio nos cuidados de saúde é aumentar os pacientes diabéticos bons autogestores, sobretudo os mais velhos onde a incidência é superior.
Os baixos níveis de autogestão têm sido associados a circunstâncias da experiência de viver com DMT2 (Funnell & Weiss, 2008; Gardete-Correia et al., 2010; Jiménez & Dávila, 2007): as caraterísticas das recomendações terapêuticas que são complexas, intrusivas e inconvenientes, envolvendo tarefas práticas, cognitivas e emocionais, e exigindo ajuste diário; a necessidade de adaptações sociais e comportamentais (como alimentação e atividade física), quando os pacientes aderem melhor a aspetos biomédicos (medicação). Também têm sido indicados fatores como comunicação insuficiente do profissional de saúde com o paciente e o escasso apoio familiar e social (Gardete-Correia et al., 2010). Nas pessoas idosas, há complexidade e desafios acrescidos à autogestão da DMT2 (Camp et al., 2015): dependência de cuidadores in/formais; gestão de co-morbilidades e síndromes geriátricos (como depressão, comprometimento cognitivo, quedas, fragilidade, dependência funcional).
Em Portugal, o Programa Nacional de Prevenção e Controlo da Diabetes é dos mais antigos programas de saúde pública (início em 1979 e permanentemente atualizado), apresentando as Consultas de Diabetes como intervenção estratégica dos Cuidados de Saúde Primários (integram a carteira básica de serviços das USF – Unidades de Saúde Familiar). Em 1992 foi introduzido o DiabCare, baseado na Declaração de St. Vincent, um instrumento de garantia da avaliação contínua da qualidade dos cuidados. E em 1997 foi introduzido o Guia do Diabético, para promover o papel ativo do diabético no autocuidado. Apesar destas medidas que envolvem apoio de proximidade, as dificuldades de autogestão mantêm-se. Neste contexto, a literatura sugere a necessidade de ajustamento nos modelos de cuidados em saúde (Funnell & Anderson, 2004; Sousa & Rodrigues, 2012; Worswick et al, 2013; Grillo, et al, 2016).
Tradicionalmente, os cuidados de saúde assentam na perspetiva biomédica, mas têm incorporado abordagens colaborativas e/ou centradas na pessoa (Worswick et al, 2013). Os modelos biomédicos tradicionais foram desenvolvidos com sucesso para o tratamento e cura de doenças agudas; são centrados na doença e os profissionais de saúde são os especialistas responsáveis pelo tratamento e resultados experienciados pelos pacientes. À medida que as doenças crónicas se tornaram mais prevalentes, esse modelo foi alargado a estas doenças e doentes. No modelo tradicional, o sucesso dos pacientes é aferido pelo cumprimento (compliance) das prescrições/instruções dos profissionais; ou pela adesão (adherence), que permite alguma autonomia ao doente em termos de como seguir as instruções (Funnell & Anderson, 2004). Neste contexto, desenvolveram-se programas educativos (usando estratégias motivacionais e comportamentais) para aumentar o nível de cumprimento/adesão dos doentes. A vasta literatura indica que estes programas tendem a ser pouco efetivos, sobretudo porque não correspondem à realidade da DMT2, sobretudo porque os programas de cuidados predeterminados são inadequados à DMT2, que requer diariamente múltiplas decisões de autocuidado e exige ajustamentos ao longo da vida (Funnell & Weiss, 2008; Bazata, Robinson & Grandy, 2008; Larkin et al, 2015).
Assim, é necessária uma abordagem que reconheça os pacientes como responsáveis pela gestão da DMT2. Então, um plano de cuidado para ser bem-sucedido tem de encaixar nos objetivos, prioridades e estilo de vida do paciente, e responder às exigências da DMT2 (Funnell & Weiss, 2008). A literatura sugere incorporar abordagens centradas na pessoa que empoderem os pacientes (Sousa & Rodrigues, 2012; Funnell & Weiss, 2008; Worswick et al., 2013). O empoderamento do paciente define-se por o ajudar a descobrir e desenvolver a sua capacidade de ser responsável pela sua vida, reconhecendo que apesar dos profissionais de saúde serem especialistas nos cuidados em DMT2, o diabético é especialista na sua vida (Funnell & Weiss, 2008). Esta abordagem reconhece que ter conhecimento sobre uma doença não é o mesmo que saber o que é para cada pessoa viver e gerir a doença. O empoderamento não é uma técnica ou estratégia, mas uma perspetiva que guia cada encontro (consulta), exigindo que profissionais e pacientes adotem novos papéis. O papel do paciente é estar bem informado e ser parceiro ativo no seu cuidado; o papel dos profissionais de saúde é ajudarem os pacientes a tomarem decisões informadas (Funnell & Weiss, 2008). Neste contexto, a autogestão (em alternativa ao cumprimento e adesão) tornou-se cada vez mais relevante nos cuidados em diabetes. A autogestão define-se como a capacidade do paciente para gerir sintomas, tratamentos, consequências físicas e psicossociais, e para fazer mudanças no seu estilo de vida inerentes a viver com uma doença crónica (Heinrich et al, 2010).
Torna-se relevante saber o que é viver com DMT2 e ser idoso, sendo que a experiência vivida da DMT2 tem sido associada a: reação ao diagnóstico (enfrentamento inicial); gestão das recomendações terapêuticas; principais desafios (Broadbent, Donkin, & Stroh, 2011). A adoção de comportamentos de autogestão é influenciada pelas crenças, com frequência reveladas através de metáforas. Desde a publicação do texto de Sontag (1977), que os problemas de saúde têm sido representados em metáforas, pois revelam a experiência vivida, crucial para entender como os pacientes vivem e enfrentam a doença. As metáforas são centrais na compreensão, pensamento e ação, pois são estruturas mentais individuais que refletem as crenças, que tornam as pessoas capazes de simplificar aspetos complexos e abstratos do seu mundo, relacionando fenómenos complexos com algo mais concreto e previamente experienciado (Simseka, 2014; Saban, 2010; Lakoff & Johnson, 1980). A comunidade e a cultura influenciam a construção de metáforas. O uso de metáforas é comum na linguagem diária, embora quem as usa e quem as ouve possa não ter noção do seu papel no pensamento e ação (Lakoff & Johnson, 1980). As pessoas usam metáforas para (Michael & Katerina, 2009): expressar ideias e conceitos dificilmente representados em linguagem literal; compactar a complexidade da experiência; comunicar ideias de forma mais vivida. A essência da metáfora é compreender e experienciar uma coisa como sendo outra (Lakoff & Johnson, 1980); por exemplo: “tempo é dinheiro”.
As metáforas têm vindo a ser usadas em investigação, inicialmente na educação, para analisar o que é ensinar e aprender e cada vez mais em psicologia da saúde (Simseka, 2014; Saban, 2010). Por exemplo, verificam-se diversos estudos que exploram as metáforas sobre diabetes considerando culturas (Huttlinger, et al., 1992). Têm sido identificadas algumas dificuldades, sobretudo na recolha de dados, nomeadamente em grupos com baixa literacia, que têm dificuldade em entender e identificar metáforas (isto é, têm dificuldade em compreender o conceito, mas usam metáforas com frequência) (Michael & Katertina, 2009). As metáforas também têm sido utilizadas em intervenções; por exemplo, o programa centrado na metáfora “Capitão de Navio” (Solberg et al., 2014), baseado nos modelos centrados na solução e desenhado para promover competências de autogestão em diabéticos. Os participantes consideraram aquela metáfora facilitadora do seu processo de capacitação em termos de autogestão, pois é uma ferramenta prática que podem usar nas situações diárias.
O objetivo deste estudo é aprofundar o conhecimento sobre as metáforas de idosos (≥ 65 anos) diabéticos tipo 2 (com diagnóstico ≥ 5 anos) acerca do que é viver com a diabetes (reação ao diagnóstico, gestão das recomendações terapêuticas e principais desafios). Este estudo foi realizado em Portugal, o país europeu com maior incidência da doença. Os resultados têm implicações para a prática clínica, revelando as metáforas de idosos diabéticos tipo 2 que poderão estar a influenciar a sua autogestão. Permite aos profissionais de saúde apreender a compreensão, pensamento e ação desses diabéticos, facilitando a adequação da intervenção e o empoderamento.
MÉTODO
Este é um estudo qualitativo e exploratório que recorre à teoria cognitiva da metáfora (Lakoff & Johnson, 1980; Lakoff, 1993).
Participantes
A amostra inclui 17 participantes, com idade entre os 68 e 96 anos (média etária: 78,41 anos), distribuídos pelos seguintes grupos etários: 68-77 anos = 9; 78-87 anos = 5; 88-97 anos = 3. Em termos de sexo, 11 são mulheres. Quanto à escolaridade: sem escolaridade formal = 5 participantes; até 4 anos de escolaridade = 2; 5 a 12 anos de escolaridade = 10. Sobre comorbilidades, 3 participantes indicam não existir; os restantes 14, apresentam diversas combinações de DMT2 com hipertensão, artroses, doença cardiovascular e/ou pancreatite. Nove participantes relatam história familiar de diabetes.
Material
Foi elaborado um guião semiestruturado para facilitar e potenciar a expressão de metáforas centradas no tópico em estudo. A entrevista iniciava-se com a introdução do tema e algumas questões sobre a experiência de ser idoso diabético tipo 2: Quando soube que tinha diabetes? Como reagiu ao diagnóstico? Que tratamento lhe recomendou a equipa que o acompanha? Como gere essas recomendações no seu quotidiano? O que pensa ser mais difícil/fácil? Que desafios enfrenta?
Ao longo da entrevista, introduzia-se a noção de metáfora de forma simples e com exemplos (como: “estar triste como a noite”, “ser lindo como o sol”); e indicava-se que considerassem a formulação: “a diabetes é como … porque …”; ou “que imagem representa a diabetes para si”. Alguns participantes expressavam metáforas na sequência destas indicações, outros mantinham dificuldades. Como a literatura indica que na linguagem quotidiana as pessoas usam com frequência metáforas, optou-se por aprofundar a entrevista, explorando sentimentos e vivências da doença, e deixando as metáforas emergir (Lakoff, 1993; Cameron & Stelma, 2004). No final da entrevista, foram recolhidos dados sociodemográficos (sexo, idade, estado civil e escolaridade), tempo do diagnóstico da DMT2, existência de comorbilidades e presença de história de diabetes na família.
Procedimento
O método de amostragem foi intencional e não-probabilístico. Optou-se por contactar IPSS (Instituições Privadas de Solidariedade Social), com valência de ERPI (Estrutura Residencial para Pessoas Idosas) e/ou Centro de Dia/Convívio. O primeiro contacto ocorreu com duas IPSSs do município de Aveiro, foi realizado presencialmente pela primeira autora junto da direção, para apresentação do projeto e solicitar autorização, que foi concedida. As direções indicaram um enfermeiro da instituição para mediar a identificação e contacto com potenciais participantes. Em seguida, o projeto foi explicado ao enfermeiro, assim como os critérios de inclusão (idade ≥ 65 anos; diagnóstico de DMT2 há ≥ 5 anos, para garantir uma experiência vivida com a doença; orientados no tempo e no espaço); e exclusão (dificuldades de expressão e compreensão). O enfermeiro com base nos processos clínicos efetuava a seleção dos potenciais participantes e contactava aqueles que cumpriam os critérios; aqueles que aceitavam colaborar eram indicados à primeira autora, que se dirigia à instituição para uma reunião com o potencial participante, onde explicava o projeto e a colaboração solicitada. Todos os potenciais participantes aceitaram colaborar, e foi marcada a data, hora e local para a entrevista e obtido o consentimento livre e informado. As entrevistas decorreram em instalações das instituições em locais privados. A recolha da amostra terminou com a saturação dos dados (os dados já foram referidos durante a recolha de dados) (Mason, 2010). Foi utilizada a avaliação inter-juízes para determinar a saturação: a primeira autora (entrevistadora) anunciou quando considerou que a saturação foi atingida; os outros dois autores leram de forma independente as entrevistas e indicaram a sua concordância. A saturação foi atingida com 17 entrevistas, duração média de 16 minutos (de 9 a 78 minutos).
Análise de dados
As entrevistas foram gravadas, ouvidas na totalidade e transcritas. A análise das metáforas seguiu o procedimento de análise sistemática de metáforas (Lakoff & Johnson, 1980), essencialmente uma forma de análise de conteúdo (Moser, 2000), que foi operacionalizada num processo de clustering em três fases (Antón & Goering, 2015).
A primeira fase envolve identificar e preparar as metáforas para codificação, e implicou ler as transcrições e identificar todas as metáforas elaboradas pelos participantes, considerando a frase (contexto). As metáforas teriam de envolver os seguintes elementos (Moser, 2000): i) o tópico (ou tema) estar incluído nos objetivos do estudo; ii) ser explícito o veículo (elemento a que é comparado o tópico); iii) ser clara a relação entre tópico e veículo. Nesta fase também se prepararam as metáforas, escolhendo a frase que melhor representava cada uma; neste processo foi respeitada a formulação dos participantes, embora em frases muito longas tenham sido escolhidas as partes mais representativas. Este processo foi realizado pela primeira autora e revisto pela terceita autora; identificou-se um total de 114 metáforas; um participante elaborou 9 metáforas (máximo) e 1 participante elaborou 2 (mínimo).
A segunda fase compreende o processo de organização das metáforas de acordo com os três subtemas em estudo (reação ao diagnóstico; gestão das recomendações terapêuticas; principais desafios). Tratou-se de um processo de sucessivo refinamento em que a primeira autora organizou as metáforas, que foi depois discutida com os outros autores; este processo decorreu até se alcançar total concordância entre juízes.
A terceira etapa inclui o processo de categorização em cada subtema em estudo. Cada autor leu as metáforas em cada subtema e desenvolveu uma listagem de categorias que indicassem representações distintas, escolhendo uma metáfora que melhor representasse a ideia. Depois reuniram para comparar e discutir as propostas. Esse processo repetiu-se até chegarem a acordo. Em seguida, os juízes categorizaram de forma independente cada metáfora, para garantir a adequação do sistema. Posteriormente reuniram para analisar as (dis)concordâncias; a concordância entre juízes (valor calculado pela divisão de número de concordâncias pelo total de concordâncias e discordâncias) foi de 96,5%, o que indica excelente fiabilidade (Miles & Huberman, 1984). Por fim, discutiram as discordâncias e esse processo conduziu à total concordância.
RESULTADOS
Foram enunciadas 114 metáforas, 68 (59,6%) formuladas por mulheres e 64 (40,4%) por homens (Quadro 1). Os participantes sem escolaridade formal elaboraram 26 (22,8%) metáforas; os participantes com até 4 anos de escolaridade indicaram 17 (14,9%); e aqueles com ≥ 5 anos de escolaridade formularam 71 metáforas (62,3%).
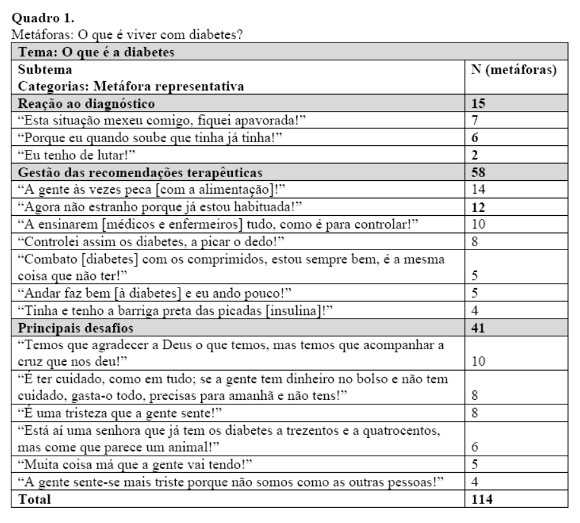
Reação ao diagnóstico
Neste subtema foram formuladas 15 metáforas (Quadro 1), 9 (60%) por mulheres. Os participantes sem escolaridade formal indicaram 5 (33,3%), aqueles com até 4 anos de escolaridade elaboraram 1 (6,7%) e os com ≥ 5 anos de escolaridade enunciaram 9 metáforas (60%). Foram categorizadas três metáforas representativas.
A metáfora “esta doença mexeu comigo, fiquei apavorada” (7 participantes) permite distinguir: os participantes que já conheciam a gravidade da doença, que indicam que foi “uma notícia muito forte”, porque sabem o que envolve (“fiquei assim mais confrontada porque vi o que a minha mãe sofreu”); e aqueles que se aperceberam da gravidade perante o diagnóstico (“sabia que havia diabéticos, não sabia era o quão mau era ser diabético”). A metáfora “porque eu quando soube que tinha já tinha” (6 participantes) revela surpresa com o diagnóstico, principalmente porque perceberam que já tinham e não sabiam (“quando recebi o diagnóstico, fiquei a saber que já a deveria ter e não me apercebi”), pois não sentiam nada (“devia ter antes, mas nunca senti nada”). A metáfora “eu tenho que lutar” (2 participantes) indica que perante o diagnóstico, mesmo estando preocupados, alguns participantes decidem enfrentar a doença e “seguir em frente”.
Gestão das recomendações terapêuticas
Neste subtema foram formuladas 58 metáforas (Quadro 1), 33 por mulheres (56,9%). Em relação à escolaridade: os participantes sem escolaridade formal elaboraram 13 metáforas (22,4%); aqueles com até 4 anos de escolaridade indicaram 7 (12,1%); os com ≥ 5 anos formularam 38 (65,5%). Foram categorizadas 7 metáforas.
Na metáfora “a gente às vezes peca [com a alimentação]” (14 participantes) destacam-se os cuidados alimentares, centrados no que podem e não podem comer (acentuando que não podem comer doces), mas revelando dificuldades (“eu como tudo, quer dizer, bolos é que eu não toco, só assim ao sábado”), porque gostam de comer esses produtos. “Pecar” é associado a: “às vezes como um bocadito de doces”, sabendo que não é recomendado (“às vezes comemos coisas que nos fazem mal”) e até reconhecendo efeitos negativos (“quando me descuido e como qualquer coisita mais de doce, sei que me afeta”). A metáfora “agora não estranho porque já estou habituada” (12 participantes), revela que os participantes reconhecem a necessidade de adotar determinado estilo de vida (“regrar”, “equilibrar”, “controlar”) adequado a viver com a doença; mas consideram difícil, pois “os diabetes não doem e a gente facilita”; é com o tempo que se vão “adaptando” e “habituando”. A metáfora “a ensinarem [médicos e enfermeiros] tudo, como é para controlar” (10 participantes) foca a importância dos profissionais de saúde na gestão das recomendações terapêuticas (“a médica de família e a enfermeira picam-me o dedo e assentam no cartãozinho”); os participantes salientam que os médicos e enfermeiros “ajudam”, “ensinam” e estão “disponíveis” (“houve uma altura que o enfermeiro ia lá a casa, com medo que me desse alguma coisa”). Contudo, por vezes questionam afirmações desses profissionais: “Há coisa de um mês, quando o médico disse “Agora está uma jovem”, não tem nada [diabetes em valores normais] … pensei: de certeza? Uma jovem já com 74 anos?”
Na metáfora “controlei assim os diabetes, a picar o dedo” (8 participantes) é referido que controlam a glicemia (descrita por: “picar o dedo”), para saber o valor do açúcar no sangue (“vemos a potência da diabetes: altos ou baixos”) e assim “controlar” a diabetes. Alguns participantes consideram que “ora têm, ora não têm” diabetes, dependendo dos valores da glicemia; por exemplo: “eu às vezes comia um bolo e daí a um bocado sentia que já estava com diabetes e ia medir, e tinha, mas no dia seguinte, já não tinha!” Vários participantes referem ter “medo de picar o dedo”: “com a máquina (…) dou a pica e dói um bocadinho, eu viro a cara para a porta, aponto e já está, começa logo a sair uma pintinha de sangue, já dá para eu pôr lá na palhetazinha!” Contudo os participantes não compreendem os valores da glicemia: “não sei porque às vezes estão baixos, outras vezes estão altos, (…) eu sei lá!” Na metáfora “combato [diabetes] com os comprimidos, estou sempre bem, é a mesma coisa que não ter” (5 participantes) é considerado suficiente tomar a medicação (“o tratamento é simples: é só tomar comprimidos”) para gerir a doença, embora alguns indiquem ser importante conjugar com cuidados alimentares. Um participante refere: “os comprimidos andam sempre comigo, é como a mulher: não a esqueço, não a deixo”.
Na metáfora “andar faz bem [à diabetes] e eu ando pouco” (5 participantes) reconhecem a necessidade de exercício físico regular na gestão da doença, mas os participantes não seguem esta recomendação: alguns esquecem-se e não incluem a atividade física na sua rotina (“comprei uma bicicleta, mas não utilizo”); outros não o fazem devido a outros problemas de saúde (“tenho problemas na coluna”). A metáfora “tinha e tenho a barriga preta das picadas [de insulina]” (4 participantes), envolve participantes que têm de administrar insulina (“picar a barriga”), relatado como algo desagradável (“estava a picar e eu sempre com a cara virada para trás”).
Principais desafios
Neste subtema foram elaboradas 41 metáforas (Quadro 1), 26 por mulheres (63,4%). Os participantes sem escolaridade elaboraram 8 metáforas (19,5%); aqueles com até 4 anos de escolaridade indicaram 9 (21,9%); e os com ≥ 5 anos de escolaridade indicaram 24 (58,6%). Categorizaram-se 6 metáforas.
A metáfora “temos que agradecer a Deus o que temos, mas temos que acompanhar a cruz que nos deu” (10 participantes) envolve participantes que aceitam a doença por motivos religiosos ou porque percebem nada mais haver a fazer (“a gente não quer aceitar, mas temos de aceitar”; “tenho que aturar estes diabos toda a vida”). A metáfora “é ter cuidado, como em tudo; se a gente tem dinheiro no bolso e não tem cuidado, gasta-o todo, precisas para amanhã e não tens” (8 participantes) veicula a necessidade de evitar o que “não é bom para a diabetes” (“é uma doença perigosa”), incluindo os “pecados” alimentares e evitar o stress (“qualquer preocupação, que ela [diabetes] salta cá dentro”).
A metáfora “é uma tristeza que a gente sente” (8 participantes) traduz o impacto emocional associado a viver com uma doença “má” e “exigente” (“controlo diário”), marcado por “tristeza” e “frustração” (“é uma chatice”). A tristeza associa-se a: saber que é uma doença grave (“vivo triste por ter diabetes, estou a sofrer, sei que é grave”; “pode ser a causa da minha partida para o outro mundo”); ter dores (“às vezes tem-se dores (…) e há aqueles dias para fazer o curativo que doem muito”); ter restrições alimentares (“não poder comer de tudo… a mim faz diferença”); e num caso por ter implicado institucionalização (“para mim ter diabetes é estar fora da minha casa, vim para o lar para não estar sozinha em casa”).
A metáfora “está aí uma senhora que já tem os diabetes a trezentos e a quatrocentos, mas come que parece um animal” (6 participantes) envolve a crítica dos participantes a outros diabéticos que não têm os cuidados adequados (“acho que não têm amor ao corpo delas, (…) se a pessoa não quer deixar de comer aquilo que lhe faz mal aos diabetes, não tem força de vontade, não tem amor à vida dela”); também sentem ter um papel preventivo na vida de outros (“incentivo quem ainda não os tem, a ter cuidado para não os ter; digo às vezes aos meus netos, que eles gostam dos doces”).
Na metáfora “muita coisa má que a gente vai tendo” (5 participantes) são revelados diversos problemas associados à diabetes, realçando que vai “piorando” (“primeiro foi a diabetes, depois o coração e não se sabe o que vem a seguir”) e sugerindo vários aspetos negativos associados (“são feridas que demoram a cicatrizar”; “enfraquecimento”; “outras doenças”). A metáfora “a gente sente-se mais triste porque não somos como as outras pessoas” (4 participantes) revela que os participantes ficam tristes e sentem-se “inferiores” porque não podem fazer o que os outros (não diabéticos) fazem, o que acarreta isolamento e evitamento de relações sociais: “se quiser ir comer fora, já não posso ir, porque tenho de mandar fazer o comer à parte”; “nós estamos numa sociedade onde não podemos desfrutar da mesma coisa dos outros”; “retraio-me, convidam-me para certas coisas, mas eu dou uma desculpa, que não posso ir”.
DISCUSSÃO
As metáforas são poderosos modelos mentais que estruturam as perceções, pensamentos e ações (Lakoff & Johnson, 1980). Em termos do que é viver com a DMT2, a reação ao diagnóstico marca o primeiro confronto, pautado por medo e surpresa (Camp et al., 2015). Os diabéticos idosos referem que o diagnóstico “mexeu com eles”, gerando forte reação emocional pautada por medo e preocupação. Nos participantes com história familiar de DMT2, essa reação é reforçada por terem assistido ao sofrimento relacionado com a doença dos familiares. Os restantes apercebem-se da gravidade da doença quando lhes é transmitido o diagnóstico. Em simultâneo, os participantes revelam surpresa perante o diagnóstico (quando soube que tinha já tinha), pois não entendem como podiam ter uma doença tão grave sem sentirem sintomas acentuados. Mas a DMT2 não se anuncia de forma evidente, podendo mesmo ser assintomática durante anos. Mesmo os primeiros sintomas (como: polidipsia, poliúria, polifagia, perda de peso, fadiga, formigueiros, dormências e visão enevoada) podem não ser associados pelo indivíduo à DMT2, mas quando relatados ao médico, serão efetuados os exames de diagnóstico. Os participantes revelam estranheza por terem uma doença sem sintomas evidentes, indiciando uma perspetiva tradicional, ou seja: vamos ao médico quando estamos doentes e sabemos que estamos doentes porque nos sentimos mal. Os sintomas silenciosos da DMT2 dificultam o entendimento da doença e também a autogestão (porque não dói, nem se sente). Contudo, a literatura sugere que muitos pacientes (por terem familiares diabéticos ou porque conhecem diabéticos) já suspeitam da doença, e com frequência ficam aliviados por terem sido diagnosticados (Peel, Parry, Douglas & Lawton, 2004). Alguns pacientes, após a reação inicial, vão revelando confiança e elaboram a metáfora “temos de lutar”.
Viver com a DMT2 é sobretudo gerir as recomendações terapêuticas. Nas metáforas dos participantes destaca-se o “pecado”, sobretudo em termos alimentares (comem doces); ou seja, conhecem as recomendações alimentares, sabem que é um erro, mas “pecam”. A dieta diabética pode ser sentida de modo repressivo, pois exige diversas restrições e adaptações que podem ser contrárias aos gostos e estilos de vida (Funnell & Anderson, 2004). Os participantes reconhecem que a gestão das recomendações exige “habituação” dificultada pelas caraterísticas da doença: “não doem e a gente facilita”. A habituação é descrita como “regrar”, “equilibrar” e/ou “controlar”, verbos comuns na literatura e prática em DMT2, que indicam continuidade e decisões diárias (Funnell & Weiss, 2008). Os participantes reconhecem o apoio dos profissionais de saúde para “controlarem” a doença. De facto, esse apoio é decisivo, mas não pode criar a ilusão que os profissionais tratam de tudo e que ao diabético basta seguir as instruções, em particular quando o modelo biomédico ainda predomina nas crenças em saúde (Worswick et al, 2013).
As metáforas também revelam alguns mal-entendidos, sobretudo relativos ao controlo da glicemia e ao papel da medicação na gestão da doença. Os participantes relatam que controlaram a diabetes a “picar o dedo” (expressão que usam para descrever o processo de obtenção de sangue para verificar os valores da glicemia), mencionando que os valores baixos indicam que não têm diabetes; e os altos revelam que têm diabetes. Parecem não compreender porque e para quê controlam a glicemia; na sua perspetiva aparenta ser para ver se têm ou não diabetes naquele momento, e sugere que avaliar a glicemia é um fim, e não um meio para ajustar o estilo de vida (Broadbent, Donkin, & Stroh, 2011). É possível que os profissionais ao tentarem ser empáticos e ajustarem a sua linguagem aos pacientes possam induzir este erro; por exemplo, quando os valores de glicemia estão ajustados, os profissionais tendem a dizer está tudo bem, normal ou controlado, o que pode reforçar o mal-entendido dos participantes. Alguns participantes indicam que basta tomar os comprimidos para gerir a doença, sugerindo uma visão tradicional em que a medicação cura/trata a doença.
A DMT2 é uma doença crónica progressiva, por isso há sempre novos desafios. A metáfora “temos que agradecer a Deus o que temos, mas temos que acompanhar a cruz que nos deu” é a mais referida pelos participantes, indicando uma aceitação baseada na fé acompanhada de sacrifício, o que parece enraizado na tradição judaico-cristã prevalente em Portugal (Raballo et al., 2012). Também referem que é necessário “ter cuidado”, evitando o que faz mal à diabetes, e salientando os aspetos que consideram mais difíceis de controlar (principalmente o stress). Revelam que viver com a doença é triste, pois sentem dores e têm restrições (como alimentares ou mesmo ter de ser institucionalizado). Sabem que vai “piorando” e acarreta “coisas muito más”, referindo-se sobretudo aos problemas de visão e amputações que veem acontecer a outros diabéticos. Além disso, sentem-se “inferiores”, em particular porque não podem comer o que querem (como os outros), levando-os a evitar o contacto social. E são muito críticos em relação aos outros diabéticos, principalmente aqueles que não seguem as recomendações terapêuticas, provavelmente um mecanismo de defesa em relação à sua fragilidade perante a doença.
As metáforas elaboradas pelos idosos com DMT2 sugerem que viver com a diabetes é experienciar uma espiral. Em matemática a espiral é uma curva plana que gira em torno de um ponto central (polo): os diabéticos tipo 2 vivem em torno da DMT2, sentindo vontade de se libertar e, com frequência, infringindo as recomendações terapêuticas; mas sempre que se tentam afastar ou libertar, a doença chama por eles e voltam à espiral. Integrar e equilibrar a vida com a DMT2, num momento dos desafios inerentes à velhice, é um processo que requer do paciente a assunção da responsabilidade pela doença, considerando o seu contexto de vida, valores e prioridades.
Recomendações para a prática clínica
As metáforas são reveladoras da compreensão e ação da pessoa perante a DMT2, por isso é pertinente que os profissionais estejam atentos às metáforas que os pacientes elaboram durante a consulta. Além disso, os profissionais poderão considerar as suas metáforas, pois na tentativa de ser empático com o doente podem, sem intenção, estar a transmitir ou reforçar metáforas não favoráveis à autogestão. Os resultados apontam para a dificuldade dos idosos diabéticos tipo 2 saírem da perspetiva tradicional (centrada em seguir indicações dos profissionais) e abraçarem a necessidade de serem “capitães do navio” (Solberg et al., 2014). Sugere-se que se pode usar esta metáfora, ou outra com significado similar, para ajudar os diabéticos a compreenderem e assumirem a autogestão. Além disso, parece importante os profissionais sublinharem que para a DMT2 não existe uma receita (ou uma medicação), nem um plano estruturado e predeterminado de cuidados; existem recomendações que têm de ser ajustadas e equilibradas diariamente por quem vive a doença (Camp et al., 2015).
Limitações e perspetivas de pesquisa
A principal limitação deste estudo é o reduzido tamanho da amostra, apesar de ter ocorrido a saturação dos dados. Uma amostra maior permitiria compreender a associação com dados sociodemográficos (como sexo e escolaridade). Em estudos posteriores será relevante considerar a evolução da doença, principalmente comparando as pessoas que não/administram insulina, pois os resultados sugerem que tomar insulina é um medo dos participantes, que pode acarretar a elaboração de metáforas diferentes. Também parece ser relevante comparar pessoas mais e menos idosas e considerar outros fatores como a dependência funcional (exige cuidadores). Pode ser importante estudar as metáforas em pessoas não idosas, para comparar com as idosas, pois não é claro neste estudo como esta fase da vida está a influenciar a vivência da DMT2. Além disso, futuros estudos poderão explorar metáforas dos profissionais de saúde e familiares, para compreender como interagem com as metáforas dos diabéticos e podem influenciar a autogestão da doença.
AGRADECIMENTOS
Este artigo foi apoiado pelo FEDER, operação POCI-01-0145-FEDER-007746 financiada pelo Programa Operacional Competitividade e Internacionalização – COMPETE2020 e por fundos nacionais através da FCT - Fundação para a Ciência e a Tecnologia, âmbito do CINTESIS, R&D Unit (reference UID/IC/4255/2013).
REFERÊNCIAS
Alberti, G. (2002). The DAWN (Diabetes Attitudes, Wishes, and Needs) study. Practical Diabetes International, 19(1), 22-24. DOI: 10.1002/pdi.305 [ Links ]
Antón, M., & Goering, E. (2015). Understanding patients' voices: A multi-method approach to health discourse. Indiana University: Purdue University Indianapolis. doi: 10.1075/pbns.257 [ Links ]
WHO (2009). Health in the European Union: trends and analysis. WHO (World Health Organization), European Observatory on Health Systems and Policies. Retirado de http://www.euro.who.int/__data/assets/pdf_file/0003/98391/E93348.pdf . [ Links ]
Worswick, J; Wayne, C; Bennett, R; Fiander, M; Mayhew, A; Weir, M; Sullivan, K & Grimshaw, J (2013). Improving quality of care for persons with diabetes: an overview of systematic reviews Systematic Reviews, 7: 2-26. doi: 10.1186/2046-4053-2-26. [ Links ]
Endereço para Correspondência
Departamento de Educação e Psicologia, Campus Universitário de Santiago, 3810-193 Aveiro, Portugal. Telf.: +351234370200. e-mail: lilianax@ua.pt Recebido em 15 de Março de 2017 Aceite 09 de Setembro de 2017














