O câncer de mama é o resultado do crescimento e multiplicação anormal de células nos lóbulos e ductos da glândula mamária com características genéticas, morfológicas e clínicas diversificadas. A neoplasia mamária constitui a quinta causa de óbito por câncer, sendo a primeira em mulheres em todo mundo, contabilizando 627 mil mortes em 2018 (INCA, 2018a; OMS, 2018).
A conduta terapêutica para o câncer de mama é direcionada mediante a análise do quadro clínico, existindo como opções para tratamento a cirurgia, hormonioterapia, quimioterapia e radioterapia, podendo ser indicada em caráter individual ou combinadas. A abordagem cirúrgica é a modalidade de tratamento mais antiga, sendo amplamente divulgada no final do século XIX através da Mastectomia Radical (MR) de Hasteld, na qual realizava-se a ressecção da mama afetada, linfonodos axilares completos e músculos peitorais. Tal abordagem, além de apresentar alta morbidade, refletia negativamente na autoimagem das mulheres a ela submetidas (INCA, 2018b).
A partir da MR houve aperfeiçoamento das técnicas cirúrgicas, surgindo assim os seguintes subtipos: Mastectomia Radical com Reconstrução (MRR), Mastectomia Contralateral Profilática (MCP), Mastectomia Conservadora (MC) e Conservadora de Mamas ou Lumpectomia (MCM), Mastectomia Poupadora de Pele (MPP) e Poupadora de mamilo (MPM). Em relação a lateralidade podem ser divididas em Mastectomia Unilateral (MU) ou Bilateral (MB) (American Cancer Society, 2017; Portschy et al., 2014; Rojas et al., 2017).
Com a ascensão da anestesia e aprimoramento das técnicas cirúrgicas, surgiu em meados da década de 1950 uma técnica mais conservadora, ampliando as opções para o tratamento cirúrgico. Nesse método é retirado o tumor, com ampliação cirúrgica da margem, sendo preservadas estruturas não-invadidas. A lumpectomia (LP) enquadra-se nessa modalidade, sendo indicada para tumores invasivos, quando há proporção favorável entre o tamanho do tumor e o tamanho da mama (INCA, 2018b; Ricci & Filassi, 2016).
Devido à perda de um órgão relacionado a fertilidade e sexualidade ocorre introspecção das mulheres submetidas a esse tipo de modalidade terapêutica. Este fato deve-se ao simbolismo da mama no contexto da sexualidade, servindo como estímulo visual para o ato sexual. Assim, há uma prolongação para a retomada das atividades sexuais ou até mesmo a supressão dessa parte importante para a vida da mulher, ocasionando uma disfunção (Rodrigues & Marques, 2018; Varela et al., 2017).
A disfunção sexual é caracterizada por uma redução no interesse/ excitação sexual devido à falta de interesse por sexo, diminuição/ausência de pensamentos sexuais, ausência de iniciativa sexual entre outros. Tal disfunção amplia-se e interfere no desejo e excitação sexual, lubrificação, orgasmo, satisfação e prazer, que na sua ausência configura a dor (Barreto et al., 2018; Fleury & Abdo, 2018; Rosen et al., 2011).
Diante do que se foi exposto e levando em consideração o conceito de saúde como um estado de completo bem-estar físico, mental e social; este estudo tem por objetivo investigar quais são as principais mudanças na função sexual de mulheres submetidas à mastectomia por câncer de mama (OMS, 1948).
Método
Trata-se de um estudo de revisão integrativa da literatura, que se caracteriza por ser uma pesquisa secundária cujo objetivo é sintetizar criticamente os conhecimentos disponíveis na literatura científica em determinado momento, obtendo-se no final uma visão geral sobre certo assunto de interesse (Brasil, 2014). O presente estudo busca responder a seguinte pergunta norteadora: quais são as principais mudanças na função sexual de mulheres mastectomizadas?
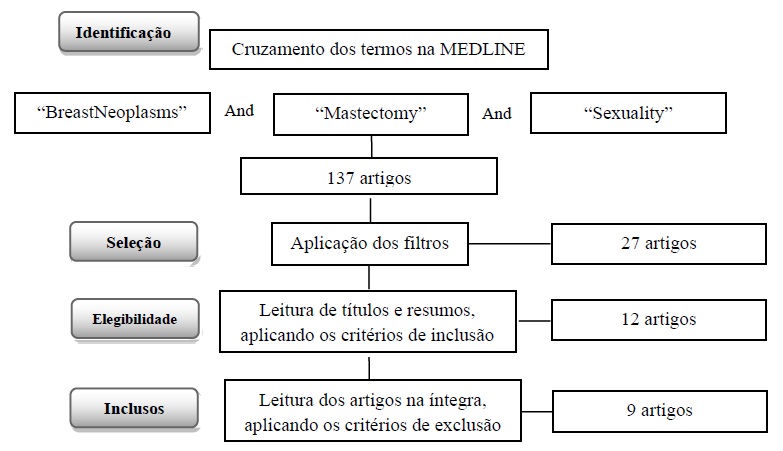
O processo para seleção dos artigos foi dividido em quatro fases seguindo os critérios do PRISMA (Figura 1), onde a primeira fase (identificação) buscou estudos publicados na biblioteca virtual MEDLINE (https://www.ncbi.nlm.nih.gov) através do cruzamento dos termos “breastneoplasms” and “mastectomy” and “sexuality”.Na segunda fase (seleção), foram aplicados os filtros que remeteram a artigos escritos em inglês, português e espanhol e que haviam sido publicados nos últimos cinco anos.
A terceira fase (elegibilidade) remeteu a leitura dos títulos e resumos dos artigos para seleção dos que se adequavam aos seguintes critérios de inclusão: a) estudos com abordagem quantitativa; b) cujo público alvo foi composto unicamente por mulheres que sofreram mastectomia bilateral ou unilateral; c) artigos cuja amostra não possuísse outras comorbidades associadas ou alguma condição que alterassem sua autoimagem e sexualidade.
Na etapa final (inclusão), que corresponde a leitura dos artigos na íntegra, foram selecionados aqueles que respondiam à pergunta norteadora, sendo excluídos os demais.
Durante todo o processo, dois investigadores independentes realizaram a busca, obedecendo aos princípios de duplo cegamento preconizado pelo PRISMA. Não houve divergências entre os dois revisores quanto a seleção dos estudos. Assim, dos 27 artigos que foram identificados inicialmente na base de dados, nove foram selecionados para compor o presente estudo.
Por fim, para a extração dos dados e fichamento dos artigos selecionados, leituras exaustivas foram realizadas por ambos os pesquisadores, sendo as informações processadas com base no instrumento elaborado e validado por Ursi, 2005. Este método de padronização permite minimizar erros na transcrição e tradução, garantindo assim uma maior precisão das informações coletadas (Souza et al., 2010).
Resultados
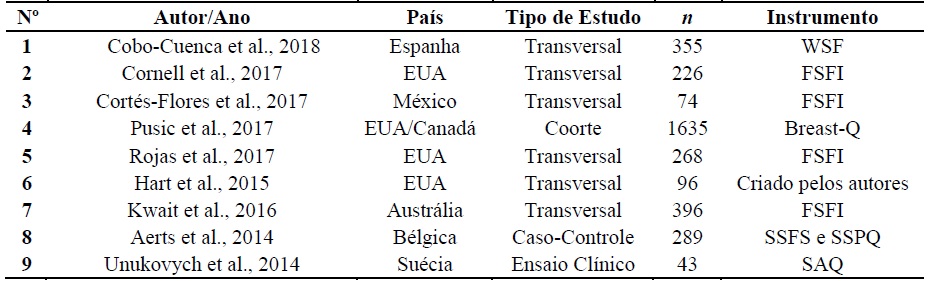
Dentre os nove estudos selecionados, 33,3% (3) foram realizados na Europa, 55,6% (5) na América do Norte e 9,9% (1) na Oceania. Com relação aos principais instrumentos utilizados na coleta dos dados, todos os artigos utilizaram questionários, destacando-se o Female Sexual Functioning Index (FSFI), Women's Sexual Function (WSF), BREAST-Q, Sexual Activity Questionnaire (SAQ), Short Sexual Functioning Scale (SSFS) e Specific Sexual Problems Questionnaire (SSPQ). Apenas um estudo utilizou questionário próprio para a coleta dos dados (Quadro 1).
Quadro 1 Caracterização dos estudos de acordo com o ano de publicação, local, tipo de estudo, n amostral e instrumento utilizado na coleta de dados.
Quando analisada a presença de disfunções sexuais em mulheres mastectomizadas, todos os estudos apontaram que existe um aumento da prevalência neste grupo, principalmente quando comparado a outros tipos de tratamento. A Tabela 2 apresenta os principais achados dos artigos selecionados (Quadro 2).
Discussão
Todos os artigos selecionados apontam para os efeitos negativos que a mastectomia pode trazer à saúde sexual de mulheres com câncer de mama. Entretanto, houve consideráveis discrepâncias na prevalência das disfunções sexuais, principalmente quando se leva em consideração o tipo de procedimento elegido, observando-se que quanto mais radical for a intervenção cirúrgica, maior será o impacto na sexualidade das mulheres (Aerts et al., 2014; Cobo-Cuenta et al., 2018; Cornell et al., 2017; Cortés-Flores et al., 2017).
No estudo de Cobo-Cuenta et al. (2018), a remoção de uma pequena parte da mama acarretou em disfunção sexual em 86,7% dos casos, enquanto que a mastectomia total das duas mamas correspondeu a um aumento expressivo desta prevalência (97,6%). A MC também se mostra menos nociva à saúde sexual de mulheres sobreviventes ao câncer de mama quando comparada a MR, cuja prevalência de disfunções girou em torno de 14% e 63% respectivamente (apesar do grupo MR ser composto por mulheres mais velhas, o que pode ter interferido nos resultados). Esses achados ressaltam a importância de procedimentos conservadores e de reconstrução mamária pós mastectomia, independentemente da idade ou do estado civil das pacientes (Cortés-Flores et al., 2017).
Quando analisado o impacto no desejo sexual, os estudos de Cortés-Flores et al. (2017) e Aerts et al. (2014) evidenciaram que mulheres mastectomizadas sem reconstrução apresentaram disfunção neste domínio, inferindo que o aspecto estético não influencia apenas na autoimagem, mas também na vontade de vivenciar a sexualidade. Por outro lado, os achados de Rojas et al. (2017) mostram que mulheres submetidas à MPM apresentaram maiores alterações de desejo do que as que realizaram MR e MPP, e em alguns casos a reconstrução areolar parece não ter impactos relevantes para o aumento da confiança (Hart et al., 2016). Isso nos levando a acreditar que os melhores procedimentos estéticos podem não estar relacionados a maiores ganhos na função sexual.
A excitação também pode ser vista como um relevante fator inerente a sexualidade e que apresentou alterações negativas em mulheres mastectomizadas, provavelmente devido à diminuição da sensibilidade na área do seio (Aerts et al., 2014; Cornell et al., 2017; Cortés-Flores et al., 2017; Unukovych et al., 2014). Além de forte apelo estético, a mama está atrelada a sensação de prazer e de estimulação sexual, o que pode justificar estes achados (Aerts et al., 2014; Cornell et al., 2017; Cortés-Flores et al., 2017).
Mulheres submetidas à mastectomia também sofreram impacto na lubrificação vaginal, muito provavelmente pela diminuição da excitação, tornando o ato menos prazeroso do que costumava ser (Cornell et al., 2017; Cortés-Flores et al., 2017). Uma consequência da redução da lubrificação é a sensação de dor durante o ato, o que pode justificar os achados de Cortés-Flores et al. (2017) e Aerts et al. (2014), onde a realização da MR foi relacionada a maior prevalência desta complicação.
Ainda sobre os fatores relacionados à função sexual, o orgasmo foi um dos mais citados pelos autores, onde mulheres submetidas à mastectomia apresentaram significativamente mais dificuldade em atingi-lo (Aerts et al., 2014; Cornell et al., 2017; Cortés-Flores et al., 2017). Apesar do orgasmo ser muitas vezes visto como o desfecho de uma relação sexual, deve-se dar atenção também a satisfação, que está relacionada tanto a autoimagem quanto a outros parâmetros externos que são difíceis de serem mensurados. Novamente, as mulheres mastectomizadas apresentaram alterações negativas neste domínio, o que corrobora com os resultados anteriores (Cornell et al., 2017; Cortés-Flores et al., 2017; Rojas et al., 2017).
Em relação à autoimagem, a mastectomia aumentou condições que refletiam na insatisfação corporal, tais como sentir-se menos atrativa sexualmente e com o corpo “incompleto” (Unukovych et al., 2014). Vemos assim a importância da reconstrução mamária, que pode trazer ganhos na autoestima, onde até 61,5% das mulheres que passaram por este procedimento referiam que seus seios eram tão importantes para a sexualidade quanto antes da mastectomia (Hart et al., 2016). Além disso, a prevalência de disfunções sexuais caiu significativamente em mulheres que tiveram suas mamas reconstruídas (Cornell et al., 2017; Cortés-Flores et al., 2017), principalmente quando a reconstrução é de origem autóloga, e não derivada de implantes de silicone (Pusic et al., 2017).
A opinião do parceiro é outro fator que parece interferir na autoimagem feminina, onde o percentual de mulheres que se sentiam confortáveis com o parceiro vendo seu seio foi significativamente diferente de acordo com o procedimento realizado. É possível inferir que quanto mais radical for a intervenção cirúrgica, maior será a insegurança das mulheres com relação a seu próprio corpo e a forma como seu companheiro o vê, trazendo impactos negativos em sua sexualidade (Kwait et al., 2016).
A mastectomia está diretamente ligada a disfunção sexual das mulheres com câncer de mama. Quanto mais radical for a intervenção cirúrgica, maior nível de disfunção sexual destas mulheres.
É necessário que as pacientes sejam informadas na consulta pré e pós-cirúrgica sobre os riscos a curto e longo prazo para sua saúde sexual. Essas informações irão permitir um bem-estar pessoal e autocontrole durante e após o tratamento. Consequentemente, a avaliação da saúde sexual e qualidade de vida deve ser realizada de maneira contínua, o que servirá de base para futuras discussões.