A dor crónica - a dor que persiste para lá do tempo habitualmente necessário para a cicatrização e/ou cura dos tecidos e/ou lesão, i.e. 3 meses (Treede et al., 2015) - é um problema de saúde significativo, que se estima afetar 20 a 30% da população mundial (Breivik et al., 2006; Kroska, 2016). Estima-se que a prevalência de dor crónica em Portugal ascenda a 37% da população adulta, afetando em particular a população idosa (Azevedo et al., 2012). Trata-se de uma experiência multidimensional e idiossincrática que impacta negativamente, virtualmente, todas as esferas de vida da pessoa com dor crónica (Azevedo et al., 2012; Breivik et al., 2006; Morlion et al., 2018). Dada a sua prevalência e impacto, clínicos e investigadores têm procurado estudar os fatores que estão associados a (melhores/piores) resultados de saúde em pessoas com dor crónica de forma a informar o desenvolvimento de programas de intervenção multidisciplinares para gestão e controlo da dor crónica.
A dor (crónica) é uma experiência complexa e idiossincrática, cujo carácter subjetivo e multidimensional da dor é amplamente reconhecido pela comunidade científica, e que se traduz na definição da dor proposta pela Associação Internacional para o Estudo da Dor (IASP), segundo a qual a dor é uma experiência sensorial e emocional desagradável associada a ou parecendo-se com um dano ou lesão tecidual real ou potencial (IASP, 2020). Este reconhecimento tem motivado clínicos e investigadores a procurar compreender como e porquê fatores psicológicos, sociais e espirituais/religiosos estão associados à experiência de dor e ao ajustamento psicológico à dor crónica. É este corpo de investigação que tem estado à raiz do desenvolvimento de modelos de dor crónica que procuram explicar a estreita relação entre estes fatores e medidas de ajustamento à condição em pessoas com dor crónica. Entre tais modelos, o modelo biopsicossocial é hoje aceite como aquele mais heurístico no que se refere à conceptualização do desenvolvimento e manutenção da dor crónica (Gatchel et al., 2007; Morlion et al., 2018). À luz deste modelo a dor crónica é conceptualizada como o resultado de interações multidimensionais e dinâmicas, entre fatores biológicos, psicológicos e sociais, que se influenciam reciprocamente e que interagem com os processos neuro psicofisiológicos para influenciar o bem-estar de uma pessoa com dor crónica (Edwards et al., 2016; Gatchel et al., 2014; Morlion et al., 2018; Taylor et al., 2013; Turk & Monarch, 2002; Turk & Okifuji, 2002).
Mais recentemente, tem havido um interesse crescente no papel que os fatores espirituais e religiosos têm na experiência de dor crónica. A investigação e os resultados nesta área de investigação têm vindo a motivar o desenvolvimento de modelos que incorporaram não só a associação entre a dor crónica e fatores biopsicossociais, mas também aqueles espirituais e religiosos. Entre esses modelos, destaca-se o modelo biopsicossocial-espiritual da dor proposto por Amy Wachholtz e colaboradores em 2007. Segundo este modelo a espiritualidade - “the extent to which a person has or is searching for meaning and purpose in life, as feelings of transcendence and connectedness to a higher power, and as a resource of hope in the face of adversities in life” (Ferreira-Valente et al., 2019, p. 1) - e religiosidade - grau de adesão às crenças e práticas (individuais e comunitárias) próprias de uma determinada religião ou grupo religioso (Ferreira-Valente et al., 2019) são aspetos significativos e universais da experiência humana que devem ser tidos em conta quando se considera a experiência de dor crónica (Koenig, 2012; Taylor et al., 2013). Segundo Wachholtz et al. (2016), todo o ser humano é movido por uma moção involuntária para a busca de sentido e significado, a que, anos antes, Lazarus e Folkman (1984) se referiram como a um processo pessoal de busca de significado, sentido de propósito e de atribuição causal. Para Wachholtz et al. (2016), religião, religiosidade e espiritualidade emergem como métodos de atribuição de sentido e significado a par da ciência, os quais impactam a experiência de doença, de adoecer e de dor. Fatores espirituais e religiosos, tais como religiosidade, tipo de crenças religiosas e espirituais nutridas, esperança, e práticas espirituais e religiosas, podem associar-se à experiência de dor e a medidas de ajustamento à dor crónica (Rippentrop et al., 2005; Taylor et al., 2013; Wachholtz et al., 2007). Espiritualidade, religiosidade e práticas espirituais/religiosas, parecem estar frequentemente associadas a melhor ajustamento psicológico e resultados de saúde (Masters & Spielmans, 2007), e desempenham, um importante papel no coping com a doença e com dor ao aumentarem a capacidade de resposta e adaptação à condição ao promoverem comportamentos de saúde (Büssing & Koenig, 2008; Koenig et al., 2001; Taylor et al., 2013). No que toca a pessoas com dor crónica, a investigação tem demonstrado uma associação positiva entre a religiosidade e espiritualidade, por um lado, e saúde, bem-estar, qualidade de vida, felicidade e satisfação com a vida, por outro, assim como uma associação negativa entre religiosidade e ansiedade e depressão, em pessoas com dor crónica (Büssing et al., 2014; Ferreira-Valente et al., 2019; Wachholtz & Pearce, 2009). Esta associação é enfatizada quando a religiosidade é em si mesma uma forma de lidar com a dor, ao emergir como estratégia de coping (e.g., rezar como forma de lidar com ou em resposta à dor), contribuindo para o ajustamento à condição (Ferreira-Valente et al., 2019).
Nas últimas décadas foram propostos dois modelos que pretendem um tal padrão de associações (Ferreira-Valente & Pereira, in press; Jim et al., 2015). O primeiro modelo defende que a religiosidade pode ter efeitos positivos na saúde física e mental, através de mecanismos de auto-regulação comportamental (Ferreira-Valente & Pereira, in press; Jim et al., 2015). A investigação que sustenta esta associação mostra que a afiliação religiosa e a religiosidade estão associadas a comportamentos de saúde (e.g., hábitos alimentares saudáveis, exercício físico) e à inibição de comportamentos de risco (e.g., consumo de álcool, tabaco) (Park et al., 2009; Salmoirago-Blotcher et al., 2011). O segundo modelo, por seu turno, defende que a religiosidade pode promover bons resultados de saúde através de mecanismos de auto-regulação emocional (Ferreira-Valente & Pereira, in press; Jim et al., 2015), de entre os quais maior suporte social, sentido de propósito maior frequência de emoções positivas (Aldwin et al., 2014; Kim & Kawachi, 2006; Koenig, 2012; Reis & Menezes, 2017).
Assim, é possível que a religiosidade seja um fator protetor e um recurso em pessoas com dor crónica, associado a melhor ajustamento (Ferreira-Valente et al., 2019). É, também, possível que a religiosidade esteja associada a melhores resultados de saúde em pessoas com dor crónica porque potencia a sua resiliência (i.e., capacidade de adaptar-se e/ou ajustar-se bem quando perante uma situação adversa ou indutora de stress; Sturgeon & Zautra, 2013), a qual está, por sua vez, associada a melhores resultados de saúde em pessoas com doenças crónicas (Bovero et al., 2016; Koenig, 2012; Krause, 2010; Krikorian et al., 2014) e em pessoas com dor crónica (Musich et al., 2019; Souza et al., 2017; Strand et al., 2006). Com efeito, a literatura suporta a associação positiva entre religiosidade e resiliência em pessoas com depressão e em idosos (Kasen et al., 2012; Margaça & Rodrigues, 2019). Assim, é possível que a associação entre religiosidade e medidas de ajustamento em pessoas com dor crónica seja explicada pela associação entre religiosidade e resiliência, por um lado, e de resiliência e ajustamento à condição de dor crónica por outro. A associação entre religiosidade, resiliência e bem-estar subjetivo em pessoas com dor crónica tem sido pouco explorada. O objetivo deste estudo é suprir esta lacuna da literatura, ao estudar a associação entre religiosidade, resiliência e bem-estar subjetivo numa amostra de pessoas portuguesas com dor crónica. Os objetivos específicos deste estudo são: (1) estudar os efeitos diretos e independentes da religiosidade e resiliência no bem-estar de pessoas portuguesas com dor crónica; (2) estudar os efeitos diretos da religiosidade na resiliência em pessoas portuguesas com dor crónica.
Método
Participantes
A amostra deste estudo foi composta por 93 pessoas adultas portuguesas com dor crónica lombar ou dor crónica associada a osteoartrose. Os critérios de inclusão da amostra foram: (a) ter pelo menos 18 anos de idade; (b) ter nacionalidade portuguesa; (c) ter dor, pelo menos 50% dos dias, há pelo menos 3 meses; (d) ter dor lombar ou dor associada a osteoartrose; e (e) aceitar participar. Os critérios de exclusão incluíram: (a) ter incapacidade cognitiva significativa; e (b) ter psicopatologia significativa (i.e. ideação suicida nos últimos 6 meses).
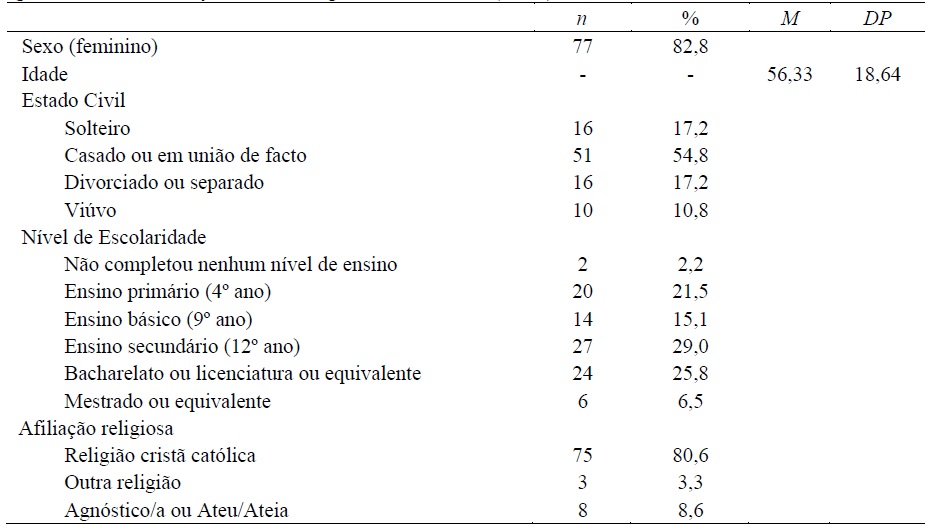
A quadro 1 sumaria as características sociodemográficas da amostra. Como se pode ver, a maioria dos participantes eram mulheres (n=77, 82,8%), com idades compreendidas entre os 19 e os 93 anos (M=56,33, DP=18,64). Na sua maioria os participantes eram casados/as ou viviam em união de facto (n=51; 54,8%). Mais de metade da amostra tinha o 12.º ano de escolaridade completo ou menos (n=63; 67,8%). Os participantes eram, na sua maioria católicos (n=75; 80,6%), sendo os restantes de outra religião (n=3; 3,3%) ou agnósticos/ateus (n=8; 8,6%).
Material
Os participantes responderam a um inquérito por questionário que incluiu um questionário sociodemográfico e clínico (e.g., sexo, idade, nível de escolaridade, estado civil, etiologia da dor) e medidas bem-estar subjetivo, resiliência e religiosidade.
Bem-estar subjetivo. O bem-estar subjetivo foi avaliado através da versão portuguesa reduzida do Positive and Negative Affect Schedule (PANAS-10; Galinha & Pais-Ribeiro, 2005; Watson et al., 1988). Este questionário de 10 itens avalia o quanto os participantes experimentaram 10 emoções na semana anterior através de uma escala de Likert (1 = “nada ou muito ligeiramente”; 5 = “extremamente”). Os itens da escala agrupam-se em duas dimensões (Afetos Positivos e Afetos Negativos) com as pontuações mais elevadas a indicar maior presença de Afetos Positivos e/ou Afetos Negativos. A literatura suporta a validade e fiabilidade da versão original e da versão portuguesa desta escala (Galinha & Pais-Ribeiro, 2005; Watson et al., 1988). Esta escala apresentou uma boa consistência interna (Afetos Positivos: α=0,87; Afetos Negativos: α=0,79) na amostra deste estudo.
Resiliência. A resiliência por sua vez foi avaliada através da versão portuguesa da versão de 10 itens da Connor-Davidson Resilience Scale (CD-RISC-10; Connor & Davidson, 2003; Faria & Ribeiro, 2008). Esta escala é composta por 10 itens que avaliam a capacidade dos participantes em lidar com a adversidade durante o mês anterior. Os participantes são instruídos a indicar o grau de concordância com 10 afirmações numa escala de Likert de 5 pontos (0 = “não verdadeiro”; 4 = “quase sempre verdadeiro”). Pontuações mais elevadas indicam maior resiliência. Valores inferiores a 29 (primeiro quartil na população norte americana) sugerem níveis de resiliência baixos (Davidson, 2020). A literatura suporta a validade e fiabilidade da versão original desta escala (Connor & Davidson, 2003). Apesar de a versão portuguesa estar linguisticamente validada (Faria & Ribeiro, 2008), o estudo das propriedades psicométricas ainda está em curso. Na amostra deste estudo, esta escala demonstrou uma boa consistência interna (α=0,88).
Religiosidade. A religiosidade foi avaliada através da versão portuguesa da Belief into Action Scale (BIAC-P; Koenig, Nelson et al., 2015; Martins et al., 2019). A escala é composta por 10 itens divididos em três dimensões da religiosidade: organizacional, não organizacional, e a intrínseca/subjetiva. As pontuações podem variar entre 10 a 100, com pontuações maiores a indicar maior religiosidade. A literatura suporta a validade e fiabilidade da versão original e da versão portuguesa desta escala (Koenig et al., 2015; Martins et al., 2019). Na amostra em estudo esta escala apresentou uma boa consistência interna (α=0,85).
Procedimento
Este estudo obteve parecer positivo das Comissões de Ética do Centro de Investigação do ISPA - Instituto Universitário (ref.ª I/005/03/2018) e da University of Washington, Department of Rehabilitation Medicine (FWA #00006878). Uma amostra não probabilística por conveniência de pessoas com dor crónica há pelo menos três meses foi convidada a participar no estudo por um dos investigadores, através: (a) da divulgação do estudo junto de utentes de serviços de medicina física e reabilitação das regiões norte, centro, Lisboa e Vale do Tejo, e Açores; e (b) da divulgação do estudo junto dos utentes de uma universidade sénior da região de Lisboa e Vale do Tejo. Os participantes foram informados dos objetivos e procedimentos do estudo, tendo-lhes sido garantido o anonimato e confidencialidade dos dados. Após assinatura do consentimento informados, os participantes procederam ao autopreenchimento dos instrumentos do estudo.
Análise de dados. Os dados quantitativos obtidos foram alvo de análise estatística descritiva e inferencial, univariada e multivariada com recurso ao software IBM SPSS Statistics (versão 26). Foi considerado um nível de significância (α) de 0,05.
Inicialmente, foram calculadas as frequências (absolutas e relativas), média e desvio-padrão das variáveis do estudo com fins descritivos. Para avaliar as associações entre a religiosidade, resiliência e bem-estar (afetos positivos e afetos negativos), foram calculadas as correlações parciais entre estas variáveis, controlando para sexo e idade dos participantes. A fim de avaliar os efeitos diretos e independentes da religiosidade e da resiliência no bem-estar subjetivo dos participantes do estudo, foram realizadas duas análises de regressão linear múltipla. Na primeira, considerou-se a variável afetos positivos como variável dependente e a religiosidade, resiliência, sexo e idade como variáveis independentes. Na segunda, a variável afetos negativos foi considerada variável dependente e as variáveis religiosidade, resiliência, sexo e idade como variáveis independentes. A fim de avaliar se a religiosidade é preditora da resiliência, realizou-se uma análise de regressão linear múltipla, com a variável resiliência como variável dependente e as variáveis religiosidade, sexo e idade como variáveis independentes.
Os pressupostos da análise de correlação, nomeadamente, o pressuposto da normalidade, e os pressupostos da análise de regressão linear múltipla, nomeadamente, o pressuposto da distribuição normal dos erros, da homogeneidade, da independência dos erros e da ausência de multicolinearidade, foram avaliados antes de se efetuarem as respetivas análises, segundo descrito por Marôco (2014). Para avaliar o pressuposto de normalidade da distribuição das variáveis efetuou-se o cálculo e análise da assimetria (Sk) e da curtose (Ku) das variáveis. Consideram-se que valores da assimetria e da curtose inferiores a três e a dez, respetivamente, indicam ausência de violação do pressuposto da normalidade (Kline, 2005). Os pressupostos da distribuição normal e da homogeneidade dos erros foram avaliados graficamente. O pressuposto da independência dos erros foi avaliado através do teste de Durbin-Watson, sendo que valores próximos de 2 indicam independência dos erros. Por fim, o pressuposto da ausência de multicolinearidade foi avaliado através do rácio de inflação da variância (VIF), sendo que valores inferiores a 5 indicam ausência de multicolinearidade.
Resultados
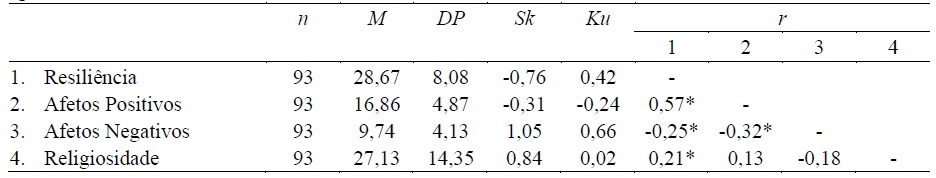
A Quadro 2 apresenta as estatísticas descritivas e os coeficientes de correlação parciais das variáveis do estudo, controlando para o sexo e para a idade. A resiliência apresentou correlações estatisticamente significativas fracas a moderadas com a religiosidade (r=0,21, p = 0,05) e com afetos positivos (r=0,57, p<0,001) e afetos negativos (r=-0,25, p=0,02).
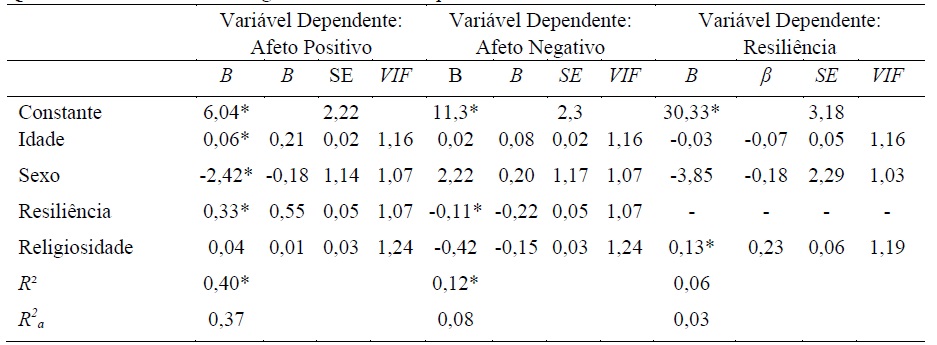
A Quadro 3 apresenta os resultados da análise de regressão linear múltipla para avaliação dos efeitos diretos da religiosidade e da resiliência no bem-estar subjetivo, e dos efeitos diretos da religiosidade na resiliência. Como se pode ver, o Modelo 1, que avalia o papel da idade, do sexo, da religiosidade e da resiliência na medição dos afetos positivos, prediz 40% da variabilidade dos afetos positivos (R²=0,40, p<0,001, f²=0,67). O Modelo 2, que avalia o efeito da idade, do sexo, da religiosidade e da resiliência na predição dos afetos negativos, explica 12% da variabilidade dos afetos negativos (R²=0,12, p=0,02, f²=0,14). Para ambas as análises do Modelo 1 e do Modelo 2, foram verificados os pressupostos da regressão linear múltipla, demonstrando fiabilidade dos resultados obtidos. O Modelo 3, que avalia o efeito da idade, do sexo e da religiosidade na predição resiliência, não foi estatisticamente significativo (R²=0,06, p=0,13, f²=0,06), o que demonstra que a religiosidade não é preditora de resiliência nesta amostra. Para a análise do Modelo 3, também foram verificados os pressupostos da análise de regressão linear múltipla.
Discussão
Os resultados deste estudo sugerem que a resiliência, mas não a religiosidade, está associada positivamente ao, e é um preditor de bem-estar subjetivo em pessoas portuguesas com dor crónica. Embora, na amostra deste estudo, a religiosidade esteja positivamente e significativamente associada à resiliência, esta variável não é um preditor da resiliência e parece não estar associada e não predizer o bem-estar subjetivo em pessoas portuguesas com dor crónica.
A associação positiva entre a resiliência e o bem-estar subjetivo em pessoas com dor crónica é congruente com os resultados de estudos anteriores (Musich et al., 2019; Souza et al., 2017; Strand et al., 2006) Estes resultados parecem estar também em linha com os estudos anteriores que sugerem que a resiliência está positivamente associada à frequência da experiência de emoções positivas (Aldwin et al., 2014; Kim & Kawachi, 2006; Koenig, 2012; Musich et al., 2019; Reis & Menezes, 2017; Souza et al., 2017; Strand et al., 2006), e sugerem que a resiliência é um preditor de bem-estar subjetivo em pessoas com dor crónica (Büssing & Koenig, 2008; Koenig et al., 2001). Importa, por isso, em sede de intervenção multidisciplinar dirigida a pessoas com dor crónica, promover a resiliência em ordem à promoção do seu bem-estar subjetivo e ajustamento à condição.
A associação positiva entre resiliência e religiosidade, ainda que fraca, é também congruente com a literatura que sugere que a religiosidade poderá ser um fator protetor associado a mecanismos de auto-regulação emocional e à capacidade de se adaptar perante a adversidade ou stressores (Ferreira-Valente & Pereira, in press; Ferreira-Valente et al., 2019; Jim et al., 2015; Kasen et al., 2012; Margaça & Rodrigues, 2019). Contudo, a religiosidade não emerge como um preditor significativo da resiliência, e não parece estar associada ao bem-estar subjetivo em pessoas portuguesas com dor cróncia. Estes resultados são incongruentes com a investigação anterior que sugere que a religiosidade está associada a melhores resultados de saúde e bem-estar em pessoas com doenças crónicas (Cooper-Effa et al., 2001; Dunn, 2004; Glover-Graf et al., 2007; Harrison et al., 2005; Rashiq & Dick, 2009; Rippentrop et al., 2005; Taylor et al., 2013), e não corroboram a hipótese de que a religiosidade é um fator protetor que contribui para bons resultados de saúde por via de mecanismos de auto-regulação emocional, entre os quais, por via de uma associação positiva com a resiliência.
Estes resultados podem ser indicativos de que, como sugerem alguns autores, embora a religiosidade possa ser um fator de proteção, ela pode também constituir-se como um obstáculo ao ajustamento e ao bem-estar perante as adversidades (Pargament & Cummings, 2010). Com efeito, a religiosidade pode exacerbar o conflito intrapsíquico se, quando confrontado com uma adversidade, o indivíduo coloca em causa a existência de um ser superior transcendente (e.g., Deus), na ausência de uma resolução imediata dessa adversidade na expectativa de uma resolução transcendente desta, ou atribui a mesma adversidade a um castigo divino (Freitas et al., 2015). É, pois, possível que sejam o tipo de crenças religiosas, mais do que a religião ou religiosidade em si mesmas e por si só, a contribuir para a resiliência e bem-estar subjetivo (Freitas et al., 2015).
É, também, possível, que mais do que a religiosidade, seja a espiritualidade a associar-se a predizer o bem-estar subjetivo e a resiliência em pessoas com dor crónica (Büssing & Koenig, 2008; Ferreira-Valente et al., 2019; Koenig et al., 2001; Masters & Spielmans, 2007; Taylor et al., 2013). Esta hipótese explicativa parece ser parcialmente corroborada pelos resultados de uma recente revisão sistemática da literatura (Ferreira-Valente et al., 2019), na qual se conclui que as associações entre espiritualidade e medidas de ajustamento emergem mais frequentemente na literatura publicada, do que aquelas entre religião, religiosidade e medidas de ajustamento.
Por outro lado, a revisão de literatura realizada por Pargament e Cummings (2010) demonstra que religiosidade e resiliência têm uma relação complexa e multifacetada. Face a acontecimentos adversos, os indivíduos podem beneficiar de um efeito emocional positivo da religiosidade. Mas é possível que esse efeito benéfico da religiosidade se dê por via de uma associação negativa entre religiosidade e medidas de mal ajustamento à condição (e.g., depressão, ansiedade, stresse, somatização, incapacidade funcional), e não entre a religiosidade, por um lado, e medidas de resiliência e de bem-estar per se, por outro. Com efeito, são mais os estudos que apontam para esta relação, do que aqueles que corroboram a relação entre religiosidade e medidas de bem-estar per se (Ferreira-Valente et al., 2019; Harrison et al., 2005; Koenig, 2012; Wachholtz & Pearce, 2009). Ainda que a religiosidade possa ser uma fonte de resiliência (Avgoulas & Fanany, 2013; Pargament & Cummings, 2010), religiosidade não é, automaticamente, sinónimo de maior resiliência. Enquanto a resiliência pode ser a manutenção ou o retorno, dentro do possível, ao funcionamento normal face às adversidades experienciadas na vida (e.g., condição de dor crónica), a religiosidade pode ser um catalisador para mudanças positivas e mais profundas na vida. A religiosidade pode levar a que uma crise seja vista como uma oportunidade para alcançar resultados altamente valorizados (Pargament & Cummings, 2010) e, constituir-se mais como aspeto estrutural e/ou estruturante da pessoa e não tanto como uma resposta cognitiva e/ou comportamental para lidar com a dor (Andersson, 2008; Büssing et al., 2013; Büssing et al., 2009).
Estes resultados podem ainda ficar a dever-se ao facto de a religiosidade poder não ser percecionada e usada pelos participantes deste estudo como um recurso e uma estratégia de coping para lidar com a dor. Com efeito, apesar de a maioria dos participantes deste estudo se declarar afiliado a alguma denominação religiosa (na sua maioria, a religião cristã católica), os níveis de religiosidade auto-reportados pelos participantes deste estudo são, em média, baixos quando comparados àqueles reportados por participantes de estudos anteriores sobre a associação entre religiosidade e ajustamento psicológico e outros resultados de saúde (e.g., Hafizi et al., 2016; Koenig et al., 2015), e à semelhança dos níveis de religiosidade reportados num estudo anteriormente realizado em Portugal com pessoas com cancro (Martins et al., 2019). Denominação religiosa, religião e religiosidade podem constituir-se como aspetos culturais das pessoas portuguesas com dor crónica, mais do que como aspetos centrais da vida da pessoa imbuídos de significado e recursos para a vida. Assim, é possível que os participantes deste estudo, ao contrário daqueles de outros estudos anteriormente realizados em outros países e culturas, se socorram de outros recursos e estratégias quando confrontados com a experiência de dor crónica. Em linha com esta hipótese explicativa, Büssing e colaboradores sugerem que o papel da religiosidade, na sua relação com a dor e com a doença, é dependente da cultura, do contexto e das circunstâncias (Büssing et al., 2007).
Este estudo apresenta várias limitações que devem ser tidas em consideração aquando da interpretação dos seus resultados. Primeiramente, este estudo tem uma natureza observacional e transversal, o que impossibilita retirar conclusões acerca de eventuais relações causais entre as variáveis do estudo. Sugere-se a realização de estudos longitudinais que permitam aferir a natureza causal da relação entre resiliência e bem-estar subjetivo na população deste estudo. Outra limitação deste estudo é o facto de ter uma amostra não probabilística por conveniência. A natureza do processo de amostragem não garante a representatividade da amostra, o que obstaculiza a generalização dos resultados deste estudo para a população do estudo. O tamanho reduzido da amostra do estudo (93 participantes) pode, como acima já se referiu, aumentar a probabilidade de erro de tipo II, isto é, não detetar um efeito significativo quando na existência de um efeito estatisticamente significativo na população do estudo. Assim, é possível que a não deteção de uma associação estatisticamente significativa entre religiosidade e bem-estar subjetivo, e um efeito preditor estatisticamente significativo da religiosidade na resiliência se possa dever ao tamanho reduzido da amostra e não à inexistência de tal associação e efeito. O número reduzido de participantes impossibilitou ainda a realização de análise de mediação para avaliar o efeito mediador da resiliência na relação entre religiosidade e bem-estar subjetivo. Uma tal análise teria contribuído para testar a hipótese de que a resiliência é um dos mecanismos de auto-regulação emocional que poderá explicar uma eventual relação entre religiosidade e bem-estar subjetivo. Assim, no futuro os investigadores deveriam considerar a replicação deste estudo em amostras maiores e representativas da população, bem assim como realizar a análise de mediação acima identificada. A homogeneidade da amostra, composta maioritariamente por mulheres, também poderá ter afetado a representatividade da amostra. Apesar de ser um aspeto difícil de superar/controlar, tendo em conta que a dor crónica é mais prevalente em mulheres comparativamente aos homens (Vieira et al., 2012), investigações futuras deverão encontrar amostras mais alargadas, diversificadas e equilibradas de forma a possibilitar uma maior generalização dos resultados para a população do estudo.
Apesar das limitações do estudo, os resultados permitem concluir que a resiliência, mas não a religiosidade, parece desempenhar um papel relevante no bem-estar subjetivo de pessoas com dor crónica, podendo constituir-se como fator protetor nesta população. Ainda que a religiosidade possa apresentar uma associação positiva com a resiliência, esta associação é fraca. Os resultados deste estudo não permitem corroborar a hipótese de que existe uma associação positiva entre religiosidade e bem-estar subjetivo, e de que esta relação seja explicada por uma associação positiva entre a religiosidade e a resiliência. Futuras investigações deverão replicar este estudo com amostras grandes e representativas da população do estudo. Dada a relevância da resiliência enquanto preditor de afeto positivo em pessoas com dor crónica, os clínicos deveriam promover a resiliência em sede de intervenção multidisciplinar ou psicossocial dirigida a pessoas com dor crónica.