Atualmente, a sobrevida de crianças e adolescentes com diagnóstico de cancro é, aproximadamente, de 80% para 5 anos, e de 75% para 10 anos após o fim do tratamento (American Cancer Society, 2018; Armstrong et al., 2016; Bhakta et al., 2019). O aumento da taxa de sobrevivência ao cancro pediátrico, que se deve à identificação precoce e a avanços científicos relativos aos tratamentos (World Health Organization [WHO], 2018), está associado ao aumento do número de “irmãos sobreviventes” (Ljungman et al., 2014).
Muitas vezes vivendo na “sombra da doença” (Bluebond-Langner, 2000; Le & Fitzpatrick, 2018), sendo referidos por alguns autores como “as crianças esquecidas” (Kuo & Kent 2017), os irmãos estão, na realidade, expostos a um stresse significativo desde o momento do diagnóstico (Gerhardt et al., 2015). Apesar de ainda pouco estudadas, as necessidades desta população têm vindo a ser consideradas como parte integrante da prestação de cuidados ao sobrevivente e à sua família (Galán, de la Vega, & Miró, 2018; Gerhardt et al., 2015; McDonnell et al., 2015).
Estudos anteriores verificaram a prevalência de reações emocionais negativas (Kaplan et al., 2013; Long et al., 2018), diminuição da qualidade de vida e problemas escolares em irmãos de crianças diagnosticadas com cancro (Alderfer & Hodges, 2010; Çoban et al., 2017; Long et al., 2018).
Nos últimos anos tem havido uma crescente valorização da abordagem centrada na leitura mais positiva das consequências dos eventos traumáticos (Meyerson et al., 2011; Vloet et al., 2017). Segundo o modelo de Crescimento Pós-Traumático (CPT) de Tedeschi e Calhoun (2004), os indivíduos possuem esquemas centrais sobre si e sobre o mundo que lhes permitem orientar os seus comportamentos e atribuir propósito ao que acontece. A vivência de situações de crise constitui um desafio a esses esquemas. O CPT surge na sequência do esforço cognitivo que um indivíduo, depois da vivência de um trauma, investiu na reconstrução dos seus esquemas centrais (Tedeschi & Calhoun, 2004). Este modelo concetualiza cinco dimensões de CPT: a valorização da vida; o fortalecimento das relações interpessoais; a perceção de recursos e competências pessoais; o reconhecimento de novas possibilidades; e o desenvolvimento espiritual (Tedeschi & Calhoun, 2004; Tedeschi et al., 2015).
Zwahlen e colaboradores (2010) encontraram uma correlação significativa entre o CPT nos sobreviventes e nos seus significativos, mas reconhecem que os mecanismos que explicam essa relação estão ainda pouco estudados. Ochoa e colaboradores (2013) sugerem que o CPT na família seja uma experiência vicariante associada ao crescimento no sobrevivente.
Os estudos sobre irmãos “sobreviventes” são ainda escassos e os resultados pouco sistematizados (Buchbinder et al., 2011; Van Schoors et al., 2019; Wakefield et al., 2012). Além disso, são estudos que exploram exclusivamente a adaptação à fase inicial da doença, descurando a fase pós-tratamentos; não se centram exclusivamente nos irmãos ou subvalorizam o contributo dos resultados dessa parte da amostra; ou abordam a vivência da doença centrada na perturbação emocional, negligenciando a possibilidade dos efeitos positivos da vivência da doença, como o CPT.
A revisão sistemática que a seguir se apresenta tem como objetivo explorar na literatura estudos centrados na vivência da sobrevivência incluindo indicadores de adaptação, qualidade de vida, necessidades e CPT em irmãos de sobreviventes de cancro. Pretende-se expandir o conhecimento sobre os efeitos do cancro e do tratamento na vivência dos irmãos em fase afastada do fim do protocolo de tratamento. Antecipa-se que este conhecimento possa contribuir para a melhoria da prestação de cuidados em oncologia pediátrica.
Método
A revisão sistemática seguiu as recomendações da Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA) (Moher et al., 2015) e incluiu a pesquisa nos seguintes motores de busca: PubMed, MEDLINE e Web of Science. Em todos os motores de busca foram utilizados como descritores pediatric cancer AND survivors AND siblings AND adaptation OR adjustment OR quality of life OR needs OR posttraumatic growth. A pesquisa foi realizada de abril a dezembro de 2020.
Os critérios para a seleção dos artigos incluíram, cumulativamente, serem estudos (a) empíricos com metodologia qualitativa, quantitativa ou mista, (b) publicados em revistas científicas entre 2000 e 2020, (c) escritos em português ou inglês, (d) com foco na vivência do cancro pelos irmãos na fase de sobrevivência (i.e., fase pós-tratamentos), incluindo adaptação, qualidade de vida, necessidades e CPT. Foram excluídos os estudos cuja amostra integrava irmãos de sobreviventes de cancro com lesões neurológicas e/ou incapacitantes.
Após a recolha nos motores de busca foram ainda identificadas referências nos artigos recolhidos na pesquisa. Os artigos pesquisados foram analisados, quanto à adequação aos critérios definidos, por dois investigadores e a sua inclusão na amostra acordada por consenso.
Resultados
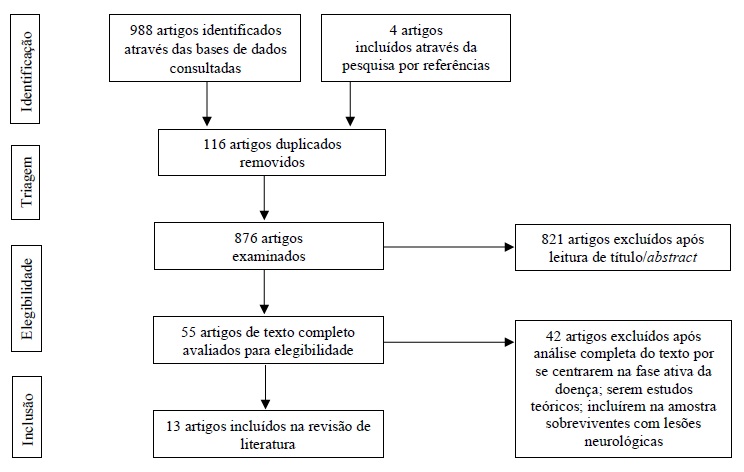
A pesquisa identificou num primeiro momento 992 estudos, dos quais 116 estavam repetidos e 863 não cumpriram os critérios de inclusão definidos, e/ou apresentaram o critério de exclusão (Figura 1). A amostra final incluiu 13 estudos (Quadro 1).
Relativamente aos objetivos, n=5 estudos exploraram indicadores de adaptação, incluindo a identificação de sintomatologia de perturbação mental (Alderfer et al., 2003; Buchbinder et al., 2011), consumos (Buchbinder et al., 2016; Lown et al., 2013) e alterações no desempenho académico (French et al., 2013); n=1 estudo explorou a vivência do cancro e necessidades (Porteous et al., 2018); n=1 centrou-se exclusivamente nas necessidades (Wakefield et al., 2012); n=2 exploraram especificamente a qualidade de vida e bem-estar (Berbis et al., 2015; Kızmazoğlu et al., 2019) e outro explorou o CPT (Zebrack et al., 2011). O estudo de Turner-Sack e colaboradores (2016) teve como foco todas dimensões do CPT, a identificação de sintomatologia de perturbação mental e o coping; n=1 estudo explorou as dimensões de adaptação e qualidade de vida (Scrignaro et al., 2016), e outro a dimensão de adaptação e CPT (Kamibeppu et al., 2010).
Em relação à amostra, n=3 estudos incluíram só irmãos (Berbis et al., 2015; Buchbinder et al., 2011; Porteous et al., 2018), outros n=3 incluíram irmãos e sobreviventes (French et al., 2013; Scrignaro et al., 2016; Zebrack et al., 2011), noutros n=3 participaram irmãos, sobreviventes e pais (Kızmazoğlu et al., 2019; n=2 (Turner-Sack et al., 2016; Wakefield et al., 2012) incluíram irmãos, sobreviventes e grupo de controlo (Kamibeppu et al., 2010; Lown et al., 2013), e n=2 integraram irmãos e grupo de controlo (Alderfer et al., 2003; Buchbinder et al., 2016). Quanto às idades dos irmãos, n=6 estudos centraram-se em crianças e adolescentes (Alderfer et al., 2003; Berbis et al., 2011; Buchbinder et al., 2016; Lown et al., 2013; Scrignaro et al., 2016; Zebrack et al., 2011), n=1 em crianças, adolescentes e adultos (Wakefield et al., 2012), e n=1 em adolescentes e adultos (Kamibeppu et al., 2010).
No que diz respeito ao tipo de estudos, n=11 utilizaram uma metodologia quantitativa e n=2 uma metodologia qualitativa. Todos os estudos são transversais. Entre os instrumentos de recolha de dados mais utilizados encontram-se o Brief Symptom Inventory (utlilizado em n=4 estudos) para o screening de saúde mental e distress psicológico, o Inventário de Crescimento Pós-Traumático (utilizado em n=3 estudos) para a avaliação do CPT, e o Inventário Geral da Qualidade de Vida Pediátrica (utilizado em n=2 estudos) para a avaliação da qualidade de vida.
Quadro 1 Estudos Incluídos na Revisão Sistemática de Literatura
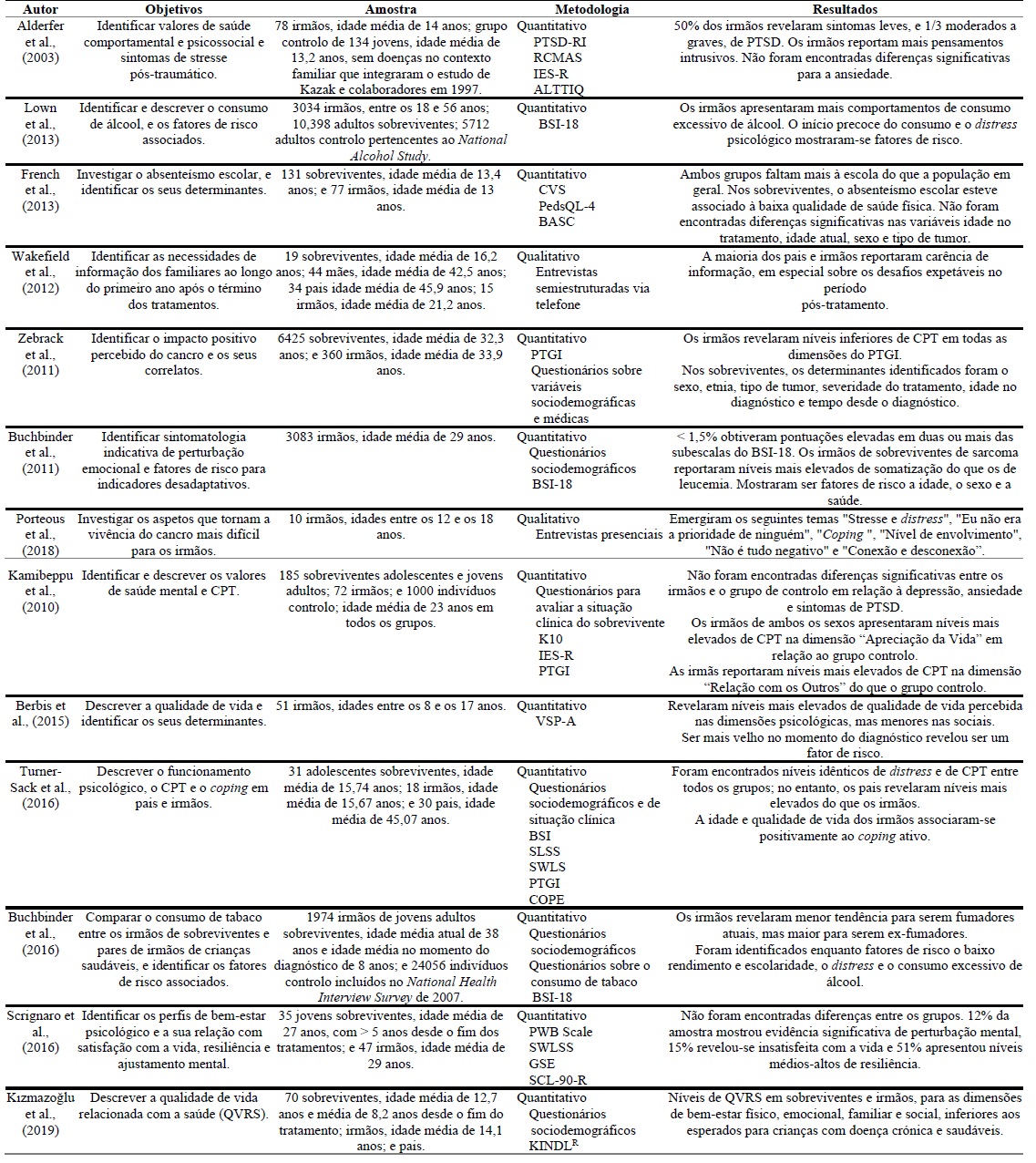
Nota: PTSD-RI = Posttraumatic Stress Disorder Reaction Index; RCMAS = Revised Children’s Manifest Anxiety Scale; IES-R = Impact of Events Scale-Revised; ALTTIQ = Assessment of Life Threat and Treatment Intensity Questionnaire; BSI-18 = Brief Symptom Inventory-18; BASC = Behavior Assessment System for Children; PedsQL-4 = The Pediatric Quality of Life Inventory - Version 4.0; CVS = The Child Vulnerability Scale; PTGI = Posttraumatic Growth Inventory; K10 = Kessler Psychological Distress Scale; IES-R = The Impact of Event Scale-Revised; VSP-A = Vécu et Santé Perçue de l’Adolescent et l’enfant; SLSS = Students’ Life Satisfaction Scale; SWLS = Parents completed the Satisfaction With Life Scale; PWB Scale = Psychologic Wellbeing Scale; SWLSS = Satisfaction With Life Scale; GSE = General Self -Efficacy Scale; SCL-90-R = Symptom Checklist-90- Revised
Quanto à análise dos resultados (rever Quadro 1), n=9 dos 13 estudos analisados apresentaram resultados em relação à adaptação, incluindo saúde mental e distress, consumos e alterações em contexto escolar.
Relativamente à saúde mental e ao distress percebido, foram encontrados índices expressivos de perturbação num número reduzido de irmãos, pais e sobreviventes no estudo de Turner-Sack e colaboradores (2016) e no estudo e Scrignaro e colaboradores (2016), não tendo sido verificadas diferenças significativas entre os grupos. No estudo de Alderfer e colaboradores (2003), os irmãos revelaram níveis mais elevados de stresse pós-traumático comparativamente a jovens da mesma faixa etária sem irmãos com doenças. No entanto, Kamibeppu e colaboradores (2010), com uma amostra com média de idades mais elevada do que a dos participantes no estudo de Alderfer e colaboradores (2003), e com a utilização de medidas de avaliação diferentes, não encontraram diferenças significativas entre os irmãos de sobreviventes de cancro e o grupo de controlo em relação à depressão, ansiedade e sintomas de perturbação de stresse pós-traumático.
Paralelamente aos indicadores de perturbação mental, Scrignaro e colaboradores (2016) verificaram que, quanto à satisfação com a vida, apenas a minoria dos irmãos, pais e sobreviventes estavam insatisfeitos, apresentando níveis médios-altos de resiliência.
Além dos indicadores de adaptação já descritos, os irmãos que participaram no estudo qualitativo de Porteous e colaboradores (2018) reportaram como aspetos mais negativos da sua vivência do cancro, o ciúme e inveja, acompanhados de vergonha e culpa, por experienciarem esses sentimentos em relação ao/à irmão/ã sobrevivente.
Quanto aos fatores de risco para a perturbação emocional a longo prazo foram identificados a idade (i.e., ser mais novo que o sobrevivente), o sexo (i.e., ter um irmão sobrevivente do sexo masculino), o tipo de tumor (i.e., ser irmão/ã de um sobrevivente de sarcoma em relação a um sobrevivente de leucemia), a saúde atual do sobrevivente (i.e., ser irmão/ã de um sobrevivente com problemas de saúde geral), a severidade do diagnóstico e intensidade do tratamento (Buchbinder et al., 2011).
Relativamente a outros indicadores de adaptação, especificamente os comportamentos de risco, foram identificados dois estudos com foco nos consumos excessivos de álcool e de tabaco. Lown e colaboradores (2013) verificaram que os irmãos adultos mostravam maior tendência para consumos excessivos e de risco de álcool quando comparados com os seus pares e sobreviventes. Em relação ao consumo de tabaco, Buchbinder e colaboradores (2016) constataram que os irmãos dos sobreviventes apresentavam maior tendência para serem ex-fumadores.
Quanto aos fatores de risco associados aos consumos excessivos, Lown e colaboradores (2013) identificaram o consumo precoce, os sintomas de depressão, de ansiedade e de distress global no consumo de álcool, e Buchbinder e colaboradores (2016) o baixo rendimento, baixo nível de escolaridade, distress e consumo excessivo de álcool enquanto fatores de risco no consumo de tabaco.
No que concerne ao funcionamento em contexto escolar, French e colaboradores (2013) constataram que os irmãos faltavam o dobro dos dias às aulas em relação à população geral. Os autores não conseguiram identificar os determinantes desse absenteísmo, mas apontaram possíveis explicações tais como persistência de dificuldades psicossociais e maior tolerância parental em relação às faltas (French et al., 2013).
Em relação à qualidade de vida dos irmãos, os estudos analisados indicam quer níveis geralmente adequados (Berbis et al., 2015), quer níveis inferiores comparativamente a outros indivíduos com doença crónica ou saudáveis (Kızmazoğlu et al., 2019). A qualidade de vida na dimensão social foi, em ambos os estudos, significativamente inferior no grupo dos irmãos. No entanto, Scrignaro e colaboradores (2016), num estudo com uma amostra com média de idade de 28 anos, não encontraram diferenças significativas entre os sobreviventes e irmãos relativamente ao bem-estar psicológico e satisfação com a vida.
Quanto a fatores de risco para a menor qualidade de vida, Berbis e colaboradores (2015) identificaram a idade dos irmãos (i.e., ser mais velho no momento do diagnóstico). Turner-Sack e colaboradores (2016) mostraram que a idade dos irmãos, no sentido de melhores resultados para os mais velhos, se associou positivamente ao coping ativo.
Em relação às necessidades, Wakefield e colaboradores (2012) constataram que os irmãos referiram como principais necessidades não satisfeitas durante todas as fases da doença e tratamentos, o acesso à informação, nomeadamente no que diz respeito ao desenvolvimento futuro do/a irmão/ã sobrevivente. O fornecimento de informação esteve fortemente associado à vivência de experiências positivas pelos irmãos, quer no estudo de Wakefield e colaboradores (2012), quer no estudo de Porteous e colaboradores (2018).
No que concerne ao CPT em irmãos, os estudos analisados verificaram níveis mais baixos em todas as dimensões comparativamente aos sobreviventes (Zebrack et al., 2011) e aos pais (Turner-Sack, 2016). Kamibeppu e colaboradores (2010) constataram que, nos irmãos, o sexo feminino se associa positivamente a níveis mais elevados de CPT na dimensão “Relação com os Outros”, e a níveis mais elevados na dimensão “Apreciação da Vida” em ambos os sexos, comparativamente ao grupo controlo.
Discussão
Esta revisão teve como objetivo explorar na literatura estudos centrados na vivência da sobrevivência e no CPT em irmãos de jovens sobreviventes de cancro.
Em síntese, os estudos analisados centraram-se maioritariamente na comparação entre irmãos e sobreviventes; tiveram como participantes, sobretudo, adolescentes e jovens adultos; e utilizaram essencialmente metodologia quantitativa com recurso a questionários estandardizados.
No que diz respeito à saúde mental, os resultados revelaram-se inconsistentes. Se por um lado alguns dos estudos encontraram percentagens expressivas de perturbação mental (i.e., ansiedade, depressão, stresse pós-traumático) nos irmãos, por outro lado um deles não identificou diferenças significativas entre os irmãos de sobreviventes e os irmãos de indivíduos sem doença em relação às mesmas perturbações.
Relativamente aos comportamentos de risco, os estudos analisados verificaram maior risco de consumo de tabaco e de álcool nos irmãos quando comparados com os seus pares e sobreviventes. Buchbinder e colaboradores (2016) sugerem que o tabaco possa funcionar enquanto estratégia de coping na regulação do distress experienciado na fase posterior aos tratamentos, e que a perceção de maior afastamento dos pais e maior centração parental no/a irmão/ã doente possa contribuir para o consumo precoce de álcool e tabaco. Ainda como indicador de adaptação, um estudo verificou risco elevado de absenteísmo escolar dos irmãos em relação à população em geral, contudo, os determinantes desse absenteísmo não foram identificados.
Estes resultados vão ao encontro dos encontrados por Buchbinder e colaboradores numa revisão sistemática em 2011, que teve como objetivo explorar na literatura estudos centrados na vivência da sobrevivência e seu impacto na saúde psicossocial dos irmãos. Os autores verificaram que os irmãos apresentavam problemas comportamentais e emocionais mesmo na fase de sobrevivência (Buchbinder et al., 2011).
Os resultados do nosso estudo mostram ainda que, embora os irmãos apresentem níveis de qualidade de vida, em geral, adequados, estes não deixam de reportar níveis significativamente menos elevados na dimensão social, quer comparativamente a irmãos de crianças saudáveis, quer aos sobreviventes.
Nos estudos analisados nesta revisão foram identificados como fatores associados a maior perturbação emocional, a idade, com os mais velhos a reportarem melhores resultados; o estado clínico do sobrevivente; e a severidade do diagnóstico e do tratamento. O ciúme e a culpa associada em relação ao sobrevivente foram ainda identificados como potenciadores de perturbação nesta população.
Relativamente às necessidades dos irmãos foi evidenciada como mais prevalente a necessidade de informação, estando o fornecimento de informação fortemente associado à perceção de maior envolvimento no processo da doença. Pelo contrário, a perceção de maior afastamento foi geralmente atribuída pelos irmãos à desvalorização que os outros fizeram do impacto do cancro nas suas vidas.
Estes resultados são congruentes com os apresentados no estudo de O'Shea e colaboradores (2012) no qual o acesso a informações limitadas pela família desencadeava nos irmãos sentimentos de incerteza, confusão, preocupação e ansiedade.
Por fim, relativamente ao CPT em irmãos, foram encontrados níveis significativamente inferiores em todas as dimensões do CPT, quer em relação aos sobreviventes, quer em relação aos pais. Níveis mais elevados de CPT foram encontrados na dimensão “Relação com os Outros”, sobretudo nas irmãs.
A relação positiva entre o sexo feminino e o CPT pode ser explicada pela maior facilidade das mulheres em expressar as suas experiências pessoais (Tamres et al., 2002) e pela sua maior sensibilidade na experiência de situações traumáticas, o que, segundo Vishnevsky e colaboradores (2010), pode ser potenciador de maior reflexão e, consequentemente, de maior desafio dos esquemas centrais.
Estudos com amostras de jovens sobreviventes de cancro, acerca das diferenças quanto ao nível de CPT considerando o sexo, têm mostrado resultados discrepantes. Enquanto nalguns estudos se tem verificado uma relação positiva entre o sexo feminino e o CPT (Gianinazzi et al., 2016; Koutná et al., 2017; Tremolada et al., 2016), noutros tem-se encontrado o oposto (Laufer et al., 2009).
Em geral, estes resultados reforçam a revisão sistemática de Gerhardt e colaboradores em 2015, na qual os irmãos foram identificados enquanto grupo de risco psicossocial. É, por isso, premente a criação de intervenções centradas nos stressores identificados pelos irmãos (e.g., aumento das responsabilidades, diminuição da atenção parental), nas necessidades (e.g., necessidade de informações sobre a doença e tratamentos, criação de oportunidades para abordar o impacto da doença) e nas perturbações emocionais comuns (e.g., ansiedade, depressão) (Gerhardt et al., 2015).