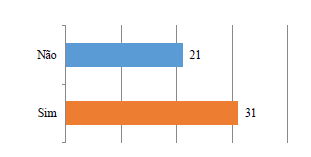O modelo de assistência em saúde mental no Brasil vem se reconfigurando desde o final da década de 70, sendo fortemente influenciado pela experiência italiana (Amarante, 2008). Nesse processo, de reforma psiquiátrica, surge um novo paradigma de atenção em saúde mental, baseado nas premissas e nas práticas psicossociais (Hirdes, 2009).
Apesar dos avanços no âmbito da saúde mental em geral nas últimas décadas, quando se trata da infância e adolescência, cujo papel da prevenção e promoção são ainda mais imprescindíveis, os percursos foram morosos e a visibilidade a este campo se deu tardiamente. Assim, somando-se a crescente demanda de sofrimento psíquico vivenciada por crianças e adolescentes, destaca-se a urgente necessidade de se pensar no cuidado e assistência prestada a essa população (Fernandes et al., 2018; Taño & Matsukura, 2015). Foi somente a partir do ano 2000, que se começa a pensar na especificidade da infância e adolescência, por meio da implantação dos primeiros Centros de Atenção Psicossociais Infantojuvenis (CAPSij) e das primeiras tentativas de elaboração de uma política pública de saúde mental dirigida a este seguimento, a partir do Fórum Nacional de Saúde Mental infantojuvenil (Brasil, 2014; Tenório, 2002).
Mais recentemente, tem-se outro marco importante que é a portaria nº 3.088, em 2011, a qual instituiu a Rede de Atenção Psicossocial (RAPS), voltada às pessoas com transtornos mentais e/ou decorrentes do uso de álcool ou outras drogas, assim como para populações mais vulneráveis como as crianças e adolescentes (Brasil, 2011). A RAPS é constituída por diferentes equipamentos da rede, sendo que a ABS juntamente com a atenção especializada cumpre papel estratégico de coordenação do cuidado e ordenação da rede (Brasil, 2011). No que se refere a especificidade da ABS, autores afirmam que esta tem como função reorientar o modelo de atenção no sistema de saúde brasileiro pelas premissas da longitudinalidade do cuidado, de ações individuais e coletivas, da promoção e da prevenção às doenças e aos agravos à saúde. Ao mesmo tempo, assume o papel de articuladora das redes de cuidado, trabalhando de forma intersetorial nos territórios de abrangência (Campos et al., 2008). Em relação a saúde mental no âmbito da ABS, compreende-se que as Unidades de Saúde têm a responsabilidade de desenvolver ações de promoção à saúde mental, prevenção e cuidado dos sujeitos atravessados pelo sofrimento psíquico, ações de redução de danos e cuidado para pessoas com necessidades decorrentes do uso abusivo de crack, álcool e outras drogas, articulando-se com os demais pontos da rede (Brasil, 2011). Assim, considera-se que a atenção psicossocial reconhece a ABS como um local privilegiado de cuidado dentro da RAPS.
Vale apontar, que nos últimos anos é possível observar um crescente investimento a nível mundial em diretrizes para área da saúde, de forma que todos os profissionais, especialmente os que operam no campo da ABS, têm sido convocados para intervir nos processos de cuidado dos indivíduos em sofrimento psíquico. Tem-se privilegiado o cuidado em seus territórios, comunidades, famílias e, desta forma, nas Unidades de Saúde (Lancetti & Amarante, 2006). Nessa direção, uma relação sustentável entre as ações de saúde mental e ABS tem sido essencial para o avanço nas propostas da reforma sanitária e da reforma psiquiátrica no Brasil (Sinibaldi, 2013).
Souza (2015) considera a ABS como a estratégia existente para superar as dificuldades do cuidado em saúde mental e avançar na atenção psicossocial, uma vez que é o ponto de chegada de uma atenção compartilhada e ampliada. Além disso, de acordo com a autora, as propostas políticas fazem forte diálogo com a saúde mental, abarcando os conceitos primordiais de território, corresponsabilização do cuidado e intersetorialidade, visando ao acesso universal, integral e de qualidade a essa população em sofrimento psíquico. Ainda que se considerem os progressos, Souza (2015) afirma que há muitos desafios a serem vencidos para que seja possível avançar no processo da reforma psiquiátrica no Brasil, como, por exemplo, a superação do modelo biomédico e hospitalocêntrico no campo da saúde mental, presente ainda nos dias atuais, e a ampliação do acesso dos usuários aos serviços de saúde, principalmente no âmbito da ABS (Correia et al., 2011).
Na última década houve um aumento de estudos no campo da saúde mental com enfoque na ABS (Correia et al., 2011; Fernandes et al., 2018), de forma a evidenciar e refletir sobre os principais desafios e proposições deste campo. Porém, os poucos estudos existentes voltados a saúde mental infantojuvenil na ABS apontam para a falta de reconhecimento e/ou valorização deste campo pelos profissionais da ABS, desconhecimento sobre o modo de cuidado, dificuldades na organização dos sistemas regionais e trabalho em rede intersetorial, incapacidade técnica de intervenção dos profissionais e dificuldade de acesso dessa população a este nível de atenção à saúde (Silva et al., 2018; Teixeira et al., 2017).
Os resultados do estudo colaborativo de Teixeira et al. (2017), que analisou os facilitadores e as barreiras para o cuidado colaborativo entre a ESF e os CAPSij no Rio de Janeiro, apontaram que as ações de cuidado são frágeis e a articulação com a rede praticamente inexistente. Especificamente em relação à população de adolescentes em sofrimento psíquico tem-se o estudo de Silva et al. (2018), realizado com profissionais do CAPSij, que objetivou identificar como tem se dado a atenção psicossocial de adolescentes em um município de médio porte do interior do Estado de São Paulo. Os resultados sinalizaram o CAPSij como único responsável pelo cuidado aos adolescentes em sofrimento psíquico, além disso, há dificuldades no cuidado que permeiam desde o acesso dessa população nas Unidades de Saúde até um cuidado curativo e dirigido apenas aos serviços especializados.
Considera-se que é necessário maior investimento de diversos níveis, uma vez que as reflexões, os esforços, as pesquisas e as propostas políticas caminham lentamente e com bastante fragilidade, não enfatizando as especificidades necessárias para a atenção psicossocial a crianças e adolescentes em diferentes pontos da rede de cuidados. Nessa direção, o objetivo do presente estudo é identificar como tem se dado o cuidado a crianças e adolescentes em sofrimento psíquico na ABS, de forma a revelar os desafios, perspectivas e potências neste nível de atenção à saúde.
Método
Participantes
Participaram do estudo 53 gestores entre 31 e 50 anos, vinculados a Unidades de Saúde da ABS de sete municípios do Estado de São Paulo.
Do total participantes, 47 eram do sexo feminino, 39 tinham formação graduada em enfermagem. O tempo de formação variou entre 5 e mais de 20 anos.
Material
Os instrumentos utilizados para coleta de dados consistiram em:
a) formulário de identificação e caracterização dos participantes;
b) formulário de identificação e caracterização das Unidades de Saúde;
c) questionário geral: visou identificar, mapear e caracterizar as concepções sobre saúde mental infantojuvenil e o cuidado desenvolvido pelo serviço ao qual o participante estava vinculado, com enfoque na infância, adolescência e saúde mental.
Estes eram autoaplicáveis e abarcavam tanto questões abertas como fechadas. Aponta-se que os instrumentos foram elaborados após criteriosa revisão de estudos sobre a temática da saúde mental com ênfase na ABS, avaliação externa de juízes especialistas na área e aplicação piloto (Manzini, 2003).
Procedimento
Trata-se de um estudo de levantamento, exploratório e descritivo, de abordagem quantiqualitativa (Minayo et al., 2005).
O estudo foi realizado em 53 Unidades de Saúde, de sete municípios do Estado de São Paulo, a saber: Bauru, Campinas, Ribeirão Preto, São Carlos, São José do Rio Preto, São José dos Campos e Sorocaba. A escolha dos municípios respondeu a alguns critérios, uma vez que procurou-se abarcar diferentes regiões do Estado de São Paulo e, que contassem minimamente com uma rede de assistência à saúde mental infantojuvenil composta por CAPSij e serviços da ABS.
Após a seleção dos mesmos, foi obtido a autorização das Secretarias Municipais de Saúde para realização do Estudo. Com a autorização das Secretarias, e a partir da identificação das Unidades de Saúde, foi feito contato telefônico com cada um dos sete municípios selecionados, visando identificar os gestores, apresentar o projeto aos mesmos, e caso aceitassem, procedeu-se o envio dos instrumentos. Observa-se que foram identificadas 262 Unidades de Saúde, destas, 155 autorizaram a realização da pesquisa e receberam os instrumentos e, 53 (34%) retornaram respondendo aos instrumentos.
A partir dos endereços eletrônicos dos participantes, foi disponibilizado um link de acesso a uma plataforma online, a qual continha o título, informação da pesquisa e pesquisadora, termo de consentimento livre e esclarecido (TCLE) e os instrumentos de coleta acompanhados de instruções para preenchimento.
Os dados quantitativos obtidos foram inseridos e tratados por meio de planilhas do programa Excel® e apresentados descritivamente. Para as questões abertas, utilizou-se a técnica de análise categorial, uma das técnicas contidas na Análise de Conteúdo proposta por Bardin (2008).
O projeto foi aprovado pelo Comitê de Ética em Pesquisa em Seres Humanos da Universidade Federal de São Carlos (CEP - UFSCar) com número de parecer 2.184.787.
Resultados
Tendo em vista atemática do presente estudo, primeiramente serão apresentados os resultados sobre as ações de cuidado dirigidas ao público infantojuvenil de forma geral, visando dimensionar as ações de promoção, prevenção e tratamento ofertadas às crianças e adolescentes nas Unidades de Saúde, assim como, os motivos que levam essa população a acessar o serviço.
Considera-se pertinente essa contextualização inicial, uma vez que a saúde mental pode ser compreendida dentro da complexidade relativa ao cuidado à infância e adolescência, tendo em vista a proposição de cuidado integral aos indivíduos neste nível de atenção à saúde, e não só no âmbito dos especialismos.
Posteriormente serão apresentados os resultados que revelam sobre as ações específicas a saúde mental infantojuvenil. Assim, no Quadro 1, encontram-se os resultados relativos ao questionamento sobre todas as ações de promoção, prevenção ou tratamento que a Unidade de Saúde oferece as crianças e adolescentes de forma geral.
Quadro 1 Ações de promoção, prevenção ou tratamento ofertadas as crianças e adolescentes na Unidade de Saúde

Observa-se que as Unidades de Saúde ofertam diferentes estratégias de cuidado à infância e adolescência, muitas voltadas às consultas de rotina e acompanhamento do desenvolvimento infantil por meio da puericultura. Porém, verificam-se ações majoritariamente biologicistas, conforme exemplifica-se nas respostas dos participantes:
“...são as vacinas, teste do pezinho, o acompanhamento médico de rotina, mas o principal é vacina, né’’.
“Atendimento de pediatria (tanto a puericultura como o atendimento de intercorrências), atividade física, grupos específicos, atendimento odontológico, atenção farmacêutica”.
Além disso, compreende-se a partir da categoria Programas e Grupos, com 24 citações, o quanto o cuidado neste nível de atenção à saúde expressa resquícios da proposta inicial da ABS, onde se verifica o enfoque seletivo e programático, uma vez que as ações são voltadas para grupos e populações específicas e de risco, como é o caso do uso de álcool e drogas na adolescência.
Mesmo outras categorias, como a Educação em Saúde, citada por 17 participantes, apontam para a seletividade das ações a partir de temáticas exclusivamente voltadas a questões ligadas à sexualidade, higiene corporal, álcool e drogas.
Quanto aos motivos que levam as crianças e adolescentes a acessarem a Unidade de Saúde, o Quadro 2 apresenta o que foi sinalizado pelos participantes.
Quadro 2 Motivos apresentados pelos participantes, que levam as crianças e adolescentes a acessarem a Unidade de Saúde
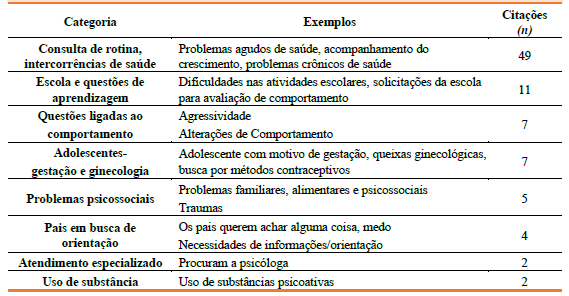
Os resultados do Quadro 2 apontam que os principais motivos que levam as crianças e adolescentes às Unidades de Saúde são as questões ligadas às intercorrências de saúde e consultas de rotina, reforçando a dimensão dos resultados apresentados no Quadro 1 apresentado anteriormente. Não obstante, se considerarmos a soma das citações com potencial proximidade com a saúde mental - encaminhamento escolar, uso de substâncias, problemas de comportamento, psicossociais - verifica-se uma demanda latente advinda desse campo.
Sobre a saúde mental infantojuvenil, questionou-se aos participantes se a Unidade de Saúde oferece algum tipo de assistência e cuidado às crianças e adolescentes em sofrimento psíquico. Os resultados encontram-se na Figura 1.
Identifica-se que a despeito de 31 (59,61%) participantes relatarem que a Unidade de Saúde oferece assistência a crianças e adolescentes em sofrimento psíquico, o fato de existirem 21 (40,38%) de participantes que alegam que a Unidade não oferta cuidado a essa população é preocupante e alerta sobre a urgência na transformação desta realidade.
Para aqueles participantes que afirmaram a existência de um cuidado em saúde mental infantojuvenil, questionou-se sobre quais seriam as estratégias oferecidas, conforme verifica-se no Quadro 3.
Quadro 3 Estratégias de cuidado oferecidas as crianças e adolescentes em sofrimento psíquico na Unidade de Saúde participante

Sobre as três categorias identificadas, verifica-se que as estratégias de cuidado ofertadas perpassam prioritariamente por ações na própria Unidade com diferentes profissionais da equipe e ações com enfoque no especialismo.
Relativo a percepção dos participantes sobre o cuidado à saúde mental infantojuvenil na ABS, a Quadro 4 apresenta os resultados:
Os resultados revelaram que a maioria dos participantes considera o cuidado como limitado, precário ou ruim. Além disso, a partir das falas dos participantes, é possível identificar justificativas para as limitações apontadas:
“Precário, porque acho que a gente não tem formação pra isso, os profissionais que estão na atenção básica, porque somos a maioria generalistas, da saúde da família. E ai, assim, a gente não tem conhecimento específico né?"
“Ainda muito fraco, pois não temos estrutura e nem equipamentos suficientes”.
“Muito deficitário, já que não contamos com profissionais específicos para esta área e o CAPS infantil não tem seu quadro de RH completo”.
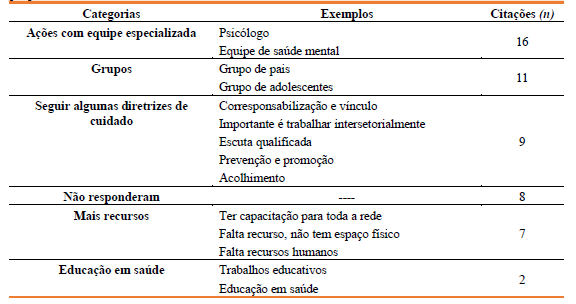
Por fim, questionou-se aos participantes o que eles consideram que poderia ser oferecido às crianças e adolescentes em sofrimento psíquico na Unidade de Saúde, conforme apresenta-se no Quadro 5. Identifica-se que as categorias mais citadas foram as ações com equipes especializadas e grupos.
Discussão
A partir dos resultados apresentados anteriormente sobre as ações e estratégias de cuidado as crianças e adolescentes em sofrimento psíquico, parece haver uma dificuldade em compreender as possibilidades de cuidado em saúde mental infantojuvenil tendo em vista o que é proposto pelas políticas públicas, e o quanto muitas das ações já realizadas, ainda que não sejam específicas do campo da saúde mental, respondem também ao cuidado a essa população.
Silva et al. (2019), em estudo que focalizou a atenção à saúde mental de adolescentes na ABS, identificaram relatos de trabalhadores que exemplificam a realidade de adolescentes e suas famílias acolhidas em seu território a partir dos serviços de ABS. Os profissionais, ao ampliarem a escuta, identificam situações de sofrimento psíquico geradas não necessariamente por um transtorno específico, mas por situações advindas de um contexto de não garantia de direitos sociais e que demandam escuta qualificada, conforme sinalizado nas políticas que regem a atenção à saúde mental. Por outro lado, Silva et al. (2019) evidenciam a potência da ABS para o cuidado desses casos, uma vez que se localiza em um território, permitindo uma aproximação real e física da população residente em seu entorno, de modo a facilitar o acesso, o vínculo e o acolhimento.
Se considerarmos os altos índices e taxas de prevalência de sofrimento psíquico em crianças e adolescentes (Lopes et al., 2016), torna-se imprescindível discutir sobre o lugar que as crianças e adolescentes que vivenciam o sofrimento psíquico têm ocupado na rede de cuidado, especialmente na ABS. Nesse sentido identificou-se no presente estudo que as ações ofertadas às crianças e adolescentes nas Unidades de Saúdes têm como enfoque o especialismo. Este resultado soma os achados da literatura sobre uma lógica de cuidado pautado no modelo biomédico e especialista, como os de Frateschi e Cardoso (2016). Reafirmando esta perspectiva, em uma recente revisão integrativa da literatura que analisou as produções sobre práticas de cuidado em saúde mental na ABS, no período de 2010 a 2015, Fernandes et al. (2018) sinalizam que ao longo do tempo este cenário pouco tem se modificado e que a proposta de ampliação do cuidado à saúde mental caminha lentamente e ainda permeada pela lógica biomédica e especialista. Conforme as autoras, este resultado tem se confirmado também nos poucos estudos que focalizam especificamente a saúde mental infantojuvenil, e os resultados do presente estudo corroboram esta realidade.
Assim, é preciso refletir a respeito do papel dos profissionais da saúde neste nível de atenção, no sentido de reforçar que os mesmos podem e devem responder às diferentes necessidades de saúde da população, abarcando a multiplicidade e, ao mesmo tempo, as singularidades. Estas podem ser relativas à saúde mental de forma mais ampliada, rompendo com as preconcepções de que a saúde mental é um campo de exclusividade de algumas categorias profissionais e do especialismo, o que tende a limitar e restringir o acesso e cuidado ofertado a essa população. Além disso, destaca-se nos resultados apresentados o fato das parcerias com a rede serem citadas apenas uma vez enquanto estratégia de cuidado, evidenciando a necessidade de se construir parcerias com outros setores (educação, assistência social, entre outros), visando à efetividade e integralidade, corresponsabilização pelo cuidado e consequentemente a desinstitucionalização do sofrimento psíquico.
Apesar da literatura e das políticas públicas de saúde mental infantojuvenil apontarem para a importância do trabalho em rede e intersetorial, os resultados do presente estudo, assim como a literatura, têm evidenciado para diferentes dificuldades que permeiam desde a identificação e o reconhecimento dos diferentes pontos de atenção, até a falta de diálogo entre profissionais das equipes e dificuldades na referência e contra referência (Lourenço, 2017; Zaniani & Luzio, 2014).
Identificou-se também que algumas tecnologias leves, como o acolhimento e a escuta qualificada não são realizadas ou reconhecidas enquanto estratégias de cuidado a essa população em sofrimento psíquico. Segundo Souza e Rivera (2010) existem alguns princípios que respaldam e direcionam tanto as ações de saúde mental quanto as da ABS, sendo que estes estão pautados por exemplo, no acolhimento enquanto ação humanizada, que rompe com o atendimento tecnocrático.
Compreende-se que o acolhimento visa inverter a lógica de organização e o funcionamento dos serviços de saúde, partindo de três princípios: (a) atender a todas as pessoas que buscam os serviços de saúde, garantindo a acessibilidade universal; (b) reorganizar o processo de trabalho, deslocando seu eixo central do médico para uma equipe multiprofissional; e (c) qualificar a relação trabalhador-usuário sob os parâmetros humanitários de solidariedade e de cidadania (Franco et al., 1999). Contudo, apesar da sua relevância, o estudo avaliativo de Souza et al. (2008), indica que o acolhimento é um processo em construção, variando nas Unidades de Saúde em níveis de concepção e estratégias de reorganização cotidiana do trabalho, ou inexistente em algumas Unidades investigadas. Tem-se por outro lado os resultados que sinalizam para alguns pontos favoráveis. A título de exemplo, foi exemplificado na categoria "Consultas individuais e grupo com profissionais especialistas" o matriciamento como ferramenta envolvida no cuidado a essa população.
O apoio matricial em saúde mental é uma estratégia que possibilita aos profissionais da saúde mental trocarem conhecimentos e práticas com os profissionais das equipes da ESF, dando-lhes suporte para poderem compreender, intervir e acolher melhor as pessoas em sofrimento psíquico, incorporando em sua prática a dimensão subjetiva e social do ser humano, mediante uma escuta qualificada e sensível, promovendo clínica ampliada (Figueiredo & Onocko-Campos, 2009). Estudos voltados para matriciamento no campo da saúde mental infantojuvenil também têm sido desenvolvidos. Dentre eles tem-se o de Cavalcante et al. (2012), o qual ao questionar sobre os casos de crianças no apoio matricial, identificou-se a quase inexistência de atendimento a essa faixa etária, de forma que não somente o tema da saúde mental infantil é ainda pouco estudado, como essa população tem pouca visibilidade no âmbito da Estratégia de Saúde da Família.
Por outro lado, apesar das potências identificadas, os participantes do presente estudo consideram que o cuidado à saúde mental infantojuvenil na ABS é limitado, precário ou ruim, sendo justificado pela falta de estrutura, recursos e formação profissional. Este resultado reforçam os achados da literatura (Gryschek & Pinto, 2015), uma vez que os participantes alegam que na maioria das vezes a escassez de recursos humanos (equipe reduzida e fragilidades na formação profissional) e estruturais (falta de materiais, espaço) são motivos que fragilizam o cuidado ofertado. Nessa direção, parece haver uma incoerência entre o que é proposto pelas políticas públicas sociais ministeriais e o quanto é possível efetivar e colocá-las em prática sem os investimentos e recursos adequados. Questiona-se o quanto esta desarticulação é implicada pelo processo histórico e político vivido no Brasil e, também, pelo subfinanciamento crônico do SUS.
Ainda que o SUS seja uma conquista do povo brasileiro e tenha aumentado significativamente o acesso da população aos serviços de saúde, seu subfinanciamento tem sido um dos grandes desafios e fator limitador à concretização de seus princípios e diretrizes (Castro et al., 2018), conforme também verificou-se no presente estudo. Verifica-se que a ESF se encontra estagnada, em termos de cobertura, devido ao número insuficiente de equipes e insumos necessários, sendo um dos principais entraves ao sucesso do SUS (Morosini et al., 2018). Quando questionado aos participantes sobre o que poderia ser oferecido como ações de cuidado a crianças e adolescentes em sofrimento psíquico na Unidade de Saúde, os resultados reforçam os achados apresentados anteriores. Apesar da ideia ser pensar em alternativas e estratégias de cuidado que poderiam ser oferecidas, os participantes apresentaram dificuldades em abordar as possibilidades, sendo as sugestões novamente direcionadas a partir da perspectiva dos especialismos e da melhoria da infraestutura e de recursos humanos.
Hipotetiza-se que uma das possibilidades para reverter essa lógica possa ser a adoção de algumas condutas, como o investimento em capacitação e formação dos profissionais desse nível de atenção à saúde, de forma que os mesmos possam também se responsabilizar pelo cuidado a saúde mental.
Nesse cenário, é preciso refletir sobre as estratégias que contribuam para a afinidade e maior aproximação dos profissionais com o campo da saúde mental, de forma a qualificar o cuidado ofertado. Investir na formação continuada, desde a graduação até a educação permanente, assim como oportunizar situações de discussão e reflexão sobre saúde mental por meio do acompanhamento de casos as equipes de matriciamento seriam ações que ampliariam as ações de cuidado junto a esse público.
Importa destacar que ter profissionais especializados na equipe poderia contribuir para o cuidado à saúde mental infantojuvenil, porém, não com o objetivo de apenas encaminhar as demandas de saúde mental, mas sim enquanto possibilidade de maior diálogo, trocas, compartilhamento e sensibilização da equipe. Além disso, nove participantes citaram a necessidade de criar estratégias que perpassem pelas diretrizes de cuidado proposto pelas políticas públicas. Discute-se o quanto o cuidado à saúde mental infantojuvenil ecoa indiretamente por ações no âmbito da prevenção e promoção à saúde da criança e do adolescente de forma geral, ainda que, com algumas limitações e fragilidades, conforme identificado no presente estudo.
Mesmo as ações de vigilância do desenvolvimento, como a puericultura, se relacionam com a saúde mental. Porém, é preciso avançar, uma vez que esse reconhecimento não é compartilhado e, tampouco, explorado pelos profissionais da ABS. Ressalta-se que, ainda que tenhamos algumas iniciativas e ferramentas que evidenciem essa necessidade de aproximação e interlocução entre os campos muitas das ações de cuidado desenvolvidas tem sido seletivas, programáticas e dirigidas a populações consideradas em risco, de forma que alguns grupos, como as crianças e adolescentes em sofrimento psíquico, acabam se tornando invisíveis e não sendo prioridade no direcionamento das ofertas de cuidado.
Coloca-se o desafio de compreender a saúde mental infantojuvenil, antes de tudo enquanto uma necessidade de saúde e, portanto, que a ABS responderia a esse cuidado enquanto uma política de atenção integral, territorial e não só da especificidade do campo. Ou seja, para além do saber técnico e especializado da saúde mental infantojuvenil, há diretrizes e ferramentas de cuidado que são próprias da ABS que responderiam ao cuidado as crianças e adolescentes em sofrimento psíquico como, por exemplo, o acolhimento, escuta qualificada, encaminhamento implicado, acompanhamento longitudinal, territorial, promoção à saúde, ações de vigilância à saúde, trabalho em rede e intersetorial, entre outras.
Contribuição dos autores
Amanda Fernandes: Concetualização; Curadoria dos dados; Análise formal; Investigação; Metodologia; Administração do projeto; Visualização; Redação do rascunho original; Redação - revisão e edição.
Maria Fernanda Cid: Concetualização; Análise formal; Metodologia; Validação; Visualização; Redação - revisão.
Thelma Matsukura: Concetualização; Curadoria dos dados; Análise formal; Metodologia; Administração do projeto; Supervisão; Validação; Visualização; Redação do rascunho original; Redação - revisão.