INTRODUÇÃO
A prática regular de atividade física (AF) em idosos apresenta relação positiva com a saúde, sendo que a realização de ≥150 minutos/semana de atividade física de intensidade moderada à vigorosa (AFMV) proporciona melhorias fisiológicas (Figueiró et al, 2019), bem-estar e longevidade (Dunlop et al., 2015). Apesar dos reconhecidos benefícios à saúde, estima-se que pouco mais de 20% dos idosos em todo o mundo cumprem as recomendações de AF (Hallal et al., 2012), e redução dos níveis de AF que se acentuam com o avanço da idade (Santos et al., 2018), apresentam disparidade entre os sexos, faixa etária e nível de escolaridade (Santos et al., 2018).
Neste contexto desafiador, diferentes estratégias de incentivo a um estilo de vida ativo têm sido fomentadas, como o Plano de Ação Global para Prevenção e Controle de Doenças Crônicas não Transmissíveis 2013-2020 (World Health Organization [WHO], 2013), e o Plano de Ação Global para Atividade Física 2018-2030 (WHO, 2018), que incluem dentre outras medidas, a disseminação de conhecimentos sobre AF, o fortalecimento de parcerias multisetoriais, e a criação de ambientes ativos com oferta de programas de AF, com vistas a alcançar pessoas de todas as idades e com diferentes capacidades.
Tornar a AF uma prática cotidiana e sustentável a longo prazo por meio de programas tem sido alvo de diferentes políticas públicas de saúde (Valdés-Badilla et al., 2019), haja vista os efeitos positivos produzidos pelas intervenções nos níveis de AF, e nas diferentes capacidades físicas (Valdés- Badilla et al., 2019). No Brasil, a promoção da AF por meio da Política Nacional de Promoção da Saúde, tem possibilitado dentre outras ações, financiar projetos inseridos no Sistema Único de Saúde, integrando um conjunto de iniciativas da Atenção Primária em Saúde (Malta et al., 2016).
Embora as intervenções coletivas como a caminhada, danças, alongamento/relaxamento e ginástica realizadas nas Unidades Básicas de Saúde/território (Amorim et al., 2013), e mais recentemente os grupos de corrida, ginástica (aeróbia, localizada, funcional, etc), jogos e brincadeiras, atividades esportivas e artes marciais implementadas pelo Programa Academia da Saúde (Brasil, 2017) alcançarem principalmente os idosos (Amorim et al., 2013; Brasil, 2017) nota-se nesta população prevalência de 23,3% no cumprimento de AFMV (Brasil, 2018).
Estudos demonstram relações inversas entre a percepção de barreiras (obstáculos que impedem/dificultam a adoção de um comportamento relacionado à saúde) (Champion & Skinner, 2008), e a participação de idosos em programas de AF. Fatores intrapessoais, como a limitações físicas e medo de cair; fatores interpessoais que incluem a desinformação sobre opções de programas de AF, falta de orientação profissional, profissionais desmotivados, falta de companhia para a prática de AF (Bethancourt et al., 2014), e fatores ambientais percebidos pela ausência de local apropriado (Gomes et al., 2019) e programas pouco envolventes ou muito desafiadores (Bethancourt et al., 2014), inibem a participação de idosos em programas de AF.
Compreender as barreiras para a participação em programas de AF, a partir da percepção dos idosos, é essencial para planejar e desenvolver intervenções mais efetivas e duradouras (Bauman et al., 2012). No entanto, no Brasil esta temática é pouco explorada, uma vez que os estudos sobre barreiras estão relacionados em sua maioria à prática de AF (Eiras et al., 2010; Krug et al., 2015), e quando envolvem a percepção dos idosos sobre a participação em programas de AF são fornecidas informações de populações mistas (adultos e idosos) (Ferreira et al., 2019), não sendo possível identificar claramente as barreiras referidas apenas pelos idosos.
Assim, diante desta lacuna, o presente estudo tem como objetivo analisar a percepção de barreiras para participação de idosos em programas de atividades físicas em uma amostra de idosos de uma cidade do Sul do Brasil.
MÉTODO
Trata-se de um estudo transversal, descritivo, domiciliar, de base populacional, realizado com dados da segunda onda do estudo de coorte intitulado “Condições de saúde de idosos do município de Florianópolis, SC: estudo de base populacional EpiFloripa idoso”, realizado na área urbana de Florianópolis, Santa Catarina. (https://epifloripa.paginas.ufsc.br/).
O estudo EpiFloripa Idoso foi aprovado pelo Comitê de Ética em Pesquisa da Universidade Federal de Santa Catarina (CAAE 16731313.0.0000.0121). Todos os entrevistados assinaram o termo de consentimento livre e esclarecido.
Delineamento e população do estudo
A amostra do presente estudo foi composta por idosos não institucionalizados, de ambos os sexos (≥ 60 anos). Os métodos para o planejamento amostral da linha de base (2009/2010) e seguimento (2013/2014) foram publicados previamente (Schneider et al., 2017). Resumidamente, a amostra da linha de base foi composta por 1.702 idosos. Para realização do seguimento, foram identificados 217 óbitos, 159 perdas (idosos que não puderam ser entrevistados, incluindo 111 por não localização), e 129 recusas (idosos que se negaram a ser entrevistados mesmo após receber a visita no domicílio), totalizando 1.197 entrevistas (taxa de resposta de 70,3%).
Instrumentos e procedimentos
Barreiras para participação em programas de atividades físicas
O desfecho investigado no presente estudo foi a percepção de barreiras para participação em programas de AF, identificada pela pergunta: qual o principal motivo que levou ou levaria o(a) Sr.(a) a desistir de um programa de atividade física? As opções de resposta eram: aulas não adequadas (desmotivante, muito intensa, exercícios inadequados); influência negativa do ambiente (local inadequado, sem segurança); compromisso com afazeres domésticos; cuidados familiares (cuidar do (a) esposo (a), filhos ou netos); limitação por doença (já instalada e/ou aparecimento de doença que compromete a prática de atividade física); cansaço; falta de disposição; problemas pessoais com o professor ou colegas de grupo; sentir dor quando realizava os exercícios físicos; e o medo de cair ao realizar os exercícios. Além dos itens supracitados, foi possibilitado ao participante mencionar outro motivo (resposta aberta), caso nenhuma das opções disponíveis representasse o principal motivo de desistência.
Níveis determinantes para participação em programas de atividade física
As respostas individuais sobre a percepção de barreiras fornecidas pelos participantes foram agrupadas de acordo com o modelo socioecológico (Sallis et al., 2006) que refere as interações das pessoas com o ambiente sociocultural e físico. Os níveis de influência do modelo incluíram-se: intrapessoais (variáveis biológicas e psicológicas), interpessoais (variáveis culturais/organizacionais), e ambientais (construído/natural).
Outras variáveis
Foram incluídas no estudo as seguintes variáveis sociodemográficas: sexo (feminino e masculino), idade (anos completos), escolaridade (anos completos), estado civil (solteiro, casado, divorciado/separado, viúvo). Em relação às variáveis de saúde incluíram-se: percepção de saúde (muito boa, boa, regular, ruim, muito ruim), rastreamento para declínio cognitivo (sim/não), identificada pelo Mini Exame do Estado Mental, a partir do ponto de corte de Almeida (1998): provável declínio cognitivo (<19 pontos para os analfabetos e <24 pontos para aqueles com algum nível de escolaridade); presença de quedas no último ano (sim/não), número de morbidade (0-1, ≥ 2), com opções de resposta: doença espinhal ou dorsal, artrite ou reumatismo, bronquite ou asma, tuberculose, cirrose, osteoporose, doença renal crônica, insuficiência cardíaca, diabetes, hipertensão, doenças cardíacas ou cardiovasculares e acidente vascular cerebral (sim/não); Índice de massa corporal (kg/m2), classificado posteriormente em normal/baixo peso e excesso de peso (Brasil,2011), e nível de atividade física de lazer (Benedetti et al., 2004), considerado insuficientemente ativos os idosos que relataram 10 a 149 min/semana de AFMV e ativos ≥150 minutos/semana (Nelson et al., 2007).
Análise estatística
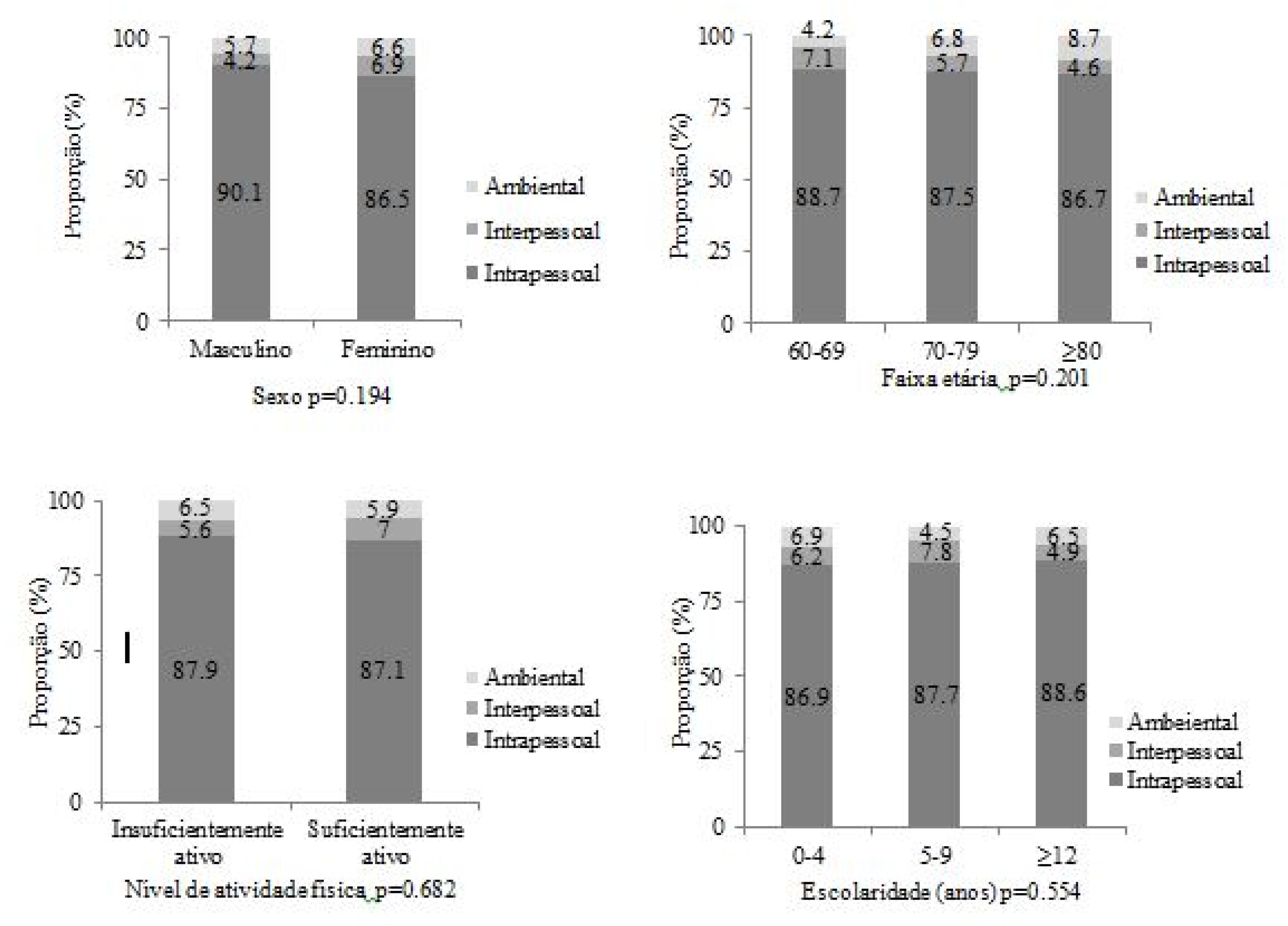
Para análise dos dados foi utilizado o software Stata 13.0® (Stata Corporation, College Station, EUA), considerando os pesos amostrais. Estatística descritiva (média, desvio padrão para variáveis contínuas, e proporção para as do tipo categórica). A percepção de barreiras para a participação em programas de AF foi expressa em frequência relativa e absoluta, e em seguida agrupadas de acordo com o nível de determinantes do modelo socioecológico (intrapessoais, interpessoais e ambientais (Sallis et al., 2006). O teste Qui- quadrado de Pearson foi utilizado para verificar existência de diferenças entre as barreiras (intrapessoais, interpessoais e ambientais) e o sexo, faixa etária, nível de atividade física e escolaridade dos participantes. O nível de significância adotado foi de p < 0,05.
RESULTADOS
A amostra analisada incluiu apenas as entrevistas respondidas pelos idosos (n= 1.140), devido o desfecho (barreiras para participação em programa de AF ser obtido a partir da autopercepção). No entanto, somente 1.002 entrevistas (87,9%) continham informações a cerca das barreiras para análise. Na tabela 1, a média de idade dos participantes foi de 73,4 anos (desvio padrão de 6,7 anos), com maior proporção de mulheres (64,6%). A maioria dos participantes tinha baixa escolaridade (42,9%), eram casados (55,9%), percebiam a saúde como muito boa/boa (56,4%), não apresentavam provável déficit cognitivo (77,1%) e nem sofreram quedas no último ano (69,6%), reportaram duas ou mais morbidades (76,4%), foram classificados com sobrepeso (54,6%), e eram insuficientemente ativos no lazer (72,7%).
Tabela 1 Características dos participantes do Estudo EpiFloripa Idoso. Florianópolis, Brasil, 2013-2014 (n = 1.140).
| Variáveis | n | % | |
|---|---|---|---|
| Gênero | |||
| Masculino | 403 | 35,4 | |
| Feminino | 737 | 64,6 | |
| Faixa etária | |||
| 60-69 | 405 | 35,5 | |
| 70-79 | 499 | 43,8 | |
| ≥ 80 | 236 | 20,7 | |
| Escolaridade (anos) | |||
| 0-4 | 488 | 42,9 | |
| 5-11 | 368 | 32,3 | |
| ≥ 12 | 283 | 24,8 | |
| Estado Civil | |||
| Casado | 637 | 55,9 | |
| Solteiro | 69 | 6,1 | |
| Divorciado/Separado | 85 | 7,4 | |
| Viúvo | 349 | 30,6 | |
| Percepção de Saúde | |||
| Muito boa/boa | 643 | 56,4 | |
| Regular | 417 | 36,6 | |
| Muito ruim/ruim | 80 | 7,0 | |
| Déficit Cognitivoa | |||
| Não | 872 | 77,1 | |
| Sim | 260 | 22,9 | |
| Presença de quedas no último ano | |||
| Não | 793 | 69,6 | |
| Sim | 347 | 30,5 | |
| Número de morbidades | |||
| 0-1 | 269 | 23,6 | |
| ≥ 2 | 871 | 76,4 | |
| IMCb | |||
| Baixo/adequado | 510 | 45,4 | |
| Sobrepeso | 614 | 54,6 | |
| Atividade Física no lazerc | |||
| Insuficientemente ativo | 826 | 72,7 | |
| Suficientemente ativoe | 310 | 27,3 | |
aDéficit cognitivo examinado pelo Mini Exame do Estado Mental;
bIndice de massa corporal: baixo/peso adequado: <27 kg / m2 e sobrepeso:> 27 kg / m2;
crealizada durante uma semana habitual;
d cumprir ≥150 min/semana de atividade física moderada-a-vigorosa.
Entre as nove barreiras investigadas que levou ou levaria os idosos a desistirem de um programa de AF, a limitação física (70,6%) e o cansaço e falta de vontade (17,1%) foram as mais frequentes (Figura 1). No entanto quando observado a resposta aberta, 19,8% dos entrevistados reportaram ainda que as condições físicas, seguido da falta de tempo (12,5%), o fato de não gostar de AF (12,5%), a falta de vontade/pra- zer pela AF (9,9%), a preguiça (9,9%) e o clima (6,3%) como as barreiras mais prevalentes (Tabela 2).
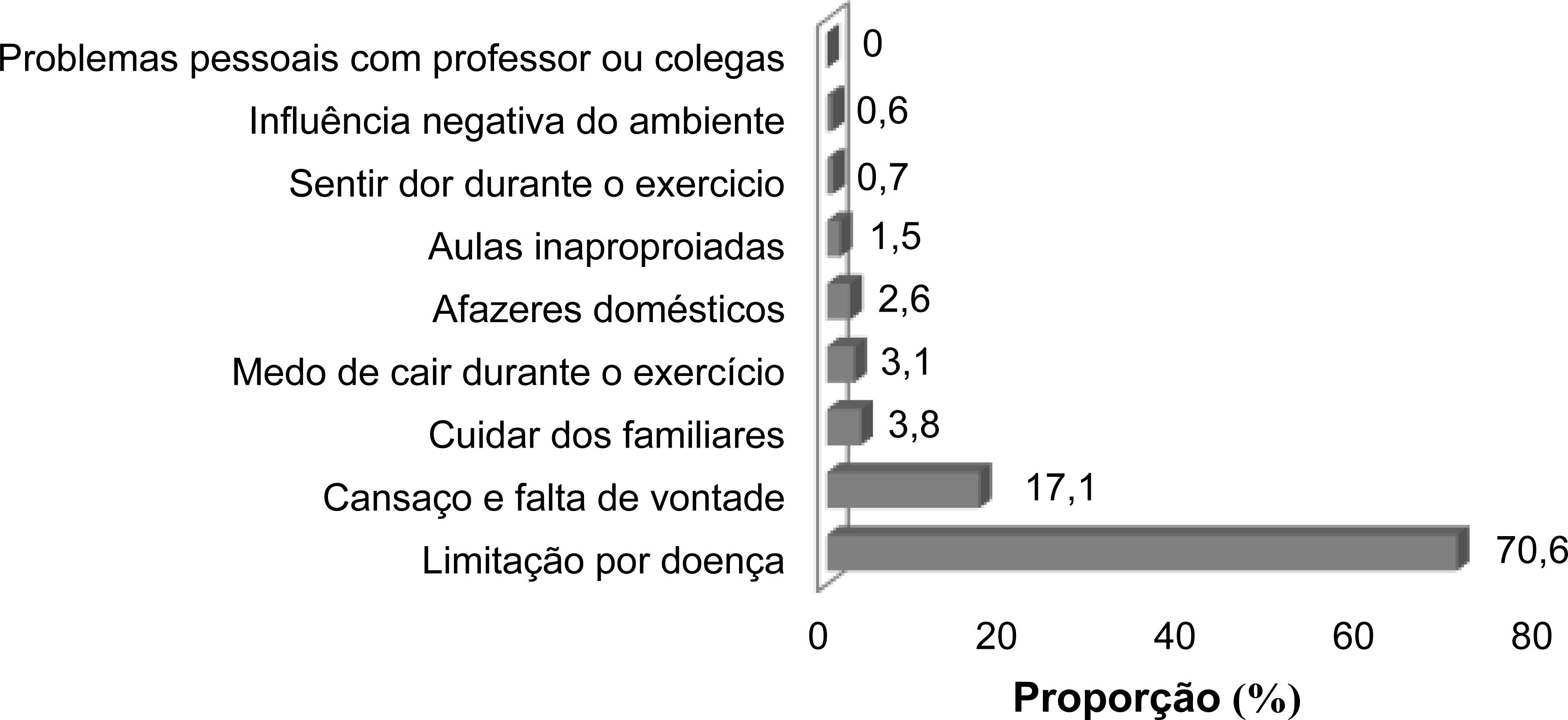
Figure 1 Barreiras à participação de idosos em programas de atividades físicas. Florianópolis, Brasil, 2013-2014 (n = 810).
Tabela 2 Percepção de outras barreiras à participação de idosos em programas de atividades físicas. Florianópolis, Brasil, 2013-2014 (n=192)*
| Barreiras | n | % |
|---|---|---|
| Limitação Física | 38 | 19,8 |
| Falta de tempo | 24 | 12,5 |
| Não gosta de atividade física | 24 | 12,5 |
| Falta de vontade/prazer pela atividade física | 19 | 9,9 |
| Preguiça | 19 | 9,9 |
| Clima | 12 | 6,3 |
| Custo com o programa | 6 | 3,0 |
| Orientação médica | 6 | 3,0 |
| Distância | 5 | 2,6 |
| Falta de companhia para conduzir os idosos ao programa | 5 | 2,6 |
| Tipo de atividade física ofertada pelo programa | 5 | 2,6 |
| Ausência de local | 4 | 2,1 |
| Comodismo | 4 | 2,1 |
| Ineficiência do programa | 4 | 2,1 |
| Não gosta de sair de casa | 4 | 2,1 |
| Idade | 3 | 1,6 |
| Responsabilidade quanto à participação nos programas | 3 | 1,6 |
| Horário do programa | 2 | 1,1 |
| Local inapropriado | 2 | 1,1 |
| Falta de equipamento | 1 | 0,5 |
| Problemas familiares | 1 | 0,5 |
| Viagens pessoais | 1 | 0,5 |
*Das 216 respostas abertas, 24 foram desconsideradas devido à falta de clareza, totalizando 192 respostas.
A Figura 2, mostra as barreiras para participação em programa de AF de acordo com os níveis de influência do modelo socioecológico. Em geral, observa-se que as barreiras mais reportadas foram as do tipo intrapessoal para o sexo, faixa etária, nível de AF e escolaridade. Embora não tenham sido encontradas diferenças estatísticas, observa-se proporcionalmente que os homens, os idosos mais jovens, os participantes insuficientemente ativos, e aqueles com maior escolaridade percebem mais as barreiras intrapessoais. Além disso, mesmo em menor proporção, observou-se que as barreiras interpessoais e ambientais também são consideradas pelos idosos para não participar de programas de AF.
DISCUSSÃO
Os principais resultados deste estudo apontam que as barreiras intrapessoais interpessoais, e ambientais podem influenciar os idosos a desistirem de participar de programas de AF. Dentre os motivos mais prevalentes encontram-se às condições de saúde, os compromissos cotidianos, as atitudes perante a prática de AF e os aspectos ambientais. Encontramos na literatura barreiras semelhantes entre os idosos (Bethancourt et al., 2014), e reforçam que os fatores desencorajadores à participação em programas de AF não se restringem apenas as escolhas individuais, mas são determinados também por fatores externos que interagem entre si.
No presente estudo em relação às barreiras intrapessoais, observou-se que a presença de limitação física (barreira mais prevalente) dificulta ou impede os idosos de se engajarem em programas de AF. Resultado semelhante é reportado em estudo anterior (Gomes et al., 2019) e indica que as condições de saúde é um importante preditor para realização de AF. Fatores como a baixa autoeficácia (Nascimento et al., 2010), a incerteza sobre quais atividades físicas são seguras, e esforço excessivo durante a prática de AF (Bethancourt et al., 2014) podem contribuir para acentuar a percepção de barreira da limitação física.
Ainda neste contexto, observou-se também que o cansaço e a falta de vontade/prazer pela AF; não gostar de AF, preguiça, não gostar de sair de casa, o comodismo, a idade, a responsabilidade quanto à participação nos programas de AF, e viagens pessoais foram relatados como barreiras. Alguns autores defendem que as experiências vividas ao longo da vida, marcado muitas vezes pela ausência ou pela pouca informação sobre a relação entre a prática de AF e saúde, interferem na adoção de comportamento ativo pelo indivíduo quando idoso (Lopes et al., 2016). Além disso, as expectativas negativas como a dor, o medo de lesão ou quedas (Gomes et al., 2019), e a percepção de fragilidade (Franco et al., 2015) podem explicar em parte o fato dos idosos evitarem aumentar os níveis de AF quando a saúde já está comprometida. No entanto em razão dos benefícios da AF na saúde dos idosos, programas bem planejados podem auxiliar no gerenciamento de diversas condições clínicas, superando crenças limitantes sobre a prática de AF no processo de envelhecimento (Franco et al., 2015).
A falta de tempo, barreira observada também na literatura (Gomes et al., 2019) foi considerada pelos participantes do presente estudo. No entanto, observou-se que apenas 12,5% perceberam-na como fator desencorajador para participação em programas de AF. A baixa prevalência de falta de tempo embora esperada, em razão da interrupção dos compromissos relacionados ao trabalho com chegada da aposentadoria (Justine et al., 2013), se mostra inversamente associada com a prática de AF (Gobbi et al., 2012), e sugere que mais do que o envolvimento em novos compromissos, a falta de tempo pode esta relacionada também ao desinteresse pela AF (Justine et al.,2013). Lidar com esse desafio requer cautela por parte dos programas de AF, haja vista que os diferentes contextos da população-alvo, devem ser considerados para melhor estruturação das intervenções com práticas corporais. Para além das práticas corporais comumente ofertadas (Amorim et al., 2013), a utilização de atividades cognitivas e multissensoriais no contexto da AF na Atenção Básica merecem ser consideradas, tendo em vista as repercussões positivas na saúde dos idosos (Dias & Lima, 2012), e a possibilidade de maior interesse por parte deste grupo.
Em relação às barreiras interpessoais, cuidar dos familiares e dos afazeres domésticos foram considerados motivos relevantes pelos idosos para desistirem de participar de um programa de AF. De acordo com estudo anterior (Krug et al., 2015), devido ao fato da maioria dos idosos não trabalharem fora de casa, às dinâmicas familiares por vezes colocam-nos numa posição de cuidador, sejam de seus cônjuges ou dos netos (Krug et al., 2015), levando-os a priorizar cada vez menos a prática de AF. Esse contexto ilustra a necessidade de maior acompanhamento dos idosos pelos profissionais de saúde da Atenção Básica, que por meio de estratégias como, por exemplo, o aconselhamento multiprofissional (Moraes et al., 2019), poderá auxiliar na mudança de comportamento para AF.
Outro fator relatado pelos idosos é a falta de companhia para realização da AF nos programas de AF. Esse motivo é frequentemente relatado em outros estudos (Gomes et al., 2019, 2019; Justine et al., 2013; Lopes et al., 2016), mesmo observando o caráter coletivo dos programas oferecidos (Amorim et al., 2013). Uma hipótese é que maior encorajamento para realização de AF é percebido quando os idosos estão juntos a pessoas próximas como os cônjuges e familiares (Sousa et al., 2019). Considerar a participação da família nos programas de AF pode favorecer melhor adesão por parte dos idosos.
A orientação médica também foi considerada como barreira pelos idosos, no entanto é sabido que a AF é considerada parte do tratamento para diversas condições crônicas. Estudos mostram que embora os profissionais médicos considerem essa premissa, muitos não estão familiarizados com as recomendações atuais de AF (Florindo et al., 2013). Portanto, além de capacitar os profissionais para aconselhar a AF, é importante que os centros de saúde disponham de programas de AF, tendo em vista que a orientação médica sobre AF é facilitada quando se percebe a existência de um fluxo de acompanhamento dos usuários neste contexto (Florindo et al., 2013).
Sobre as barreiras ambientais, observamos um conjunto de motivos, tais como o clima, o horário, à distância, local/ ausência de local de funcionamento, a falta de equipamentos, o custo, e os tipos de AF ofertadas pelos programas foram relatados como barreiras. A barreira relacionada ao clima é reportada na literatura (Gomes et al., 2019), e também considerada pelos gestores dos Programas Academia da Saúde de Santa Catarina (Paiva Neto et al., 2019). Uma hipótese levantada pelos autores (Paiva Neto et al., 2019) refere-se às diferentes condições climáticas do estado marcadas pelo calor excessivo no verão e frio no inverno, impactando na adesão dos participantes aos programas. Devido também a esta questão, os horários de funcionamento dos programas devem levar em consideração o público que se deseja alcançar.
A distância reportada pelos idosos do presente estudo, e em estudo anterior (Gomes et al., 2019) pode estar sujeita a outros fatores como a insegurança do bairro, ausência/falta de manutenção das calçadas, tráfegos intensos, ou mesmo em razão da dificuldade de se locomover via transporte público (Macera et al., 2016). Essa barreira pode ser acentuada pelo local onde os programas são oferecidos, como a utilização de locais improvisados, por exemplo, em centros comunitários, salões paroquiais (Gomes et al., 2019), bem como as praças e parques, quadras esportivas, Unidades Básicas de Saúde com estruturas inadequadas, comumente utilizadas pelos programas de AF (Amorim et al., 2013).
A falta de equipamentos percebida pelos idosos como barreira se constitui um desafio principalmente para os programas públicos de saúde. A ausência de aparelhos de exercícios exige adaptação a partir de materiais alternativos como as faixas elásticas, caneleiras, steps (Salvador et al., 2015), “halter” de garrafa pet abastecido com areia/pedra e cabos de vassoura. Essa condição, porém não diminui a qualidade da intervenção com os idosos, no entanto, é preciso que o setor público de saúde disponha destes e de outros materiais para melhor planejamento das intervenções.
A barreira custo foi referida por alguns participantes, e embora não tenha sido investigado neste estudo, apresentar baixo nível socioeconômico contribui para percepção desta barreira (Cassou et al., 2008). Cassou et al. (2008) afirmaram que mesmo que o dinheiro não seja considerado uma variável ambiental, se configura como fator potencializador do acesso a programas de AF privados. No entanto em relação aos programas públicos de AF, embora as pessoas de maior renda tenha mais conhecimento sobre a existência dos programas, em razão dos hábitos e clareza na interpretação das informações, são os usuários de menor renda quem mais participa (Ferreira et al., 2019). Expandir os canais de informações sobre dos programas de AF, poderá resultar em maior conhecimento pela população em geral, reduzindo a percepção da barreira do custo e garantindo benefícios a saúde pela prática de AF.
As intervenções realizadas pelos programas foram consideradas ainda que por uma pequena parcela dos participantes como motivo para não participar. Estudos mostram que de forma geral, a aulas de ginástica e a caminhada orientada são as mais frequentes (Bonfim et al., 2013), no entanto, a utilização das Práticas Integrativas e Complementares (PICs) como o Tai Chi, yoga, dança, e Qi Gong também tem se mostrado promissora, em razão dos benefícios alcançados pelos usuários, como a melhora da dor, redução dos sintomas depressivos e ansiedade (Galvanese et al., 2017). Em Florianópolis, as PICs têm sido utilizadas pelos profissionais da Atenção Básica, e tem impactado positivamente na saúde dos idosos (Silva, 2017).
De forma geral ao considerar o conjunto de motivos para a não participação dos idosos em programas de AF, notou-se que as barreiras intrapessoais, seguida das interpessoais e ambientais foram as mais prevalentes. A participação dos idosos em programas de AF é sustentada por uma série de influências determinadas socialmente, no entanto as crenças que os idosos têm a cerca de si mesmos parecem produzir um impacto maior na desistência dos programas de AF. Os problemas relacionados à saúde vistos também em outros estudos são os que mais contribuem com essa dimensão (Gomes et al., 2019; Lopes et al., 2016), e por isso sugere-se a realização de avaliação da autoeficácia em idosos iniciantes num programa de AF, a fim de planejar e sistematizar as intervenções com vistas na permanência dos idosos e a efetividade das intervenções.
Uma possível limitação pode ter influenciado a interpretação dos resultados e precisa ser considerada. As informações do estudo foram obtidas por meio de questionário, o qual pode apresentar viés de resposta mesmo considerando somente respostas fornecidas pelos idosos. Por outro lado, os resultados encontrados permitiu identificar as principais barreiras para participação de idosos em programas de AF, considerada fator importante para o planejamento e desenvolvimento de intervenções mais efetivas e duradouras (Bauman et al., 2012). Além disso, em razão da amostra ser representativa do município, permite extrapolar os resultados para a população em geral.
CONCLUSÕES
As barreiras percebidas pelos idosos para participar de programas de AF incluíram as condições de saúde, os compromissos cotidianos, as atitudes perante a prática de AF e os aspectos ambientais. Porém, ainda se observa que a maior parte das barreiras percebidas são da ordem intrapessoal. Considerar os idosos como protagonistas do cuidado, a partir de suas crenças, motivações e fatores externos, é indispensável para o fortalecimento de sua autonomia. Além disso, colabora para a melhor formulação das políticas e implementação das intervenções nos programas de AF pelos profissionais do serviço.