Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122
Rev. Port. Ortop. Traum. vol.20 no.3 Lisboa set. 2012
CASO CLÍNICO
Variante sólida de quisto ósseo aneurismático
Pedro AmaralI, II, III; Carlos ArrudaI, II, III; Renato SoaresI, II, III; Luís PinheiroI, II, III; Vitor CarneiroI, II, III; Isabel BastosI, II, III
I. Serviço de Ortotraumatologia. Hospital do Divino Espírito Santo. Ponta Delgada, Açores. Portugal.
II. Serviço de Anatomia Patológica. Hospital do Divino Espírito Santo. Ponta Delgada, Açores. Portugal.
III. Serviço de Imagiologia. Hospital do Divino Espírito Santo. Ponta Delgada, Açores. Portugal.
RESUMO
O quisto ósseo aneurismático (QOA) é uma lesão quística expansiva que surge com frequência na 2º década de vida e pode atingir qualquer osso. Embora seja uma entidade benigna, pode ser localmente agressiva, causando fragilidade na estrutura óssea e envolvimento dos tecidos circundantes. A sua etiologia e fisiopatologia ainda hoje permanecem indefi nidas, mas a maioria dos autores apontam para uma malformação vascular intraóssea. Uma variante sólida com “sinusoides aneurismáticos” ou pequenos espaços cuja parede tem a composição celular do QOA tem sido descrita. O diagnóstico definitivo de quisto ósseo aneurismático, variante sólida, é imperativo uma vez que este faz diagnóstico diferencial com tumores malignos. A base do tratamento consiste na curetagem intralesional e aplicação de enxerto ósseo autólogo ou substitutos ósseos. O prognóstico geralmente é excelente, embora as recidivas possam ocorrer sobretudo nos dois primeiros anos.
Palavras chave: Quisto ósseo, quisto ósseo aneurismático, variante sólida de quisto ósseo aneurismático, granuloma reparador de células gigantes, granuloma reparador de células gigantes extragnático.
ABSTRACT
The aneurysmal bone cyst (ABC) is an expansive cystic lesion that arises in the second decade of life and can affect any bone. Although it is a benign entity, can be locally aggressive, causing weakness in bone structure and involvement of surrounding tissues. The etiology and pathophysiology still remain unclear, but most authors point to an intraosseous vascular malformation. A variant with solid "aneurismatic sinusoids" or small spaces whose wall is the cellular composition of the QOA has been described. The defi nitive diagnosis of aneurysmal bone cyst, solid variant, it is imperative as this differential diagnosis with malignant tumors. The mainstay of treatment consists of intralesional curettage and application of autologous bone graft or bone substitutes. The prognosis is usually excellent, although relapses may occur particularly during the first 2 years.
Key words: Bone cyst, aneurysmal bone cyst, solid variant of aneurysmal bone cyst, giant cell reparative granuloma, extragnathic giant cell reparative granuloma.
INTRODUÇÃO
Segundo a Organização Mundial de Saúde, o quisto ósseo aneurismático (QOA) é uma "lesão osteolítica expansiva constituída por espaços de tamanho variável cheios de sangue separados por septos de tecidoconjuntivo, que contêm trabéculas de tecido ósseo ou osteoide e células gigantes de tipo osteoclástico"[1].
Geralmente surgem na 2ª década de vida e podem atingir qualquer osso[1,2,3]. Embora seja uma entidade benigna, pode ser localmente agressiva, causando destruição óssea e envolvimento dos tecidos circundantes.
É uma entidade rara (1-6% de todos os tumores ósseos primários), mas a sua incidência é difícil de calcular porque podem ser assintomáticos ou regredirem espontaneamente[1]. A sua verdadeira etiologia e fisiopatologia ainda hoje permanecem indefinidas, mas a maioria dos autores apontam para uma malformação vascular intraóssea. Três teorias têm sido propostas: 1) reação secundária a outra lesão tumoral, 2) surgem de "novo" ou 3) surgem após um traumatismo[1,2,3].
Macroscopicamente é uma lesão cavitária constituída por espaços septados, preenchidos por sangue (aparência de uma esponja embebida em sangue) e circunscrita por um fina lâmina de osso.
A histologia do QOA consiste em um tecido hemorrágico com espaços cavernosos separados por estroma celular de fibroblastos, células fusiformes, células gigantes do tipo osteoclástico e osteoide[1,2,3,4,5,6].
Uma variante sólida, que corresponde a 5 - 7,5% de todos os QOA, com "sinusoides aneurismáticos" ou pequenos espaços cuja parede tem a composição celular do QOA tem sido descrita[4,5,6].
Os autores descrevem um caso clínico, raro, de QOA variante sólida e fazem uma revisão da literatura.
CASO CLÍNICO
Doente do sexo feminino, cozinheira, 39 anos, que recorreu à consulta por coxalgia direita, de características mecânicas, sem história prévia de trauma, com cerca de três meses de evolução e de agravamento progressivo. Os anti-inflamatórios aliviavam a sintomatologia dolorosa. A doente negava perda de peso ou outros sintomas constitucionais.
Ao exame objetivo não se identificavam massas e o arco de mobilidade articular era normal, simétrico e indolor.
O estudo radiográfico realizado (Figura 1) mostrava, no colo femoral direito, uma lesão osteolítica expansiva, septada, ligeiramente excêntrica, sem esclerose marginal e de limites bem definidos, podendo corresponder a um quisto ósseo aneurismático, tumor de células gigantes, displasia fibrosa monostótica ou histiocitoma fibroso benigno.
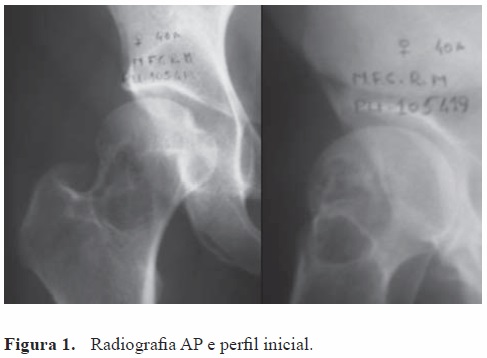
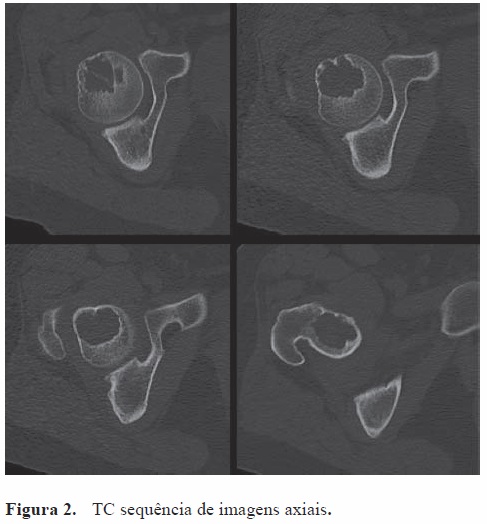
Efetuou Tomografia Computorizada (TC) (Figura 2) que revelou uma formação osteolítica excêntrica, de localização anterior, com cerca de 3 cm de maior diâmetro, com bordos bem defi nidos, lobulados e com alguma esclerose. A cortical encontrava-se integra e não se observavam atingimento de partes moles. Havia evidência de algumas septações internas e o seu conteúdo apresentava densidades que variavam entre densidades de gordura e hídricas. Os aspetos sugeriam quisto ósseo aneurismático versus tumor de células gigantes.
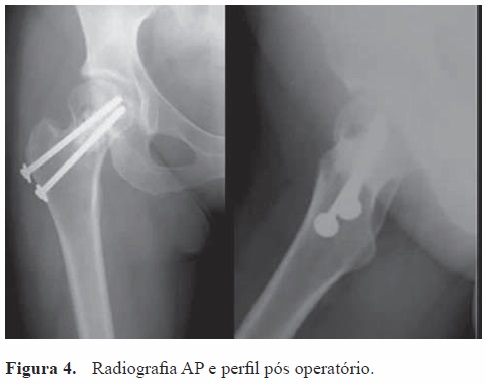
A doente foi operada pela via anterior de Hueter, tendo-se efetuado uma janela na face anterior do colo do fémur (1x1 cm), curetagem exaustiva da lesão (sangrativa e com conteúdo grumoso, tipo "amora") e preenchimento total com enxerto esponjoso autólogo colhido do ilíaco direito e Endobon®. Fixação profi lática do colo com dois parafusos canulados com anilha, sutura da cápsula e encerramento por planos.
No exame anátomo-patológico realizado aos fragmentos da lesão, obtidos por curetagem, identificou-se uma proliferação fibroblástica de células mononucleadas, fusiforme ou ovoides, com a participação de células multinucleadas, de tipo osteoclástico, dispersas. O componente celular dispunha-se em áreas sólidas, predominantes, que se organizava em septos que delimitavam pequenos espaços vasculares - "sinusoides aneurismáticos" (Figura 3). Não se identifi cavam atípias citológicas significativas. O padrão morfológico observado permitiu confi rmar o diagnóstico clínico-radiológico de quisto ósseo aneurismático, variante sólida.

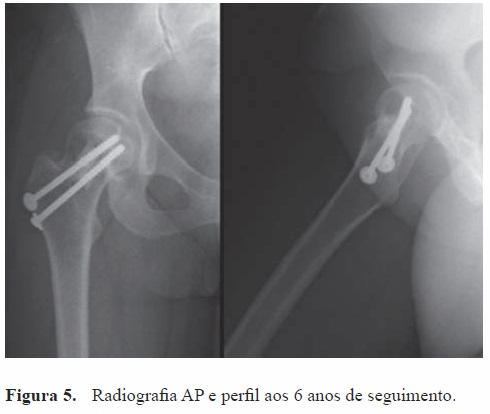
O pós-operatório decorreu sem incidentes. A doente iniciou treino de marcha sem carga com apoio de canadianas no 1º dia de pós-operatório e carga progressiva a partir das 6 semanas. Retomou a sua atividade profissional, sem restrições, após três meses de cirurgia, sendo reavaliada aos 6, 12 meses e posteriomente follow-up anual. Aos 6 anos de pós operatório não apresenta qualquer limitação ou dor e não apresenta evidência radiológica de recidiva da lesão. (Figuras 4 e 5).
DISCUSSÃO
O QOA foi descrito inicialmente por Jaffe e Lichtenstein em 1942. Em 1983 Sanerkin et al descreve uma lesão cuja histologia se assemelhava às paredes das lacunas do quisto ósseo aneurismático, designando-a de variante sólida de QOA. Outros autores descreveram a mesma lesão como "granuloma reparador de células gigantes" ou "granuloma reparador de células gigantes extragnático" já que esta variante é relativamente comum na mandíbula e também em ossos tubulares das mão e pés[4,5,6]. Estes termos têm sido utilizados indiscriminadamente na literatura, no entanto, o termo QOA variante sólida é genericamente utilizado para lesões dos ossos longos e esqueleto axial[1,2,4,5,6,7].
Estas lesões são consideradas reativas e não neoplásicas e têm despertado particular interesse para anatomopatologistas, radiologistas e cirurgiões ortopédicos porque frequentemente se confundem com outras entidades, com implicações diagnósticas, terapêuticas e prognóstico distinto, como são os tumores de células gigantes, osteossarcoma fibroblástico ou osteossarcoma de baixo grau[5].
O QOA pode atingir qualquer osso, mas há uma predileção pelos ossos longos das extremidades inferiores, seguido da coluna vertebral e pélvis. Quando atingem os ossos longos, tendem a ser excêntricos e localizados nas metáfi ses. Na coluna vertebral, na sua maioria, atingem os elementos posteriores. As lesões localizadas ao fémur proximal devem ser tratadas de um modo mais agressivo, quer pelo risco de recidiva quer pelo risco de fratura que ocorre nessa parte do esqueleto[3].
A sintomatologia varia de acordo com o osso atingido. A dor é o sintoma mais frequente[1,2]. podendo haver edema crescente do membro, acompanhado de dor à palpação. A fratura patológica é rara – cerca de 8%[1]e na variante sólida é excecional[5,7].
Os achados radiográficos normalmente consistem em uma lesão quística ou lítica expansiva (em forma de balão ou bola de sabão) de localização excêntrica, que eleva o periósseo, mas contida por uma fina lâmina de osso cortical. Cappana e al descreveram 5 tipos morfológicos[1,9].
Vergel de Dios et al. referem que não existe diferença em termos clínicos e radiográfi cos entre o QOA clássico e a sua variante sólida[4,6]. Em oposição, Buirski et al observaram que as características radiológicas apresentam um espectro que varia desde lesões indistinguíveis do “QOA convencional”, lesão osteolítica com destruição da cortical e extensão aos tecidos moles, até uma destruição óssea severa com um comportamento agressivo maligno[7,9]. H. Ilaslan et al num estudo retrospetivo com 30 casos, que correlaciona os aspetos imagiológicos (Rx, TC e RMN) com a histologia, concluíram que a variante sólida apresentava um espectro mais variável no que diz respeito ao aspeto radiográfi co, sendo que nessa série, 1/3 das lesões não apresentavam expansão do córtex, sendo designados de não aneurismáticos[5].
A TC revela as mesmas características que as radiografias, podendo mostrar os septos internos. Os níveis líquido-líquido que mais frequentemente são encontrados no QOA, mas não exclusivos deste, também podem ser observados por este método de imagem. A RMN mostra cavidades multiloculadas preenchidas por sangue, níveis líquido-líquido e avalia a extensão aos tecidos moles. Quando elementos sólidos e quísticos são identificados numa lesão expansiva osteolítica, o diagnóstico de QOA variante sólido deve ser considerado[5].
Alguns autores defendem que os achados "patognomónicos" encontrados nas radiografias, TC e RMN são suficientes para definir o diagnóstico, embora em caso de dúvida, a biopsia aberta seja mandatória, devido à elevada associação com outros tumores[1,2,3].
Existe ainda hoje controvérsia relativamente ao tipo de tratamento a realizar. A maioria dos QOA são tratados com curetagem intralesional e aplicação enxerto autólogo ou substitutos ósseos[1,2,3,10]. Terapêuticas adjuvantes com nitrogénio líquido, fenol ou cimento (PMMA) são de evidência questionável e com riscos consideráveis[1]. A ressecção marginal, por vezes, está indicada para lesões expansivas[1,3]. Lesões na coluna vertebral ou da pelvis podem ser tratadas com embolização pré-operatória para minimizar a perda de sangue cirúrgica. A embolização arterial tem sido utilizada como tratamento defi nitivo QOA em locais onde a curetagem é extremamente difícil[1].
O prognóstico geralmente é excelente, embora alguns doentes necessitem de reintervenção por recidiva. A taxa de recorrência após curetagem de um QOA é de aproximadamente 10-20%[1,2,3] e ocorre nos primeiros 24 meses.
CONCLUSÃO
O diagnóstico definitivo de quisto ósseo aneurismático, variante sólida, impõe-se uma vez que este faz diagnóstico diferencial com tumores malignos.
Pelos dados do estudo anátomo-patológico, concluímos que se trata de um quisto ósseo aneurismático, variante sólida, entidade rara, quer pelo tipo apresentado, quer pela própria localização no colo femoral.
Reconhecendo esta entidade como uma lesão benigna, a excisão cirúrgica, com curetagem intralesional e aplicação de enxerto ósseo é o tratamento de escolha e com baixa taxa de recidiva.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Eastwood Bart. Aneurysmal Bone Cyst URL[homepage on the Internet]. Available from: http://emedicine.medscape.com/article/1254784-overview#aw2aab6b2b1aa.
2. Canale S. Terry, Beaty JH. Campbell's Operative Orthopaedics. 11th. vol 1. St. Louis: Mosby; 2007.
3. Mankin HJ, Hornicek FJ, Ortiz-Cruz E, Villafuerte J, Gebhardt MC. Aneurysmal Bone Cyst: A Review of 150 Patients. J Clin Oncol. 2005 Sep; 23 (27): 6756-6760
4. Bertoni F, Bacchini P, Capanna R, Ruggieri P, Biagini R, Ferruzi A, et al. Solid Variant of Aneurysmal Bone Cyst. Cancer. 2993 Fev 1; 71 (3)
5. Llaslan Hakan, Sundaram Murali, Unni K Krishnan. Solid Variant of Aneurysmal Bone Cyst in Long Tubular Bones. A.J.R. 2003 Jun; 180 (6): 1681-1687
6. Vester H, Wegener B, Weiler C, Baur-Melnyk A, Jansson V. First report of a solid variant of aneurysmal bone cyst in the os sacrum. Skeletal Radiol. 2010; 39: 73-77 [ Links ]
7. Claus-Peter Adler. Solid aneurismal bone cyst with pathologic bone fracture. Skeletal Radiol. 1995; 24: 214-216 [ Links ]
8. Vergel De Dios AM, Bond JR, Shives TC, McLeod RA, Unni KK. Aneurysmal bone cyst. A clinicopathologic study of 238 cases. Cancer. 1992; 69: 2921-2931 [ Links ]
9. Buirski G, Watt I. The Radiological features of "solid" variant of aneurysmal bone cyst. Br.J Radiol. 1984; 57: 1057-1065 [ Links ]
10. Marcove Ralph C, Sheth Dhiren S, Takemoto Shojui, Healley John H. The Treatment of Aneurysmal Bone Cyst. Clinical Orthopaedics and Related Research. 1995; 311: 157-163 [ Links ]
Conflito de interesse:
Nada a declarar.
Pedro Amaral
Hospital do Divino Espírito Santo de
Ponta Delgada
Grotinha
9500 370 Ponta Delgada
Açores
Portugal
amaral_pedro@hotmail.com
Data de Submissão: 2012-03-15
Data de Revisão: 2012-07-18
Data de Aceitação: 2012-08-13














