Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122
Rev. Port. Ortop. Traum. vol.22 no.1 Lisboa mar. 2014
ARTIGO DE REVISÃO
Pé de Charcot - Uma visão actual da neuroartropatia de Charcot
Ana PinheiroI
I. Consulta de Pé Diabético. Serviço de Angiologia e Cirurgia Vascular. Centro Hospitalar do Porto.
RESUMO
A neuroartropatia de Charcot (NAC) é uma deformidade osteoarticular do pé neuropático causada predominantemente pela Diabetes. O atraso no diagnóstico e tratamento da NAC pode conduzir à ulceração e amputação do pé, daí a importância de um diagnóstico e tratamento precoce.
O mecanismo exato da patogénese da NAC ainda não está estabelecido, considerando-se que quer a teoria neurotraumática quer a neurovascular poderão ter um papel importante.
O diagnóstico da NAC aguda é predominantemente clínico, apresentando-se o pé afectado com hiperemia, edema e elevação da temperatura. Na fase crónica o pé não apresenta sinais inflamatórios mas mantém o edema e apresenta várias deformidades resultantes do atingimento osteoarticular e muscular.
Embora vários autores tenham apresentado diferentes sistemas de classificação com alguma importância clínica, estes não possuem valor prognóstico.
A NAC é uma neuroartropatia com consequências individuais e sociais importantes, que estando predominantemente associada à epidemia da Diabetes, merece especial atenção a fim de diagnosticarmos e tratarmos precocemente esta complicação decorrente deste grave problema de saúde pública.
O objectivo deste trabalho centrou-se na revisão bibliográfica da NAC a fim de adquirir os conhecimentos mais recentes nas várias dimensões desta patologia, nomeadamente epidemiologia, patogénese, apresentação clínica, diagnóstico e formas de classificação.
Foi realizada uma pesquisa na pubmed/medline com as palavras “Charcot foot” e “Charcot neuroarthropathy”, selecionando sobretudo artigos publicados nos últimos 15 anos, incluindo artigos originais e de revisão.
Palavras chave: Pé de Charcot, neuroartropatia de Charcot, epidemiologia, patogénese, apresentação clínica, diagnóstico, classificação.
ABSTRACT
The Charcot neuroarthropathy (CNA) is a osteoarticular neuropathic foot deformity mainly caused by diabetes. The delay in diagnosis and treatment of CNA can lead to ulceration and amputation of the foot, hence the importance of early diagnosis and treatment.
The exact mechanism of its pathogenesis is not yet established, but both theories, neurovascular and neurotraumatic, may play an important role.
The diagnosis of acute CNA is predominantly clinical presenting the affected foot hyperemia, swelling and elevated temperature. In the chronic phase the foot shows no signs of inflammation but keeps swelling and has several deformities.
The CNA can be classified according to different classification systems with some clinical importance, but not prognostic.
The CNA is a neuroarthropathy with important individual and social consequences, that being predominantly associated with diabetes, deserves special attention in order to diagnose and treat this complication early since this serious public health problem.
The aim of this article focused on the literature review of CNA in order to acquire the latest knowledge in the various dimensions of this disease, including epidemiology, pathogenesis, clinical presentation, diagnosis and classification forms.
Research was carried out in pubmed / medline with the words “Charcot foot" and "Charcot neuroarthropathy”, selecting particular articles published in the last 15 years, including original and review articles.
Key words: Charcot foot, Charcot neuroarthropathy, epidemiology, pathogenesis, clinical presentation, diagnosis, classification.
INTRODUÇÃO
A neuroartropatia de Charcot (NAC) é uma deformidade óssea e articular do pé neuropático, em que a arquitectura e a organização estrutural dos ossos estão alteradas, apresentando alterações radiográficas caracterizadas por destruição e remodelação óssea, destruição articular, subluxação e luxação1-4.
Apesar de reconhecer que foi Mitchell o primeiro médico a descrever a destruição osteoarticular associada à disfunção neurológica, foi Charcot que em 1868, fez a primeira descrição histopatológica detalhada das alterações presentes na Tabes Dorsalis. Em 1881, Paget, num congresso médico internacional em Londres, sugeriu a definição doença de Charcot para esta entidade patológica detentora de várias definições4, 5, 6, 7.
Apesar da Diabetes ser actualmente a principal causa de NAC em todo o mundo, só em 1936, esta patologia foi pela primeira vez descrita como uma complicação da Diabetes1,2,5,6.
Embora seja reconhecida há mais de 300 anos, a NAC continua a ser uma entidade complexa e difícil no que toca ao seu diagnóstico e tratamento. Os profissionais de saúde devem estar, por isso, atentos a esta patologia dada a tendência crescente da Diabetes e das suas complicações5.
O objectivo deste trabalho centrou-se na revisão bibliográfica da NAC a fim de reunir os conhecimentos mais recentes nas várias dimensões desta patologia, nomeadamente epidemiologia, patogénese, apresentação clínica, diagnóstico e formas de classificação.
EPIDEMIOLOGIA
A NAC apresenta-se frequentemente sem aviso e pode rapidamente deteriorar-se numa deformidade grave e irreversível do pé que pode conduzir à ulceração e amputação4,5.
A incidência e prevalência da NAC permanecem desconhecidas devido à dificuldade e ao atraso no diagnóstico decorrentes da inexistência de critérios de diagnóstico clínicos e radiológicos estandardizados6. No entanto, a prevalência relatada oscila entre 0,1 a 0,46,8.
A incidência desta patologia tem aumentado devido, em parte, à melhoria dos métodos de imagem e ao menor número de amputações9.
A NAC é uma complicação complexa da Diabetes que está presente em cerca de 0,8-8% dos diabéticos e em 10% dos diabéticos com neuropatia e alterações radiográficas associadas9,10.
A incidência e prevalência do Pé de Charcot diferem entre pacientes diabéticos tipo-l e tipo-ll. Pacientes com Diabetes tipo-l apresentam alterações típicas do Pé de Charcot em idades mais jovens e têm maior predisposição para desenvolver a patologia que os diabéticos tipo-ll11.
Esta grave complicação da Diabetes reduz a qualidade de vida e aumenta a morbilidade e mortalidade dos pacientes12.
O Pé de Charcot surge habitualmente na quinta ou sexta década de vida, após cerca de 10 anos do surgimento da Diabetes6.
Apesar de actualmente a Diabetes ser a principal causa de NAC, esta pode surgir associada a hábitos etílicos marcados, siringomielia, neurosífilis, lepra e outras patologias neurológicas4, 6, 9,12, 13.
A NAC atinge igualmente ambos os sexos e apresenta-se habitualmente de forma assimétrica9.
PATOGÉNESE
O mecanismo exato da patogénese da NAC ainda não está estabelecido14.
Duas teorias tentam explicar a sua patogénese: a teoria Neurotraumática (Alemã) e a Neurovascular (Francesa). Considera-se, no presente, que ambas as teorias poderão ter um papel importante na patogénese da NAC1,4,5,6.
Segundo a teoria neurotraumática a destruição óssea deve-se à perda sensitiva associada aos repetitivos traumas mecânicos do pé. O trauma imperceptível combinado com a sustentação do peso no membro afectado causará fracturas e destruição articular características desta patologia6.
Por outro lado, na teoria neurovascular, a destruição articular será causada por um reflexo vascular secundário a uma desregulação neurológica autónoma (simpatectomia) que vai causar hiperemia e osteopenia periarticular através da activação de osteoclastos, o que facilita a ocorrência de fracturas com o trauma6, 15, 16.
A neuropatia autonómica resulta numa osteopenia que associada à perda de sensação protectora causada pela neuropatia sensitiva, predispõe à destruição óssea ocorrida durante a marcha, pois o paciente não se apercebe do trauma. A NAC resulta assim deste ciclo vicioso em que o paciente continua a caminhar no pé doente permitindo o aparecimento de mais lesões16,17.
De referir que a resultante disfunção dos músculos intrínsecos do pé origina sobrecarga em determinadas áreas, levando ao surgimento de microfracturas, laxidez dos ligamentos e à progressão para a destruição óssea16,17.
Também as citoquinas pró-inflamatórias parecem ter um importante papel na patogénese do Pé de Charcot. A resposta inflamatória causada pelo trauma no pé originaria um desequilíbrio na regulação da citoquina RANK-L, responsável pela activação dos osteoclastos, originando osteopenia, osteólise e mediocalcinose das artérias do tornozelo5, 6,14,16-20. A figura 1 demonstra o mecanismo explicativo da patogénese da NAC.
APRESENTAÇÃO CLÍNICA E DIAGNÓSTICO
Clinicamente a artropatia de Charcot pode-se apresentar sob duas formas, a fase aguda e a fase crónica6.
O diagnóstico da NAC aguda é predominantemente clínico e deve-se suspeitar desta entidade patológica na presença de um pé com sinais sugestivos de inflamação, na ausência de febre e de uma porta de entrada visível, como feridas interdigitais ou úlceras plantares6,23,24.
O Pé de Charcot agudo apresenta-se com hiperemia, edema, elevação de temperatura superior a 2 graus quando comparado com o outro pé, pele muito seca e neuropatia sensitiva. A sensibilidade proprioceptiva e os reflexos estão diminuídos ou ausentes. A dor pode estar presente em graus variáveis ou mesmo ausente, dependendo do grau de disfunção nervosa. Os pulsos arteriais do pé atingido estão mantidos ou mesmo aumentados decorrente da vasodilatação periférica característica da NAC21-24.
A apresentação aguda da NAC pode mimetizar uma crise de gota, TVP ou celulite, daí a importância do doseamento de determinados parâmetros serológicos, como a PCR e o ácido úrico, e da imagiologia na distinção destas diferentes entidades patológicas6,7.
O diagnóstico clínico da fase aguda é difícil e a radiografia muitas vezes não consegue identificar ou distinguir esta entidade de outras condições, falhando o diagnóstico de fratura e/ou luxação. Por sua vez, a cintigrafia óssea com radioisótopo tecnésio apresenta boa sensibilidade e baixa especificidade para esta patologia. É de salientar, contudo, que apenas a ressonância magnética (RMN) é capaz de revelar, com maior pormenor, a natureza do dano e da inflamação óssea e dos tecidos moles adjacentes (edema da medula óssea subcondral com ou sem microfracturas). A RMN é, assim, particularmente útil nos primeiros estadios da doença, verificando-se uma correlação significativa entre a intensidade do edema da medula óssea e determinados parâmetros clínicos, como o edema das partes moles e a dor6, 7, 25.
O diagnóstico da NAC aguda é, portanto, baseado na história e no exame clínico mas deve ser confirmado através de métodos de imagem. A Radiografia do pé deve ser o primeiro exame de imagem a ser realizado a fim de verificar a ocorrência de fraturas ou subluxações subtis. Quando apesar da suspeição clínica, a Radiografia do pé é aparentemente normal, a RMN e a imagiologia nuclear podem, algumas vezes, confirmar o diagnóstico7.
É de realçar que o atraso no diagnóstico correto da NAC aguda apresenta consequências graves, na medida em que o paciente ao continuar a fazer carga no pé afetado irá aumentar a destruição óssea e o surgimento de deformidades no pé características da fase crónica22-24,26.
Na fase crónica da NAC, o pé não apresenta sinais inflamatórios, embora o edema permaneça. Nesta fase existe deformidade do pé devido à diminuição do arco plantar e ao equinismo causado pelo encurtamento do tendão de Aquiles. Estas deformidades resultantes do atingimento osteoarticular e muscular originam locais de hiperpressão e aumentam a probabilidade de ocorrência de úlceras e amputação, em simbiose com a isquemia característica desta fase15,22,27,28.
CLASSIFICAÇÃO
Têm sido propostos diferentes sistemas de classificação para a NAC, sendo a classificação anatómica de Sanders-Frykberg uma das mais populares. A NAC pode ser classificada segundo vários parâmetros como por exemplo o estadio clínico, a localização anatómica e o estadio da história natural da doença. As classificações existentes não têm valor prognóstico nem influenciam o tratamento4-6.
Classificação Clínica
Clinicamente a NAC pode ser dividida no estadio agudo ou crónico. Na fase aguda ou activa o pé apresenta sinais inflamatórios marcados (rubor, edema e calor) atingindo mais frequentemente o mediopé. A dor pode estar ausente, dependendo do grau de neuropatia. Neste estadio o pé não apresenta deformidades e a imagiologia é tipicamente normal5, 6.
Por outro lado, na fase crónica ou inactiva, os sinais inflamatórios locais regridem progressivamente, permanecendo, no entanto, o pé ruborizado mas com temperatura semelhante à do pé contralateral. É nesta fase que o pé pode desenvolver deformidades características como colapso do arco plantar no mediopé, originando a “deformidade rocker-bottom” e a convexidade medial do mediopé5,6.
Classificação Anatómica
Vários autores propuseram classificações anatómicas da NAC de acordo com os padrões de atingimento do pé e tornozelo, pois embora esta doença tenha sido verificada em outras localizações corporais, no paciente diabético esta afeta quase exclusivamente o pé e o tornozelo3.
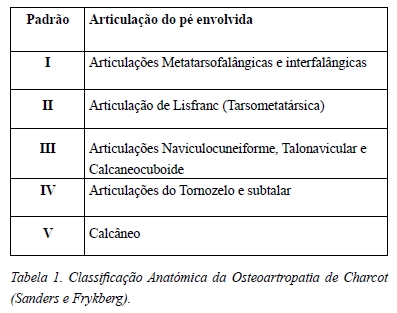
Em 1991 Sanders e Frykberg propuseram a classificação anatómica da NAC mais usada actualmente. Segundo esta classificação, a NAC pode ser dividida em cinco padrões diferentes de acordo com as articulações envolvidas3,5,7 (Figura 2).
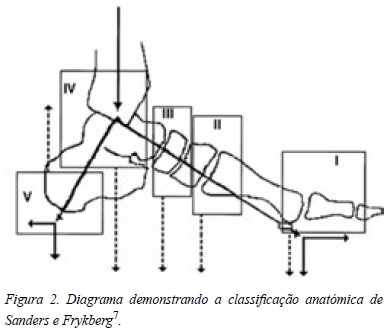
O tipo I presente em 15% dos pés com NAC, atinge as articulações metatarsofalângicas e interfalângicas do pé. O tipo II, o mais comum, responsável por 40% dos pés de Charcot, atinge as articulações tarsometatársicas ou articulação de Lisfranc. O segundo padrão mais comum, o tipo III, presente em 30% da NAC, caracteriza-se por um atingimento das articulações naviculocuneiforme, talonavicular e calcaneocubóide. O padrão tipo IV (10%) atinge as articulações do tornozelo e a subtalar. Por último, o tipo V, presente em 5%, afecta a região do calcâneo. Os tipos IV e V apresentam mau prognóstico devido à anómala distribuição da carga durante a marcha3,5,7.
A classificação anatómica de Sanders e Frykberg é apresentada na Tabela 1.
Existe ainda uma classificação anatómica mais simplista que caracteriza esta entidade em 3 tipos diferentes de acordo com a localização do atingimento do pé: antepé (articulações metatarsofalângicas e interfalângicas), mediopé (articulações do tarso e tarsometatársicas) e retropé (articulação do tornozelo e calcâneo)10.
Também Dounis classificou a NAC em três tipos distintos. O tipo I atinge o antepé, o tipo II o mediopé e o tipo III causa instabilidade severa ao atingir o retropé. O tipo III subdivide-se em tipo IIIa( se atinge o tornozelo), tipo IIIb( se atinge a articulação subtalar) e o tipo IIIc( se há reabsorção do talus e/ou calcâneo)10.
A distribuição da doença pode também ser descrita usando a classificação de Brodsky (Tabela 2). A NAC geralmente inicia-se na região tarsometatarsal, apesar de poder ser vista na articulação mediotársica, tornozelo ou nas fraturas patológicas do calcâneo7.

Classificação de Roger
Roger propôs uma classificação que considera a presença de complicações que podem ocorrer na NAC, como a presença de deformidades, ulceração e osteomielite, e que poderá ser útil na previsão da necessidade de amputação (Gráfico 1). Esta classificação é constituída por dois eixos (XY) e combina as características do exame clínico, radiográfico e anatómico. O eixo X marca a localização anatómica do pé e tornozelo atingido e é dividido em três regiões: antepé, mediopé e retropé/tornozelo. O eixo Y descreve o grau de complicação presente: A indica NAC aguda sem deformidade, B representa um pé de Charcot com deformidade; C representa um pé com deformidade e ulceração e D inclui osteomielite. Assim, movendo-se através do eixo X (envolvimento anatómico) e / ou para baixo, o eixo Y (factores complicadores) a NAC torna-se " mais complicada " e portanto, há maior risco de amputação7,23,27.

Classificação baseada na história natural da doença
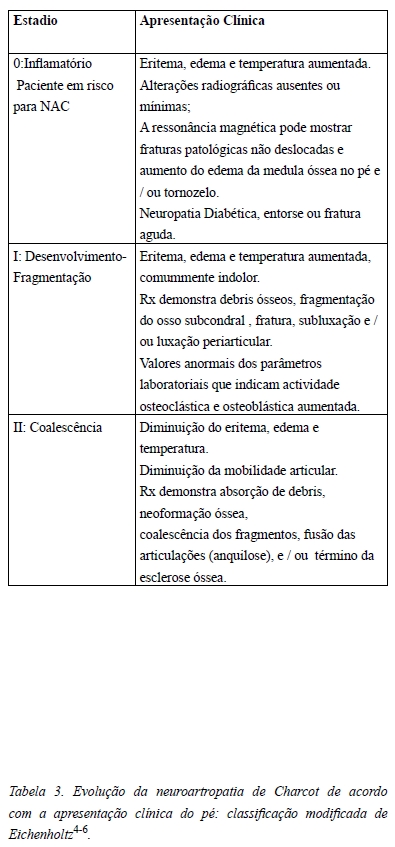
Em 1966 Eichenholtz propôs uma classificação que correlacionava os achados clínicos com os achados radiográficos, baseando-se na aparência radiográfica da NAC e no seu curso fisiológico. A classificação de Eichenholtz divide a NAC em 3 fases distintas e lineares: desenvolvimento, coalescência e consolidação. No estadio I (desenvolvimento da doença) existe eritema, edema e aumento da temperatura; a radiografia do pé é normal, mas pode existir debris ósseos nas articulações, fragmentação óssea subcondral, subluxação ou fratura4-6. No estadio II ocorre a diminuição gradual dos sinais inflamatórios e a doença torna-se mais evidente ao nível radiológico (ocorre reabsorção dos debris ósseos com nova formação óssea e esclerose). No estadio III (consolidação da doença), não há sinais inflamatórios e radiograficamente verifica-se remodelação dos ossos e articulações afectados. É durante esta fase que as deformidades podem alterar a arquitetura do pé, predispondo à ulceração6.
Em 1990 foi proposta uma adaptação à classificação de Eichenholtz a qual incluía uma fase anterior à fase de desenvolvimento, o denominado Estadio 0 ou fase inflamatória (Tabela 3). Segundo esta classificação, a NAC inicia-se com um trauma não perceptível decorrente da neuropatia, originando um pé com sinais inflamatórios, muitas vezes confundido com celulite, gota ou TVP. Esta fase pode preceder o surgimento das alterações radiográficas em até um ano e pode ser detectada através da RMN. As lesões cumulativas podem evoluir para graves deformidades do pé, ulceração e amputação. A identificação desta fase prodrómica pode impedir a progressão para as últimas fases da NAC prevenindo mais deformidades e complicações4, 5, 29, 30.
CONCLUSÃO
A síndrome da NAC é uma complicação importante resultante da diabetes e da neuropatia. O mecanismo exato da sua patogénese ainda não está esclarecido apesar de considerar-se, no presente, que quer a teoria neurotraumática quer a neurovascular poderão ter um papel importante.
Apesar de esta condição ser considerada uma das complicações importantes da Diabetes, esta é identificada apenas numa pequena percentagem de Diabéticos. Devido ao atraso no diagnóstico e tratamento da NAC esta progride para a formação de úlceras, aumentando assim o risco de amputação, daí a importância de um diagnóstico e tratamento precoce.
Embora vários autores tenham apresentado diferentes sistemas de classificação com alguma importância clínica, estes não possuem valor prognóstico nem influenciam o tratamento.
Trata-se de uma neuroartropatia com consequências individuais e sociais importantes, que estando predominantemente associada à epidemia da Diabetes, merece especial atenção a fim de diagnosticarmos e tratarmos precocemente esta complicação decorrente deste grave problema de saúde pública.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Bowering Keith. Diabetic foot ulcers. Pathophysiology, assessment, and therapy. Canadian Family Physician - Le Médecin de famille canadien, FACP. 2001; 47 (2): 1007-1016 [ Links ]
2. Vella S, Cachia M. Charcot neuroarthropathy: pathogenesis, diagnosis and medical management. Malta Medical Journal. 2008; 20 (3): 13-19 [ Links ]
3. Rogers LC, Bevilacqua NJ. The diagnosis of Charcot foot. Clinics in Podiatric Medicine and Surgery. 2008; 25: 43-51 [ Links ]
4. Stanley J, Collier A. Charcot osteo-arthropathy. Current Orthopaedics. 2008; 22: 428-433 [ Links ]
5. Wukich D, Sungb W. Charcot arthropathy of the foot and ankle: modern concepts and management review. Journal of Diabetes and Its Complications. 2009; 23: 409-426 [ Links ]
6. Molines L, Darmon P, Raccah D. Charcot's Foot: Newest findings on its pathophysiology, diagnosis and treatment. Diabetes & Metabolism. 2010; 36: 251-255 [ Links ]
7. Varma A. Charcot Neuroarthropathy of the Foot and Ankle: A Review. The journal of foot and ankle surgery. 2013; 52: 740-749 [ Links ]
8. Rajbhandari SM, Jenkins RC, Davies C, Tesfaye S. Charcot neuroarthropathy in diabetes mellitus. Diabetologia. 2002; 45: 1085-1096 [ Links ]
9. Gouveri E, Papanas N. Charcot Osteoarthropathy in diabetes: A brief review with an emphasis on clinical practice. World Journal of Diabetes. 2011 May 15; 2 (5): 59-65
10. Papanas N, Maltezos E. Etiology, pathophysiology and classifications of the diabetic Charcot foot. Diabetic Foot & Ankle. 2013; 4: 208-272 [ Links ]
11. Petrova NL, Foster AV, Edmonds ME. Difference in presentation of charcot osteoarthropathy in type 1 compared with type 2 diabetes. Diabetes Care. 2004; 27: 1235-1236 [ Links ]
12. Fabrin J, Larsen K, Holstein PE. Long-term follow-up in diabetic Charcot feet with spontaneous onset. Diabetes Care. 2000; 23: 796-800 [ Links ]
13. Rogers L. The Charcot Foot in Diabetes. Diabetes Care. 2011; 34: 2123-2129 [ Links ]
15. Hartemann-Heurtier A, Ha Van G, Grimaldi A. The Charcot foot. The Lancet. 2002; 360: 1776-1779 [ Links ]
16. Jeffcoate WJ. Charcot neuro-osteoarthropathy. Diabetes Metabolic Research Review. 2008; 24 (1): 2-5 [ Links ]
17. Jeffcoate W, Lima J, Nobrega L. The Charcot foot. Diabetic Medical. 2000; 17: 253-258 [ Links ]
18. Mascarenhas JV, Jude EB. Pathogenesis and medical management of diabetic Charcot neuroarthropathy. Medical Clinic North American. 2013; 97 (5): 857-872 [ Links ]
19. Jeffcoate WJ, Game FL, Cavanagh PR. The role of proinflammatory cytokines in the cause of neuropathic osteoarthropathy (acute Charcot foot) in diabetes. Lancet. 2005; 366: 2058-2061 [ Links ]
20. Jeffcoate WJ. Theories concerning the pathogenesis of the acute Charcot foot suggest future therapy. Current Diabetes Reports. 2005; 5: 430-435 [ Links ]
21. Petrova NL, Edmonds ME. Charcot neuro-osteoarthropathy current standards. Diabetes Metabolic Research Review. 2008; 24 (1): 58-61 [ Links ]
22. Papanas N, Maltezos E. Etiology, pathophysiology and classifications of the diabetic Charcot foot. Diabet Foot Ankle. 2013; 21 (4) [ Links ]
23. Christensen TM. Charcot's arthropathy (article in danish). Ugeskr Laeger. 2008; 170 (33): 2440-2445 [ Links ]
24. Gastaldi G, Ruiz J, Borens O.. Charcot osteoarthropathy: don't miss it! (article in french). Revue Médicale Suisse. 2013; 9 (389): 1212-1220 [ Links ]
25. Schlossbauer T, Mioc T, Sommerey S, Kessler SB, Reiser MF, Pfeifer KJ. Magnetic resonance imaging in early stage charcot arthropathy: correlation of imaging findings and clinical symptoms. European Journal of Medical Research. 2008 Sep 22; 13 (9): 409-414
26. Rogers L, Frykberg R. The charcot Foot. Medical Clinics of North America. 2013; 97 (5): 847-856 [ Links ]
27. Ferreira R, Gonçalez D, Fonseca Filho J, Costa M, Lima Santin R. Artropatia de Charcot do mediopé no paciente diabético: complicação de uma doença epidêmica. Revista Brasileira de Ortopedia. 2012; 47 (5): 616-625 [ Links ]
28. Rathur Haris M, Boulton Andrew JM. The diabetic foot. Clinics in Dermatology. 2007; 25 (1): 109-120 [ Links ]
29. Dissanayake S, Bowling F, Jude E. O Pé de Charcot Diabético. Diabetes. 2012; 8 (3): 191-194 [ Links ]
30. Morrison WB, Shortt CP, Ting AYI. Imaging of the Charcot foot. In RG Frykberg, editors. The Diabetic Charcot Foot: Principles and Management. Brooklandville: Data Trace Publishing; 2010. p. 65-84.
Conflito de interesse:
Nada a declarar.
Ana Pinheiro
Unidade Local de Saúde do Alto Minho - Viana do Castelo
Estrada de Santa Luzia
4901-858, Viana do Castelo
Portugal
ana.alexandra.pinheiro@gmail.com
Data de Submissão: 2013-11-21
Data de Revisão: 2014-03-03
Data de Aceitação: 2014-03-03














