Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122
Rev. Port. Ortop. Traum. vol.22 no.3 Lisboa set. 2014
ARTIGO DE REVISÃO
Ligamentoplastia do ligamento cruzado anterior com enxerto Osso-Tendão-Osso VS Enxerto de Tendões isquiotibiais VS Enxerto Osso-Tendão
João SalgadoI, II; José CastroI, II
I. Serviço de Ortopedia e Traumatologia. Centro Hospitalar do Porto. Hospital de Santo António. Porto. Portugal.
II. Instituto de Ciências Biomédicas Abel Salazar. Universidade do Porto. Portugal.
RESUMO
Objetivo: com esta revisão bibliográfica pretende-se comparar, tanto a nível funcional como clínico, os três enxertos autólogos atualmente utilizados na reconstrução do ligamento cruzado anterior, de modo a contribuir para a perceção de qual o melhor tipo de enxerto a utilizar.
Fontes de dados: foi realizada uma pesquisa na base de dados online MEDLINE-PubMed combinando as seguintes palavras-chave: "injury", "anterior cruciate ligament", "rupture", "reconstruction", "quadriceps tendon graft", "bone patellar tendon bone", "hamstring tendon graft", "autograft". A pesquisa não foi restringida a nenhum intervalo de datas devido à existência de um enquadramento histórico. Foram excluídos todos os artigos que estavam escritos noutras línguas que não o inglês ou português e foram também consultados livros de texto. Após seleção foram utilizados 83 artigos e 15 livros de texto.
Síntese de dados: a lesão do ligamento cruzado anterior do joelho é uma das lesões ligamentares mais comuns desta articulação, sendo indiscutível a importância da integridade deste ligamento. Nesta revisão as diferenças encontradas a nível da estabilidade ântero-posterior e a nível dos resultados da escala de Lysholm não são estatisticamente significativos entre os três tipos de enxerto, contudo as diferenças encontradas em termos da morbilidade da zona dadora favorecem os enxertos osso-tendão e isquiotibiais em detrimento do enxerto osso-tendão-osso.
Conclusões: com este trabalho conclui-se que os enxertos isquiotibiais e osso-tendão também constituem uma excelente opção de primeira linha e que o enxerto osso-tendão-osso é aquele que indubitavelmente apresenta uma maior taxa de morbilidade da zona dadora.
Palavras chave: Ligamento, cruzado, anterior, rutura, lesão, autoenxertos, osso-tendão-osso, quadricípite, isquiotibiais, reconstrução.
ABSTRACT
Aim: The goal of this review is to compare, in both a functional and clinical level, the three autologous grafts currently used in the reconstruction of the anterior cruciate ligament, in order to contribute to the perception of what is the best type of graft to use.
Sources of data: A research was conducted in the online database MEDLINE-PubMed combining the following keywords: "injury", "anterior cruciate ligament", "rupture", "reconstruction", "quadriceps tendon graft", "bone-patellar-tendon-bone", "hamstring tendon graft", "autograft". There was no restriction to any range of dates due to the existence of an historical introduction. All articles written in ??other languages than English or Portuguese were excluded and textbooks were also consulted. After selection, 83 articles and 15 textbooks were used.
Summary of data: The injury of the anterior cruciate ligament of the knee is one of the most common ligament injuries of this joint, and the integrity of this ligament is of an indisputable importance. In this review the differences encountered in terms of anterior-posterior stability and in terms of the Lysholm scale results are not statistically significant between the three types of graft. However the differences in terms of donor site morbidity favour the quadriceps tendon-patellar bone grafts and hamstrings graft at the expense of bone-patellar-tendon-bone graft.
Conclusions: With this work it can be concluded that the hamstrings and quadriceps tendon-patellar bone grafts are also an excellent first-line option and that the bone-patellar-tendon-bone graft is undoubtedly the one that has a higher rate of donor site morbidity.
Key words: Ligament, cruciate, anterior, rupture, lesion, autograft, bone-patellar-tendon-bone, quadriceps, hamstrings, reconstruction.
INTRODUÇÃO
Enquadramento histórico
A primeira descrição conhecida dos ligamentos cruzados foi feita há aproximadamente 5000 anos no Papiro “Edwin Smith” que data de 3000 a.C.1,2. Posteriormente, Hipócrates (470-360 a.C.) conseguiu reconhecer os sinais de instabilidade do joelho após determinados traumas desconhecendo, no entanto, a razão de tal acontecer3,4. O nome dos ligamentos cruzados foi introduzido por Galeno (131-201 d.C.) que criou o termo “ligamenta genu cruciata”, definindo-os como constituintes da articulação do joelho com a função de estabilização da mesma2,5,6.
Após um longo período de inatividade científica a respeito dos ligamentos cruzados, em 1836, Wilhelm e Eduard Weber descreveram a posição anatómica do ligamento cruzado anterior (LCA) e demonstraram que este era constituído por dois feixes distintos que sofriam tensões alternadas conforme o movimento do joelho. Os irmãos Weber constataram ainda que a secção do LCA resultava num movimento anormal que permitia que a tíbia se deslocasse anteriormente relativamente ao fémur7,8.
Em 1837 Robert Adams observou um caso de rutura do LCA, tendo sido em 1847, o primeiro a publicar na literatura inglesa a descrição de um caso clínico de lesão ligamentar3,9.
Em 1845 Amédée Bonnet descreveu três sinais de rutura do LCA: um “pop”, a presença de hemartrose e a perda da função. Bonnet foi também o primeiro a descrever o fenómeno de subluxação do joelho2,7,10,11.
Em 1850 James Stark publicou mais dois casos clínicos de lesões do LCA na literatura inglesa e em 1875 Georgios Noulis descreveu pela primeira vez o teste que atualmente é conhecido por teste de Lachman, quando escreveu “(…) fix the thigh with one hand; with the other hand hold the lower leg just below the knee with the thumb in front and the fingers behind; then, try to shift the tibia forward and backward (…) when only the anterior cruciate ligament is transected, this forward movement is seen when the knee is barely flexed.”1,12.
Paul Segond, em 1879, fez a primeira descrição detalhada de todos os sinais e sintomas que acompanhavam a rutura dos ligamentos cruzados7,13.
Em 1900 William Battle foi o primeiro a publicar um relatório de uma reparação por sutura do LCA bem-sucedida, apesar de ter sido de facto, Sir Arthur Mayo-Robson a realizar a primeira reparação ligamentar em 1897 com resultados surpreendentes publicados no seu relatório de follow-up em 1903, onde escreveu “Measurement showed practically no difference in the circumference of the joints. There is no tenderness over the joint (…) No abnormal mobility whatever is present. Extension to the straight line is perfectly free. Flexion is some-what limited,(…)”12,14.
Em 1917, Ernest Hey Groves abriu as portas à utilização dos enxertos autólogos ao introduzir o conceito de reconstrução, propondo a utilização da banda iliotibial para reconstruir o LCA2,15.
Durante o século XX muitos cirurgiões realizaram reconstruções experimentais do LCA com outros enxertos autólogos, nomeadamente com enxerto osso-tendão-osso (O-T-O), osso-tendão (O-T), isquiotibiais (IT) e até com enxerto dos meniscos, sendo que na atualidade o enxerto O-T-O é considerado o gold standard6,16,17.
Embriologia, histologia, anatomia e biomecânica do LCA
O LCA surge pela oitava semana de gestação a partir da interzona articular do joelho, que é constituída por tecido mesenquimatoso, que por sua vez deriva da camada germinativa denominada mesoderme18,19,20,21. Na nona semana os ligamentos cruzados são compostos por fibroblastos imaturos e nas semanas seguintes, para além do aumento de tamanho, há também um aumento da vascularização19. Na décima quarta semana os ligamentos estão praticamente formados e a partir da vigésima semana poucas alterações existirão, exceto no tamanho que continua a aumentar19,20.
A nível histológico, o LCA é formado por bandas de forte tecido fibroso flexível e é constituído fundamentalmente por colagénio (maioritariamente tipo 1), fibroblastos, substância fundamental (água, glicosaminoglicanos, glicoproteínas e proteoglicanos) e fibras elásticas (fibras oxitalânicas, fibras elaunínicas e fibras elásticas maduras)22,23,24. Em termos estruturais o cruzado anterior é semelhante aos tendões, apresentado as moléculas de colagénio organizadas em fibrilas, que por sua vez agregam-se em fibras de colagénio e que por último formam os feixes2,23. Nos extremos do ligamento, na zona de inserção óssea, podem ser distinguidas quatro camadas histológicas: fibras ligamentares, fibrocartilagem não mineralizada, fibrocartilagem mineralizada e finalmente osso; criando, assim, uma transição histológica suave20,22.
Em termos anatómicos, o LCA está envolvido pela membrana sinovial, sendo um ligamento intra-articular e extra-sinovial que se insere, a nível proximal, na face póstero-medial do côndilo femoral lateral e a nível distal, na eminência intercondilar tibial medial, descrevendo um trajeto oblíquo ântero-medial19,20,25. O ligamento tem 31 a 38 mm de comprimento e 11 a 13 mm de largura e está dividido em dois feixes, o feixe ântero-medial (FAM) e o feixe póstero-lateral (FPL), tendo o FAM 6 a 7 mm de largura e o FPL 5 a 6 mm (Figura 1)25,26.
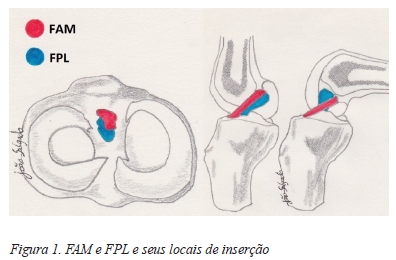
A vascularização deve-se maioritariamente à artéria geniculada média e a parte distal do ligamento também recebe ramos das artérias geniculadas medial inferior e lateral inferior20,25.
A inervação é assegurada pelas fibras nervosas do ramo articular posterior derivado do nervo tibial posterior, estando a maioria das fibras nervosas associada à estrutura muscular dos vasos, existindo também, em menor quantidade, fibras associadas a mecanorrecetores (corpúsculos de Ruffini, Pacini e Golgi) com funções propriocetivas24,25. O tecido nervoso representa cerca de 1% do cruzado anterior20.
Em termos biomecânicos o LCA desempenha um papel crucial na estabilidade da articulação do joelho, sendo a sua principal função a restrição da translação anterior da tíbia relativamente ao fémur, exercendo secundariamente outras funções como a limitação da rotação interna e externa da tíbia e a angulação em valgo e varo do joelho24,25,26,27. Em extensão completa, o LCA absorve 75% da carga translacional anterior e entre os 30-90° de flexão absorve 85% da carga, sendo que a translação anterior é controlada pelo FPL entre os 0-30° de flexão e pelo FAM dos 30° em diante25,28. Os valores da rigidez e da resistência elástica do LCA variam muito com a literatura, tendo sido reportados valores de rigidez de 182 a 303 N/mm e valores de resistência elástica de 1725 a 2200 N, tendo sempre presente o facto de que estes valores diminuem com a idade24,25,26,29.
Semiologia ortopédica: lesão do LCA
Uma história clínica cuidada e um exame objetivo meticuloso são geralmente suficientes para diagnosticar a rutura do LCA sem necessidade de posteriores avaliações, no entanto, a rutura isolada do cruzado anterior surge em menos de 10% dos casos, sendo por isso necessário realizar outros exames e testes para detetar possíveis lesões associadas, como as lesões dos meniscos em 60 a 75% dos casos, as da cartilagem articular em 46% dos casos, as do ligamento lateral interno em 5 a 24% dos casos, ou as que levam a lesões do osso subcondral em 80% dos casos30,31.
Relativamente ao mecanismo da lesão, este pode ser de contacto ou de não-contacto, representando o primeiro apenas 25 a 30% dos casos e o segundo 70 a 75%32,33,34. A maioria das lesões de não-contacto ocorrem com uma flexão do joelho entre os 0-30° em situações de corrida ou de salto35. Durante a corrida, os movimentos associados à lesão do cruzado incluem as desacelerações rápidas, as mudanças de direção, as paragens abruptas e os movimentos de torção35. Já no salto, aterrar com o joelho em varo e rotação interna ou com o joelho em valgo e rotação externa representam situações que podem levar a lesões de não-contacto35.
O doente com rutura do LCA apresenta uma anamnese típica, existindo no momento da lesão, um “pop”, dor, derrame hemático da articulação de instalação rápida (hemartrose), sensação de instabilidade e incapacidade por parte do doente de retornar à atividade que se encontrava previamente a realizar31,32. Na avaliação objetiva podem ser usados dois tipos de teste, os testes que provocam translação anterior da tíbia e os testes que provocam subluxação do joelho. Dentro dos testes de translação anterior da tíbia os mais usados são o teste Lachman e o teste da gaveta anterior, sendo o de Lachman o preferido pois quando existe uma rutura do LCA com lesão concomitante do menisco, o teste de gaveta pode dar um resultado falso negativo. Dentro dos testes que provocam subluxação do joelho o teste de pivot-shift é o mais utilizado, sendo que também existem outros como por exemplo o teste de Dejour32,36,37.
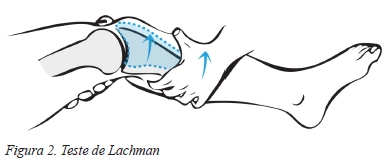
Relativamente ao teste de Lachman, este é realizado com o doente em decúbito dorsal com o joelho entre os 20-30° de flexão, devendo o clínico colocar uma mão na parte externa da coxa do doente imediatamente acima do joelho, de modo a estabilizar o fémur distal, posicionando a outra mão na parte ântero-medial da tíbia com o polegar sobre a tuberosidade tibial. Com o doente relaxado o examinador deve tentar deslocar anteriormente a tíbia que, num caso de rutura do LCA, se traduz num nítido desvio da tíbia relativamente ao fémur estabilizado (Figura 2). Este teste tem uma ótima precisão diagnóstica relativamente a lesões do LCA, tanto em situações crónicas como agudas, apresentando uma sensibilidade de 86% e uma especificidade de 91%22,27,31,36,38.
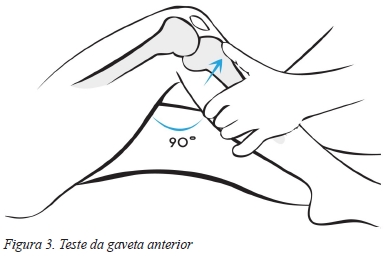
O teste da gaveta anterior é realizado com o doente em decúbito dorsal e com o joelho a 90° de flexão, devendo o examinador estabilizar o pé do doente sentando-se com a coxa sobre o mesmo e colocar ambas as mãos na superfície posterior da tíbia, com os polegares colocados na tuberosidade tibial. Posteriormente, com o doente relaxado, deve ser exercida sobre a tíbia proximal uma força de modo a desloca-la anteriormente relativamente ao fémur, que em caso de lesão do LCA deverá apresentar uma translação bastante nítida, principalmente quando comparada com o joelho saudável (Figura 3). Em situações agudas este exame apresenta sensibilidade e especificidade extremamente baixas com valores de 49% e 58% respetivamente, no entanto, em situações crónicas o teste da gaveta anterior apresenta-se como sendo o melhor teste diagnóstico, com uma sensibilidade de 92% e uma especificidade de 91%36,38.
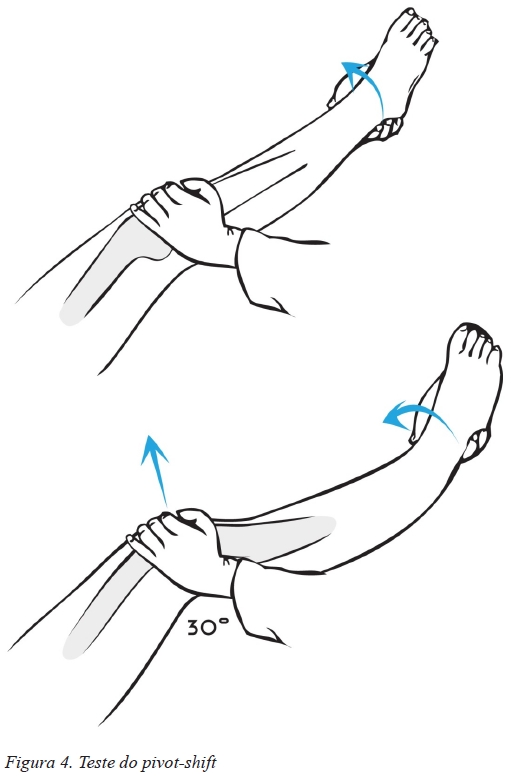
O teste do pivot-shift foi criado em 1972 por Macintosh e Galway e a sua denominação foi baseada na sensação de instabilidade percecionada por um jogador de hóquei quando este a descreveu, afirmando “When I pivot, my knee shifts”39,40. Este teste é realizado com o doente em decúbito dorsal e com o joelho em extensão completa, devendo o examinador com uma mão segurar a perna do doente pelo tornozelo e realizar rotação interna e flexão do joelho, enquanto exerce com a outra mão um stress em valgo na superfície lateral da tíbia proximal (Figura 4)36,38. Um teste positivo é caraterizado pela redução abrupta do prato tibial lateral, anteriormente subluxado36,38. Apesar de ser um teste extremamente desagradável para o doente, a sua especificidade é de 98%, o que é significativo. No entanto, a sua sensibilidade é baixa, tendo valores de 32% e 40% em situações agudas e crónicas, respetivamente38.
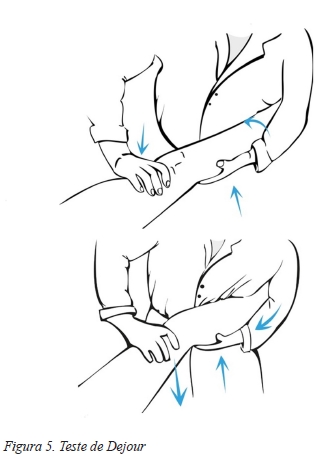
Finalmente o teste de Dejour (Figura 5) é realizado com doente relaxado, em decúbito dorsal e com o joelho em extensão completa. Neste teste o examinador abraça a perna do doente colocando a mão que irá exercer uma força de translação anterior na região posterior da tíbia. A outra mão do examinador deverá estar na região anterior do fémur de modo a estabiliza-lo e a exercer uma força contrária à mão posicionada na tíbia. De seguida o médico deve realizar um stress em valgo utilizando a força do próprio corpo enquanto promove o movimento de flexão e extensão do joelho. Se durante a flexão e extensão ocorrer uma redução abrupta da subluxação, então o teste é positivo37.
Relativamente a exames de imagem, a ressonância magnética (RM) é a mais usada para confirmar o diagnóstico de rutura do LCA pois tem uma sensibilidade de 86%, uma especificidade de 95% e permite também identificar lesões associadas dos meniscos, dos ligamentos laterais e do osso subcondral31,32,41.
DESENVOLVIMENTO
A reconstrução do LCA é uma das cirurgias ortopédicas mais realizadas estimando-se que por ano, sejam realizadas aproximadamente entre 50.000 a 300.000 reconstruções nos Estados Unidos da América, consoante os diferentes estudos.1,42,43,44.
No entanto, apesar da extensa experiência dos cirurgiões ortopédicos e do crescente avanço das técnicas cirúrgicas, a escolha do enxerto a utilizar na reconstrução ligamentar continua a ser um dos principais temas de debate na literatura1,45. Atualmente podem ser utilizados enxertos autólogos ou aloenxertos, sendo que a utilização dos primeiros é preferida em detrimento dos segundos principalmente devido à possibilidade de transmissão de doenças1,2,42,46,47. Para além disso, existem também os ligamentos sintéticos, cuja utilização para a reconstrução do cruzado foi praticamente abandonada pela falta de resultados satisfatórios, essencialmente devidos ao facto destes materiais não possuírem uma caraterística fundamental que é a biocompatibilidade1,2,46,48. Ainda assim, estão atualmente em curso as investigações científicas para encontrar um material em tudo semelhante ao LCA 48.
Hoje em dia a cirurgia de reconstrução do LCA é artroscopicamente assistida utilizando técnicas minimamente invasivas de modo a reduzir ao máximo a morbilidade cirúrgica2.
É ainda importante referir que existem duas formas de reconstrução, a técnica de feixe único e a de duplo feixe, sendo que a primeira é considerada como o tratamento cirúrgico tradicional. Não obstante, a técnica de duplo feixe tem vindo a ser cada vez mais utilizada na última década pela razão de melhor mimetizar a anatomia do LCA nativo e consequentemente proporcionar melhor estabilidade ântero-posterior e rotacional, o que teoricamente levará a menores taxas de revisão cirúrgica e de artrose, apresentando como desvantagem a possibilidade de poder ter custos potencialmente mais elevados43,44,49,50,51,52.
Por serem os mais utilizados e os preferidos, este trabalho terá como alvo de investigação os enxertos autólogos, comparando os três enxertos deste grupo atualmente empregues na reconstrução do LCA, que são os enxertos O-T-O, IT e O-T.
Enxerto osso-tendão-osso
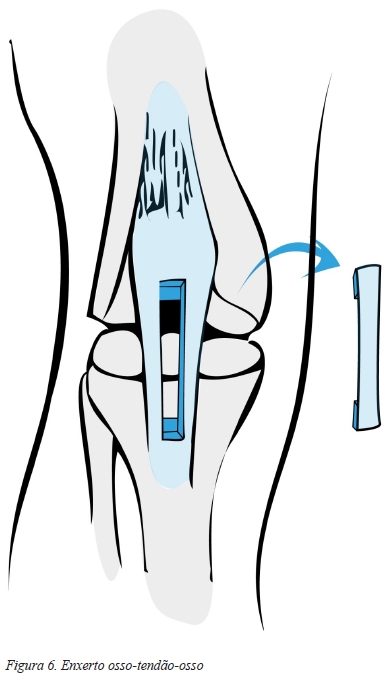
A utilização do terço central do tendão rotuliano para reconstrução do LCA foi inicialmente descrita por Jones, numa tentativa de realizar um procedimento mais fisiológico1,2,42. Esta técnica foi posteriormente modificada por vários cirurgiões dando origem à técnica cirúrgica atual, na qual o terço central do tendão rotuliano é removido juntamente com uma porção óssea em cada uma das extremidades do tendão, devendo cada porção óssea ter 10 mm de largura e 25 mm de comprimento e o tendão 9 a 11 mm de largura (Figura 6)42,53.
Nos dias de hoje a cirurgia reconstrutiva do LCA é realizada artroscopicamente seguindo uma sequência bastante bem definida de etapas quer seja utilizado o enxerto O-T-O, IT ou O-T. Por norma as etapas passam sequencialmente pela preparação do doente, exame objetivo do doente sob anestesia, colheita e preparação do enxerto, colocação do artroscópio, abertura da chanfradura intercondiliana quando necessário e reparação de lesões associadas, perfuração dos túneis tibial e femoral, passagem do enxerto pelos túneis, fixação do enxerto e finalmente sutura da ferida cirúrgica1,2,42,53.
Como vantagens, esta técnica permite a colheita fácil de um enxerto com tamanho consistente, com elevada rigidez e resistência elástica, com capacidade de revascularização e com rápida incorporação. Adicionalmente este enxerto permite uma fixação sólida com a utilização de parafusos de interferência e apresenta boas taxas de retorno dos doentes às atividades físicas prévias42,46,54,55.
As desvantagens estão sobretudo relacionadas com a morbilidade da zona dadora e incluem dor, tendinite rotuliana, fratura rotuliana, rutura do tendão rotuliano e maiores taxas de rigidez articular56.
Quanto à biomecânica, já foi demonstrado que este enxerto pode apresentar uma resistência elástica aproximadamente 168% da do LCA normal, sendo que, para os enxertos tradicionais de 10 mm de largura, os estudos mostram valores de resistência elástica que variam de 1784 N a 2977 N e valores de rigidez que variam de 210 N/mm a 620 N/mm25,57,58,59,60.
Relativamente aos resultados clínicos, estes variam com o timing da avaliação, com as técnicas utilizadas, com o tipo de estudo, com a idade dos doentes e com outros demais fatores, o que leva inevitavelmente a variações entre as diferentes investigações. Tendo este facto em conta e após a revisão de vários estudos, a percentagem de doentes que após a cirurgia reconstrutiva do LCA com enxerto O-T-O apresenta Lachman negativo e pivot-shift negativo varia dos 60% aos 93% e dos 84% aos 98%, respetivamente, sendo também de valorizar que a existência de gaveta anterior é reduzida em 55% dos casos, ressalvando que existirá sempre algum grau de translação anterior da tíbia53,55,61,62,63,64,65,66.
No que diz respeito à mobilidade articular, a percentagem de doentes que após a reconstrução não apresenta défice na extensão e flexão completas varia com as diversas publicações de 68% a 100% e de 61% a 100%, respetivamente, tendo sempre em conta que estes valores variam significativamente com o tipo e qualidade de reabilitação pós-cirúrgica53,55,63,65,67,68.
É também importante referir que a realização da reconstrução ligamentar com recurso ao enxerto O-T-O pode causar desconforto/dor ao ajoelhar em 31% a 62% dos doentes e atrofia muscular da coxa, que segundo o estudo de Corry et al55 é menor que 10 mm de diâmetro, quando comparada com a coxa contralateral, em 53% dos doentes, entre 10 a 20 mm em 46% dos doentes e maior que 20 mm em 1% dos doentes53,65.
Do ponto de vista funcional, a escala de Lysholm representa uma das escalas funcionais mais utilizadas a nível internacional e foi descrita pela primeira vez em 1982. Esta escala foi posteriormente modificada em 1985 e é utilizada com sucesso há mais de 25 anos. Os resultados finais deste questionário são apresentados de 0 a 100 pontos, sendo os valores inferiores a 65 medíocres, de 65 a 83 razoáveis, de 84 a 90 bons e superiores a 90 excelentes69,70,71. A média dos valores da escala de Lysholm, dois anos após reconstrução do LCA com enxerto O-T-O, variam de 89 a 95 pontos e a percentagem de doentes que apresenta resultados bons ou excelentes varia de 84% a 90%55,64,65,72.
Relativamente ao retorno às atividades desportivas prévias, a percentagem de doentes que após reconstrução volta a níveis vigorosos ou moderados de atividade desportiva é segundo Aglietti et al53 de 65% e segundo Corry et al55 de 85,5%.
Enxerto isquiotibiais
A ideia de reconstruir o LCA com os tendões isquiotibiais foi criada em 1926 pelo cirurgião escocês Alexander Edwards, mas foi apenas em 1975 com Kenneth Cho, que os isquiotibiais foram reconhecidos como opção viável para reconstrução do cruzado anterior. Em 1982 Brant Limpscomb introduziu a utilização do tendão semitendinoso e do gracilis para criar um enxerto de feixe duplo e foi Friedman em 1988 que criou a técnica utilizada atualmente com um enxerto de feixe quádruplo12.
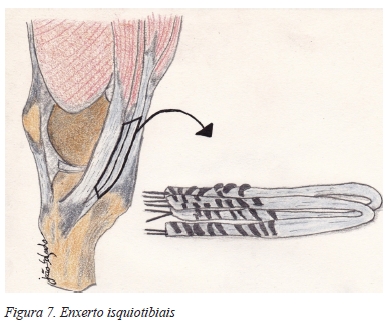
Hoje em dia o enxerto é colhido através de uma incisão longitudinal de aproximadamente 25 mm ligeiramente lateral à inserção dos músculos da pata de ganso. Posteriormente os tendões semitendinoso e gracilis são seccionados com um comprimento entre 190 e 240 mm, dobrados a meio e as extremidades suturadas em conjunto de modo a criar um enxerto de feixe quádruplo (Figura 7)1,42,65.
Como vantagens, o enxerto IT é aquele que apresenta os valores mais altos de rigidez e resistência elástica de todos os enxertos autólogos e, adicionalmente, o recurso a esta técnica revela baixa morbilidade da zona dadora. Acresce ainda o facto de hoje em dia se utilizarem técnicas de fixação que alcançam resultados excelentes46,47,56,60,73.
As desvantagens desta técnica residem no facto de não existir uma incorporação rápida devido à ausência de porções ósseas no enxerto e no facto de os doentes poderem apresentar perda de força nos IT após a cirurgia56.
Relativamente à biomecânica, este tipo de enxerto pode atingir uma resistência elástica cerca de 240% da do LCA normal, apresentando de acordo com a bibliografia analisada, resistências elásticas que variam de 4090 N a 4590 N e valores de rigidez que vão de 773 N/mm a 954 N/mm25,42,74,75.
No que diz respeito aos resultados clínicos e como já foi mencionado anteriormente, estes não são constantes de estudo para estudo, variando principalmente com o timing da avaliação objetiva. Não obstante, no panorama geral a percentagem de doentes que após cirurgia reconstrutiva com recurso aos IT apresenta Lachman e pivot-shift negativos varia de 67% a 87% e de 75% a 96%, respetivamente53,55,64,65,76.
Quanto à mobilidade articular com este tipo de enxerto, a percentagem de doentes que não apresenta défices na extensão e flexão do joelho varia dos 79% aos 100% e dos 98% aos 100%, respetivamente16,53,55,65,76.
Relativamente ao desconforto/dor ao ajoelhar, foram reportadas percentagens que variam entre os 6% e os 29% e segundo Corry et al55, a percentagem de doentes com uma atrofia muscular da coxa menor que 10 mm de diâmetro é de 73%, entre 10 a 20 mm é de 23% e maior que 20 mm é de 4%53,65,76.
A nível funcional, a média dos valores da escala de Lysholm dois anos após reconstrução do LCA com enxerto IT, variam de 90 a 95 pontos e a percentagem de doentes que apresenta resultados bons ou excelentes varia entre os 87% e os 91%16,55,64,65,76.
Finalmente, centrando-nos no retorno às atividades desportivas prévias a percentagem de doentes que após reconstrução volta a níveis vigorosos ou moderados de atividade desportiva é de acordo com Corry et al55 de 76% e segundo Aglietti et al53 de 79%.
Enxerto osso-tendão
Em 1984 Walter Blauth foi o primeiro a utilizar o terço central do tendão quadricipital na reconstrução do LCA, mas foi apenas em meados dos anos 90 com John Fulkerson, que este tipo de enxerto ficou reconhecido como uma opção viável na reconstrução do cruzado anterior6,12.
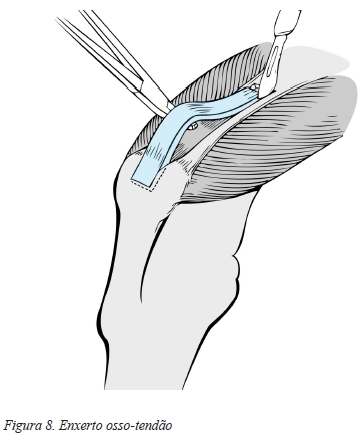
Este enxerto é composto pelo tendão quadricipital e por uma porção óssea, devendo a parte tendinosa ter 60 a 80 mm de comprimento, 10 mm de largura e cerca de 6 mm de profundidade, colhendo-se toda a espessura do reto femoral e ainda uma fração da espessura do vasto intermédio (Figura 8). A porção óssea deverá possuir uma forma trapezoide de aproximadamente 10 mm x 20 mm x 8 mm. A colheita do enxerto é realizada através de uma incisão entre 30 a 60 mm superiormente ao polo proximal da rótula54,77,78.
Durante muitos anos o enxerto O-T foi reconhecido como sendo uma escolha de segunda linha na reconstrução do LCA, no entanto atualmente, este tipo de enxerto tem sido cada vez mais utilizado como opção de primeira linha por apresentar diversas vantagens como caraterísticas biomecânicas semelhantes ao enxerto O-T-O, menor morbilidade da zona dadora, incorporação rápida do enxerto e colheita do mesmo através de uma incisão de pequenas dimensões e bons resultados funcionais e clínicos54,73,78,79,80.
Como desvantagem pode haver algum défice de força muscular quadricipital após a cirurgia e acresce ainda o facto de a colheita deste enxerto ser tecnicamente mais exigente56.
Os estudos atuais cujo foco reside nas propriedades e nos resultados clínicos e funcionais do enxerto O-T não são vastos, acrescendo ainda o facto de que muitos dos que existem não têm uma amostra significativa. Não obstante, e após análise da bibliografia disponível, o enxerto O-T apresenta em termos biomecânicos, valores de resistência elástica que variam entre os 2173 N e os 2352 N e valores de rigidez de que variam entre os 326 N/mm e os 475 N/mm25,56,79,81.
Quanto aos resultados clínicos, a revisão sistemática de Mulford et al82 demonstrou que 81% a 95% dos doentes que foram submetidos a reconstrução do LCA com o enxerto O-T possuíam um teste de Lachman negativo e que a percentagem de doentes com pivot-shift negativo andava na ordem dos 80% a 95%.
Relativamente à mobilidade articular os resultados são variáveis, contudo ainda de acordo com o estudo de Mulford et al82, a percentagem de doentes com um arco de movimento de total amplitude é cerca de 97%.
Adicionalmente, Han et al54 reportaram que a percentagem de doentes com desconforto/dor ao ajoelhar foi cerca de 5,5%.
No estudo de Lee et al83 a média dos valores da escala de Lysholm foi de 90 pontos e no estudo de Gorschewsky et al84 foi de 94 pontos, com 87% dos doentes a obterem resultados bons ou excelentes, tendo também o número de doentes que retornaram às atividades desportivas prévias sido promissor, com percentagens de 81%.
Complicações, falência dos enxertos e alterações degenerativas
Sendo um procedimento cirúrgico, a reconstrução do LCA apresenta complicações inerentes a qualquer tipo intervenção, como problemas de cicatrização, trombose venosa profunda, infeção, hemorragia, entre outros. Contudo, existem complicações específicas provenientes da utilização dos diferentes tipos de enxerto. Uma das mais estudadas diz respeito à fratura rotuliana associada à reconstrução do LCA com recurso ao enxerto O-T-O, cujas incidências variam de 0,22% no estudo de Viola et al85, a 2,3% no estudo de Berg86. Quanto à utilização do enxerto IT, uma das possíveis complicações centra-se no facto de os doentes poderem apresentar algum défice na flexão do joelho devido a perda de força nos isquiotibiais, que está diretamente relacionada com o comprimento do enxerto colhido, no entanto, este problema uma vez detetado pode ser corrigido com fisioterapia adequada.87 As complicações específicas da reconstrução com recurso ao enxerto O-T ainda não são muito concretas, tendo alguns estudos reportado problemas da zona dadora que apesar de não serem significativos, existem. Segundo o estudo de Gorschewsky et al84, 85% dos doentes submetidos a reconstrução com O-T demonstraram ter resultados normais por não apresentaram sintomas como dor, irritação ou parestesias que indicassem morbilidade da zona dadora, 15% dos doentes obtiveram resultados quase normais, não tendo existido doentes com resultados anormais ou severamente anormais.
Relativamente à falência dos enxertos, existem diversos estudos que se referem a este tópico. As percentagens de falência do enxerto O-T-O estão sobejamente estudadas e variam de 1,9% na meta-análise de Freedman et al88 a 3,4% na meta-análise Biau et al89. Com o enxerto IT, Borchers et al90 reportaram taxas de falência na ordem dos 3,7%, podendo um cirurgião contar com uma taxa de cerca de 2% de rutura do enxerto por ano, após reconstrução42. Quanto à falência do enxerto O-T, Gorschewsky et al84 reportaram percentagens de 2,2%.
No que diz respeito às alterações degenerativas, a incidência de artrose 5 a 14 anos após a reconstrução do LCA está largamente descrita na literatura, sendo o seu desenvolvimento multifatorial e consideravelmente influenciado pela presença de outras lesões associadas, como as lesões dos meniscos ou da cartilagem91,92,93. Segundo Barenius et al93, o aparecimento de alterações osteoartrósicas parece ser independente do tipo de enxerto utilizado e de acordo com Ferretti et al91, o aparecimento destas alterações a longo prazo é inevitável, principalmente se tiver sido realizada meniscectomia, facto que também é enfatizado no estudo de Daniel et al92. No entanto, quando os meniscos estão intactos a estabilidade articular é de indubitável importância, tendo Jonsson et al94, concluído que a eliminação do ressalto rotatório poderá ser significativamente mais relevante na prevenção das alterações degenerativas que a eliminação da laxidez ântero-posterior. Desta forma e segundo a bibliografia analisada, o aparecimento de artrose não parece estar propriamente relacionada com o tipo de enxerto mas antes com a restauração da cinemática da articulação, campo no qual a reconstrução com feixe duplo e a reconstrução anatómica prometem granjear melhores resultados95,96,97.
Comparação dos resultados funcionais e clínicos
Da bibliografia analisada foram selecionados para confrontação dos resultados clínicos e funcionais apenas os artigos com um N> 100 e com um follow-up mínimo de dois anos, cujo objetivo passasse por comparar pelo menos dois dos três tipos de enxerto autólogos utilizados atualmente. Posto isto, apenas seis estudos preenchiam os critérios de inclusão, sendo que dois dos artigos utilizam a mesma amostra de doentes mas um relata os resultados aos cinco anos de follow-up e o outro aos dez anos de follow-up. Tendo este facto em conta, no total os seis artigos reportaram os resultados de setecentas e sessenta e sete reconstruções das quais cento e sessenta e cinco utilizam o enxerto O-T, duzentas e doze utilizam o enxerto IT e trezentas e noventa utilizam o enxerto O-T-O. Em nenhum dos artigos é feita uma comparação entre os três tipos de enxertos ou entre os enxertos IT e O-T, sendo que todos os artigos analisados referentes a tais comparações não preenchiam os critérios de inclusão. Adicionalmente nem todos os artigos avaliaram todos os parâmetros utilizados neste estudo para confrontar os três tipos de enxertos.
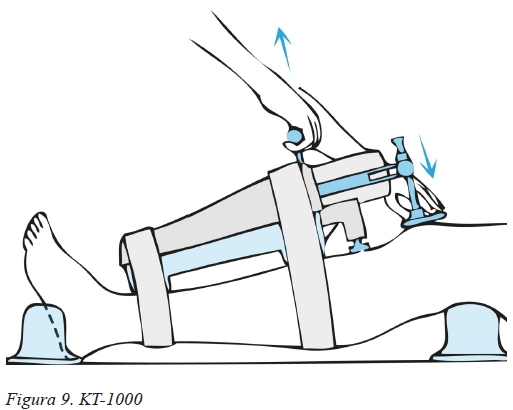
Assim, relativamente aos resultados comparativos e começando pela laxidez articular que foi medida instrumentalmente em todos os artigos eleitos recorrendo ao KT-1000 (Figura 9), pode-se verificar que entre os enxertos O-T-O e O-T, a percentagem de doentes com uma diferença de translação anterior da tíbia entre joelho afetado e joelho saudável menor que 3 mm não é estatisticamente significativa (Quadro I.). Também entre os enxertos O-T-O e IT os resultados a respeito da estabilidade articular não são, na sua maioria, estatisticamente relevantes (Quadro I.). A exceção reside no estudo de Corry et al55, no qual a utilização do enxerto O-T-O demonstra resultar num joelho significativamente mais estável (Quadro I.).
Quanto à morbilidade da zona dadora os resultados são evidentes. A percentagem de doentes com desconforto/dor ao ajoelhar é, em todos os estudos, incontestavelmente maior com o recurso ao enxerto O-T-O, seja a longo ou a curto prazo (Quadro II.). É indiscutível a diferença entre os enxertos O-T-O e IT e apesar de ter sido incluído apenas um estudo que compare os enxertos O-T-O e O-T a este nível, os resultados também são suficientemente esclarecedores, na medida em que a diferença de percentagem de doentes com desconforto/dor ao ajoelhar entre ambos é estatisticamente significativa (Quadro II.).
No que diz respeito aos resultados funcionais, as diferenças encontradas nos diferentes artigos entre os enxertos O-T-O e IT ou entre O-T-O e O-T não são relevantes, seja a nível da média dos pontos da escala de Lysholm ou da percentagem de doentes com scores bons ou excelentes (Quadro III.).
DISCUSSÃO
Esta revisão bibliográfica encontrou alguns obstáculos, provenientes essencialmente da falta de estudos que apresentem resultados comparativos entre os enxertos IT e O-T e mesmo entre os três tipos de enxertos. É também inevitável a existência de algum grau de heterogeneidade nos estudos utilizados para comparação dos resultados clínicos e funcionais, acrescendo o facto de que a informação existente relativa ao enxerto O-T é substancialmente menor quando comparada com a dos outros enxertos.
Adicionalmente, e apesar de ter sido mencionado como uma vantagem ou desvantagem, a problemática do tempo de incorporação de cada um dos tipos de enxerto não foi profundamente explorada nesta dissertação o que constitui uma potencial limitação.
É ainda importante referir que o facto de não existirem informações concretas quanto à verdadeira correlação da rigidez e da resistência elástica entre os enxertos e os neoligamentos criados é, sem dúvida, um obstáculo à viabilidade de uma possível comparação deste tipo de valores, na medida em que, pode não existir uma correspondência direta entre os valores da rigidez e da resistência elástica obtidos em laboratório e os valores reais dos neoligamentos. Por fim não deve ser esquecido que apesar de todos os enxertos terem uma base histológica comum, eles não têm exatamente a mesma constituição entre si, o que pode ser visto como uma limitação na comparação dos três enxertos.
Não obstante as incongruências referidas, os resultados obtidos relativamente à morbilidade da zona dadora são inequívocos e estão de acordo com muitos dos artigos originais, das revisões e das meta-análises estudadas, demonstrando que a utilização do enxerto O-T-O está persistentemente associada a uma maior percentagem de doentes com desconforto/dor ao ajoelhar ou simplesmente com dor localizada na zona dadora53,54,55,56,65,76,82,88,89,98.
Quanto à laxidez ântero-posterior, e apesar dos estudos analisados não apresentarem diferenças estatisticamente significativas, parece existir sistematicamente a nível do valor numérico absoluto, alguma diferença que favorece o enxerto O-T-O em detrimento dos outros. Contudo e de acordo com a linha de pensamento utilizada na meta-analise de Biau et al89, esta evidência é fraca e a modesta vantagem numérica não parece ser conclusiva o suficiente para poder ser utilizada na tomada de decisões, até porque como já foi referido anteriormente, a estabilidade rotacional é mais importante para a prevenção da artrose do joelho que a estabilidade ântero-posterior94,95.
No que se refere aos resultados funcionais, as diferenças encontradas nos artigos analisados não favorecem nenhum dos três tipos de enxerto, sendo que todos alcançam bons resultados funcionais, o que vai de encontro aos resultados obtidos na revisão sistemática de Mulford et al82.
Futuramente, será necessário um maior número de trabalhos científicos, com amostras representativas da população em estudo, que comparem os enxertos O-T e IT ou os três tipos de enxertos, de forma a ser possível tomar decisões clínicas sustentadas por bases científicas sólidas.
CONCLUSÃO
Em suma, com esta revisão pode-se concluir que os enxertos IT e O-T também constituem uma excelente opção de primeira linha, na medida em que qualquer um dos três tipos de enxerto alcança bons resultados quer em termos funcionais quer em termos da estabilidade ântero-posterior. Além disso o enxerto O-T-O é aquele que indubitavelmente apresenta uma maior taxa de morbilidade da zona dadora.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Current Concepts in ACL Reconstruction. SLACK Incorporated. 2008; [ Links ]
2. Walsh WR. Repair and Regeneration of Ligaments, Tendons, and Joint Capsule (Orthopedic Biology and Medicine). Humana Press.; 2010. [ Links ]
3. Sanchis-Alfonso V, Monllau JC. The ACL-Deficient Knee: A Problem Solving Approach. Springer; 2012. [ Links ]
4. Hippocrates -. On Wounds in the Head (Loeb Classical Library, No. 149). vol III. Harvard University Press; 1928.
5. Galen -. On the Usefulness of the Parts of the Body. Cornell University Press.; 1968. [ Links ]
6. Schindler OS. Surgery for anterior cruciate ligament deficiency: a historical perspective. Knee Surg Sports Traumatol Arthrosc. 2012 Jan; 20 (1): 5-47
7. Pässler HH. The history of the cruciate ligaments: some forgotten (or unknown) facts from Europe. Knee Surg Sports Traumatol Arthrosc. 1993 Jan; 1 (1): 13-16
8. Fu FH, Karlsson J. A long journey to be anatomic. Knee Surg Sports Traumatol Arthrosc. 2010 Sep; 18 (9): 1151-1153
9. Abnormal conditions of the knee joint. In Todd RB, editors. Cyclopaedia of anatomy and physiology. Lightning Source UK Ltd.; 2012. p. 1847.
10. Bonnet A. Traité de thérapeutique des maladies articulaires. J.-B. Baillière; 1853. [ Links ]
11. Bonnet A. Traité des maladies des articulations. J.-B. Baillière; 1845. [ Links ]
12. Schindler OS. The story of anterior cruciate ligament reconstruction - part 1. J Perioper Pract. 2012 Jun; 22 (6): 189-196
13. Segond P. Recherches cliniques et expérimentales sur les épanchements sanguins du genou par entorse. Progrès Médical; 1879. [ Links ]
14. Robson AW Mayo. Ruptured Crucial Ligaments And Their Repair By Operation. Ann Surg. 1903; (37): 716-718 [ Links ]
15. Groves E Hey. Operation For The Repair Of The Crucial Ligaments. Lancet. 1917; 190 (4914): 674-676 [ Links ]
16. Wagner M, Kääb MJ, Schallock J, Haas NP, Weiler A. Hamstring tendon versus patellar tendon anterior cruciate ligament reconstruction using biodegradable interference fit fixation: a prospective matched-group analysis. Am J Sports Med. 2005 Sep; 33 (9): 1327-1336
17. Webb JM, Corry IS, Clingeleffer AJ, Pinczewski LA. Endoscopic reconstruction for isolated anterior cruciate ligament rupture. J Bone Joint Surg Br. 1998 Mar; 80 (2): 288-294
18. Mérida-Velasco JA, Sánchez-Montesinos I, Espín-Ferra J, Mérida-Velasco JR, Rodríguez-Vázquez JF, Jiménez-Collado J. Development of the human knee joint ligaments. Anat Rec. 1997 Jun; 248 (2): 259-268
19. Zantop T, Petersen W, Fu FH. Anatomy of the anterior cruciate ligament. Oper Tech Orthop. 2005 Jan; 15 (1): 20-28
20. Bicer EK, Lustig S, Servien E, Selmi TAS, Neyret P. Current knowledge in the anatomy of the human anterior cruciate ligament. Knee Surg Sports Traumatol Arthrosc. 2010 Aug; 18 (8): 1075-1084
21. Sadler TW. Langman?s Medical Embryology. 11th. Lippincott Williams & Wilkins; 2009. [ Links ]
22. Serra LMA. Critérios fundamentais em fracturas e ortopedia. 2nd. Lidel; 2001. [ Links ]
23. Junqueira LC, Carneiro J. Histologia básica. 10th. 2004. [ Links ]
24. Duthon VB, Barea C, Abrassart S, Fasel JH, Fritschy D, Ménétrey J. Anatomy of the anterior cruciate ligament. Knee Surg Sports Traumatol Arthrosc. 2006 Mar; 14 (3): 204-213
25. Fanelli GC. The Multiple Ligament Injured Knee: A Practical Guide to Management. 2nd. Springer; 2012. [ Links ]
26. Markatos K, Kaseta MK, Lallos SN, Korres DS, Efstathopoulos N. The anatomy of the ACL and its importance in ACL reconstruction. Eur J Orthop Surg Traumatol. 2013 Oct; 23 (7): 747-752
27. Siegel L, Vandenakker-Albanese C, Siegel D. Anterior cruciate ligament injuries: anatomy, physiology, biomechanics, and management. Clin J Sport Med. 2012 Jul; 22 (4): 349-355
28. Chambat P. ACL tear. Orthop Traumatol Surg Res. 2013 Fev; 99 (1): 43-52
29. To JT, Howell LCSM, Hull ML. Contributions of Femoral Fixation Methods to the Stiffness of Anterior Cruciate Ligament Replacements at Implantation. Arthrosc J Arthrosc Relat Surgery. 1999; 15 (4): 379-387 [ Links ]
30. Piasecki DP, Spindler KP, Warren TA, Andrish JT, Parker RD. Intraarticular injuries associated with anterior cruciate ligament tear: findings at ligament reconstruction in high school and recreational athletes. An analysis of sex-based differences. Am J Sports Med. 2003; 31 (4): 601-605 [ Links ]
31. Spindler K, Wright R. Anterior cruciate ligament tear. N Engl J Med. 2008; 359 (20): 2135-2142 [ Links ]
32. Cimino F, Volk BS, Setter D. Anterior cruciate ligament injury: diagnosis, management, and prevention. Am Fam Physician. 2010 Oct 15; 82 (8): 917-922
33. Hewett TE, Myer GD, Ford KR. Anterior cruciate ligament injuries in female athletes: Part 1, mechanisms and risk factors. Am J Sports Med. 2006 Fev; 34 (2): 299-311
34. Boden BP, Sheehan FT, Torg JS, Hewett TE. Non-contact ACL Injuries: Mechanisms and Risk Factors. J Am Acad Orthop Surg. 2010; 18 (9): 520-527 [ Links ]
35. Cerulli G, Benoit DL, Lamontagne M, Caraffa A, Liti A. In vivo anterior cruciate ligament strain behaviour during a rapid deceleration movement: case report. Knee Surg Sports Traumatol Arthrosc. 2003 Sep; 11 (5): 307-311
36. Solomon D, Simel D, Bates D. Does this patient have a torn meniscus or ligament of the knee?: value of the physical examination. Jama. 2001; 286 (13) [ Links ]
37. Neyret P, Blay G Le, Selmi TAS. Examination of the knee joint. Maîtrise orthopédique. 1996; (56) [ Links ]
38. Benjaminse A, Gokeler A, van der Schans CP. Clinical diagnosis of an anterior cruciate ligament rupture: a meta-analysis. J Orthop Sports Phys Ther. 2006 May; 36 (5): 267-288
39. Galway RD, Beaupre A, MacIntosh DL. Pivot shift: a clinical sign of symptomatic anterior cruciate insufficiency. J Bone Jt Surg. 1972; 54: 763-764 [ Links ]
40. Liorzou G. Knee ligaments: clinical examination. New York: Springer-Verlag; 1991. [ Links ]
41. Crawford R, Walley G, Bridgman S, Maffulli N. Magnetic resonance imaging versus arthroscopy in the diagnosis of knee pathology, concentrating on meniscal lesions and ACL tears: a systematic review. Br Med Bull. 2007 Jan; 84: 5-23
42. Insall JN, Scott WN. Surgery of the Knee. 3rd. vol 1. Churchill Livingstone; 2001.
43. Macaulay AA, Perfetti DC, Levine WN. Anterior cruciate ligament graft choices. Sports Health. 2009 Apr; 4 (1): 63-68
44. Brophy RH, Wright RW, Matava MJ. Cost analysis of converting from single-bundle to double-bundle anterior cruciate ligament reconstruction. Am J Sports Med. 2009 Apr; 37 (4): 683-687
45. Shi D, Yao Z. Meta analysis Knee function after anterior cruciate ligament reconstruction with. Chin Med J. 2011; 124 (23): 4056-4062 [ Links ]
46. Dheerendra SK, Khan WS, Singhal R, Shivarathre DG, Pydisetty R, Johnstone D. Anterior cruciate ligament graft choices: a review of current concepts. Open Orthop J. 2012 Jan; 6: 281-286
47. Kim HS, Seon JK, Jo AR. Current Trends in Anterior Cruciate Ligament Reconstruction. Knee Surg Relat Res. 2013 Dec; 25 (4): 165-173
48. Legnani C, Ventura A, Terzaghi C, Borgo E, Albisetti W. Anterior cruciate ligament reconstruction with synthetic grafts. A review of literature. Int Orthop. 2010 Apr; 34 (4): 465-471
49. Yasuda K, van Eck CF, Hoshino Y, Fu FH, Tashman S. Anatomic single- and double-bundle anterior cruciate ligament reconstruction, part 1: Basic science. Am J Sports Med. 2011 Aug; 39 (8): 1789-1799
50. Karlsson J, Irrgang JJ, van Eck CF, Samuelsson K, Mejia HA, Fu FH. Anatomic single- and double-bundle anterior cruciate ligament reconstruction, part 2: clinical application of surgical technique. Am J Sports Med. 2011 Sep; 39 (9): 2016-2026
51. van Eck CF, Kopf S, Irrgang JJ, Blankevoort L, Bhandari M, Fu FH. Single-bundle versus double-bundle reconstruction for anterior cruciate ligament rupture: a meta-analysis - does anatomy matter?. Arthroscopy. 2012 Mar; 28 (3): 405-424
52. Schreiber VM, van Eck CF, Fu FH. Anatomic Double-bundle ACL Reconstruction. Sports Med Arthrosc. 2010 Mar; 18 (1): 27-32
53. Aglietti P, Giron F, Buzzi R, Biddau F, Sasso F, Surgery J. Anterior Cruciate Ligament Reconstruction: Bone-Patellar Tendon-Bone Compared with Double Semitendinosus and Gracilis Tendon Grafts. A Prospective, Randomized Clinical Trial. J Bone Jt Surg. 2004; 86 (10): 2143-2155 [ Links ]
54. Han HS, Seong SC, Lee S, Lee MC. Anterior cruciate ligament reconstruction?: quadriceps versus patellar autograft. Clin Orthop Relat Res. 2008 Jan; 466 (1): 198-204
55. Corry I, Webb J. Arthroscopic reconstruction of the anterior cruciate ligament A comparison of patellar tendon autograft and four-strand hamstring tendon autograft. Am J Sports Med. 1999; 27 (3): 444-454 [ Links ]
56. Bartlett R, Clatworthy M, Nguyen T. Graft selection in reconstruction of the anterior cruciate ligament. J Bone Jt Surg Br. 2001 Jul; 83: 625-634
57. Noyes F, Butler D, Grood E. Biomechanical analysis of human ligament grafts used in knee-ligament repairs and reconstructions. J Bone Jt Surg. 1984; 66 (3): 344-352 [ Links ]
58. Cooper DE. Biomechanical properties of the central third patellar tendon graft: effect of rotation. Knee Surg Sports Traumatol Arthrosc. 1998 Jan; 6 (1): 16-19
59. Wilson T, Zafuta M, Zobitz M. Effect of cyclic preconditioning on the tensile properties of human quadriceps tendons and patellar ligaments. Am J Sports Med. 1998 Jan; 6 (1): 16-19
60. Wilson T, Zafuta M, Zobitz M. A biomechanical analysis of matched bone-patellar tendon-bone and double-looped semitendinosus and gracilis tendon grafts. Am J Sports Med. 1999; 27 (2): 202-207 [ Links ]
61. Bach B, Tradonsky S. Arthroscopically assisted anterior cruciate ligament reconstruction using patellar tendon autograft five-to nine-year follow-up evaluation. Am J Sports Med. 1998; 26 (1): 20-29 [ Links ]
62. Yunes M, Richmond JC, Engels EA, Pinczewski LA. Patellar versus hamstring tendons in anterior cruciate ligament reconstruction. Arthrosc J Arthrosc Relat Surg. 2001 Mar; 17 (3): 248-257
63. O'Neill DB. Arthroscopically assisted reconstruction of the anterior cruciate ligament. A prospective randomized analysis of three techniques. J Bone Joint Surg Am. 1996 Jun; 78 (6): 803-813
64. Jansson KA, Linko E, Sandelin J, Harilainen A. A prospective randomized study of patellar versus hamstring tendon autografts for anterior cruciate ligament reconstruction. Am J Sports Med. 2003; 31 (1): 12-18 [ Links ]
65. Pinczewski LA, Deehan DJ, Salmon LJ, Russell VJ, Clingeleffer A. A five-year comparison of patellar tendon versus four-strand hamstring tendon autograft for arthroscopic reconstruction of the anterior cruciate ligament. Am J Sports Med. 2002; 30 (4): 523-536 [ Links ]
66. Bull AMJ, Earnshaw PH, Smith A, Katchburian MV, Hassan ANA, Amis AA. Intraoperative measurement of knee kinematics in reconstruction of the anterior cruciate ligament. J Bone Joint Surg Br. 2002 Sep; 84 (7): 1075-1081
67. Reinhardt KR, Hetsroni I, Marx RG. Graft selection for anterior cruciate ligament reconstruction: a level I systematic review comparing failure rates and functional outcomes. Orthop Clin North Am. 2010 Apr; 41 (2): 249-262
68. Lidén M, Ejerhed L, Sernert N, Laxdal G, Kartus J. Patellar tendon or semitendinosus tendon autografts for anterior cruciate ligament reconstruction: a prospective, randomized study with a 7-Year follow-up. Am J Sports Med. 2007 May; 35 (5): 740-748
69. Lysholm J, Gillquist J. Evaluation of knee ligament surgery results with special emphasis on use of a scoring scale. Am J Sports Med. 1982; 10 (3): 150-154 [ Links ]
70. Tegner Y, Lysholm J. Rating systems in the evaluation of knee ligament injuries. Clin Orthop Relat Res. 1985 Sep; (198): 43-49
71. Briggs KK, Lysholm J, Tegner Y, Rodkey WG, Kocher MS, Steadman JR. The reliability, validity, and responsiveness of the Lysholm score and Tegner activity scale for anterior cruciate ligament injuries of the knee: 25 years later. Am J Sports Med. 2009 May; 37 (5): 890-897
72. Laxdal G, Sernert N, Ejerhed L, Karlsson J, Kartus JT. A prospective comparison of bone-patellar tendon-bone and hamstring tendon grafts for anterior cruciate ligament reconstruction in male patients. Knee Surg Sports Traumatol Arthrosc. 2007 Fev; 15 (2): 115-125
73. Joseph M, Fulkerson J, Nissen C, Sheehan T. Short-term recovery after anterior cruciate ligament reconstruction: a prospective comparison of three autografts. Orthopedics. 2006; 29 (3): 243-249 [ Links ]
74. Aune A, Holm I. Four-strand hamstring tendon autograft compared with patellar tendon-bone autograft for anterior cruciate ligament reconstruction a randomized study with two-year follow. Am J Sports Med. 2001; 29 (6): 722-728 [ Links ]
75. Wallace MP, Howell SM, Hull ML. In vivo tensile behavior of a four-bundle hamstring graft as a replacement for the anterior cruciate ligament. J Orthop Res. 1997 Jul; 35 (4): 564-574
76. Pinczewski LA, Lyman J, Salmon LJ, Russell VJ, Roe J, Linklater J. A 10-year comparison of anterior cruciate ligament reconstructions with hamstring tendon and patellar tendon autograft: a controlled, prospective trial. Am J Sports Med. 2007 Apr; 14 (11): 1077-1085
77. Chen C-H, Chuang T-Y, Wang K-C, Chen W-J, Shih C-H. Arthroscopic anterior cruciate ligament reconstruction with quadriceps tendon autograft: clinical outcome in 4-7 years. Knee Surg Sports Traumatol Arthrosc. 2006 Nov; 14 (11): 1077-1085
78. Franceschi F, Longo UG, Ruzzini L, Papalia R, Maffulli N, Denaro V. Quadriceps tendon-patellar bone autograft for anterior cruciate ligament reconstruction: a technical note. Bull NYU Hosp Jt Dis. 2008 Jan; 66 (2): 120-123
79. Sasaki N, Farraro KF, Kim KE, Woo SL-Y. Biomechanical evaluation of the quadriceps tendon autograft for anterior cruciate ligament reconstruction: a cadaveric study. Am J Sports Med. 2014 Mar; 42 (3): 723-730
80. Schulz AP, Lange V, Gille J, Voigt C, Fröhlich S, Stuhr M. Anterior cruciate ligament reconstruction using bone plug-free quadriceps tendon autograft: intermediate-term clinical outcome after 24-36 months. Open access J Sport Med. 2013 Jan; 4: 243-249
81. Stäubli HU, Schatzmann L, Brunner P, Rincón L, Nolte LP. Quadriceps tendon and patellar ligament: cryosectional anatomy and structural properties in young adults. Knee Surg Sports Traumatol Arthrosc. 1996 Jan; 4 (2): 100-110
82. Mulford JS, Hutchinson SE, Hang JR. Outcomes for primary anterior cruciate reconstruction with the quadriceps autograft: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2013 Aug; 21 (8): 1882-1888
83. Lee S, Seong SC, Jo CH, Han CH, An JH, Lee MC. Anterior cruciate ligament reconstruction with use of autologous quadriceps tendon graft. The Journal of Bone and Joint Surgery. 2007 Oct 1; 89 (3): 116-126
84. Gorschewsky O, Klakow A, Pütz A, Mahn H, Neumann W. Clinical comparison of the autologous quadriceps tendon (BQT) and the autologous patella tendon (BPTB) for the reconstruction of the anterior cruciate ligament. Knee Surg Sports Traumatol Arthrosc. 2007 Nov; 15 (11): 1284-1292
85. Viola R, Vianello R. Three cases of patella fracture in 1,320 anterior cruciate ligament reconstructions with bone-patellar tendon-bone autograft. Arthroscopy. 1999 Jan 1; 15 (1): 93-97
86. Berg EE. Management of patella fractures associated with central third bone-patella tendon-bone autograft ACL reconstructions. Arthrosc J Arthrosc Relat Surg. 1996 Dec; 12 (6): 756-759
87. Tjoumakaris FP, Herz-Brown AL, Bowers AL, Legath-Bowers A, Sennett BJ, Bernstein J. Complications in brief: Anterior cruciate ligament reconstruction. Clin Orthop Relat Res. 2012 Fev; 470 (2): 630-636
88. Freedman KB, D'Amato MJ, Nedeff DD, Kaz A, Bach BR. Arthroscopic anterior cruciate ligament reconstruction: a metaanalysis comparing patellar tendon and hamstring tendon autografts. Am J Sports Med. 2003; 31 (1): 2-11 [ Links ]
89. Biau DJ, Tournoux C, Katsahian S, Schranz PJ, Nizard RS. Bone-patellar tendon-bone autografts versus hamstring autografts for reconstruction of anterior cruciate ligament: meta-analysis. BMJ. 2006 Apr 29; 332 (7548): 995-1001
90. Borchers JR, Pedroza A, Kaeding C. Activity level and graft type as risk factors for anterior cruciate ligament graft failure: a case-control study. Am J Sports Med. 2009 Dec; 37 (12): 2362-2367
91. Ferretti A, Conteduca F, Carli A De. Osteoarthritis of the knee after ACL reconstruction. Int Orthop. 1991; 15: 367-371 [ Links ]
92. Daniel D, Stone M. Fate of the ACL-injured patient a prospective outcome study. Am J Sports Med. 1994; 22 (5): 632-644 [ Links ]
93. Barenius B, Ponzer S, Shalabi A, Bujak R, Norlén L, Eriksson K. Increased Risk of Osteoarthritis After Anterior Cruciate Ligament Reconstruction: A 14-Year Follow-up Study of a Randomized Controlled Trial. Am J Sports Med. 2014 Mar; 18: 1-9
94. Jonsson H, Riklund-Ahlström K, Lind J. Positive pivot shift after ACL reconstruction predicts later osteoarthrosis: 63 patients followed 5-9 years after surgery. Acta Orthop Scand. 2004 Oct; 75 (5): 594-599
95. Massada M, Silva A. Reconstrução anatómica do LCA com duplo túnel: Onde nos encontramos hoje?. Rev Port Ortop e Traumatol. 2013; 21 (4): 479-485 [ Links ]
96. Zantop T, Diermann N, Schumacher T, Schanz S, Fu FH, Petersen W. Anatomical and nonanatomical double-bundle anterior cruciate ligament reconstruction: importance of femoral tunnel location on knee kinematics. Am J Sports Med. 2008 Apr; 36 (4): 678-685
97. Tsai AG, Wijdicks CA, Walsh MP, Laprade RF. Comparative kinematic evaluation of all-inside single-bundle and double-bundle anterior cruciate ligament reconstruction: a biomechanical study. Am J Sports Med. 2010 Fev; 38 (2): 263-272
98. Poolman RW, Farrokhyar F, Bhandari M. Hamstring tendon autograft better than bone patellar-tendon bone autograft in ACL reconstruction: a cumulative meta-analysis and clinically relevant sensitivity analysis applied to a previously published analysis. Acta Orthop. 2007 Jun; 78 (3): 350-354
Conflito de interesse:
Nada a declarar.
João Salgado
Av. dos Combatentes da Grande Guerra, nº339
4200 189 Porto
Portugal
joaodsalgado@gmail.com
Data de Submissão: 2014-07-16
Data de Revisão: 2014-09-30
Data de Aceitação: 2014-10-20














