Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122versão On-line ISSN 1646-2939
Rev. Port. Ortop. Traum. vol.25 no.1 Lisboa mar. 2017
CASO CLÍNICO
Sacroileíte Piogénica - Caso Clínico
Carolina OliveiraI; Margarida AreiasI; Ana PinheiroI; Bruno PomboI; Filipa RaposoI; Luís SilvaI; Pedro SáI
I. Serviço de Ortopedia e Traumatologia, Unidade Local de Saúde do Alto Minho, Viana do Castelo. Viana do Castelo.
RESUMO
A sacroileíte piogénica é uma patologia rara, representando apenas 1-2% de todas as infecções osteoarticulares em crianças. O seu diagnóstico é difícil devido à sua raridade, sinais clínicos vagos e semelhantes à artrite séptica da anca. Embora de prognóstico excelente, o diagnóstico tardio pode originar várias complicações como formação de abcesso, sequestro e sépsis. O tratamento implica um curso de antibioterapia prolongada, reservando-se a abordagem cirúrgica para casos selecionados. É apresentado um caso de sacroileíte piogénica, numa criança de sexo masculino, com 11 anos de idade.
Palavras chave: Sacroileíte Piogénica, Staphylococcus aureus, Criança.
ABSTRACT
Pyogenic sacroiliitis is a rare disease, accounting for only 1-2% of all osteoarticular infections in children. The diagnosis is difficult because of its rarity, vague clinical signs and similar to septic arthritis of the hip. Although excellent prognosis, late diagnosis can lead to various complications such as abscess formation, sequestrum and sepsis. Treatment involves a course of prolonged antibiotic therapy, reserving the surgical approach for selected cases. A case of pyogenic sacroiliitis is displayed, in a male child, 11 years old.
Key words: Pyogenic Sacroiliitis, Staphylococcus aureus, Child.
INTRODUÇÃO
A artrite séptica é uma patologia comum durante a infância com uma incidência entre 5 e 12/100.000 crianças1. Contudo, a sacroileíte piogénica é rara, representando 1-2% de todas as infecções osteoarticulares1.
A sua apresentação clinica variável e inespecífica tornam o seu diagnóstico difícil, e como tal, este pode ser adiado por vários dias/semanas. Esta entidade pode manifestar-se de 2 formas: aguda ou subaguda, sendo esta última mais rara2.
A ressonância magnética (RM) é considerada por diversos autores como o exame de eleição para a confirmação do diagnóstico3. A cintigrafia pode ser usada mas apresenta uma baixa especificidade4. As hemoculturas e/ou cultura do liquido sinovial são fundamentais para a identificação do agente patogénio, sendo o mais comum o Staphylocccus aureus5.
O tratamento médico consiste em antibioterapia endovenosa, geralmente uma penicilina de largo espectro e/ou cefalosporina, durante um período de 4-6 semanas, reservando-se a drenagem do abcesso para os casos que não respondam à antibioterapia6.
RELATO DO CASO
Criança com 11 anos, sexo masculino, raça caucasiana, sem antecedentes de relevo, observada no serviço de urgência por dor na região paravertebral lombar direita com irradiação para a região glútea ipsilateral de início súbito. De referir história prévia de traumatismo da região glútea direita durante a prática de desporto com 2 dias de evolução.
Ao exame objetivo verificou-se apirexia, claudicação da marcha, dor intensa à palpação da articulação sacro-ilíaca direita. De destacar exacerbação das queixas álgicas durante os movimentos flexão/extensão e rotação interna/externa da anca direita.
Realizou estudo analítico que revelou leucocitose (17780/ul) com neutrófilia e Proteína C Reativa (PCR) ligeiramente elevada (3.1mg/dl) bem como, a Velocidade de Sedimentação (VS) elevada (50mm). De referir ainda realização de hemocultura na admissão.
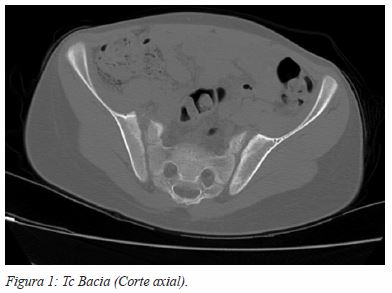
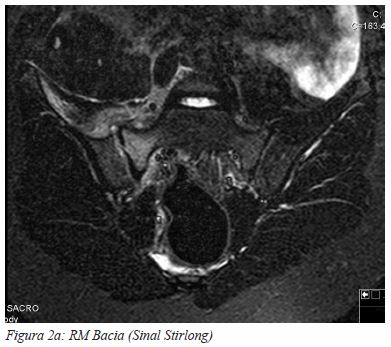
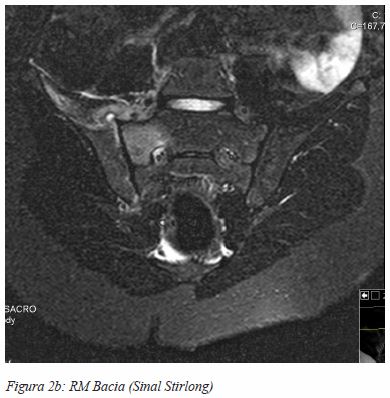
Realizou Rx da bacia, ecografia da anca direita e TC Bacia (Figura 1) onde não se visualizaram alterações de relevo, incluindo a anca direita, e sem evidência de coleções/massas. Por persistência do quadro clínico, sem remissão de queixas álgicas após um período de 24 horas de vigilância, realizou RM (Figura 2a e 2b) onde se visualiza edema ósseo da articulação sacro-ilíaca direita, com abaulamento da vertente anterior da cápsula sinovial a que se associa a uma coleção liquida com 5 mm de diâmetro, compatível com sacroileíte.
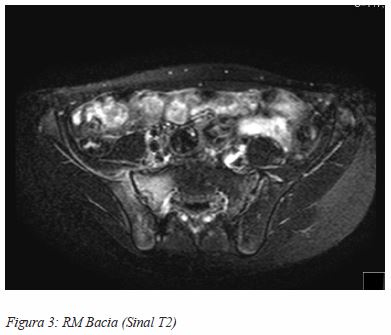
A criança foi admitida no serviço de Pediatria para tratamento com antibioterapia empírica endovenosa (Ceftriaxone e Vancomicina). Ao 10º dia de internamento verificou-se hemocultura positiva para Staphylococcus aureus. Completou em regime de internamento 21 dias de Ceftriaxone e Vancomicina endovenosos e na data da alta iniciou Flucloxacilina oral por uma período de 21 dias. À data de alta estava apirético, sem queixas álgicas, com remissão do quadro infeccioso do ponto de vista analítico e radiológico (Figura 3).
Atualmente o doente encontra-se em seguimento em consulta de Ortopedia e Pediatria, não apresentando evidência de recidiva de quadro infeccioso, nem sequelas.
DISCUSSÃO
A sacroilieíe infeciosa é uma patologia pouco frequente e conhecida, encontrando-se cerca de 200 casos publicados em língua inglesa7. Foi descrita a primeira vez em 1878 por Poore8, publicando 2 casos em crianças com 4 e 5 anos. Mais recentemente, Shaad9, em 1980, efetuou uma revisão da literatura entre 1941 e 1979, encontrando 77 casos de sacroileíte piogénica em doentes com idade inferior a 17 anos.
A maioria dos casos ocorre em doentes do sexo masculino durante a infância tardia, tendo uma apresentação sobretudo subaguda9. Verifica-se um atingimento predominantemente unilateral, sendo a articulação sacroilíaca direita a mais afetada10. Os grupos de risco são as crianças imunodeprimidas e portadoras de anemia de células falciformes10. Os fatores predisponentes incluem trauma prévio11 (10% casos), infeção respiratória prévia, dermatite atópica, picada de inseto e foliculite12.
O diagnóstico das infeções osteoarticulares da região pélvica representa um desafio devido à pouca especificidade e variedade de sintomas. As manifestações clínicas mais comuns são dor, claudicação da marcha e febre, presentes em 59% casos13. A dor geralmente é difusa, frequentemente localizada no quadrante interno superior da nádega, com irradiação para a face posterior da coxa, embora nalguns casos se apresente apenas como lombalgia, com agravamento noturno.
O exame objetivo é essencial, fornecendo informação para o diagnóstico. Existem várias manobras/testes descritos para a avaliação da articulação sacroilíaca, sendo os mais importantes a manobra de Volkman, o teste de Gaenslen, o teste de FABER e o teste de Yeoman14. Todos são considerados positivos quando despertam dor na articulação sacroilíaca. A manobra de Volkman realiza-se com o paciente em decúbito dorsal, apoiando o examinador as mãos sobre ambas cristas ilíacas, forçando-as para trás. No teste de Gaenslen o paciente segura em flexão máxima um dos membros inferiores, enquanto o examinador realiza a hiperextensão do membro superior contralateral, podendo ser efetuado em decúbito dorsal ou supino. O teste de FABER implica a realização da abdução, flexão e rotação externa da anca. O teste de Yeoman é realizado com o paciente em decúbito ventral e, com joelho fletido a 90º, realiza-se a hiperextensão da anca.
As analises laboratoriais como o hemograma, a velocidade de sedimentação (VS) e a proteína c reativa (PCR), embora apresentem alta sensibilidade, são poucos específicos15. Em 85% dos casos a VS e PCR encontra-se aumentada, enquanto só 50% dos casos apresentam leucocitose16.
A hemocultura deve ser realizada antes da administração de antibioterapia, apresentando uma taxa de positividade baixa (45.5-60%)17. Embora a cultura do líquido sinovial da articulação sacroilíaca, através de aspiração apresente uma elevada taxa de identificação de agentes patógeneos, esta não está recomendada por rotina17. Além de tecnicamente difícil, apenas está recomendada em pacientes com sinais/sintomas e achados radiológicos sugestivos de sacroileíte, que apresentem hemoculturas negativas, e sem resposta à antibioterapia endovenosa12. Os agentes isolados em hemoculturas e/ou liquido sinovial mais comuns são Staphylococcus aureus (80% casos), Streptococcus beta-haemolyticus, Haemophilus influenza, Escherichia coli, Salmonella e Proteus mirabilis18,19.
Os exames radiológicos são úteis no diagnóstico, embora o Rx, a Tc e a ecografia, sobretudo no estadio inicial da doença, acrescentem pouca informação16. A cintilografia óssea permite detetar a localização da lesão precocemente, embora apresente uma baixa especificidade17. A RM é o exame que apresenta taxas de sensibilidade/especificidade mais elevadas (95%/100%), para a confirmação do diagnóstico de sacroiliite3. Combina a boa visualização da articulação sacroilíaca, com a capacidade de localizar a inflamação e permite observar a quantidade de líquido intra-articular, edema da medula óssea e abcesso3.
O diagnóstico diferencial inclui apendicite, tumor, espondilodiscite, artrite séptica da anca e espondiloartropatias soro negativas, tais como a espondilite anquilosante, síndrome de Reiter e artrite psoriática18.
O tratamento médico consiste em antibioterapia e repouso no leito. Quando diagnosticado precocemente, a sacroileíte piogénica tem um prognóstico excelente20. O tratamento empírico deverá cobrir o Staphylococcus aureus, sendo uma cefalosporina de 1ª geração ou uma penicilina de largo espectro, os antibióticos de escolha. A duração do tratamento recomendado é de 4-6 semanas, sendo que inicialmente deverá ser administrado por via endovenosa e, quando houver melhoria clínica/analítica, a antibioterapia deverá ser administrada oralmente18. Sempre que se isolar um agente microbiano, a antibioterapia deverá ser ajustada. A drenagem cirúrgica deverá ser reservada nos casos de doença avançada, que inclui a presença de abcesso pélvico acompanhado de sintomas sistémicos, e quando não há resposta clínica/analítica à antibioticoterapia13.
CONCLUSÃO
A sacroileíte piogénica deve ser incluída no diagnóstico diferencial de uma criança que apresenta febre associada a lombalgia e/ou coxalgia. Nestes pacientes, deve-se efetuar o teste de FABER e, caso seja positivo, recomenda-se a realização de RM. A antibioterapia é eficaz na maioria dos casos, sendo raras as sequelas.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Ballesteros R. Sacroilitis en niños: un diagnostic difícil. Revista de Enfermedades Infecciosas en Pediatria. 2010; XXIII (93): 31-34 [ Links ]
2. Marques Filho J. Sacroiliite séptica: relato de caso. Jornal de Pediatria. 1996; 72 (4): 258-262 [ Links ]
3. Blum U, Buitrago-Tellez C, Mundinger A. Magnetic resonance imaging (MRI) for detection of active sacroiliitis. A prospective study comparing conventional radiography, scintigraphy, and contrast enhanced MRI. Journal of reumathology. 1996; 23 (12): 2107-2115 [ Links ]
4. Fluder LS, Ellis AM, Allen HW. Osteomyelitis and pyogenic sacroiliitis: A dificult diagnosis. J paediatric Child Health. 2004; 40: 317-319 [ Links ]
5. Osman AA, Govender S. Septic sacroiliitis. Clin Orthop Relat Res. 1995; 313: 214-219 [ Links ]
6. Miller C, Srinivasan S, Blackwood AR. Pediatric pyogenic sacroiliitis and osteomyelitis. Infectious Disease Reports. 2012; 4 (18): 63-65 [ Links ]
7. Attarian DE. Septic sacroiliitis: the overlooked diagnosis. J South Orthop Assoc. 2001; 10: 57-60 [ Links ]
8. Poore CT. Disease of the sacroiliac synchondrosis. Am J Med Sci. 1878; 75: 62-73 [ Links ]
9. Shaad UB, McCracken OH Jr, Nelson MD. Pyogenic arthritis of the sacroiliac joint in pediatric patients. Pediatrics. 1980; 66: 375-379 [ Links ]
10. Osman AA, Govender S. Septic Sacroiliitis. Clinical Orthopaedics and linical Orthopaedics and Related Research. 1995; 313: 214-219 [ Links ]
11. VysKocil JJ, Mcllroy MA, Brennan TA, Wilson FM. Pyogenic infection of the sacroiliac joint. Case reports and review of the literature. Medicine. 1991; 70: 188-197 [ Links ]
12. Quintana AM, Gutierrez BM, Lovillo MSC, Santaella IO. Pyogenic sacroiliitis in children - a diagnostic challenge. Clinical Rheumatology. 2011; 30: 107-113 [ Links ]
13. Aprin H, Turen C. Pyogenic sacroiliits in children. Clin Orthop Relat Res. 1993; 287: 98-106 [ Links ]
14. Magee DJ. Orthopedic Physical Assesment. 4th. [ Links ]
15. Doita M, Yoshiya S, Nabeshima Y. Acute pyogenic sacroiliitis without predisposing conditions. Spine. 2003; 18: 384-389 [ Links ]
16. Grippi M, Zionts LE, Ahlmann ER, Forrester DM, Patzakis MJ. The early diagnosis of sacroiliac joint infections in children. J Pediatric Orthop. 2006; 26: 589-593 [ Links ]
17. Wu MS, Chang S, Lee H, Lee CC. Pyogenic sacroiliitis - a comparison between paediatric and adult patients. Rheumatology. 2007; 46: 1684-1687 [ Links ]
18. Raman R, Dinopoulos H, Giannoudis PV. Management of pyogenic sacroiliitis: an update. Current Orthopaedics. 2004; 18: 321-324 [ Links ]
19. Kerns SR, Dougherty K, Pope TL, Scheld WM. Septic Sacroiliitis due to Proteus mibilis. Southern Medical Journal. 1990; 83: 589-591 [ Links ]
20. Morrissy RT. Bone and Joint Sepsis. Lovell and Winter's pediatric orthopaedics. 5th ed; 2001. p. 459-497. [ Links ]
Conflito de interesse:
Nada a declarar.
Data de Submissão: 2017-01-24
Data de Revisão: 2017-05-29
Data de Aceitação: 2017-06-04














