Introdução
O ameloblastoma é um tumor odontogénico epitelial benigno, localmente invasivo e de crescimento lento.1 Dentre os tumores odontogénicos que acometem os ossos gnáticos, é o tumor de maior significado clínico, representando cerca de 1% de todos os tumores e cistos odontogénicos.2,3O ameloblastoma é encontrado em grande variação etária, com prevalência dos 30 aos 70 anos e sem predileção por género.2,4
O sitio anatómico geralmente acometido pelo tumor se dá em região posterior da mandíbula.2 Em estudos clínicos retrospetivos, a incidência de ameloblastomas na maxila foi excepcionalmente baixa, variando de 1:8,8 a 1:5.8 na maxila e mandíbula, respetivamente.5,6Do ponto de vista imagiológico, o ameloblastoma apresenta‑se como lesões císticas, uniloculares ou multiloculares, sendo comum que a lesão esteja associada a um dente incluso e provoque reabsorções.7
De acordo com a classificação da OMS em 2017, existem formas distintas de ameloblastomas: (1) tipo sólido, multicístico ou convencional, (2) tipo unicístico, (3) tipo extraósseo ou periférico, e (4) tipo metastático. O tipo sólido é a variante mais comum, respondendo por 75% a 86% de todos os casos.2,8
Histologicamente a classificação se baseia em uma maior diversidade de subtipos de acordo com o padrão morfológico das proliferação epitelial tumoral: folicular, plexiforme, acantomatoso, granular, basaloide, e o desmoplásico, podendo ser gerenciado pelo método conservador, curetagem associado a ostectomia periférica ou radical por meio da resseção, dependendo do tipo, localização, tamanho e idade do paciente.9,10
O objetivo desse artigo e relatar caso de ameloblastoma sólido em localização anatómica atípica, região posterior de maxila, em paciente jovem do sexo masculino de 15 anos de idade, ao qual foi adotado abordagem cirúrgico conservadora por meio da curetagem e segue em acompanhamento em ambulatório.
Caso clínico
Paciente de 15 anos, do sexo masculino, compareceu a clínica odontológica com queixa de aumento volumétrico região posterior de maxila esquerda. Realizada anamnese paciente não associou o aumento volumétrico a nenhuma sintomatologia
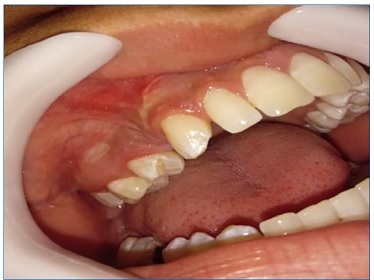
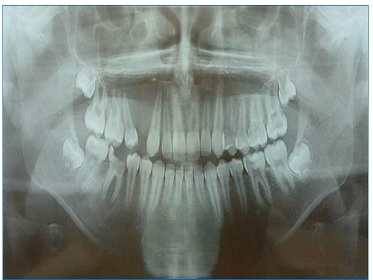
dolorosa de origem dentária, negou alergias, comorbidades e intervenções ou tratamentos anteriores. O exame clínico extraoral foi realizado por meio de inspeção visual e palpação, notando aumento volumétrico em terço médio esquerdo da face, de consistência endurecida rígida sem alteração de coloração da pele da região. No exame clínico intraoral notou‑se aumento volumétrico região posterior de maxila, indolor palpação, consistência endurecida, ausência de fistula e do elemento 14 (Figura 1). Realizado exame radiográfico panorâmico pode‑se observar uma lesão radiolúcida de aproximadamente 30X37 mm de extensão localizada entre elementos 13 e 15 com deslocamento do elemento 14 em direcção ao seio maxilar (Figura 2). Como hipóteses de diagnóstico foi dada cisto dentígero ou tumor odontogénico adenomatóide.
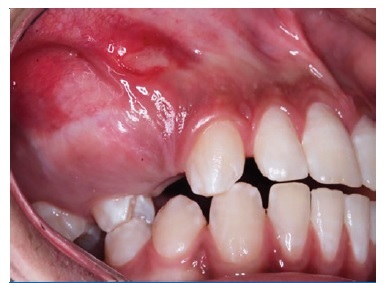
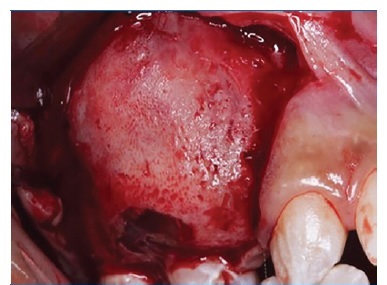
Figura 1 Aspeto clínico intraoral evidenciando aumento volumétrico vestibular na região posterior de maxila e ausência do dente 14
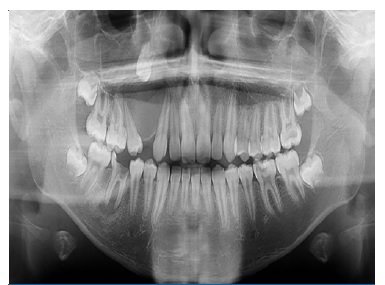
Figura 2 Radiografia panorâmica onde pode‑se observar a lesão radiolúcida localizada entre elementos 13 e 15 com deslocamento do elemento 14 em direção ao seio maxilar
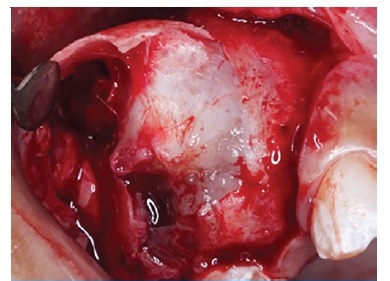
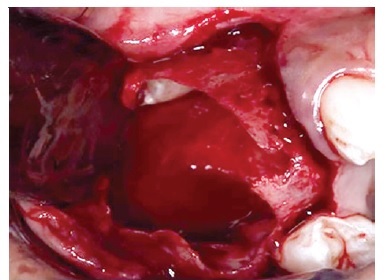
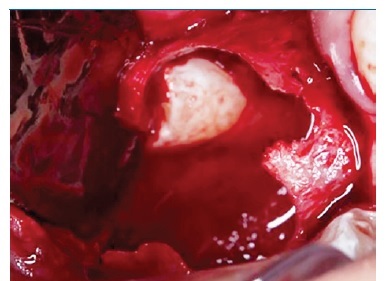
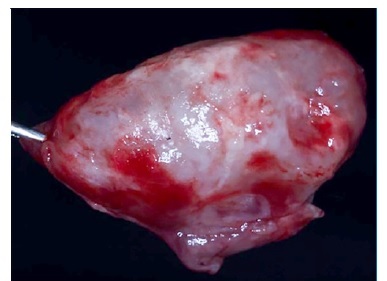
Paciente foi medicado com 1 g de amoxicilina (Amoxil®, Rio de Janeiro‑RJ, Brasil) e 8 mg de dexametasona (Decadron®, Guarulhos‑SP, Brasil) pré‑operatório. O procedimento cirúrgico foi realizado sob anestesia local, incisão sulcular, rebatimento do retalho trapezoidal (Figura 3), ostectomia periférica (Figura 4), cuidadoso descolamento da capsula lesional com auxílio de uma cureta (Figura 5) e o aparecimento do elemento 14 associado a lesão (Figura 6), posteriormente foi realizado curetagem vigorosa e ostectomia de todo sítio cirúrgico e irrigação abundante com soro fisiológico, como tentativa de minimizar as possíveis invasões epiteliais no osso adjacente. Aspeto da lesão após completa enucleação (Figura 7). O retalho foi reposicionado e suturado com fio nylon 5‑0 Procare® (Hualan Jiangsu China) e prescrita a medicação analgésica pós‑operatória domiciliar se houvesse dor. O material coletado foi colocado em formol 10% e enviado ao laboratório de patologia bucal para análise. O material foi processado seguindo a técnica de rotina, começando por soluções de álcool para desidratação, seguida de bateria de xilol para diafanização, finalizando com parafina fundida para formar o bloco e seguir para o corte no micrótomo. A coloração de rotina foi a hematoxilina‑eosina (H.E.). As fotomicrografias foram realizadas na câmara DIGILAB DI‑5.0 HD acoplada a um microscópio Digilab Modelo DICAM‑136T.
Paciente retornou à consulta após sete dias sem queixas para remoção de sutura. Resultado histológico apontou uma lesão encapsulada caracterizada por proliferação de células epiteliais em arranjo plexiforme, onde as células periféricas frequentemente apresentavam morfologia colunar, núcleo ovoide, vesicular e vacúolos citoplasmáticos (Figura 8). Nas porções internas das proliferações epiteliais as células separam‑ se por líquido intercelular, com citoplasma ora amplo e claro ora escasso e alongado, e núcleos variando em coloração entre vesicular e hipercromáticos e variando em formato entre ovoides e poligonais/achatados (Figura 9). O tecido conjuntivo que embebe a proliferação mostra áreas acelulares hialinas eosinofílicas e outras celularizadas em aspeto mixoide, contendo células fusiformes semelhantes a fibroblastos. A conclusão dos achados é de um ameloblastoma sólido com achados não usuais de matriz mixoide e hialina (Figura 10).
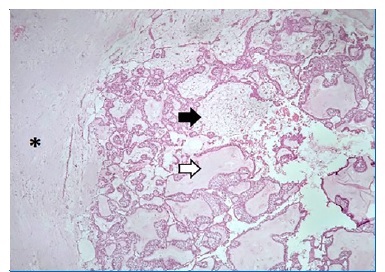
Figura 8 Lâminas preparadas com coloração hematoxilina‑Eosina em um aumento de 10X com aspeto histopatológico revelando proliferação epitelial com células de aspeto ameloblástico faceando o tecido mesenquimal e células de citoplasma claro e núcleo ovoide ou alongado nas porções internas mimetizando retículo estrelado do órgão do esmalte. O asterisco demarca tecido conjuntivo em forma de cápsula que circundava toda a lesão
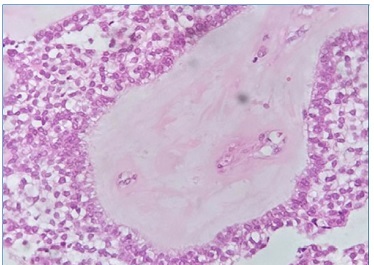
Figura 9 Em um aumento de 40X a região demonstrando matriz hialina entremeando as proliferações epiteliais
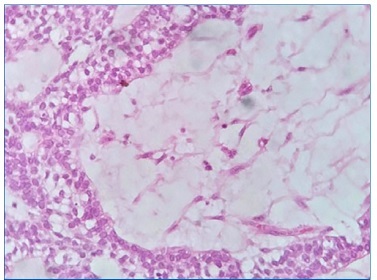
Figura 10 Em uma aumento de 40X região demonstrando padrão mixomatoso encontrando entre as proliferações epiteliais
Paciente em acompanhamento pós‑operatório de trinta e quatro meses e segue em retornos ambulatoriais trimestrais, para avaliação clínica e radiográfica periódicas. (Figuras 11 e 12)
Discussão e conclusões
O ameloblastoma foi descrito, pela primeira vez em 1930 por Ivey e colaboradores,3,11sendo que correspondem, aproximadamente, a 1% de todos os cistos e tumores odontogénicos, possuindo maior incidência na mandíbula e na terceira ou quarta décadas de vida.2,4,12
É um tumor benigno agressivo, podendo ser originado do órgão do esmalte, lâmina dentária, folículo de cistos odontogénicos (principalmente dentígero) ou, possivelmente, de células epiteliais da camada basal da mucosa oral.12
Essa alteração patológica em pessoas jovens é considerada pouco frequente e corresponde a aproximadamente 10 a 15% de todos os casos relatados de ameloblastoma.2 A primeira peculiaridade do caso descrito a se destacar é que o paciente se encontra fora da faixa etária de prevalência da doença, como descrito na literatura.
A classificação mais recente da Organização Mundial da Saúde (2017) distingue comparativamente o ameloblastoma sólido, mais frequente agressivo e redicivante, de suas variantes clinicas que são: o ameloblastoma periférico, situado em tecidos moles, e ameloblastoma unicístico.13
Na maioria das vezes o diagnóstico se dá durante realização de exames de rotina; sendo que clinicamente apresenta‑se com crescimento lento expansivo, indolor, ao exame de imagem o ameloblastoma sólido apresentar‑se como uma lesão de aspeto semelhante a “bolhas de sabão” ou aspeto de “favo de mel”, com divergência, reabsorção radiculares e fenestração das tábuas ósseas.14,15
O exame de imagem dito padrão ouro para avaliação de lesões como ameloblastoma é a tomografia computadorizada cone‑bean, por ser um exame de imagem de maior precisão, o que facilita a interpretação de imagens seccionais, evitando, desta forma, erros de interpretação e a necessidade de repetição e permiti uma avaliação tridimensional das estruturas anatómicas e como duas desvantagens do uso desse tipo de exames frente as radiografias convencionais é dose de radiação exposta ao paciente e custo mais elevado.11,14Adoção do uso da radiografia panorâmica convencional no caso discorrido, se deu por unicamente por questões económicas, uma vez que o paciente não podia arcar com os custos de um exame de imagem como tomografia computadorizada.
Com relação ao aspeto microscópico, o caso relatado aqui mostra aspetos não usuais para o ameloblastoma, destacando o aspeto mixoide e substância hialina presentes em sua estrutura de estroma mesenquimal, além de células de núcleo predominantemente ovoide e claras e sua estrutura epitelial neoplásica.
Esse padrão mesenquimal pode surgir no fibroma ameloblástico, tendo alguns autores inclusive sugerido que este tumor poderia se transformar em ameloblastoma, como
considerado quando há achados típicos de fibroma ameloblástico e ameloblastoma simultaneamente, o que não ocorreu no presente caso.16A presença de proliferação plexiforme proeminente contendo regiões com formação microcística também foi importante para afastar essa possibilidade de diagnóstico no presente caso.2 Assim tem‑se aqui um ameloblastoma não usual, com presença de componente mixoide, que pode representar transformação mucosa (ou degeneração) ocorrida em um ameloblastoma sólido plexiforme convencional ou ainda representar uma variante histológica de ameloblastoma ainda não elucidada na literatura. As células de aspeto mucoso quando abundantes caracterizam um ameloblastoma descrito por alguns autores como ameloblastoma mucoso, mas o estroma mixoide não foi destacado nesses relados.17A formação marginal em aspeto de cápsula do presente caso também foi interpretada na condução do caso como um indicativo de um comportamento brando dessa forma incomum de ameloblastoma.
A localização anatómica dos ameloblastomas sólidos acometem preferencialmente a mandíbula particularmente a região posterior, com proporções entre os ossos mandíbula e maxila de 1:5.4.14 E como segunda singularidade do caso referido, lesão se apresentava em região posterior de maxila, um sitio anatômico pouco comum, conforme pormenorizado na literatura.
O tratamento do ameloblastoma coloca o cirurgião bucomaxilofacial em um dilema quanto à escolha da melhor opção cirúrgica. Apesar de várias formas de tratamento já terem sido largamente debatidas na literatura, ainda não há um consenso sobre qual seria a mais indicada.15
O tratamento dito como conservador seria a enucleação seguida de curetagem associado a terapia coadjuvante como ostectomia periférica, uso de crioterapia ou solução de Carnoy.
Entretanto, apesar de ser considerado um tumor benigno, o ameloblastoma sólido apresenta comportamento agressivo, podendo haver recorrência local e até transformação maligna.
A literatura mostra que o melhor prognóstico para este tipo de lesão está associado à escolha de um tratamento mais radical, sendo a ressecção com margem de segurança de 1,0 a 1,5 cm é a melhor forma de tratamento com índices de recidivas abaixo de 5%.18,19
A escolha do tratamento adequado deve sempre ser baseada no tipo, tamanho, no local da lesão, na chance de recidiva, e deve‑se avaliar imagiologicamente se há perfuração da cortical óssea. A literatura sugere tratamentos cirúrgicos agressivos, como resseção com ou sem reconstrução. No entanto, um tratamento radical pode causar deformidades faciais, e ter consequências psicológicas no paciente, especialmente em pacientes jovens.20,21No caso apresentado mesmo sabendo que a variante clínica tipo sólido tem uma taxa maior de agressividade e recorrência, fizemos a opção por tratamento mais conservador por meio da curetagem vigorosa associada a ostectomia periférica visto que a lesão acometia o seio maxilar e dentes vitais e adoção de soluções químicas adjuvantes para tratamento da lesão não teriam uma indicação absoluta neste caso, além desses fatores locais foi considerado também a idade da paciente, na qual uma cirurgia mais agressiva poderia trazer maiores transtornos funcionais, estéticos e ao psicológico do adolescente.
Mesmo que atualmente as características clínicas e radiográficas dos ameloblastomas já estarem bem sedimentadas na literatura, devemos lembrar que se tratam de tumores benignos com padrões histológicos e radiográficos variados, ainda mais como no caso descrito, onde a localização anatómica em que a lesão se encontrava tratava‑se de uma exceção, onde sua taxa de ocorrência é mínima. Na literatura o tratamento para o ameloblastoma, na maioria dos casos, é a ressecção cirúrgica. Essa opção de tratamento é a mais preconizada devido ao alto índice de recidiva, entretanto é de fundamental importância o cirurgião levar em consideração diversas variáveis, tais como o tipo macroscópico, histológico, a idade, histórico médico do paciente, dimensões e localização da lesão, para determinação de qual terapêutica ser empregada, visando uma reabilitação no futuro, seja por meio dos enxertos livres ou microvascularizados. O acompanhamento minucioso e de longo prazo por no mínimo 5 anos é de fundamental importância, visto que maior incidência de recidiva ocorrem nesse intervalo de tempo.