Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Acta Obstétrica e Ginecológica Portuguesa
versão impressa ISSN 1646-5830
Acta Obstet Ginecol Port vol.10 no.3 Coimbra set. 2016
ARTIGO DE REVISÃO/REVIEW ARTICLE
Indução eletiva do trabalho de parto às 39 semanas de gestação vs atitude expectante: revisão sistemática
Elective induction of labor at 39 weeks vs expectant management of pregnancy: a systematic review
Inês Santos*, Carla Ramalho**
Faculdade de Medicina da Universidade do Porto
*Aluna do 6º ano do Mestrado Integrado em Medicina da Universidade do Porto
**Assistente Hospitalar de Ginecologia e Obstetrícia, Centro Hospitalar S. João. Professora Auxiliar Convidada, Faculdade de Medicina da Universidade do Porto
Endereço para correspondência | Dirección para correspondencia | Correspondence
ABSTRACT
Objective: We aimed to compare elective induction of labor at 39 weeks with expectant management of noncomplicated singleton pregnancies.
Material and methods: We performed a systematic review and a meta-analysis with the articles which had the same methodology.
Results: Regarding the cesarean section rate at 39 weeks, most studies reported an equal or lower frequency in the elective induction group. Overall, maternal and neonatal complications were not higher after elective induction, with studies associating it to a lower frequency of some adverse outcomes. However, elective induction was associated with a higher rate of shoulder dystocia, epidural use and an increase in labor duration and cost.
Conclusion: Elective induction of labor at 39 weeks, when compared to expectant management, has not been associated with a significantly higher rate of caesarean sections. However, there’s a lack of evidence to change the current recommendations on induction of labor.
Keywords: Elective; ”Labor, induced” (mesh); Expectant management; 39 weeks, “Pregnancy Outcome” (mesh)
Introdução
A indução do trabalho de parto, um dos procedimentos obstétricos mais comuns, mais do que duplicou desde 19901. Nos países desenvolvidos, a prevalência de parto após indução pode chegar a 1 em cada 42. A sua realização de forma eletiva (indução sem indicação médica/obstétrica antes do início espontâneo do trabalho de parto ou da rotura de membranas e que antecede as 41 semanas de gestação) é a principal responsável por este aumento, apesar de ser um dos temas mais controversos da área da Obstetrícia e de ainda faltarem algumas respostas relativamente a questões de segurança e custo-eficácia3,4.
Há quem argumente que, com a melhoria da segurança, da eficácia dos métodos de indução, dos cuidados intraparto e da monitorização fetal e com uma seleção cuidadosa das grávidas, a indução pode ser usada com segurança em determinadas circunstâncias em que não há indicação médica para tal5. Mas há também quem advogue que esta prática constitui um risco desnecessário para a mãe e para o feto e que, dessa forma, as grávidas deveriam ser desaconselhadas quanto à indução eletiva6.
A indução eletiva é geralmente motivada por questões de natureza psicossocial e logística (como por exemplo motivos profissionais e familiares; motivo de distância do local de residência aos cuidados de saúde; pela vontade da grávida de ser acompanhada pelo seu obstetra durante o parto; pelo desejo de abreviar as alterações físicas e emocionais da gravidez, etc.)4,5. A preocupação da grávida face a um eventual aumento do risco fetal, neonatal e materno de um parto vaginal depois das 39 semanas de gestação é um fator importante no momento de decidir sobre a data do nascimento e o tipo de parto7.
Nos últimos 20 anos tem-se verificado uma tendência para a diminuição do número de partos após as 39 semanas, com um concomitante aumento em gestações de termo precoces (37 e 38 semanas), que tem sido associado a um maior número de intervenções obstétricas, como a indução do trabalho de parto e o parto por cesariana8.
A Organização Mundial de Saúde (OMS) desaconselha a indução do parto numa gestação não complicada antes das 41 semanas, embora o nível de evidência seja fraco2. A opinião do American College of Obstetricians and Gynecologists (ACOG) é a de que a realização da indução eletiva antes das 39 semanas de indução deve ser desaconselhada, uma vez que tem sido associada a uma maior morbilidade e mortalidade neonatal9.
Embora ainda limitada, a literatura sobre indução eletiva do trabalho de parto tem vindo a aumentar concomitantemente com o aumento da sua utilização e face à ausência de conhecimentos claros dos desfechos maternos e neonatais quando comparada a uma gestação sujeita a atitude expectante3. A maioria das informações centra-se em gestações de termo tardias mas tem vindo a aumentar o número de estudos que incluem gestações de termo precoces10.
Alguns estudos revelaram que o parto às 39 semanas em nulíparas com gestações únicas de termo não complicadas está associado a um menor risco de morbilidade neonatal e materna10-12. De facto, com o aumento da idade gestacional, é previsível que haja um aumento progressivo do tamanho fetal e o desenvolvimento de disfunção placentária, que aumentam o risco de complicações perinatais13,14. Como tal, para além do risco do parto numa determinada idade gestacional, o risco de prolongar a gestação tem de ser tido em consideração11.
Pensa-se que as grávidas com 39 semanas e um colo não amadurecido são as que menos provavelmente terão um parto espontâneo e que, como tal, têm uma maior probabilidade de necessitar de indução de parto por gestação pós-termo ou por outra indicação médica15.
A maioria dos estudos feitos sobre indução do parto reportam como consequência uma maior taxa de cesarianas. Contudo, de uma forma geral, estes estudos usam como grupo de comparação o parto espontâneo, que tem sido criticado por muitos autores por não constituir um verdadeiro cenário clínico (um médico não pode optar pelo parto espontâneo)16. Há autores que defendem a inclusão no grupo da atitude expectante de grávidas que entram em trabalho de parto a partir da mesma semana em que se procede à indução eletiva nas restantes grávidas, mas a maior parte dos estudos inclui no grupo de comparação grávidas que entraram em trabalho de parto apenas a partir da semana seguinte à da indução13. A maioria dos estudos não incluem exclusivamente induções sem indicação médica e muitos têm como população alvo nulíparas, uma vez que são as que têm maior risco de vir a ter parto por cesariana (evidência forte). Há evidência de que o risco de parto por cesariana após indução estará também aumentado nos casos de colo não amadurecido e à medida que aumenta a idade gestacional (evidência moderada)17-19.
Na hora de tomar decisões tão importantes como as relacionadas com a gravidez, é fundamental que a grávida seja esclarecida quanto à segurança, eficácia, benefícios e perigos das diferentes opções que lhe são oferecidas.
Com esta revisão, pretende-se comparar a indução eletiva do trabalho de parto às 39 semanas com a atitude expectante em gestações únicas não complicadas.
Material e métodos
Realizou-se uma pesquisa nas bases de dados Medline (PubMed) e ScienceDirect entre Janeiro de 2014 e Outubro de 2014. Na Pubmed usou-se a seguinte expressão: (“Labor, Induced”(mesh) OR “induction of labor” OR “labor induction” OR “elective induction” OR “non-medically indicated induction”) AND “expectant management”); na ScienceDirect a (pub-date > 1993 and ALL (“induction of labor” OR “labor induction” OR “elective induction” OR “non-medically indicated induction” ) and ALL (“expectant management”) (Journals (Medicine and Dentistry)).
Idealmente, a leitura, classificação e escolha dos estudos a incluir deveriam ser feitas por dois autores independentes. No entanto, uma vez que esta revisão se integra no projeto de opção de mestrado integrado, apenas um dos autores selecionou os artigos.
Foram incluídos os artigos escritos em Inglês ou Português que mencionassem: comparação entre a indução eletiva e a atitude expectante em gestações únicas, saudáveis e de termo, com dados que incluíssem o período das 39 semanas de gestação e que descriminassem o tipo de parto e/ou desfechos maternos e/ou neonatais associados. Os tipos de estudos incluídos foram estudos originais observacionais e randomizados publicados entre janeiro de 1994 e outubro de 2014.
Como critério de exclusão inicial utilizaram-se as informações obtidas pela leitura do título e do resumo, sendo posteriormente feita a leitura integral dos restantes artigos (com exclusão daqueles que cumpriam critérios para tal). Excluíram-se artigos publicados apenas sob a forma de resumo, revisões sistemáticas, estudos que incluíssem exclusivamente gestações pré/pós-termo e gestações complicadas, com cesariana prévia e indicação médica para indução de parto, que apenas fizessem comparação de tipos de indução do parto e que usassem como grupo de comparação exclusivo o parto espontâneo.
Por fim, foi feita uma pesquisa manual bibliográfica a partir dos artigos inicialmente obtidos.
A partir dos estudos com metodologia comparável foi feita uma metanálise com o programa Comprehensive Meta-Analysis®, para obter um odds ratio combinado.
RESULTADOS
Resultados da pesquisa bibliográfica
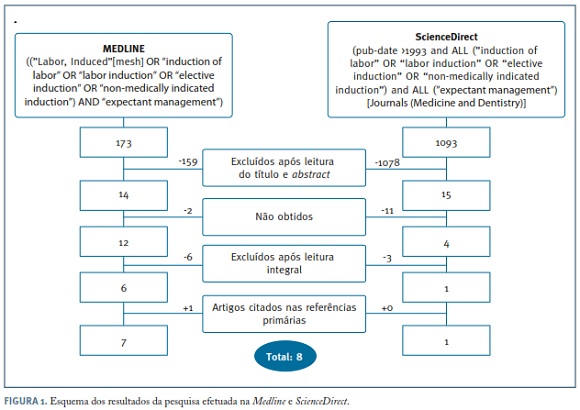
Encontram-se esquematizados na Figura 1 os resultados da pesquisa bibliográfica.
Na base de dados Medline foram obtidos 173 artigos, tendo sido selecionados 14 após leitura do título e resumo (os restantes foram excluídos por não fornecerem informação adequada ao tema, por não apresentarem o grupo de comparação adequado ou por serem revisões sistemáticas). Foi excluído 1 artigo por ter sido publicado apenas sob a forma de resumo e 1 por o estudo estar ainda a decorrer. Após leitura integral, foram excluídos 6 por não incluírem exclusivamente induções eletivas.
Na base de dados ScienceDirect, foram obtidos 1.093 artigos, tendo sido selecionados após leitura do título e abstract 15 artigos. Destes, 11 foram publicados apenas sob a forma de resumo. Em relação aos restantes 4, apenas 2 eram diferentes dos obtidos na base de dados da Pubmed, mas 1 deles foi excluído por não incluir exclusivamente induções eletivas.
Incluiu-se ainda 1 artigo citado nas referências primárias. Foram assim selecionados para esta revisão 8 estudos, que podem agrupar-se da seguinte forma: 2 ensaios clínicos randomizados, 5 estudos de coorte retrospetivos e 1 estudo transversal retrospetivo.
Qualidade dos estudos selecionados
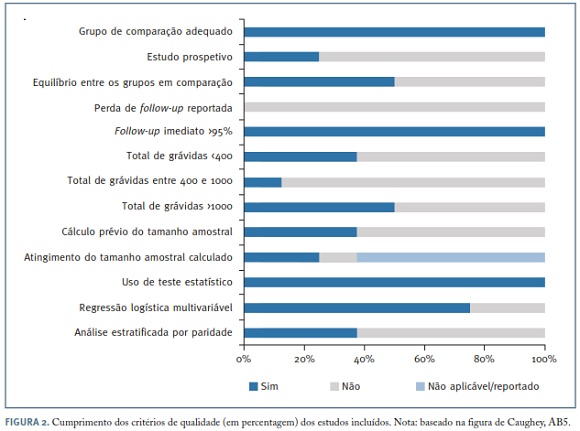
Todos os estudos usam o grupo de comparação tido atualmente como o mais adequado (tendo sido esse um dos critérios de inclusão) - atitude expectante a partir da idade gestacional em estudo. Apenas dois são estudos prospetivos e ambos apresentam um tamanho amostral que não permite obter um poder estatístico adequado. No estudo randomizado de Amano K, et al. 199920, a análise dos resultados não foi feita segundo a intenção de tratar. Metade dos estudos apresentam um total de grávidas superior a 1.000. A maioria dos autores usaram a regressão logística multivariável para controlo de fatores de confundimento. A análise estratificada por paridade foi realizada em apenas três artigos. O cálculo prévio do tamanho amostral, importante para um adequado poder estatístico, foi realizado em menos de metade dos estudos.
Na Figura 2 apresenta-se, em esquema, o cumprimento de critérios de qualidade dos estudos incluídos (baseado na análise da revisão sistemática de Caughey, AB5).
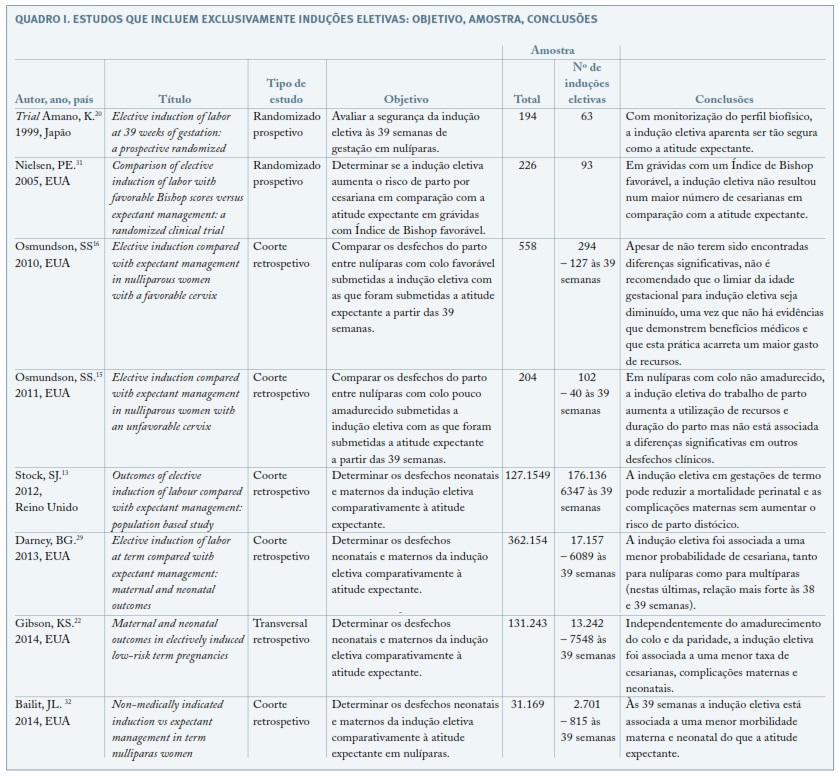
Resultados dos estudos
São apresentadas no Quadro I, as características dos estudos que cumpriram os critérios de inclusão para esta revisão, incluindo objetivos, amostra e principais conclusões. Todos os 8 estudos selecionados, publicados entre 1994 e 2014, maioritariamente nos EUA, incluíram gestações únicas não complicadas, com feto em apresentação cefálica. Quatro dos estudos têm tamanho amostral superior a 1.000; 4 incluíram apenas nulíparas; foi tido em conta o Índice de Bishop em 4; 3 estudos não estratificaram a sua análise por idade gestacional; quatro estudaram gestações com indução eletiva das 39 às 40 semanas, dois das 37 às 40, um das 38 às 40 e um das 37 às 41 (atualmente considera-se que às 41 semanas a indução tem indicação médica). Todos usaram como grupo de comparação a atitude expectante, com parto a partir da semana que se segue à da indução, tendo metade incluído neste grupo gestações até às 42 semanas. Três dos estudos fizeram uma análise secundária, usando como grupo de comparação os casos de atitude expectante com parto a partir da mesma semana da indução.
(clique para ampliar ! click to enlarge)
A randomização nos dois ensaios clínicos foi feita às 36 semanas de gestação, tendo um deles (Nielsen PE. 200531) incluído apenas grávidas com colo uterino favorável.
Os desfechos mais estudados foram: tipo de parto, mortalidade perinatal, admissão do recém-nascido na Unidade de Cuidados Intensivos Neonatal (UCIN), índice de Apgar ao 5º minuto inferior a 7, presença de mecónio no líquido amniótico, hemorragia pós-parto, infeção materna peri parto e lacerações do períneo.
No geral, às 39 semanas as complicações maternas e neonatais foram tão ou menos frequentes após utilização da indução eletiva, com estudos a evidenciar incidência menor de infeções peri parto maternas (2 estudos, com diferenças significativas), hemorragia pós-parto (2 estudos, 1 com diferenças significativas), mortalidade perinatal (3 estudos, com diferenças significativas em 2 deles), admissão na UCIN (3 estudos, 2 com diferenças significativas) e menor frequência de mecónio no líquido amniótico. No entanto, a indução eletiva foi associada a uma maior utilização de analgesia epidural, a trabalho de parto mais prolongado (3 estudos), a uma admissão na UCIN significativamente maior num dos estudos e a distocia de ombros (2 estudos, com diferenças estatisticamente significativas). Quanto à taxa de cesarianas às 39 semanas, um estudo reportou uma maior frequência no grupo da indução eletiva (diferença significativa), dois reportaram uma menor frequência na indução electiva (diferenças igualmente significativas) e os 5 restantes (incluindo os dois estudos randomizados) não verificaram diferenças significativas entre os dois grupos em comparação, incluindo nas grávidas com colo não amadurecido. Um dos três estudos (Stock SJ. 2012)13 que efetuou a análise secundária para incluir as grávidas do grupo da atitude expectante que eventualmente entrassem em trabalho de parto na mesma semana que as do grupo da indução eletiva, mostrou um aumento do número de partos distócicos das 39 às 41 semanas no grupo da indução eletiva, tendo estes resultados contrariado os da análise primária. Nos restantes estudos não houve diferenças usando os dois grupos de comparação.
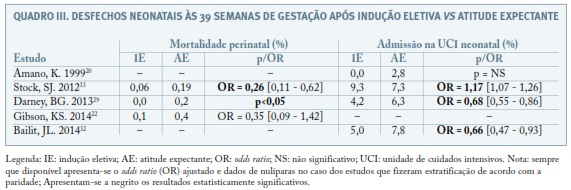
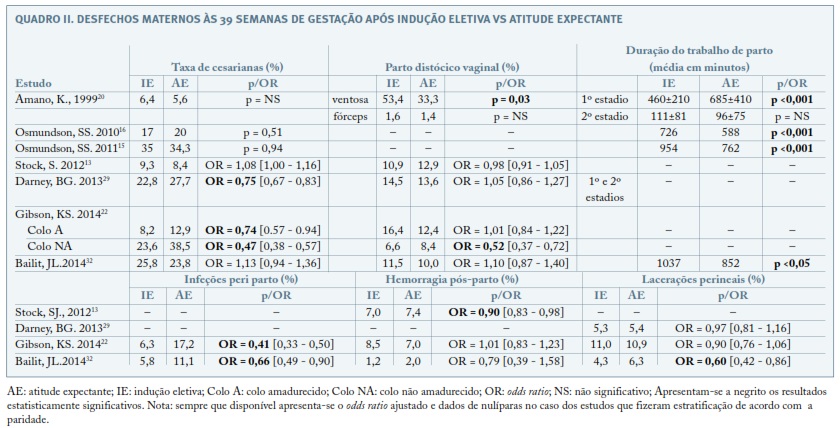
Nos Quadros II e III pormenorizam-se os resultados dos estudos relativamente aos desfechos maternos e neonatais (aqueles que reuniam maior representatividade entre os estudos) especificamente às 39 semanas.
(clique para ampliar ! click to enlarge)
O odds ratio combinado quanto ao risco de cesarianas no grupo da indução eletiva às 39 semanas vs atitude expectante nos 3 estudos observacionais com metodologia comparável e resultados apresentados de forma semelhante (Stock SJ13; Darney BG29; Bailit JL32) foi de 1,038 (IC 95%: 0,992 a 1,086), favorecendo ligeiramente a atitude expectante.
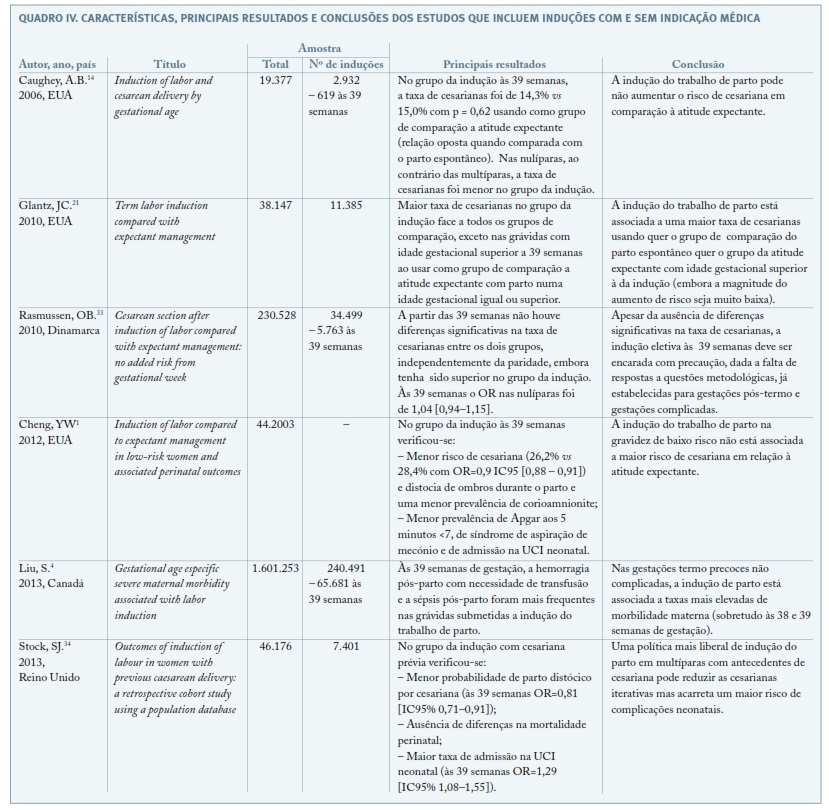
Por fim, no Quadro IV, encontram-se as características (título, autor, ano de publicação, país, amostra) e os principais resultados e conclusões dos seis estudos de coorte retrospetivos não selecionados para a revisão por, apesar de fazerem a comparação entre a indução do trabalho de parto e a atitude expectante, não incluírem exclusivamente induções sem indicação médica. Glantz e colaboradores verificaram uma maior taxa de cesarianas no grupo da indução21. Liu e colaboradores num estudo que pretendeu examinar a associação entre a indução do trabalho de parto e a morbilidade materna tendo em conta a idade gestacional, verificaram que a hemorragia pós-parto e a sépsis puerperal eram mais prevalentes em mulheres pertencentes ao grupo da indução às 38 e 39 semanas de gestação4. Num estudo de coorte retrospetivo de 2012, Cheng e colaboradores1 reportaram uma taxa de cesarianas significativamente menor e desfechos neonatais (Apgar 5 <7, admissão na UCIN e síndrome de aspiração de mecónio) mais favoráveis no grupo da indução às 39 e 40 semanas. Os restantes estudos não selecionados não revelaram diferenças significativas entre o grupo da indução e o da atitude expectante.
Discussão
Há uma preocupação face à elevada e crescente percentagem de indução eletiva do trabalho de parto, visto que a opinião geral é a de que tem um papel no incremento da taxa de cesarianas que se tem verificado e que ainda não é claro se haverá algum benefício médico materno e neonatal que lhe esteja associado.
Os estudos incluídos, de uma forma geral, apontam para um risco de cesariana equivalente ou inferior nas grávidas submetidas a indução eletiva, contrastando com a opinião geral (para a qual contribuíram estudos observacionais mais antigos, que comparavam a indução eletiva com o parto espontâneo). Parece haver uma menor frequência de complicações maternas (hemorragia pós-parto e infeções) e neonatais (mortalidade perinatal e presença de mecónio no líquido amniótico) mas o número reduzido de estudos, a ausência de estudos randomizados de larga escala e o facto de nem todos avaliarem os mesmos desfechos não permite retirar conclusões seguras.
Atualmente, parece não haver evidências suficientes que nos permitam definir a melhor idade gestacional para a indução do trabalho de parto22. No entanto, a idade gestacional «ideal» para o parto não é necessariamente igual para todas as grávidas e, como acontece muito frequentemente na prática médica, a abordagem a cada grávida deve ser individualizada11.
Às grávidas com uma menor probabilidade de entrar espontaneamente em trabalho de parto às 39 semanas, tem sido associado um maior risco de indução por gestação pós-termo ou outra indicação médica15. Esta associação pode explicar a ausência de diferenças significativas na taxa de cesarianas entre grávidas com baixo índice de Bishop submetidas a indução eletiva ou a atitude expectante.
A previsão do sucesso de uma indução faria sentido no caso da indução eletiva mas é atualmente ainda limitada. Parece, no entanto, prudente, desaconselhar esta prática nas grávidas com colo não amadurecido (muito embora não haja evidência definitiva quanto ao efeito desta medida na diminuição da probabilidade de parto por cesariana).
A evidência quanto à satisfação das grávidas após indução do trabalho de parto não é consensual: Shetty e col.23, baseando-se num questionário, associaram a indução a um trabalho de parto mais prolongado e doloroso com uma menor satisfação da grávida; por outro lado, Spaich e col.24, em 2013, chegaram à conclusão que a satisfação da grávida não está diretamente dependente do início espontâneo ou não do trabalho de parto e que os principais fatores determinantes são o suporte dado durante a tomada de decisões e durante o trabalho de parto e a eficácia da analgesia.
Variáveis de confusão
Os fatores passíveis de causar confusão indicados nos vários estudos são: idade, raça, índice de massa corporal, escolaridade e seguro de saúde da grávida, idade gestacional no momento do parto, índice de Bishop, cuidados pré-natais, tipo de hospital e consumo de tabaco.
As grávidas submetidas a indução eletiva têm geralmente idade mais avançada, maior índice de massa corporal, maiores habilitações académicas e seguro de saúde.
Outras revisões sistemáticas sobre o tema
Há já pelo menos cinco revisões sistemáticas que fazem a comparação entre a indução eletiva do trabalho de parto e a atitude expectante, não tendo contudo nenhuma discutido em particular as 39 semanas de gestação. Caughey e col.25, em 2009, com uma amostra de 76 artigos incluindo predominantemente induções eletivas comparadas com parto espontâneo/atitude expectante e que, na sua maioria, estudavam gestações de 41 ou mais semanas, relataram diferenças significativas na taxa de cesarianas antes das 41 semanas, não tendo no entanto evidências suficientes para retirar nenhuma conclusão nessa faixa de idade gestacional. Caughey e col.5, também em 2009, com uma amostra de 36 artigos, incluindo exclusivamente casos de indução eletiva, não encontraram igualmente diferenças significativas entre esta e a atitude expectante antes das 41 semanas. Gülmezoglu e col. 26, em 2012, com uma amostra de 22 artigos e incluindo casos de indução com indicação médica, reportaram uma menor mortalidade perinatal após indução nas gestações pós-termo. Wood e col.27, em 2014, com uma revisão de 37 estudos randomizados em grávidas com membranas intactas, incluindo induções com indicação médica e gestações complicadas, concluíram haver um risco significativamente menor de parto por cesariana no grupo da indução, sem diferenças significativas nos desfechos maternos e neonatais. É sugerido nesta revisão que a indução eletiva pode beneficiar grávidas com alto risco de parto por cesariana, como por exemplo aquelas com idade materna mais avançada e obesas. Ainda em 2014, Mishanina e col.28, com uma amostra de 157 estudos randomizados, incluindo induções sem indicação médica e gestações pré e pós-termo, complicadas ou não, verificou um risco de cesariana 12% menor (19% menor no caso de gestações não complicadas), uma menor taxa de admissão na UCIN e uma menor mortalidade perinatal no grupo da indução, sem diferenças quanto aos desfechos maternos. A análise estratificada por amadurecimento inicial do colo uterino, indicação para indução e método de indução não levaram a alterações nos principais resultados.
Estas revisões partilham entre si a ausência de conclusões para gestações de termo mais precoces e o facto de incluírem estudos antigos, acrescentando maior risco de erro pela variedade da prática clínica.
Limitações dos estudos selecionados
A maioria dos estudos são observacionais. Embora tenham uma metodologia que permite um maior tamanho amostral, são mais suscetíveis a fatores de confundimento, muitas vezes não mensuráveis na sua totalidade. Os dados usados nestes estudos, muito dependentes da qualidade dos registos efetuados, apresentam baixa sensibilidade e especificidade para a definição de uma indução eletiva. Muitas vezes os casos de indução eletiva são codificados como tal perante a inexistência de indicações médicas especificadas. A estratificação dos resultados quanto ao amadurecimento do colo uterino é rara, sendo esta uma variável potencialmente importante para prever o sucesso da indução eletiva. Algumas das variáveis em estudo têm uma prevalência tão reduzida que se torna difícil perceber o impacto da indução eletiva (ex: rotura uterina, distocia de ombros, mortalidade materna, mortalidade perinatal), obrigando à utilização de uma amostra maior.
A utilização de métodos transparentes e reprodutíveis para classificar uma indução como eletiva e a definição adequada do grupo de comparação contribuiriam para a devida comparação entre os vários estudos29.
Nos estudos em que há uma elevada necessidade de indução do trabalho de parto no grupo da atitude expectante há um maior risco de enviesamento dos resultados, podendo tornar obscura a verdadeira relação da indução com a taxa de cesarianas27.
Ao prolongar a atitude expectante até às 42 semanas (como a maioria dos estudos incluídos) há também um risco de enviesamento a favorecer o grupo da indução eletiva pelo facto de o risco de cesariana ser maior nessa idade gestacional.
Outra limitação prende-se com o facto da indução eletiva a partir das 37 semanas (3 estudos) e a partir das 38 semanas (1 estudo) não estar de acordo com as recomendações atuais de não induzir eletivamente o trabalho de parto antes das 39 semanas.
Pontos positivos e negativos desta revisão
Nenhuma outra revisão estudou a comparação da indução eletiva com a atitude expectante especificamente às 39 semanas. Os estudos incluídos usaram como população em estudo apenas induções eletivas e o grupo de comparação que atualmente é tido como o correto.
As dificuldades encontradas durante a elaboração desta revisão foram aquelas inerentes a este tipo de estudo: a falta de acesso a todos os dados do estudo ou a ausência de dados suficientes para análise; a divergência encontrada entre os vários estudos que pretendem responder a uma questão comum, em relação à definição das variáveis em estudo e à definição das variáveis de confusão. É sabido também que a revisão sistemática não pode compensar as limitações inerentes aos estudos em que se baseia.
As dificuldades em sumariar os resultados apresentados nesta revisão assentam no número limitado de estudos (pelo facto de um estudo ter maior impacto nos resultados) e na heterogeneidade de desfechos maternos e neonatais estudados e da população selecionada para cada estudo (nulíparas vs multíparas; colo amadurecido vs não amadurecido). Há ainda a considerar o potencial viés da utilização de diferentes métodos de indução e da variabilidade dos cuidados prestados por diferentes profissionais.
Foram excluídos doze artigos por terem sido publicados apenas sob a forma de resumo. Pela leitura dos mesmos, prevê-se que os resultados fossem de encontro aos desta revisão, uma vez que na sua maioria apontavam resultados semelhantes ou favoráveis ao grupo da indução eletiva.
Novos estudos a decorrer
Atualmente, a discussão acerca da indução eletiva às 39 semanas vive um período de transição entre estudos observacionais e randomizados prospetivos pouco significativos e estudos randomizados em larga escala. Está a decorrer desde 2012 um estudo randomizado prospetivo multicêntrico no Reino Unido, cujo objetivo é o de comparar a indução eletiva às 39 semanas face à atitude expectante em nulíparas com mais de 35 anos de idade (Induction of labour versus expectant management for nulliparous women over 35 years of age: a multi-centre prospective, randomised controlled trial). Este estudo pretende incluir 630 grávidas e terá apenas poder suficiente para encontrar diferenças significativas na taxa de cesarianas. Com um outro estudo (Induction in nulliparous women at 39 weeks to prevent adverse outcomes: a randomized controlled trial) pretende-se comparar a morbilidade severa e mortalidade perinatais após indução eletiva às 39 semanas com a atitude expectante em nulíparas com gestações de termo únicas não complicadas, tendo como hipótese que estas serão menores no grupo da indução. Este estudo pretende incluir cerca de 6.000 grávidas de 10 estados dos EUA, com randomização da intervenção às 38 semanas de gestação30. Os resultados deste estudo estarão provavelmente disponíveis em 2016. Será o maior estudo randomizado disponível sobre indução eletiva comparada à atitude expectante.
É necessário que investigações futuras, de preferência randomizadas e com tamanho amostral suficientemente alargado, tenham em conta a necessidade de clarificar o tipo de indução em estudo, de utilizar um grupo de comparação adequado (de preferência apresentando estratificação dos resultados da atitude expectante semana a semana, de forma a incluir também os partos que ocorrem na mesma semana que os do grupo da indução), de padronizar o tipo de variáveis em estudo e as variáveis de confundimento a ter em conta e de estratificar a sua análise por paridade, amadurecimento do colo e método usado para a indução, de forma a que se possam tirar conclusões de forma mais segura. Seria ainda relevante avaliar o impacto da indução eletiva em termos de custo-eficácia e satisfação materna.
Conclusão
Em suma, a indução eletiva do trabalho de parto às 39 semanas, quando comparada à atitude expectante não parece estar associada a uma taxa de cesarianas significativamente maior e estudos observacionais evidenciam que poderá melhorar alguns desfechos neonatais. Desta forma, a preocupação face ao impacto da indução eletiva na saúde materna e neonatal não deverá ser um entrave a investigações futuras acerca desta intervenção tão frequentemente realizada, mas ainda pouco estudada. No entanto, não tendo ainda sido provados benefícios perinatais e maternos em estudos randomizados robustos com tamanho amostral e grupo de comparação adequados, torna-se difícil defender esta prática apenas por questões de natureza social e logística, na ausência de indicações que excedam os seus riscos. Assim e por enquanto, não parece haver evidências suficientes para alterar as recomendações atuais da prática clínica.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Cheng YW, Kaimal AJ, Snowden JM, Nicholson JM, Caughey AB. Induction of labor compared to expectant management in low-risk women and associated perinatal outcomes. Am J Obstet Gynecol, 2012. 207(6): p. 502 e1-8.
2. Goonewardene M, Rameez MFM, Kaluarachchi A, Perera H. WHO recommendations for induction of labour: RHL commentary (last revised: 1 November 2011). The WHO Reproductive Health Library. Geneva: World Health Organization.
3. Bailit JL, Gregory KD, Reddy UM, Gonzalez-Quintero VH, Hibbard JU, Ramirez MM, Branch DW, Burkman R, Haberman S, Hatjis CG, Hoffman MK, Kominiarek M, Landy HJ, Learman LA, Troendle J, Van Veldhuisen P, Wilkins I, Sun L, Zhang. Maternal and neonatal outcomes by labor onset type and gestational age. Am J Obstet Gynecol, 2010. 202(3): p. 245 e1-245 e12.
4. Liu S, Joseph KS, Hutcheon JA, Bartholomew S, Leon JA, Walker M, Kramer MS, Liston RM. Gestational age-specific severe maternal morbidity associated with labor induction. Am J Obstet Gynecol, 2013. 209(3): p. 209 e1-8.
5. Caughey AB, Sundaram V, Kaimal AJ, Gienger A, Cheng YW, McDonald KM, Shaffer BL, Owens DK, Bravata DM. Systematic review: elective induction of labor versus expectant management of pregnancy. Ann Intern Med, 2009. 151(4): p. 252-63, W53-63.
6. Simpson KR, Atterbury J. Trends and issues in labor induction in the United States: implications for clinical practice. J Obstet Gynecol Neonatal Nurs, 2003. 32(6): p. 767-79.
7. Engle WA, Kominiarek MA. Late preterm infants, early term infants, and timing of elective deliveries. Clin Perinatol, 2008. 35(2): p. 325-41, vi.
8. Davidoff MJ, Dias T, Damus K, Russell R, Bettegowda VR, Dolan S, Schwarz RH, Green NS, Petrini J. Changes in the gestational age distribution among U.S. singleton births: impact on rates of late preterm birth, 1992 to 2002. Semin Perinatol, 2006. 30(1): p. 8-15.
9. The American College of Obstetricians and Gynecologists Committee on Obstetric Practice: Committee opinion no. 561. Nonmedically indicated early-term deliveries. Obstet Gynecol, 2013. 121(4): p. 911-915.
10. Cheng YW, Nicholson JM, Nakagawa S, Bruckner TA, Washington AE, Caughey AB. Perinatal outcomes in low-risk term pregnancies: do they differ by week of gestation? Am J Obstet Gynecol, 2008. 199(4): p. 370 e1-7.
11. Mandujano A, Waters TP, Myers SA. The risk of fetal death: current concepts of best gestational age for delivery. Am J Obstet Gynecol, 2013. 208(3): p. 207 e1-8.
12. Caughey AB, Washington AE, Laros RKJr. Neonatal complications of term pregnancy: rates by gestational age increase in a continuous, not threshold, fashion. Am J Obstet Gynecol, 2005. 192(1): p. 185-190.
13. Stock SJ, Ferguson E, Duffy A, Ford I, Chalmers J, Norman JE. Outcomes of elective induction of labour compared with expectant management: population based study. BMJ, 2012. 344: p. e2838.
14. Caughey AB, Nicholson JM, Cheng YW, Lyell DJ, Washington AE. Induction of labor and cesarean delivery by gestational age. Am J Obstet Gynecol, 2006. 195(3): p. 700-705.
15. Osmundson SS, Ou-Yang RJ, Grobman WA. Elective induction compared with expectant management in nulliparous women with an unfavorable cervix. Obstet Gynecol, 2011. 117(3): p. 583-587.
16. Osmundson SS, Ou-Yang RJ, Grobman WA. Elective induction compared with expectant management in nulliparous women with a favorable cervix. Obstet Gynecol, 2010. 116(3): p. 601-605.
17. Eisenberg Center at Oregon Health & Science University. Elective Induction of Labor: Safety and Harms. In: Comparative Effectiveness Review Summary Guides for Clinicians (Internet). Rockville (MD) 2009 (citado em Jan 2015). Disponível em: http://www.ncbi.nlm.nih.gov/books/NBK45288/ [ Links ]
18. Luthy DA, Malmgren JA, Zingheim RW. Cesarean delivery after elective induction in nulliparous women: the physician effect. Am J Obstet Gynecol, 2004. 191(5): p. 1511-1515.
19. Tam T, Conte M, Schuler H, Malang S, Roque M. Delivery outcomes in women undergoing elective labor induction at term. Arch Gynecol Obstet, 2013. 287(3): p. 407-411.
20. Amano K, Saito K, Shoda T, Tani A, Yoshihara H, Nishijima M. Elective Induction of Labor at 39 Weeks of Gestation: A Prospective Randomized Trial. J. Obstet. Gynnecol. Res., 1999. Vol. 25( No. 1 ): p. 33-37.
21. Glantz JC. Term labor induction compared with expectant management. Obstet Gynecol, 2010. 115(1): p. 70-76.
22. Gibson KS, Waters TP, Bailit JL. Maternal and neonatal outcomes in electively induced low-risk term pregnancies. Am J Obstet Gynecol, 2014.
23. Shetty A, Burt R, Rice P, Templeton A. Women’s perceptions, expectations and satisfaction with induced labour—A questionnaire-based study. European journal of obstetrics, gynecology, and reproductive biology, 2005. 123(1): p. 56-61.
24. Spaich S, Welzel G, Berlit S, Temerinac D, Tuschy B, Sutterlin M, Kehl S. Mode of delivery and its influence on women’s satisfaction with childbirth. Eur J Obstet Gynecol Reprod Biol, 2013. 170(2): p. 401-406.
25. Caughey AB, Sundaram VK, Kaimal AJ, Cheng YW, Gienger A, Little SE, Lee JF, Wong L, Shafer BL, Tran SH, Padula A, McDonald KM, Long EF, Owens DK, Bravata DM. Maternal and neonatal outcomes of elective induction of labor. Evid Rep Technol Assess (Full Rep), 2009(176): p. 1-257.
26. Gulmezoglu AM, Crowther CA, Middleton P, Heatley E. Induction of labour for improving birth outcomes for women at or beyond term. Cochrane Database Syst Rev, 2012. 6: p. CD004945.
27. Wood S, Cooper S, Ross S. Does induction of labour increase the risk of caesarean section? A systematic review and meta-analysis of trials in women with intact membranes. BJOG, 2014. 121(6): p. 674-85; discussion 685.
28. Mishanina E, Rogozinska E, Thatthi T, Uddin-Khan R, Khan KS, Meads C. Use of labour induction and risk of cesarean delivery: a systematic review and meta-analysis. CMAJ, 2014. 186(9): p. 665-673.
29. Darney BG, Snowden JM, Cheng YW, Jacob L, Nicholson JM, Kaimal A, Dublin S, Getahun D, Caughey AB. Elective induction of labor at term compared with expectant management: maternal and neonatal outcomes. Obstet Gynecol, 2013. 122(4): p. 761-769.
30. Uma R, Thom E, Grobman W. Induction in Nulliparous Women at 39 Weeks to Prevent Adverse Outcomes: A Randomized Controlled Trial. Forthcoming 2016 [ Links ]
31. Nielsen PE, Howard BC, Hill CC, Larson PL, Holland RH, Smith PN. Comparison of elective induction of labor with favorable Bishop scores versus expectant management: a randomized clinical trial. J Matern Fetal Neonatal Med, 2005. 18(1): p. 59-64.
32. Bailit JL, Grobman W, Zhao Y, Wapner RJ, Reddy UM, Varner MW, Leveno KJ, Caritis SN, Iams JD, Tita AT, Saade G, Sorokin Y, Rouse DJ, Blackwell SC, Tolosa JE, VanDorsten JP. Non-medically indicated induction vs expectant treatment in term nulliparous women. Am J Obstet Gynecol, 2014(0). [ Links ]
33. Rasmussen OB, Rasmussen S. Cesarean section after induction of labor compared with expectant management: no added risk from gestational week 39. Acta Obstet Gynecol Scand, 2011. 90(8): p. 857-862.
34. Stock SJ, Ferguson E, Duffy A, Ford I, Chalmers J, Norman JE. Outcomes of induction of labour in women with previous caesarean delivery: a retrospective cohort study using a population database. PLoS One, 2013. 8(4): p. e60404.
Endereço para correspondência | Dirección para correspondencia | Correspondence
Inês Santos
E-mail: ines_f_santos@live.com.pt
Recebido em: 29/1/2015
Aceite para publicação: 18/6/2015