Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Acta Obstétrica e Ginecológica Portuguesa
versão impressa ISSN 1646-5830
Acta Obstet Ginecol Port vol.10 no.4 Coimbra dez. 2016
ESTUDO ORIGINAL/ORIGINAL STUDY
Qual o papel da histeroscopia de rotina previamente ao primeiro tratamento de procriação medicamente assistida?
What's the role of routine hysteroscopy prior to the first assisted reproductive technique?
Hermínia Gomes Afonso*, Sofia Dantas**, Rui Miguelote***, Isabel Reis****
Hospital Senhora da Oliveira, Guimarães EPE
*Interna de Formação Específica, Hospital Senhora da Oliveira, Guimarães EPE
**Assistente Graduada de Ginecologia e Obstetrícia, Hospital Senhora da Oliveira, Guimarães EPE
***Assistente Hospitalar de Ginecologia e Obstetrícia, Instituto de Investigação em Ciências da Vida e da Saúde (ICVS), Escola de Medicina, Universidade do Minho, Braga
****Assistente Graduada de Ginecologia e Obstetrícia, Hospital Senhora da Oliveira, Guimarães EPE
Endereço para correspondência | Dirección para correspondencia | Correspondence
ABSTRACT
Overview: Integrity of the uterine cavity is critical to embryonic implantation and it is mandatory to evaluation it in the routine investigation of infertility. Hysteroscopy is considered the gold standard, allowing concomitant treatment , which optimizes the conditions for future embryo transfers. Nevertheless, controversies still exist in its routine performance prior to the first assisted reproductive technique.
Aims: To assess the concordance between the findings of transvaginal ultrasonography and hysteroscopy and to investigate risk factors for intracavitary pathology.
Study Design: Retrospective observational study.
Population: 104 women submitted to transvaginal ultrasonographic evaluation (with normal uterine cavity evaluation) and hysteroscopy before the first assisted reproductive technique.
Methods: A database was constructed through the analysis of each patient’s file. Descriptive and inferential statistical analysis was performed with Statistical Package for Social Sciences, version 20.0. P ≤0,05 was considered statistically significant.
Results: The study group had a mean age of 33,3 years and a mean duration of infertility of 45,6 months. About 87% patients had primary infertility. Hysteroscopy revealed intracavitary alterations in 20 women. In 6 patients a simultaneous surgical procedure was performed and 4 had an alteration of the therapeutic plan. No complications were documented. Descriptive analysis revealed that uterine abnormalities observed in hysteroscopy were significantly more frequent in women aged ≥ 35years (35,1 vs 32,8%, p=0,008). In the logistic regression it was observed that hysteroscopic alterations were significantly and positively associated with female age ≥35years (OR=2,85; IC95%: 1,1-7,7).
Conclusions: Ultrasound findings were not consistent with hysteroscopic findings in 19,23% patients, and this was more frequent in women aged ≥35years. Hysteroscopy has a special role in the investigation of infertility, mainly in populations with risk factors for intracavitary anomaly and its impact should be reassessed.
Keywords: Hysteroscopy; Infertility; Uterine disease; Ultrasonography; Assisted reproductive techniques.
Introdução
Os avanços nas técnicas de procriação medicamente assistida (PMA) têm sido notórios ao longo do tempo. No entanto, a taxa de gravidez com nados vivos em 2012 permaneceu abaixo dos 40%i. Este valor deve-se em parte às falhas na implantação, sendo múltiplos os fatores responsáveis por este facto, entre os quais: uma estimulação ovárica subótima, a fraca qualidade embrionária e uma recetividade uterina deficitária. O fator uterino é a causa da infertilidade em 1 a 3% dos casais1,2. No entanto, a incidência de anomalias intrauterinas é muito superior, rondando os 11-60%3-5. A presença desta patologia compromete a recetividade endometrial atingindo não só a fertilidade espontânea, mas também a implantação embrionária após técnicas de PMA6,7. Como tal, a avaliação da cavidade uterina é mandatória na investigação inicial de um casal com infertilidade, podendo ser efetuada de múltiplas formas.
A ecografia transvaginal (TV-US (transvaginal ultrasound)) é um exame não invasivo, barato e bem tolerado, que permite uma avaliação abrangente da pelve feminina, tendo demonstrado valores elevados de sensibilidade, especificidade, valor preditivo positivo e negativo (respetivamente de 100%, 96,3%, 91,3% e 100%, segundo Shalev et al)7. No entanto, tem algumas limitações diagnósticas no que se refere a algumas entidades patológicas, assim como na distinção de patologia com achados ecográficos semelhantes. Neste sentido, a histerossonografia permite uma melhor delineação da cavidade uterina, com uma sensibilidade de 87,5% e especificidade de 100%, não permitindo porém, ultrapassar na totalidade as limitações ecográficas9. A histerossalpingografia, frequentemente utilizada no estudo da infertilidade, é um exame pouco dispendioso, seguro e que permite a avaliação da permeabilidade tubar. Contudo, apresenta uma sensibilidade e especificidade variável na literatura (60-98% e 15-80%, respetivamente) e permite tal como os restantes exames supracitados, uma avaliação indireta da cavidade uterina, necessitando da utilização de radiação e meio de contraste 9-11.
A histeroscopia é considerada o “gold standard” no estudo da cavidade uterina12-15. Possibilita a visualização direta das estruturas com a realização simultânea de biopsias e procedimentos cirúrgicos. É ainda um exame bem tolerado, rápido, seguro e com elevada relação custo-eficácia2,9,10,14-16. Para além disso, demonstrou em casos com falhas recorrentes da implantação associar-se a um aumento das taxas de gravidez, quando realizada previamente às técnicas de PMA, facilitando ainda a transferência de embriões 9,16-18. No entanto, e por se tratar de um exame dispendioso, invasivo e com uma interferência ainda pouco clara a nível da fertilidade dos casais submetidos à primeira técnica de PMA, a sua utilização por rotina na investigação inicial da infertilidade é controversa2,9,14,9 . Como tal, segundo as recomendações das Sociedades Internacionais este exame deve ser reservado para situações com suspeita de patologia intracavitária (em outros meios complementares de diagnóstico e/ou com sintomatologia) ou com falhas recorrentes de implantação após técnicas de PMA9,19,20.
O objetivo deste estudo foi verificar a prevalência de alterações da cavidade uterina detetadas na histeroscopia em mulheres inférteis, com TV-US normal e propostas para o primeiro tratamento de PMA. Foram ainda estudados múltiplos fatores determinantes relativamente à sua relação com a frequência e associação de risco para a patologia intrauterina.
Métodos
Efetuado um estudo observacional e retrospetivo através da análise de processos clínicos. Foi selecionado ao acaso uma amostra de mulheres que na investigação de rotina da infertilidade realizaram, no nosso Centro, TV-US (com avaliação de cavidade uterina normal) e histeroscopia, previamente à primeira técnica de PMA. Os dados recolhidos para análises foram: a idade da mulher, o tipo e duração da infertilidade, os antecedentes médico-cirúrgicos, a espessura endometrial ecográfica e os achados histeroscópicos, assim como as suas complicações e procedimentos cirúrgicos concomitantes. Foram excluídos todos os casos com dados incompletos.
O exame ecográfico foi realizado por cinco operadores, no ecógrafo Aloka ProSound SSD-4000, independentemente da fase do ciclo menstrual. Foi avaliado o colo, o corpo e a cavidade uterina, os anexos e os fundos de saco, com posterior descrição dos achados em relatório próprio.
O exame endoscópico (realizado por rotina até à data do estudo no nosso Centro, em mulheres propostas a técnicas de PMA), foi efetuado durante o interlúnio (independentemente da fase do ciclo menstrual), com recurso a um histeroscópio rígido, com diâmetro de 5,5mm, com cânula de fluxo contínuo, direção de visualização de 30º e canal de trabalho com 5Fr. Foi usado um sistema de pressão manual para distensão da cavidade uterina, utilizando como meio o cloreto de sódio 0,9% (a temperatura amena). A vaginoscopia foi a técnica preferencialmente adotada, o que permitiu efetuar a avaliação completa do sistema genital inferior. Após a realização do exame foram registados em relatório os achados e procedimentos histeroscópicos (nomeadamente: os dados estruturais dos óstios tubares e da cavidade uterina, características do endométrio, as anomalias visualizadas, os procedimentos cirúrgicos concomitantes e a descrição da forma e aparência da vagina e canal cervical).
Relativamente à análise estatística, as proporções foram comparadas com o teste de Qui-quadrado e as variáveis contínuas com recurso ao teste T-Student e teste de Mann-Whitney (se variáveis com distribuição gaussiana ou não gaussiana, respetivamente). Foi utilizado um modelo de regressão logística (odds ratio (OR) e intervalos de confiança a 95% (IC95%)) para estimar a associação independente, em bruto, entre a patologia intrauterina e os seus potenciais fatores de risco. Foi considerado um nível de significância de 5% e as análises foram efetuadas com recurso ao Statistical Package for Social Sciences, versão 20.0 (SPSS Inc, Chicago, IL, USA).
Resultados
Este estudo integrou uma amostra de 104 mulheres com idade média de 33,3+/-3,5 (26-39) anos. Destas, 79 não apresentavam antecedentes médicos, sendo a patologia psiquiátrica (n=6), a asma (n=4) e a obesidade (n=4) as mais frequentemente registadas. 38 casos tinham antecedentes cirúrgicos, sendo que 12 pacientes tinham sido submedidas a cirurgia anexial, 5 a cirurgia uterina e 1 a cirurgia do colo do útero. A duração da infertilidade foi de 45,6+/-30,2 (12-180) meses. A infertilidade secundária esteve presente em 12,5% dos casos, sendo o abortamento espontâneo de primeiro trimestre (n=8) o antecedente obstétrico mais prevalente, verificando-se apenas em 5 mulheres história de gravidez evolutiva, com nados vivos.
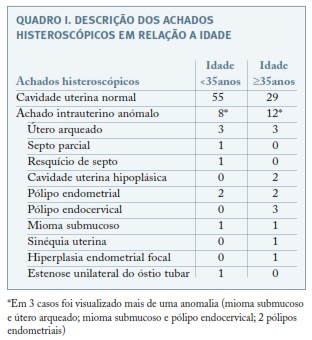
Na avaliação ecográfica a espessura endometrial com média de 7,8+/-3,1 (2-14) mm. A histeroscopia foi realizada num intervalo médio de 3 meses (0-9) após a TV-US e foi normal em 84 casos. Os achados detetados durante o exame endoscópico estão sumarizados no Quadro I. Foi detetado 1 caso com sinéquias uterinas, numa mulher com antecedentes de 2 abortamentos de primeiro trimestre, com necessidade de esvaziamento uterino com cureta fenestrada e 1 caso com estenose unilateral do óstio tubar, com história de endometriose profunda.
Dos pólipos visualizados todos eram pediculados e com dimensões inferiores a 2cm, tendo sido possível realizar tratamento cirúrgico concomitante em 6 casos (6 polipectomias (3 endometriais e 3 endocervicais) e 1 lise de sinéquias uterinas). Houve ainda alteração da orientação terapêutica em 4 casos (3 casos foram orientados para ressetoscopia e uma utente com hiperplasia endometrial foi medicada com progestativo). Os resultados histológicos, quando presentes, coincidiram na totalidade com o diagnóstico suspeito por histeroscopia. Não foram registadas complicações decorrentes deste exame. Em 3 casos submetidos a procedimentos endoscópicos (uma miomectomia e duas polipectomias endometriais) as técnicas de PMA foram bem sucedidas, com registo de uma gravidez intrauterina.
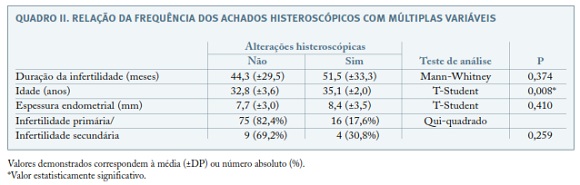
Foi ainda avaliada a relação entre a frequência da patologia intracavitária detetada por histeroscopia e a idade da mulher, tipo e duração da infertilidade e espessura endometrial ecográfica.
Os resultados desta análise estão resumidos no Quadro II.
A média das idades foi significativamente diferente de acordo com a presença ou não de alterações histeroscópicas, sendo superior na presença das mesmas (35,1 vs. 32,8 anos).
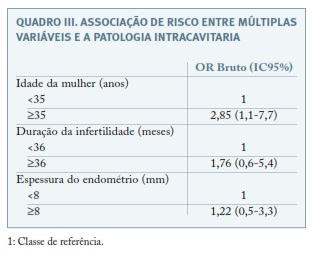
As associações independentes entre a patologia intrauterina e os seus potenciais determinantes - idade da mulher, duração de infertilidade e espessura ecográfica do endométrio - estão apresentadas no Quadro III.
Globalmente, houve uma associação positiva e estatisticamente significativa entre a patologia intracavitária e idade ≥35 anos, sendo estas anomalias para esta faixa etária quase 3 vezes mais prováveis (OR=2,85, IC95%: 1,1-7,7).
Discussão
A incidência elevada de patologias intrauterinas em mulheres com infertilidade torna a sua investigação por rotina fundamental. Neste estudo, 19,23% das pacientes com TV-US prévia normal revelaram alterações da cavidade na histeroscopia. Estes valores foram sobreponíveis aos descritos no estudo observacional retrospetivo com 2.500 casos, realizado por Karayalcin et al10. Apesar das suas inúmeras e indiscutíveis vantagens, a TV-US tem limitações no diagnóstico de algumas patologias (nomeadamente, sinéquias uterinas ou endometrite) e na distinção de entidades com achados ecográficos semelhantes (como a hiperplasia/pólipo endometrial ou útero arqueado/septado)3,9. Não permite ainda a visualização da configuração e tamanho da cavidade uterina, fundamental na transferência de embriões e ultrapassado, apenas de forma parcial, pela histerossonografia e histerossalpingografia9,10. Neste sentido, a histeroscopia aparece como um exame “gold standard”. Permite uma avaliação detalhada da cavidade uterina, possibilitando neste estudo a deteção de 2 úteros hipoplásicos, 8 anomalias congénitas e 9 patologias adquiridas, não diagnosticadas na TV-US. Este facto, deve-se em parte às dimensões dos pólipos e miomas idenficados serem <2cm e a ambos os exames não terem sido realizados consecutivamente e sistematicamente numa fase inicial do ciclo menstrual. Efetivamente, após uma análise detalhada dos dados, constatou-se que em todos os casos com miomas e em metade das situações com pólipos endometriais a ecografia foi realizada numa fase uterina secretora, apresentando uma espessura endometrial ≥9mm. Foi ainda possível a avaliação da integridade do canal cervical, com deteção de 3 pólipos endocervicais, que foram excisionados durante a realização do exame endoscópico.
As anomalias congénitas e adquiridas do útero prejudicam a recetividade endometrial, apresentando segundo Taylor and Gomel, um impacto negativo sobre o processo de implantação embrionária, estando por isso associadas a abortamentos precoces e infertilidade7. A resseção de pólipos endometriais, miomas submucosos e sinéquias uterinas, assim como a metroplastia estão associadas a um aumento das taxas de gravidez, de acordo com revisões fundamentadas em estudos observacionais2,7,21. Este facto, deve-se em parte à restituição da recetividade endometrial, assim como a uma série de reações químicas, imunológicas e citológicas decorrentes da lesão endometrial provocada pela própria intervenção, que fomentam a taxa de implantação9,22. Neste sentido, no nosso Centro foi realizado, sempre que possível, o tratamento imediato das patologias intrauterinas detetadas. O impacto positivo destes procedimentos na fertilidade de mulheres com antecedentes de falhas de implantação após ciclos de PMA é indubitável e está bem documentado na literatura publicada9,16-18. No entanto, este impacto está menos esclarecido em mulheres submetidas à primeira técnica de PMA2,13. Num estudo observacional retrospetivo realizado por Yu et al, não foi demonstrada qualquer melhoria das taxas de implantação e de nados vivos em mulheres submetidas a histeroscopia previamente ao primeiro ciclo de PMA23. Porém, numa revisão sistemática e metanálise recente, efetuada por Pundir et al verificou-se uma melhoria estatisticamente significativa da taxa de gravidez (risco relativo=1,44; IC95%: 1,08-1,92; p=0,01) quando a histeroscopia precedeu imediatamente a estimulação ovárica14. De facto, os dados publicados são controversos, podendo ser justificados em parte por estas mulheres apresentarem maior potencial de fertilidade e menor prevalência de patologia intrauterina, comparativamente a mulheres com múltiplos ciclos de PMA mal sucedidos, o que torna o impacto deste exame mais subtil3,14.
Recentemente, há um esforço no sentido de identificar fatores associados a patologia intrauterina, permitindo assim identificar grupos de risco, que beneficiem da realização de histeroscopia previamente ao primeiro ciclo de PMA24. Como tal, tem-se tentado estabelecer uma relação entre a idade e a frequência de patologia intracavitária detetada por histeroscopia, embora com resultados pouco concordantes. Segundo trabalhos realizados por El-Mazny et al e Féghali et al, mulheres com idades ≥35 e 38 anos, respetivamente, não teriam de forma estatisticamente significativa maior incidência de patologia intrauterina4,13. Por outro lado, Dicker et al reportou um aumento da incidência da patologia endometrial em mulheres com idade >40 anos, existindo mesmo segundo Fadhlaoui et al uma melhoria nas taxas de gravidez e de nados vivos após técnicas de PMA, quando este exame foi realizado por rotina neste grupo de utentes24,25. Neste estudo analisamos a associação de algumas variáveis com o risco de alterações intrauterinas detetadas por histeroscopia, tendo sido evidente uma associação de risco positiva para idades ≥35 anos.
Ressalva-se algumas limitações deste estudo, muitas delas inerentes à pequena amostragem e ao facto de se tratar de uma análise retrospetiva.
Tanto a histeroscopia como a TV-US foram realizados por vários operadores, que apesar de terem um treino comum podem ter, tal como descrito em algumas publicações, uma variabilidade interobservador no diagnóstico de anomalias intrauterinas26. Idealmente, ambos os exames deveriam ter sido realizados sistematicamente numa fase inicial do ciclo menstrual, imediatamente após a menstruação, condição esta que não se constatou neste estudo e que contribuiu certamente para o aumento de falsos negativos da ecografia. A histeroscopia deveria ter sido consecutiva à TV-US, o que não se verificou nesta amostra, podendo justificar nos casos com intervalos superiores, o aparecimento de anomalias intrauterinas, ainda não presentes aquando da realização da ecografia.
Atualmente a histeroscopia é considerada um exame minimamente invasivo, com características únicas e inúmeras vantagens, como descrito anteriormente. Apresenta poucas falhas técnicas e complicações, possibilitando o diagnóstico definitivo de diversas patologias, incluindo aquelas mais discretas, que possam passar despercebidas em outros exames. Facilita ainda a transferência de embriões e possibilita um planeamento mais adequado de intervenções cirúrgicas futuras, quando necessárias9,10,13. Tendo em conta que, as técnicas de PMA são tratamentos caros, pouco acessíveis e com um impacto emocional enorme no casal, as vantagens da histeroscopia tornam-se ainda mais relevantes, já que a identificação precisa e correção da patologia intracavitária, permite de certa forma otimizar a recetividade uterina e por isso contribuir positivamente para o sucesso destas técnicas24. Porém, a sua utilização sistemática previamente ao primeiro ciclo de PMA é controversa, não sendo recomendada nas orientações práticas da American Society for Reproductive Medicine e da European Society of Human Reproduction and Embryology19,20.
Conclusão
Existe uma incidência considerável de patologia intrauterina em mulheres propostas para a primeira técnica de PMA, salientado-se a importância de realizar uma investigação sistemática da cavidade uterina no estudo da infertilidade. A histeroscopia aparece neste contexto, como um exame minimamente invasivo, com boa compliance, com uma relação custo-beneficio aceitável e com características únicas quer a nível de diagnóstico quer de tratamento, que permitem otimizar as condições intrauterinas. O seu lugar torna-se ainda mais especial em grupos de risco, com associação positiva para esta patologia, tal como o verificado neste estudo em mulheres com idade ≥35 anos, onde o seu impacto pode ser superior.
A sua utilização por rotina na avaliação inicial de mulheres propostas para o primeiro ciclo de PMA é controversa, não sendo recomendada por Organizações de referência na área da Medicina da Reprodução. Porém, após os resultados deste estudo e de outros trabalhos recentemente publicados, acreditamos que o papel da sua utilização sistemática na avaliação básica da infertilidade, assim como o seu impacto na fertilidade, necessita de ser reavaliado, principalmente em grupos de risco para esta patologia, recorrendo à realização de ensaios clínicos randomizados e prospetivos, com largas amostragens, que possam assim reforçar as orientações clínicas colocadas em prática até então.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Sart Cors (Internet). Clinic Summary Report of 2012 (cited 2014 October 18). [ Links ]
2. Carneiro MM. What Is the Role of Hysteroscopic Surgery in the Management of Female Infertility? A Review of the Literature. Surgery Research and Practice. 2014; 2014:6. [ Links ]
3. Fatemi HM, Kasius JC, Timmermans A, van Disseldorp J, Fauser BC, Devroey P, Broekmans FJ. Prevalence of unsuspected uterine cavity abnormalities diagnosed by office hysteroscopy prior to in vitro fertilization. Hum Reprod. 2010; 25(8): 1959-1965. [ Links ]
4. Feghali J, Bakar J, Mayenga JM, Segard L, Hamou J, Driguez P, Belaisch-Allart J. Systematic hysteroscopy prior to in vitro fertilization. Gynecol Obstet Fertil. 2003; 31(2): 127-131. [ Links ]
5. Koskas M, Mergui JL, Yazbeck C, Uzan S, Nizard J. Office hysteroscopy for infertility: a series of 557 consecutive cases. Obstet Gynecol Int. 2010; 2010:168096. [ Links ]
6. Cenksoy P, Ficicioglu C, Yildirim G, Yesiladali M. Hysteroscopic findings in women with recurrent IVF failures and the effect of correction of hysteroscopic findings on subsequent pregnancy rates. Arch Gynecol Obstet. 2013; 287(2):357-360. [ Links ]
7. Taylor E, Gomel V. The uterus and fertility. Fertil Steril. 2008; 89(1):1-16. [ Links ]
8. Shalev J, Meizner I, Bar-Hava I, Dicker D, Mashiach R, Ben-Rafael Z. Predictive value of transvaginal sonography performed before routine diagnostic hysteroscopy for evaluation of infertility. Fertil Steril. 2000;73(2):412-417. [ Links ]
9. Pundir J, El Toukhy T. Uterine cavity assessment prior to IVF. Womens Health (Lond Engl). 2010; 6(6):841-7; [ Links ] quiz 7-8.
10. Karayalcin R, Ozcan S, Moraloglu O, Ozyer S, Mollamahmutoglu L, Batioglu S. Results of 2500 office-based diagnostic hysteroscopies before IVF. Reprod Biomed Online. 2010;20 (5):689-693. [ Links ]
11. Preutthipan S, Linasmita V. A prospective comparative study between hysterosalpingography and hysteroscopy in the detection of intrauterine pathology in patients with infertility. J Obstet Gynaecol Res. 2003; 29(1): 33-37. [ Links ]
12. Pansky M, Feingold M, Sagi R, Herman A, Schneider D, Halperin R. Diagnostic hysteroscopy as a primary tool in a basic infertility workup. Jsls. 2006; 10(2): 231-235. [ Links ]
13. El-Mazny A, Abou-Salem N, El-Sherbiny W, Saber W. Outpatient hysteroscopy: a routine investigation before assisted reproductive techniques? Fertil Steril. 2011; 95(1):272-276. [ Links ]
14. Pundir J, Pundir V, Omanwa K, Khalaf Y, El-Toukhy T. Hysteroscopy prior to the first IVF cycle: a systematic review and meta-analysis. Reprod Biomed Online.2014;28(2):151-161. [ Links ]
15. Bosteels J, Kasius J, Weyers S, Broekmans FJ, Mol BW, D'Hooghe TM. Hysteroscopy for treating subfertility associated with suspected major uterine cavity abnormalities. Cochrane Database Syst Rev. 2013; 1: Cd009461. [ Links ]
16. Bettocchi S, Achilarre MT, Ceci O, Luigi S. Fertility-enhancing hysteroscopic surgery. Semin Reprod Med. 2011;29 (2):75-82. [ Links ]
17. Bosteels J, Weyers S, Puttemans P, Panayotidis C, Van Herendael B, Gomel V, Mol BW, Mathieu C, D'Hooghe T. The effectiveness of hysteroscopy in improving pregnancy rates in subfertile women without other gynaecological symptoms: a systematic review. Hum Reprod Update. 2010;16 (1):1-11. [ Links ]
18. El-Toukhy T, Sunkara SK, Coomarasamy A, Grace J, Khalaf Y. Outpatient hysteroscopy and subsequent IVF cycle outcome: a systematic review and meta-analysis. Reprod Biomed Online. 2008;16 (5):712-719. [ Links ]
19. Diagnostic evaluation of the infertile female: a committee opinion. Fertil Steril. 2012; 98(2): 302-307. [ Links ]
20. European Society of Human Reproduction and Embryology (Internet). Good Clinical Treatment in Assisted Reproduction - An ESHRE position paper (uptodated 2008 June; Cited 2014 October 18). [ Links ]
21. Sanders B. Uterine factors and infertility. J Reprod Med. 2006; 51(3): 169-176. [ Links ]
22. Kilic Y, Bastu E, Ergun B. Validity and efficacy of office hysteroscopy before in vitro fertilization treatment. Arch Gynecol Obstet. 2013; 287 (3): 577-581. [ Links ]
23. Yu HT, Wang CJ, Lee CL, Huang HY, Chen CK, Wang HS. The role of diagnostic hysteroscopy before the first in vitro fertilization/intracytoplasmic sperm injection cycle. Arch Gynecol Obstet. 2012; 286 (5): 1323-1328. [ Links ]
24. Fadhlaoui A, Khediri Z, Khrouf M, Chaker A, Zhioua F. Diagnostic hysteroscopy before the first in vitro fertilization. For whom?. Tunis Med. 2013; 91 (5): 310-316. [ Links ]
25. Dicker D, Goldman JA, Ashkenazi J, Feldberg D, Dekel A. The value of hysteroscopy in elderly women prior to in vitro fertilization-embryo transfer (IVF-ET): a comparative study. J In Vitro Fert Embryo Transf. 1990; 7 (5): 267-270. [ Links ]
26. Kasius JC, Broekmans FJ, Veersema S, Eijkemans MJ, van Santbrink EJ, Devroey P, Fauser BC, Fatemi HM. Observer agreement in the evaluation of the uterine cavity by hysteroscopy prior to in vitro fertilization. Hum Reprod. 2011; 26(4): 801-807. [ Links ]
Endereço para correspondência | Dirección para correspondencia | Correspondence
Hermínia Gomes Afonso
E-mail: minagaf@gmail.com
Recebido em: 25/6/2015
Aceite para publicação: 18/8/2016