Introdução
O período pós-parto representa uma oportunidade crucial para promover uma escolha contracetiva informada e eficaz, capaz de contribuir para a redução da taxa de gravidez não desejada e otimização do intervalo entre gestações, com vista a melhorar os desfechos obstétricos de uma eventual gravidez futura1,2.
Os Serviços de Obstetrícia e os Cuidados de Saúde Primários desempenham um papel central na promoção do aconselhamento contracetivo, devendo assegurar uma escolha informada, livre e centrada na utente, respeitando os critérios de elegibilidade3.
No contexto do pós-parto, a determinação da elegibilidade contracetiva requer a consideração de especificidades inerentes a este período, nomeadamente ocorrência de eventuais complicações obstétricas, tipo de aleitamento, presença de comorbilidades e fatores sócio-culturais1,3. Entre as opções disponíveis, encontram-se métodos hormonais e não hormonais3,4. Os métodos de contraceção com progestativo e os não hormonais são elegíveis para a maioria das mulheres no período pós-parto precoce e durante a amamentação. Em contrapartida, a elegibilidade da contraceção hormonal combinada depende do intervalo de tempo decorrido desde o parto, tipo de aleitamento e presença de fatores de risco tromboembólicos.
Os métodos de contraceção reversível de longa duração (Long-acting reversible contraceptives - LARC), que incluem métodos hormonais com progestativo (injetável, subcutâneo e intrauterino) e não hormonais (dispositivo intrauterino de cobre), destacam-se pela sua elevada eficácia, segurança e independência da ação da utilizadora5,6. Como tal, várias sociedades científicas recomendam que os LARC sejam oferecidos e disponibilizados de forma proativa, especialmente no contexto do pós‑parto1,7,8.
Segundo o Atlas Europeu da Contraceção, uma ferramenta publicada anualmente pela European Parliamentary Forum for Sexual & Reproductive Rights, que avalia o acesso à contraceção nos países europeus, incluindo acesso à informação, aconselhamento, políticas públicas e disponibilidade dos métodos, Portugal integra a categoria de “Bom acesso à contraceção”, com uma pontuação de 91,2% e uma taxa de uso de contraceção moderna de 51%, destacando-se pela disponibilização de contraceção gratuita, acesso ao aconselhamento profissional e divulgação de informação online de qualidade9.
No entanto, no que diz respeito ao aconselhamento contracetivo pós-parto, este é habitualmente diferido para a alta da maternidade ou para a consulta de revisão puerperal10. Uma vez que muitas mulheres não comparecem a esta consulta, a escolha de realizar ou não contraceção após o parto pode, muitas vezes, ser tomada sem acompanhamento de profissionais de saúde2,11. Dados de 2023 mostram que 31% das mulheres que recorreram à consulta de interrupção da gravidez por opção da mulher (IGOM) tinham tido pelo menos um parto nos dois anos anteriores12. Estes números sugerem lacunas na eficácia do aconselhamento e acompanhamento neste período.
Face à escassez de dados nacionais, este estudo assume particular relevância e originalidade ao procurar compreender as preferências e necessidades contracetivas no pós-parto em Portugal, com vista à melhoria da resposta dos cuidados de saúde materno-infantil no contexto nacional.
O estudo teve como objetivo principal caracterizar uma amostra de puérperas internadas em dois hospitais públicos portugueses, nomeadamente quanto aos seus hábitos contracetivos anteriores à gravidez, à sua perceção do conhecimento sobre métodos contracetivos e às suas intenções sobre a utilização de contraceção no pós-parto. Como objetivo secundário, procurou-se identificar fatores sociodemográficos e antecedentes obstétricos associados à escolha de LARC como método contracetivo no pós-parto.
Métodos
Foi realizado um estudo observacional transversal analítico na população de puérperas internadas nos Serviços de Obstetrícia de dois hospitais públicos portugueses (nível I e II da rede de referenciação em Obstetrícia) durante dois meses (julho e agosto de 2022).
Este estudo respeitou os princípios éticos da Declaração de Helsínquia da Associação Médica Mundial13 e foi aprovado pelas Comissões de Ética das respetivas instituições. Todos os dados foram recolhidos, armazenados e analisados anonimamente. Todas as participantes assinaram consentimento informado previamente à inclusão no estudo.
Os dados foram recolhidos através do preenchimento autónomo de um questionário (redigido em português), distribuído pela equipa médica durante o internamento do pós-parto. O questionário foi elaborado após revisão da literatura, sendo constituído por perguntas de escolha múltipla ou de resposta rápida para caracterização sociodemográfica, história obstétrica, opções contracetivas prévias à gravidez, motivo de abandono ou falha do método e expectativas relativamente às opções contracetivas após o parto. Não foi realizado teste prévio de compreensibilidade.
Foram incluídas puérperas com idade igual ou superior a 18 anos e fluentes em português. Excluíram-se puérperas com défice cognitivo, impossibilidade de compreensão e preenchimento do questionário, questionário incompleto e recusa de participação.
A análise estatística foi realizada no programa R, versão 4.1.0. Variáveis categóricas são apresentadas como número absoluto (n) e frequência relativa (%), variáveis contínuas como média e desvio padrão (DP). A comparação de variáveis contínuas foi realizada utilizando o teste t para amostras independentes e de variáveis categóricas utilizando o teste qui-quadrado. Resultados com p<0,05 foram considerados como estatisticamente significativos. Por fim, foi usada análise de regressão logística para averiguar a existência de fatores associados a maior probabilidade de escolher LARC no pós-parto. Foram calculados odds ratios (OR) e as associações com p<0,05 foram incluídas num modelo de regressão multivariada. Os resultados são reportados com intervalo de confiança de 95%.
Resultados
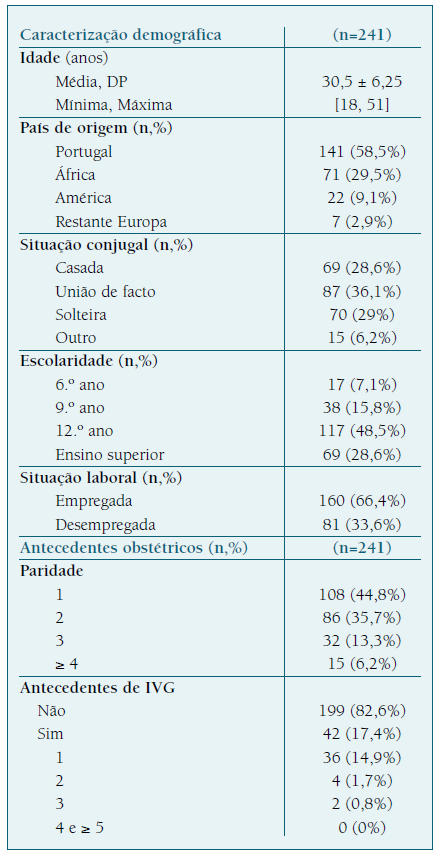
Caracterização demográfica da amostra (Quadro I)
A taxa de resposta foi de 89,3%, com um total de 241 questionários devidamente preenchidos em 270 inquiridas. A idade média das puérperas foi 30,5 anos, a idade mínima foi 18 anos e a máxima 51 anos. A maioria das mulheres eram portuguesas (n=141, 58,5%), as restantes eram imigrantes com origem em países africanos (n=71, 29,5%), americanos (n=22, 9,1%) e outros países europeus (n=7, 2,9%). Relativamente à situação conjugal, 36,1% encontrava-se em situação de união de facto, 29% estavam solteiras e 28,6% estavam casadas. A maioria tinha o 12º ano de escolaridade (n=117, 48,5%) ou ensino superior (n=69, 28,6%) e encontrava-se empregada (n=160, 66,4%). A maioria das inquiridas eram multíparas (n=133, 55,2%) e 17,4% tinham realizado pelo menos uma IGOM.
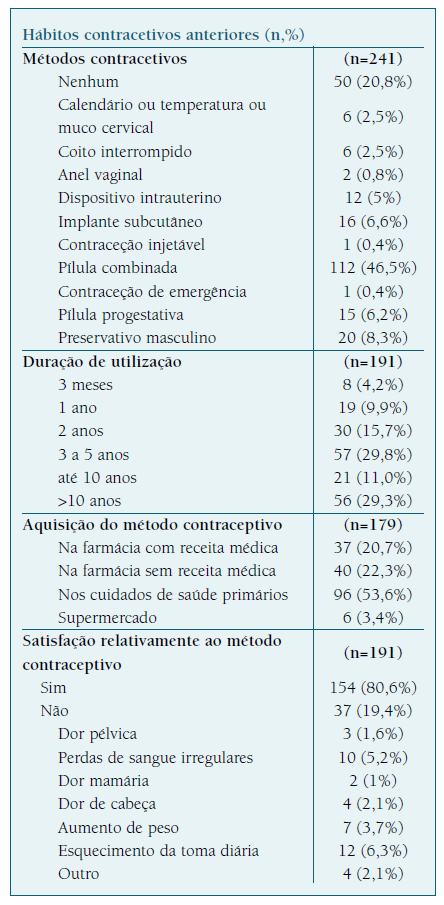
Métodos contracetivos prévios e planeamento da gravidez (Quadros II e III)
Das inquiridas, 191 mulheres (79,2%) tinham utilizado um método contracetivo no passado, sendo os métodos contracetivos mais usados a pílula combinada (n=112, 46,5%), o preservativo masculino (n=20, 8,3%), o implante subcutâneo (n=16, 6,6%), a pílula progestativa (n=15, 6,2%) e dispositivo intrauterino (n=12, 5%). Destas, 29,3% utilizavam o mesmo método há mais de 10 anos, maioritariamente a pílula combinada (n=82, 82,1%). As restantes (n=50, 20,8%) nunca tinham usado um método contracetivo anteriormente.
Excluindo as 12 mulheres utilizadoras de métodos naturais, as restantes 179 adquiriram os métodos, na sua maioria, nos CSP (53,6%). Cerca de 80% estava satisfeita com o seu método contracetivo. Os principais motivos de insatisfação relacionavam-se com o esquecimento de toma diária e perdas hemáticas irregulares.
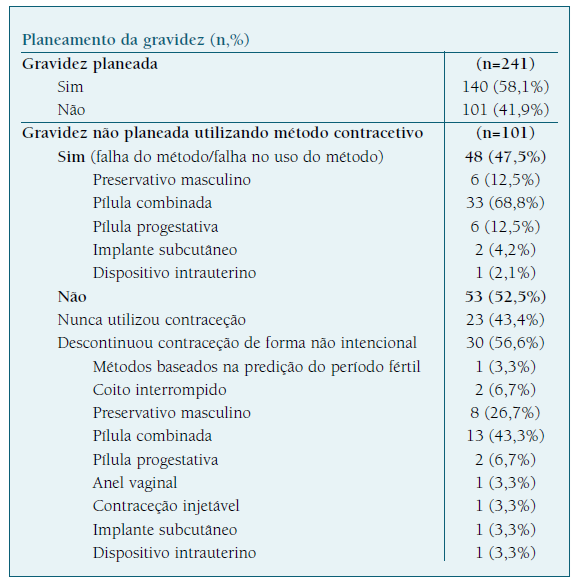
Das 241 mulheres incluídas, 101 (41,9%) não tinham planeado a gravidez. Destas, 52,5% (53/101) não era utilizadora de nenhum método contracetivo: 23 nunca tinham iniciado e 30 tinham descontinuado, não intencionalmente, o método habitual. Pelo contrário, 47,5% era utilizadora de um método contracetivo na altura que engravidou, na sua maioria pílula combinada (n=33, 68,8%).
Informação e intenções futuras (Quadros IV e V)
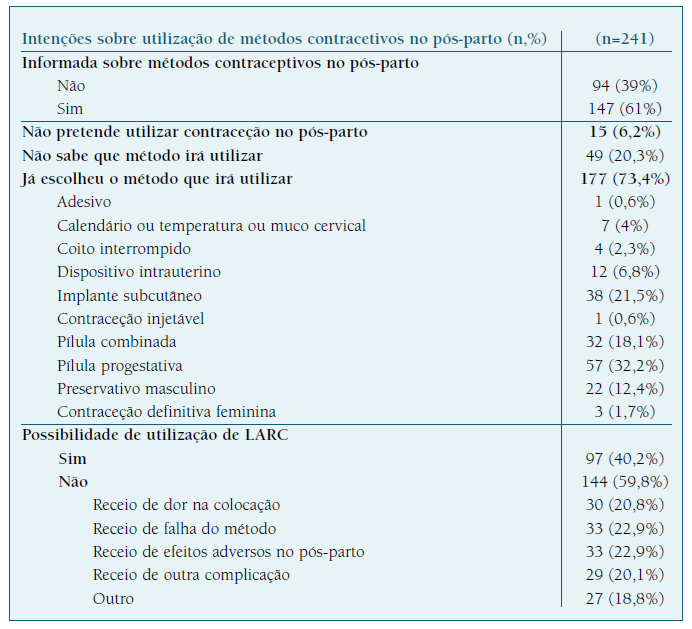
A maioria referiu desconhecer o intervalo intergravídico recomendado pela OMS (n=134, 55,6%) ou considerou ser de 1 ano ou menos (18,7%). Cerca de 39% considerou-se desinformada sobre as opções contracetivas adequadas ao período pós-parto e amamentação.
Relativamente a contraceção futura, a maioria (n=177, 73,4%) planeava utilizar algum método contracetivo, enquanto 20,3% ainda não tinha tomado uma decisão e 6,2% não pretendia utilizar contraceção no pós-parto. As características dos métodos contracetivos mais valorizadas foram eficácia (n=184, 76,4%), segurança para as próprias (n=107, 44,4%) e para os filhos durante a amamentação (n=144, 59,8%).
Timing e fontes de informação
A maioria (n=135, 56%) referiu preferir receber informação sobre esta temática na consulta pós-parto, mas 27,8% escolheu as consultas durante a gravidez e 19,9% o internamento pós-parto. As puérperas elegeram o médico ou outros profissionais de saúde como fontes preferenciais de informação sobre contraceção, dando também importância à informação obtida nas redes sociais ou internet.
Utilização de LARC no pós-parto (Quadros IVeVI)
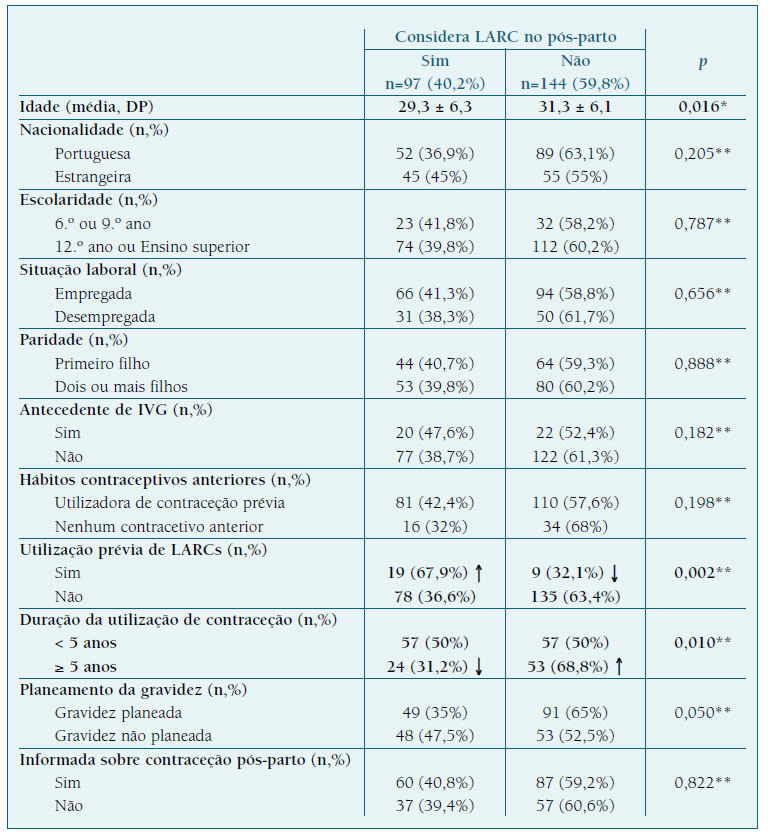
Quando questionadas especificamente sobre a possibilidade de utilização de LARCs no pós-parto, 40,2% admitiu considerar essa opção. As restantes não ponderavam utilizar implante subcutâneo ou dispositivo intrauterino no pós-parto, essencialmente por receio de complicações e efeitos adversos, dor na colocação e ineficácia.
O grupo que considerou escolher LARCs no pós-parto tinha uma média de idade significativamente inferior ao grupo que não os considerou (29,3 vs 31,3, p=0,016), sendo as mulheres com mais de 35 anos menos propensas a escolher esta opção (OR 0,357; IC 95% 0,151 a 0,820). Por outro lado, as puérperas provenientes do continente americano foram mais propensas a ponderar LARCs no pós-parto (OR 2,995; IC 95% 1,200 a 7,952).
O uso prévio de LARCs associou-se de forma significativa à intenção de utilização dos mesmos no pós-parto (67,9% vs 36,6%, p=0,002), sendo as utilizadoras prévias de LARCs 3 vezes mais propensas a optar por estes métodos em comparação com as mulheres que nunca tinham utilizado LARCs anteriormente (OR 3,654; IC 95% 1,616 a 8,849).
A duração de utilização de um método contracetivo também se relacionou inversamente com a escolha de LARCs no pós-parto, sendo as utilizadoras de contraceção há mais de 5 anos (77,9% das quais utilizadoras de contraceção oral combinada) menos propensas a ponderá-los (OR 0,453; IC 95% 0,244 a 0,824).
As mulheres cuja gravidez não tinha sido planeada foram tendencialmente mais propensas a ponderar utilização de LARCs no pós-parto, ainda que sem significado estatístico (p=0,050).
Discussão
O presente estudo procurou compreender as preferências contracetivas no puerpério em Portugal, com ênfase na intenção de uso de métodos de longa duração (LARCs). Os resultados mostram que, embora a maioria das puérperas manifeste intenção de utilizar contraceção no pós-parto, uma proporção significativa permanece indecisa ou desinformada quanto à escolha do método.
A amostra apresentou uma composição heterogénea, incluindo participantes provenientes de duas instituições com diferentes características e dimensões, abrangendo uma faixa etária entre os 18 e os 51 anos, das quais 41,5% (100/241) eram imigrantes (Quadro I). A representação significativa de imigrantes oriundas de países em desenvolvimento poderá ter influenciado mitos, perceções, conhecimentos e preferências contracetivas no pós-parto. Em contrapartida, o nível de escolaridade relativamente elevado da amostra constitui um fator potencialmente favorável à literacia em saúde, o que, teoricamente, poderá repercutir-se positivamente no conhecimento, atitudes e comportamentos contracetivos14,15. No plano socioeconómico, cerca de um terço das participantes encontrava-se em situação de desemprego e 6% identificou o preço como fator determinante na escolha do método contracetivo (Quadro V). A maioria recorreu aos Cuidados de Saúde Primários para aquisição do método contracetivo (Quadro II), em consonância com o último Inquérito Nacional de Saúde16, o que reforça a importância da acessibilidade e da manutenção das políticas de saúde reprodutiva e sexual implementadas.
Previamente à gravidez (Quadro II), o método mais utilizado foi a pílula combinada (n=112, 47%), corroborando a literatura16,17. A utilização anterior de LARCs nesta amostra foi de apenas 12%, sobreponível a métodos menos eficazes, como os métodos de barreira ou naturais e inferior à proporção de utentes que nunca tinha utilizado qualquer método contracetivo.
Verificou-se uma boa continuidade do método escolhido, já que 70% das participantes usava o mesmo método há pelo menos três anos. O principal motivo de insatisfação relativamente ao método prévio foi o esquecimento da toma diária (6,3%). Estes resultados são consistentes com estudos que reportam que cerca de 47% não cumpre corretamente a toma diária e 22% afirma esquecer-se de pelo menos dois comprimidos por ciclo18-21.
Observou-se uma elevada prevalência de gravidezes não planeadas (41,9%), quase metade em mulheres que utilizavam contraceção (maioritariamente a pílula combinada (68%)) e a outra metade em mulheres que não fazia contraceção (Quadro III). Estes resultados salientam mais uma vez as limitações de métodos dependentes da ação da utilizadora18, bem como a elevada proporção de mulheres sexualmente ativas em idade fértil sem necessidades contracetivas garantidas, em concordância com literatura recente17. Neste contexto, os LARCs assumem um papel central, dada a sua elevada eficácia e independência da colaboração da utilizadora.
O método mais selecionado para o período pós-parto e amamentação foi a pílula progestativa (32%), o implante subcutâneo (22%) e a pílula combinada (18%) (Quadro IV). A eficácia (76%) e a segurança para o recém-nascido e para a puérpera (60%) constituíram as características mais valorizadas na escolha do método (Quadro V).
O subgrupo que considerou a utilização de LARC no pós-parto (Quadro VI), apresentou uma média de idade significativamente inferior (29,3 vs 31,3 p=0,016), sendo as mulheres com menos de 35 anos significativamente mais propensas a considerar LARCs (OR 0,357; IC 95% 0,151-0,820), o que poderá refletir tanto uma maior probabilidade de esquecimento da toma da pílula, como a intenção de prolongar o intervalo até à próxima gravidez20. O facto de as mulheres provenientes do continente americano se mostrarem mais recetivas à escolha de LARCs (OR 2,995; IC 95% 1,200-7,952) poderá refletir diferenças culturais ou experiências anteriores no sistema de saúde dos seus países de origem, em que o uso de LARCs possa ser mais prevalente e socialmente aceite.
A experiência prévia com LARCs foi o fator com associação mais forte à intenção de utilização dos mesmos no pós-parto (67,9% vs 36,6%; OR 3,654; IC 95% 1,616-8,849), salientando a provável satisfação prévia com estes métodos. Destaca-se ainda uma relação, sem significado estatístico, entre as mulheres com gravidez não planeada e a intenção de escolha de LARCs no pós-parto comparativamente com o resto da amostra (47,5% vs 35%, p=0,050), o que alerta para o desejo de escolherem um método eficaz, com efeito a longo prazo.
Mais de metade (57%) das participantes tinha pelo menos dois filhos, não se tendo observado, contudo, associação entre a paridade e a intenção de escolha de LARCs neste estudo. De igual modo, aproximadamente 65% das mulheres encontravam-se casadas ou em união de facto, o que pode socialmente facilitar a escolha de um LARC15, mas que não foi evidente nesta amostra. Em contrapartida, o uso prévio de um contracetivo por tempo superior a 5 anos (que em 77,9% dos casos se tratou de contraceção oral combinada) relacionou-se de forma inversa com a escolha de LARCs no pós-parto, o que pode refletir uma boa adaptação e boa taxa de continuidade do contracetivo habitual.
Apesar das vantagens dos LARCs, cerca de 60% das mulheres não ponderava o seu uso, sobretudo por receio de dor, complicações ou ineficácia (Quadro IV), evidenciando lacunas de literacia em saúde sexual e reprodutiva. Este estudo ilustra a necessidade de desmistificar algumas ideias erradas sobre estes métodos e de informar adequadamente sobre a eficácia, segurança, relação custo-benefício e baixas taxas de complicações3,22-27.
Mais de metade das inquiridas desconhecia o intervalo intergravídico recomendado28-30. A informação sobre as diferentes alternativas contracetivas no puerpério é fundamental para uma escolha livre e personalizada. Contudo, neste grupo, quase 40% afirmou sentir-se desinformada e 20%, apesar de expressarem intenção de iniciar contraceção nesse período, não sabia que método escolher (Quadro IV). Apesar do enquadramento favorável em termos de acesso à contraceção em Portugal, estes dados sugerem níveis insuficientes de literacia em saúde contracetiva e evidenciam fragilidades na integração desta temática durante a vigilância pré-natal.
Salienta-se ainda a importância atribuída pelas puérperas à abordagem desta temática nas consultas durante a gravidez (27,8%), bem como no internamento de puerpério (19,9%) e não exclusivamente na consulta pós-parto (56%). Várias sociedades científicas reforçam a importância de integrar o aconselhamento contracetivo de forma sistemática e contínua durante a vigilância pré-natal, incluindo recursos escritos e digitais, por forma a melhorar o uso de um método de contraceção efetivo3,31-33. Neste contexto, destaca-se o papel central dos médicos e de outros profissionais de saúde, identificados como principais fontes de informação, na promoção de decisões informadas e adequadas às necessidades individuais.
Entre as limitações do estudo, destacam-se a recolha de dados em apenas dois hospitais, num período limitado, o que pode restringir a generalização dos resultados, bem como o carácter autorreportado e restrospetivo dos dados, sujeitos a viés de memória ou desejabilidade social, sem uma componente prospetiva que compare a intenção manifestada durante o internamento com a adoção efetiva do método posteriormente à alta. Como pontos fortes, ressalta a relevância da temática e a escassez de estudos nacionais sobre contraceção no pós-parto.
Este estudo permite-nos concluir que a maioria das mulheres planeia adotar contraceção no pós-parto, mas que à altura do internamento após o parto, muitas se sentem desinformadas ou indecisas quanto à escolha do método. Experiência prévia com LARCs, idade mais jovem e gravidezes não planeadas associaram-se a maior propensão a optar por LARCs. Apesar das reconhecidas vantagens destes métodos, persistem mitos e receios, verificando-se desinformação sobre a sua eficácia, segurança e efeitos adversos. Os resultados reforçam a necessidade de estratégias eficazes de aconselhamento contínuo, culturalmente sensível e integradas no acompanhamento pré-natal e pós-parto.
São necessários mais estudos que explorem as necessidades contracetivas no pós-parto, para que seja possível definir estratégias eficazes de aconselhamento contracetivo, evitando gravidezes não planeadas neste período tão particular da vida dos casais.
Contribuição dos autores
Conceptualização e desenho do estudo: Catarina Soares e Catarina Ferreira. Aquisição, análise ou interpretação de dados: Catarina Soares, Catarina Ferreira, Joana Figueiredo, Inês Peralta e Liliana Perpétuo. Redação do manuscrito: Catarina Soares e Catarina Ferreira. Revisão crítica do manuscrito: Joana Figueiredo, Inês Peralta, Vera Oliveira, Ana Paula Santos e Ana Paula Ferreira.